Симптомы перелома лучевой кости ноги
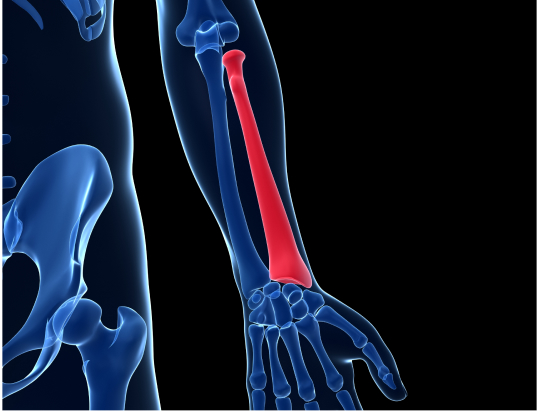
Перелом лучевой кости – это нарушение целостности лучевой кости в результате травматического воздействия. Может возникать на любом уровне: в области головки и шейки луча, в нижней и средней трети. Наиболее распространенными являются переломы луча чуть выше запястья (в типичном месте). Проявляются отеком, болью, деформацией и ограничением движений. Для уточнения диагноза используется рентгенография, реже КТ. Лечение консервативное, при невозможности адекватной репозиции и тяжелых многооскольчатых переломах показана операция.
Общие сведения
Перелом лучевой кости – одно из самых распространенных повреждений опорно-двигательного аппарата. Обычно возникает при падении на руку. Может выявляться у лиц любого возраста и пола, однако, повреждения верхней части лучевой кости и переломы диафиза чаще обнаруживаются у детей, пациентов среднего и молодого возраста, а переломы луча в типичном месте – у пожилых. Такая разница обусловлена некоторыми различиями в механизме травмы, разным уровнем и характером двигательной активности, а также возрастными особенностями костно-мышечной системы.
Переломы лучевой кости могут быть изолированными или сочетаться с другими повреждениями. В травматологии и ортопедии чаще встречается сочетание переломов лучевой и локтевой кости. При нетипичном механизме травмы (автодорожных происшествиях, несчастных случаях на производстве, падениях с высоты) возможны сочетания с переломами других костей конечностей, переломами ребер, переломами позвоночника, переломами таза, ЧМТ, повреждением почки, повреждением грудной клетки, повреждением мочевого пузыря и тупой травмой живота. Лечение переломов луча осуществляют врачи-травматологи.
Перелом лучевой кости
Патанатомия
Лучевая кость – одна из двух костей предплечья. Она находится со стороны I пальца и проходит практически параллельно локтевой кости, расположенной со стороны мизинца. В верхней части лучевая кость истончается, переходит в шейку и заканчивается небольшой головкой, которая «торцом» сочленяется с плечевой костью, а боковой поверхностью – с локтевой. В области диафиза лучевая кость расширяется, а локтевая сужается, и их диаметр становится практически одинаковым. В нижней части лучевая кость становится еще шире и занимает большую часть лучезапястного сустава, соединяясь с тонкой дистальной частью локтевой кости и костями запястья.
Классификация
С учетом вышеперечисленных анатомических особенностей выделяют несколько видов изолированных переломов луча и более сложных повреждений, при которых страдают как лучевая, так и локтевая кости. К числу изолированных травм относятся переломы шейки и головки луча, изолированные переломы диафиза и переломы дистальной части (переломы в типичном месте). Одновременное повреждение лучевой и локтевой кости наблюдается при переломе диафизов обеих костей предплечья и при повреждении Галеацци, которое представляет собой сочетание перелома луча в нижней или средней части диафиза с вывихом дистального конца локтевой кости в лучезапястном суставе.
Виды переломов луча
Переломы головки и шейки
Перелом лучевой кости в области головки обычно возникает в результате падения на вытянутую и немного отведенную руку. Составляет около 20% от общего числа травм локтевого сустава. В 50% случаев сочетается с повреждением других анатомических структур, в 10% случаев – с вывихом костей предплечья. Проявляется болью и припухлостью в области локтя. Боль усиливается при пальпации, попытке повернуть или согнуть руку. Крепитация не определяется. Для уточнения диагноза назначают рентгенографию локтевого сустава. Лечение обычно консервативное. При повреждениях без смещения накладывают гипс, при наличии смещения выполняют закрытую репозицию, а затем назначают контрольные снимки.
При неудовлетворительном результате контрольной рентгенографии осуществляют повторную репозицию с фиксацией головки спицей. Затем накладывают гипс, спицу удаляют через 2-3 нед., иммобилизацию продолжают 4-5 нед. При многооскольчатых повреждениях и значительном разрушении головки показано хирургическое вмешательство – резекция головки или эндопротезирование головки с использованием силиконового протеза. Последний способ обычно применяется при лечении молодых пациентов.
Изолированные переломы диафиза
Перелом лучевой кости в зоне диафиза возникает в результате удара по лучевой стороне предплечья и наблюдается достаточно редко. Симптоматика обычно стертая. В области повреждения возникает припухлость, пациенты жалуются на боль, усиливающуюся при ощупывании и движениях, особенно ротационных. Крепитация и патологическая подвижность, как правило, отсутствуют, поскольку отломки лучевой кости удерживаются целой локтевой костью и межкостной мембраной. Диагноз уточняют при помощи рентгенографии костей предплечья.
При повреждениях без смещения накладывают гипс сроком на 8-10 нед. При наличии смещения показана закрытая репозиция с последующей иммобилизацией в течение 8-12 нед. Если отломки не удается сопоставить (обычно бывает при внедрении мягких тканей между костными фрагментами), необходимо хирургическое вмешательство – остеосинтез лучевой кости пластиной или штифтом.

МРТ локтевого сустава. Перелом головки лучевой кости с незначительным смещением отломков.
Повреждение Галеацци
Описано итальянским хирургом Галеацци в первой половине двадцатого века. Представляет собой сочетание перелома лучевой кости и вывиха локтевой кости в лучезапястном суставе. Подобные повреждения составляют около 7% от общего количества переломов костей предплечья и образуются при падении на пронированную кисть. Сопровождаются болью в нижней и средней трети предплечья, выраженной припухлостью и образованием подкожных гематом. Движения в лучезапястном суставе ограничены.
Отличительными особенностями данной травмы являются частые сопутствующие повреждения нервов, развитие компартмент-синдрома (сдавления нервов, вен и артерий отечными мягкими тканями) и необходимость хирургического вмешательства для восстановления нормальных анатомических соотношений костей предплечья. Признаками, позволяющими заподозрить повреждение нервов, являются выпадение чувствительности и движений в области кисти. Усиливающееся напряжение мягких тканей, мучительная нарастающая боль и усиление боли при тяге за пальцы указывают на наличие компартмент-синдрома.
Диагноз выставляется на основании рентгенографии предплечья с захватом лучезапястного сустава. В сомнительных случаях выполняют сравнительные рентгенограммы обеих предплечий или назначают КТ кости. При подозрении на травму нервов и повреждение сосудов назначают консультации сосудистого хирурга и невролога. При компартмент-синдроме необходима немедленная фасциотомия. Лечение оперативное – открытая репозиция и остеосинтез лучевой кости пластиной. При необходимости дополнительно осуществляется фиксация головки локтевой кости спицей. Иммобилизацию продолжают 6-8 нед., затем назначают реабилитационные мероприятия, включающие в себя ЛФК, массаж и физиотерапию. При застарелых повреждениях накладывают дистракционные аппараты.
Перелом в типичном месте
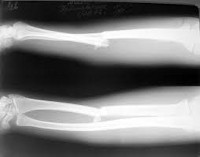
Переломы лучевой кости в типичном месте (чуть выше лучезапястного сустава) – самые распространенные переломы костей предплечья. Нередко наблюдаются у детей и у молодых людей, однако, чаще всего встречаются у лиц пожилого возраста, что обусловлено остеопорозом. Как правило, возникают при падении с опорой на вытянутую руку, могут сопровождаться или не сопровождаться смещением фрагментов. С учетом характера смещения выделяют две разновидности таких повреждений – переломы Коллеса и переломы Смита. При переломе Коллеса дистальный отломок смещается к тылу, при переломе Смита – к ладони. Кроме того, такие переломы могут быть внутрисуставными или внесуставными, открытыми или закрытыми.
Повреждение сопровождается резкой болью, отеком и кровоизлияниями. Возможна крепитация и патологическая подвижность. При смещении выявляется видимая деформация чуть выше сустава или в его проекции. Движения и пальпация резко болезненны. Диагноз подтверждают по результатам рентгенографии лучезапястного сустава. При сложных переломах и в ходе предоперационной подготовки может потребоваться проведение КТ лучезапястного сустава и МРТ. Лечение в подавляющем большинстве случаев консервативное.

Рентгенография лучезапястного сустава. Перелом дистального метаэпифиза лучевой кости со смещением отломков.
При переломах лучевой кости без смещения накладывают гипс, при смещении после выполнения блокады проводят закрытую репозицию с последующим наложением простой или пластиковой гипсовой повязки. При необходимости для лучшего удержания отломков используют чрезкожную фиксацию спицами. Затем больного направляют на контрольную рентгенографию. При удовлетворительном стоянии отломков гипс сохраняют 4-5 нед. При неудаче репозиции осуществляют попытку повторного вправления. Если фрагменты не удалось сопоставить, показана операция.
Хирургическое вмешательство проводят в условиях стационара. Возможен остеосинтез дистального метаэпифиза лучевой кости пластиной или винтами. При сложных открытых переломах наложение металлоконструкций в области раны противопоказано, поэтому в таких случаях используют аппараты внешней фиксации. В послеоперационном периоде назначают УВЧ, обезболивающие и антибиотики. Срок начала реабилитационных мероприятий зависит от вида остеосинтеза. Стабильная фиксация пластиной позволяет начать ЛФК уже через неделю после операции, при других способах лечения разработку сустава откладывают на более поздние сроки.
Источник
Что это такое

Предплечье человека состоит из двух больших костей: лучевой (со стороны большого пальца) и локтевой (со стороны мизинца). Перелом может произойти в каждой из них из-за падения или удара по руке.
По статистике лучевая кость повреждается чаще в районе запястья. Однако перелом может случиться в разных местах: в дистальном отделе, в середине предплечья или ближе к локтю.
Основные виды и причины возникновения
Переломы лучевой кости могут произойти из-за падения на вытянутую руку, прямого удара по предплечью, аварии, занятий спортом. К факторам риска относится остеопороз – заболевание, при котором снижается плотность костной массы.
Перелом дистального отдела
Дистальный отдел расположен ближе к запястью. Перелом в этом месте – один из самых распространённых, так как при падении на руки большая часть нагрузки приходится именно на запястья.
Существует несколько видов этой травмы. Основные:
- Перелом Коллеса. В этом случае сломанная кость повёрнута вверх. Происходит, когда человек падает на раскрытую ладонь.
- Перелом Смита. Встречается реже. При этой травме кость будет повёрнута вниз, когда человек падает на ладонь, направленную к запястью.
Перелом головки лучевой кости
Происходит ближе к локтю, где лучевая кость соединяется с локтевым суставом. Такой перелом диагностируют в 20% случаев тяжёлых травм локтя.

Перелом средней части лучевой кости
Встречается реже. Зачастую, если перелом происходит по центру предплечья, повреждаются обе кости – лучевая и локтевая.
Основные признаки
Перелом кости предплечья обычно вызывает мгновенную боль. Иногда человек может услышать характерный щелчок или другой звук. Рука перестаёт слушаться, её приходится придерживать.
Также есть другие признаки перелома:
- Изменение формы руки
- Отёк, в некоторых случаях – синяки
- Невозможность двигать рукой
- Онемение или слабость в пальцах и запястье
Кровотечение и виднеющаяся часть кости или её осколков говорят об открытом переломе.
Первая помощь
При первых признаках травмы необходимо вызвать скорую помощь или обратиться к врачу.
Для облегчения боли можно прикладывать лёд или холодный предмет на 20 минут каждые 2-3 часа.
Для поддержки руки рекомендуется использовать полотенце.
До приезда врачей необходимо снять любые украшения. Кольца, браслеты или часы могут мешать и ухудшить ситуацию.
Разрешено пить обезболивающее, но в случае, если нет противопоказаний.
Пытаться использовать повреждённую руку не нужно, её необходимо держать неподвижно.
В случае кровотечения можно наложить чистую давящую повязку и дожидаться инструкций врача.
Диагностика
Врач проведёт следующую диагностику:
- Опрос пациента об обстоятельствах травмы. Нужно рассказать, как она была получена, чтобы врач понимал возможные последствия.
- Осмотр кожи на предмет открытых повреждений. Они могут появиться от осколков кости, что приводит к риску инфекции.
- Пальпация предплечья, запястья и плеча, чтобы найти болезненные участки и возможные другие травмы.
- Проверка движений. Может ли человек двигать запястьем? Поворачивать руку? Чувствует ли пальцы? Слабость также может сигнализировать о повреждённых нервах.
- Рентгенография. Покажет, где именно произошёл перелом кости, есть ли осколки и где они находятся.
Лечение
Как и с любыми переломами, здесь существует основное правило: кость необходимо собрать в первоначальную позицию и зафиксировать, пока она не срастётся. В некоторых случаях для этого требуется операция. Главная цель – вернуть функциональность руки.
Без операции
Если перелом закрытый, а кость находится в нормальной позиции (или врач может сам её выровнять), лечение сразу проводится с помощью фиксации. Иногда первые пару дней пациент ходит с шиной, чтобы отёк предплечья уменьшился. Врач также назначает приём противовоспалительных препаратов и обезболивающих средств.
После этого накладывается гипс. В ходе лечения врач может попросить пациента вновь пройти рентгенографию, чтобы убедиться в правильном заживлении кости. Примерно через 6 недель после травмы гипс убирают, а пациентам зачастую назначают физиотерапию.
С операцией
Иногда кость после перелома расположена настолько неправильно, что это нельзя исправить одним гипсом. Пациенту может быть назначена операция, в ходе которой хирург снова «соберёт» кость – это называется открытая репозиция. Для фиксации сложных переломов может использоваться не только гипс, но также металлические штифты, пластины и винты, внешние фиксаторы (специальный каркас для руки) или комбинация этих способов. Такая операция называется остеосинтез.

При открытых переломах
Это самый опасный тип перелома. Операция необходима как можно скорее (примерно в течение 8 часов после травмы). Врачи тщательно очищают открытую рану и назначают антибиотики, чтобы предотвратить появление инфекции. Для лечения могут использоваться как внешние, так и внутренние фиксаторы – в зависимости от тяжести травмы.
Реабилитация
Обычно кости предплечья полностью заживают через 3-6 месяцев после перелома. Чем тяжелее травма – тем больше времени на реабилитацию требуется. Она начинается через несколько недель после того, как кость была зафиксирована.
Почти у всех пациентов после снятия гипса наблюдается уменьшение подвижности руки. Со временем это пройдёт – возобновить лёгкую физическую активность можно через 1-2 месяца после травмы, если это разрешит врач.
Для реабилитации назначают физиотерапию, которая позволяет избежать долгосрочных осложнений перелома. Также для разработки мышц полезна лечебная физкультура и массаж, который восстановит кровообращение в руке.

Источник
Лучевая кость руки – это длинная трубчатая неподвижная парная кость в составе предплечья, тело которой имеет трехгранную форму с тремя поверхностями (передней, задней и боковой) и тремя краями (передним, задним и межкостным). Она располагается рядом с локтевой костью, поэтому они зависимы друг от друга и взаимосвязаны. Внизу эти кости соединяются с костями запястья. Так формируется лучезапястный сустав. Также лучевая кость несет ответственность за подвижность предплечья в локте, а плеча – в плечевом суставе. Но по статистике, при почти таких же строении и анатомии, ломается лучевая кость намного чаще локтевой.
Виды повреждений
Перечень заболеваний и травм, связанных с лучевой костью:
- Воспаление надкостницы лучевой кости, в результате может серьезно нарушиться питание костных тканей, что способно повлечь за собой постепенное разрушение кости
- Дегенеративные поражения суставной поверхности – это процесс истончения хрящевой ткани от чрезмерных нагрузок (спорт, тяжелый труд), вследствие чего происходит ухудшение амортизации и скольжения в суставе, возникает все более сильное трение, приводящее к разрушению сустава
- Остеомиелит – заболевание, поражающее все ткани, из которых состоит лучевая кость (надкостница, сама кость и костный мозг)
- Переломы.
Классификация переломов лучевой кости:
- Травматические и паталогические (в зависимости от природы возникновения)
- Закрытые и открытые (в зависимости от нарушения кожных покровов)
- Косые, продольные, поперечные, Т-образные, винтообразные, вколоченные (при которых костные отломки входят («вколачиваются») друг в друга) и оскольчатые (в зависимости от линии разлома)
- Остеопороз – снижение плотности костей
- Опухолевые заболевания кости (доброкачественные и злокачественные)
Любой тип перелома может быть как со смещением костных отломков, так и без смещения. Перелом лучевой кости без смещения чаще всего происходит в виде трещины в костной ткани.
Важно знать, что болезни и травмы лучевой кости зачастую сопровождаются схожими болезнями локтевой кости, поэтому при обнаружении проблем с одной костью следует обследовать и другую.
Симптоматика
Клиническая картина переломов лучевой кости следующая:
- Возникновение сильных болевых ощущений от запястья до локтя
- Отек и припухлость
- Возможна гематома (но не всегда)
- При переломах со смещением может появиться характерный хрустящий звук при пальпации отломков и видимая деформация лучезапястного сустава
- Онемение кончиков пальцев
- Движения в лучезапястном суставе ограничены
К какому врачу обращаться
В случае возникновения серьезной травмы следует незамедлительно доставить пострадавшего в отделение травматологии, где ему будет оказана квалифицированная медицинская помощь.
Специалисты, которые Вам помогут:
- Травматолог-ортопед
- Хирург
Диагностика
Диагностика при травмах лучевой кости включает в себя:
- Опрос пациента об обстоятельствах травмы
- Первоначальный осмотр врача
- Лучевая диагностика:
- Рентгенография кисти
- Магнитно-резонансная томография
- Компьютерная томография
Варианты лечения
Ключевые методы лечения переломов: консервативные и хирургические.
Консервативное лечение назначается при закрытых переломах без смещения и представляет собой наложение иммобилизующей гипсовой повязки на травмированную область после спадания отека. Вместе с этим врач назначает прием обезболивающих средств, противовоспалительных нестероидных препаратов и при необходимости антибиотиков. Сроки срастания неосложненных переломов варьируются от 4-х до 5-и недель. После снятия гипса доктор назначает восстановительное лечение.
Хирургическая операция необходима при переломах со смещением и оскольчатых переломах. Основная цель всех лечебных мероприятий – восстановление функциональности поврежденной руки (как было до травмы).
Основным методом лечения переломов является репозиция. Суть метода заключается в возвращении смещенных отломков лучевой кости на прежние места и дальнейшей их фиксации. Репозиция бывает закрытой и открытой. Открытая репозиция предполагает осуществление разреза на месте повреждения, сопоставление отломков костей и скрепление их специальными конструкциями (спицами, дистракционными аппаратами (например, аппарат Илизарова), пластинами). Эта операция называется остеосинтезом.
После снятия гипсовой повязки назначается курс реабилитации, индивидуальный для каждого пациента. Реабилитация может включать в себя: физиотерапевтические процедуры (электрофорез, УВЧ, парафинотерапия и др.), массаж рук, лечебная физкультура (со специальным комплексом восстановительных физических упражнений), соблюдение рекомендуемой врачом диеты.
Записаться на прием к профильным специалистам в Москве Вам предлагает клиника ЦКБ РАН.
Источник
