Скелетное вытяжение при переломе большеберцовой кости
Скелетное вытяжение – экстензионный метод лечения травматических повреждений конечностей. Цель метода – постепенное вправление отломков с помощью грузов и удержание их в правильном положении до образования первичной костной мозоли.
Техника проведения скелетного вытяжения[править | править код]
Для лечения методом постоянного скелетного вытяжения необходимо провести спицу Киршнера через определенную точку в зависимости от места перелома. Спица проводится под местной анестезией. Основными точками проведения спиц являются для верхней конечности, при переломах лопатки и плеча – локтевой отросток, для нижней конечности, при переломах таза и бедра – его надмыщелковая область или бугристость большеберцовой кости. При переломах голени спица проводится за надлодыжечную область, а при повреждениях голеностопного сустава и голени в нижней трети диафиза – за пяточную кость.
Величина первоначального вправляющего груза[править | править код]
После проведения спицы через кость, она закрепляется в скобе специальной конструкции, а затем через систему блоков устанавливается первоначальный вправляющий груз: при переломах плеча – 2-4 кг, бедра – 15 % от массы пострадавшего, при переломах голени – 10 %, а при переломах таза – на 2-3 кг больше, чем при переломах бедра. Индивидуальный вправляющий груз подбирается по контрольной рентгенограмме спустя 24-48 часов после начала лечения. После изменения груза по оси поврежденного сегмента или изменения направления боковых вправляющих петель через 1-2 суток обязательно показан рентгенологический контроль места перелома.
Положение поврежденной конечности при скелетном вытяжении[править | править код]
Поврежденная конечность должна занимать вынужденное положение. При переломах лопатки: в плечевом суставе – отведение до угла 90, в локтевом – сгибание 90. Предплечье должно находиться в среднем положении между пронацией и супинацией и фиксироваться клеевым вытяжением с грузом по оси предплечья до 1 кг. При переломах плеча положение руки такое же, за исключением плечевого сустава, в котором рука находится в положении сгибания до угла 90. При переломах нижней конечности нога укладывается на шину Белера, конструкция которой позволяет достичь равномерного расслабления мышц-антагонистов.
Длительность постельного режима[править | править код]
При переломах верхней конечности и голени лечение длится около 4 – 6 недель, при переломах таза и бедра около 6-8 недель. Достоверным клиническим критерием достаточности лечения методом постоянного скелетного вытяжения является исчезновение патологической подвижности в месте перелома, что должно быть подтверждено рентгенологически. После этого переходят на фиксационный метод лечения.
Показания к скелетному вытяжению[править | править код]
- перелом диафиза плечевой кости;
- перелом диафиза бедра;
- перелом диафиза костей голени;
- невозможно наложение гипсовой повязки (не удается провести ручную репозицию отломков).
Достоинства и недостатки метода[править | править код]
«Минусы» данного метода[править | править код]
- возможность гнойного инфицирования;
- большая длительность (от 4-6 недель в среднем);
- ограниченное применение у детей и у пожилых.
«Плюсы» данного метода[править | править код]
- возможность постоянного визуального контроля за поврежденной конечностью;
- отсутствие вторичного смещения отломков;
- малоинвазивность вмешательства;
- функциональность метода;
- уменьшение сроков реабилитации.
См. также[править | править код]
- Остеосинтез
- Репозиция
Ссылки[править | править код]
- Статьи для травматологов о методике скелетного вытяжения.
- Постоянное скелетное вытяжение в неонатологии.
- Краткий медицинский справочник. Статья о скелетном вытяжении.
Источник
ными. Из-за боязни повредить они не выполняют советы частично или полностью. Лишь систематическое обучение и контроль при повторных осмотрах позволяют добиться необходимой интенсивности упражнений, правильного нарастания нагрузки, выполнения рационального двигательного режима. Особенно трудно заставить некоторых больных начать приступать на ногу. Сделать это даже в поздние сроки им мешает чувство страха. Задача врача – помочь больному преодолеть это чувство. Практически на приеме надо несколько раз провести больного по кабинету, поддерживая за локоть со здоровой стороны и оставив ему один костыль. Степень нагрузки на поврежденную ногу будет обратно пропорциональна той силе, с которой больной опирается на руку врача. Точно и наглядно способность больного нагружать ногу регистрируется напольными весами, а постепенное стаптывание подошвенной части повязки объективно характеризует активность больного. Для ощущения больным этапности лечения, дачи более постепенной нагрузки на ногу можно рекомендовать следующую схему. 3 недели – ходьба с двумя костылями с возрастающей нагрузкой; 2 недели – ходьба с одним костылем с б’ольшим увеличением нагрузки; еще неделя – ходьба с одним костылем и тростью с переходом на одну трость. Боль в месте перелома является мерой нагрузки. Чрезмерные болевые ощущения могут резко затормозить увеличение активности даже у больных-оптимистов с уравновешенной психикой. Это тот случай, когда лучше «недогрузить» ногу, чем перестараться.
После снятия гипсовой повязки у некоторых больных неуверенность в прочности сращения доходит до страха перед улицей и постоянного страха повторного перелома. Состояние страха может появиться не сразу, а спустя 2-3 месяца после травмы, вслед за какими-то неудачами, осложнениями в процессе лечения, иногда совершенно ничтожными. С другой стороны, нет необходимости сдерживать активность больных-оптимис- тов, хотя они должны быть предупреждены о возможных осложнениях. Когда лечение проводится в гипсовой повязке, то проще добиться полной нагрузки на ногу, восстановления стереотипа походки. Полагаясь на прочность гипса, пациенты смелее идут на это.
Существенным психологическим моментом при реабилитации больных с переломами костей голени является групповое лечение в отделениях восстановительного лечения. Особенно это касается больных с тревожно-мнительной психикой, которые с большим вниманием относятся к состоянию своего здоровья, склонны к анализу болезненных ощущений. Дома в «благополучной» семье они становятся центром внимания, им нравится играть роль больного, опекаемого близкими, что, безусловно, затягивает не только социальную, но и функциональную реабилитацию. Для таких людей больница восстановительного лечения с режимом дня, графиком лечебных процессов, общение с другими пациентами, их положительный пример – единственный путь ранней реабилитации.
Для завершения функциональной и профессиональной реабилитации необходимо по выписке больного на работу в первые 2-3 недели исключить повышенную нагрузку на поврежденную ногу.
Примером успешного лечения переломов костей голени демпферным скелетным вытяжением с последующим функциональным ведением могут быть два клинических наблюдения (рис. 11.15; 11.16).
Внутрисуставные переломы верхнего конца большеберцовой кости требуют полной репозиции. Поэтому показания к лечению скелетным вытяжением таких переломов очень ограничены – переломы без смещения отломков или переломы без вдавления суставной поверхности мыщелками бедра.
Однако широкое внедрение за последние годы компьютерной томографии показало, что на обычных рентгенограммах можно не обнаружить импрессии (вдавления) уча-
стка мыщелка. Лечение такого перелома вытяжением закончится посттравматичес ким артрозом и тяжелыми нарушениями функции.
Вот почему больные с внутрисуставными переломами верхнего конца большебер цовой кости нуждаются в лечении в условиях ортопедо-травматологического центрг Для исключения импрессии участка мыщелка необходимо в дополнение к обычны* рентгенограммам выполнить компьютерную томографию. В лечении этих больных боль шее предпочтение следует отдать оперативному методу – обязательная ревизия коленно го сустава с удалением отслоенных хрящей, поднятием вдавленного участка, сопостав’ лением костных фрагментов и последующим выполнением накостного остеосинтеза
позволяющего проводить сразу после заживления раны восстановительное лечение. Однако в любой ситуации будут и такие группы больных, которые не согласят-
ся на операцию или которым операция противопоказана. Их надо лечить постоянным вытяжением и лучше в чисто функциональном его варианте, то есть без наложения гипсовой повязки.
Если смещения отломков нет и суставные поверхности конгруэнтны, то достаточно одного продольного вытяжения за спицу, проведенную через пяточную кость. Груз 4-5 кг в период репозиции и 2-3 кг в период ретенции.
После исчезновения болей можно начинать легкие движения в коленном суставе, которые способствуют восстановлению конгруэнтности суставных поверхностей. Объем движений в суставе постепенно увеличивается. Скелетное вытяжение продолжается 4-5 недель. Затем оно заменяется петлевым вытяжением за голеностопный сустав грузом 1-1,5 кг на 2-3 недели. Объем движений в нем восстанавливается до полного. Больной начинает ходить с костылями, частично нагружая ногу. Полная нагрузка может быть разрешена не ранее чем через 4 месяца после травмы.
На рис. 11.17, 11.18, 11.19 показаны схемы механизмов перелома и направления сил вытяжения при повреждениях обоих мыщелков большеберцовой кости и изолированных переломах внутреннего или наружного мыщелков.
Переломы медиального мыщелка бывают вследствие чрезмерного приведения голени. Мыщелок упирается в бедренную кость и сдвигается вниз. Обычно перелому сопутствует разрыв малоберцовой коллатеральной связки коленного сустава. При лечении таких переломов скелетное вытяжение следует осуществлять за пяточную кость или дистальный метафиз большеберцовой кости. Для лучшей репозиции отломка надо отвести голень – тяга осуществляется через блок, вынесенный в латеральную сторону – и для эффективности следует наложить противотягу за коленный сустав (см. рис. 11.18).
Переломы латерального мыщелка возникают при насильственном отведении голени. При этом рвется большеберцовая коллатеральная связка коленного сустава и сдвигается латеральный мыщелок большеберцовой кости (см. рис. 11.19). Вытяжение осуществляется за пяточную кость или дистальный метафиз большеберцовой кости через блок, вынесенный в медиальную сторону. Противотягу целесообразно осуществлять за коленный сустав в латеральную сторону.
Полагаем, что показания к консервативному лечению внутрисуставных переломов большеберцовой кости могут быть расширены в ближайшем будущем за счет подключения к диагностике и лечению этих переломов артроскопическои хирургии.
Рис. 11.1. Доступ к надколеннику и большеберцовому плато:
1 – N. peroneus superficialis; 2 – Caput fibulae; 3 – Lig. collaterale laterale; 4 – Patella; 5 – Ramus infrapatellaris nervi sapheni; 6 – Ligamenta cruciata genus; 7 – Lig. collaterale le; 8 – Tuberositas tibiae
Рис. 11.2. Отрыв дистального полюса.
Стягивание само по себе имеет тенденцию ко вворачиванию нижнего полюса вовнутрь. Фрагменты поэтому необходимо изначально фиксировать стягивающим шурупом. Фиксацию затем завершают стягиванием проволокой
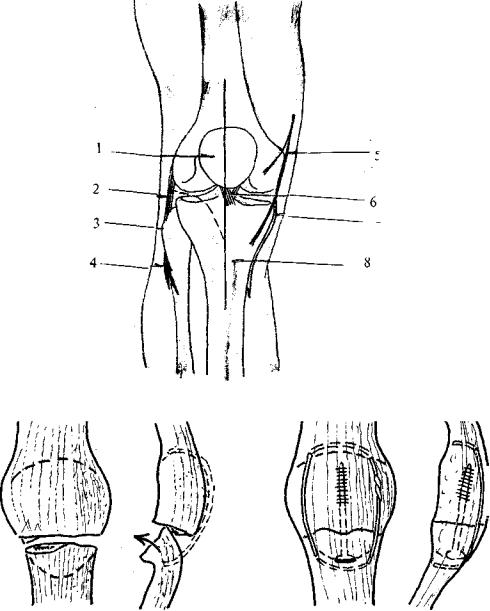
Рис. 11.1.
Рис. 11.2.
Рис. 11.3.Разрыв Lig. patellae.
Разорванную связку восстанавливают рассасывающимися швами. Линию швов защищают затем стягивающей проволокой в виде цифры 8, проведенной через прикрепление четырехглавой мышцы и надколенника, с одной стороны, и Tuberositas tibiae, с другой стороны. Если имеются признаки остеопороза последней, то вводят в поперечном направлении шуруп и проводят стягивающую проволоку вокруг шурупа. Проволока в виде цифры 8 защищает восстановленное сухожилие и делает возможной раннюю мобилизацию. Стягивающую проволоку необходимо удалить через 6 месяцев

Рис. 11.3.
Рис. ! 1.4. Фиксация надколенника стягиванием.
Пациент в положении на спине, колено слегка согнуто на валике. Имейте в виду, что лишь когда колено согнуто на 90° или более (110-120°), то суставная поверхность надколенника находится в состоянии контакта с мыжмыщелковой вырезкой. Выполните прямой продольный разрез непосредственно над серединой надколенника. Выделите область перелома и очистите его края. Поднимите все вдавленные участки сустава и при необходимости заполните дефекты губчатой костью:
а- в 5-6 мм от передней поверхности надколенника просверлите 2 мм сверлом два отверстия в проксимальном фрагменте. Расстояние между обоими отверстиями должно составлять 20-25 мм. Для облегчения сверления зажмите фрагмент надколенника репозиционным зажимом и наклоните фрагмент таким образом, чтобы поверхность перелома бьиа обращена к вам. После того как просверлено первое отверстие, сверло удаляют и заменяют спицей Киршнера. Эта спица Киршнера служит потом в качестве направителя для второго отверстия. С ее помощью можно расположить второе отверстие точно параллельно первому. Для проверки направ-
ления введите 2 спицы Киршнера диаметром 1,6 мм и 15 см длиной в оба просверленных отверстия;
б- замените спицы Киршнера сверлами 2,0 мм, введенными в дистальном направлении. Репонируйте перелом
иудерживайте его – этом положении при помощи остроконечного репозиционного зажима. Проверьте пра-
вильность репозиции;
в- если репозиция идеальна, то просверлите два отверстия 2,0 мм сверлами в дистальном фрагменте;
г- замените сверла спицами Киршнера, согнутыми на 180° с проксимального конца;
д, е – затяните и закрутите проволоку, используя затягиватель проволоки АО. Забейте спицы Киршнера согнутым концом в кость, затем отрежьте их дистальный конец;
ж- альтернативная возможность: при создании двух проволочных петель на противоположных сторонах проволоку можно затягивать попеременно с каждой стороны или одновременно двумя зажимами;
з- можно дополнить фиксацию второй проволокой, наложенной в форме цифры 8, что улучшит эффект стягивания
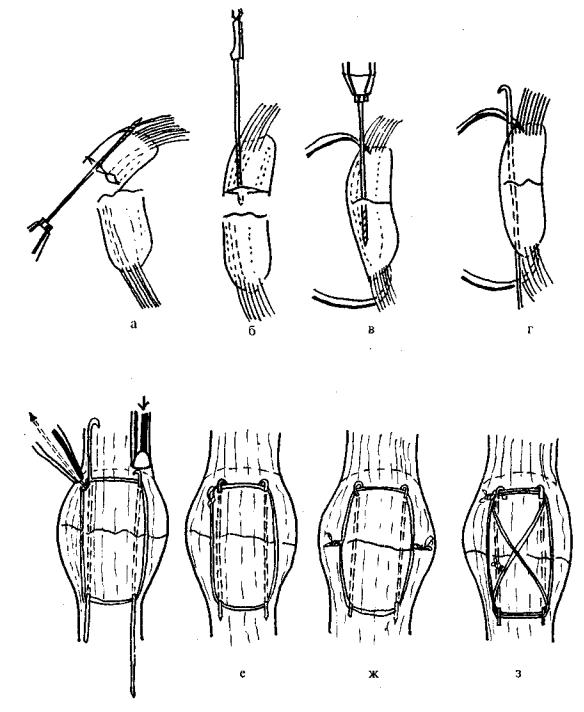
Рис. 11.4.
Рис. 11.5. Клиническое наблюдение остеосинтеза перелома надколенника двумя спицами и проволочной петлей
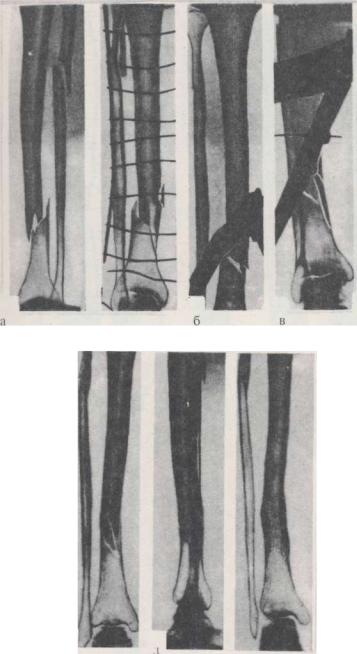
Рис. 11.6.1. Скелетное вытяжение при лечении переломов голени
Рис. 11.6.2. Рентгенограммы больной Ю., 30 лет. Диагноз: закрытый винтообразный перелом большеберцовой кости в нижней трети, перелом малоберцовой кости:
а – после травмы;
б – вальгусная деформация при вытяжении на обычной шине Белера;
в- устранение вальгусной деформации при вынесении блока в медиальную сторону; г – вытяжение закончено через 5 недель, наложена гипсовая повязка; д – через 9 месяцев после травмы

Рис. 11.5.
Рис. 11.6.1
Рис. 11-6.2, | Рис. 11.6.2, |
б-Д. | |
а. | |
Рис. 11.7. | Отдаленный результат лечения перелома костей голени у больного С. (через 5 лет) |
а – | хроническая язва в области пятки; |
б – | рентгенограмма: вальгусная деформация |
Рис. 11.8.[.Использование бокового скелетного вытяжения за одну ступенеобразную спицу, проведенную через центральный отломок для устранения углового смещения при лечении вытяжением переломов костей голени
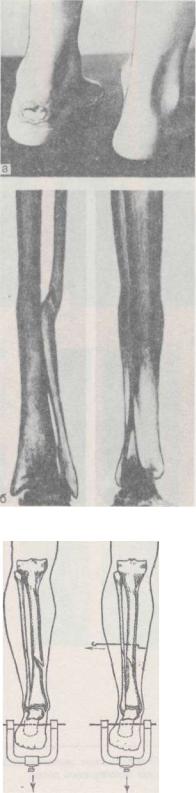
Рис. 11.7.
Рис. 11.8.1
Рис. 11.8.2. Рентгенограммы больного М, 43 лет. Диагноз: винтообразный оскольчатый перелом правой большеберцовой кости в нижней трети, перелом малоберцовой кости:
а – после травмы;
б- вытяжение только продольное (видна вальгусная деформация большеберцовой кости в месте перелома); в – боковое скелетное вытяжение за центральный отломок; г – вытяжение закончено через 6 недель;
д- через 9 месяцев после травмы

Рис. 11.8.2.
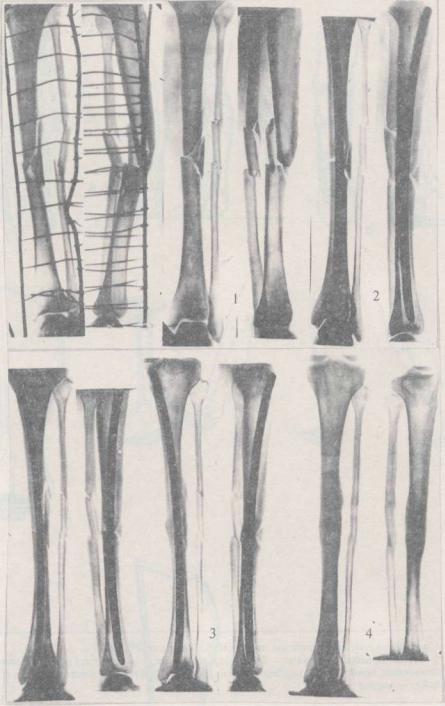
Рис. 11.9.
Рис. 11.10. Схема биомеханической системы голени (И. К. Вилка с соавт., 1975):
1 – главный несущий элемент – большеберцовая кость; 2 – пассивная растяжка: малоберцовая кость (А), межкостная мембрана (Б), межберцовые синдесмозы (В), боковые суставные связки (Г); 3 – активная растяжка – мышца
Рис. 11.11. Функциональная повязка на голень по А. А. Коржу и А. К. Попсуйшапке (1989): а – схема распределения силовых нагрузок; б – внешний вид повязки
Рис. 11.12. Модифицированная гипсовая повязка В. П. Охотского – В. Д. Каулена: 1 – супинатор; 2 – каблук; 3 – гипс
Рис. 11.13. Стремя-перекат: а – внешний вид;
б – воспроизведение обычного шага за счет стремени-переката (схема)
Рис. 11.14. Комплексная функциональная повязка:
1 – супинатор; 2 – цинк-желатиновая повязка; 3 – гипсовая гильза
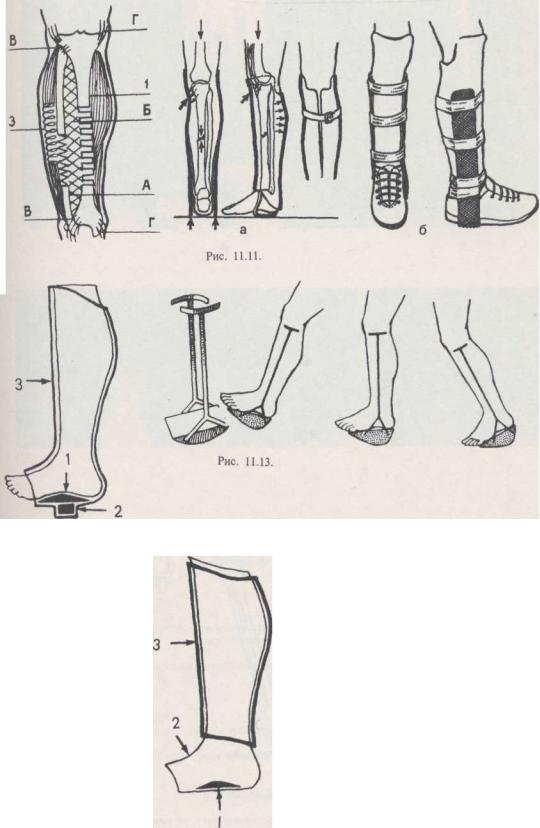
Рис. 11.10.
Рис. 11.12.
Рис. 11.14.
Рис, 11.15. Клиническое наблюдение успешного лечения перелома обеих костей голени скелетным вытяжени функциональной гипсовой повязкой:
а- при госпитализации;
б- на вытяжении;
в – в функциональной гипсовой повязке; г – сращение
Рис. 11.16. Клиническое наблюдение успешного функционального лечения низкого перелома обеих костей ни продольным и боковым скелетным вытяжением
Рис. 11.17. Компрессионный перелом мышелков большеберцовой кости и лечение этого перелома скелетным тяжением (схема):
а- механизм травмы;
б- репозиция перелома вытяжением
Рис. 11.18. Перелом внутреннего мыщелка большеберцовой кости:
а- механизм перелома;
б- репозиция вытяжением по длине с небольшим наружным направлением тяги и противовытяжени петлей за коленный сустав
Рис. 11.19. Перелом наружного мыщелка большеберцовой кости:
а- механизм перелома;
б- репозиция вытяжением по длине с вынесением тяги во внутреннюю сторону и противовытяжени петлей за коленный сустав
Источник
ВЫТЯЖЕНИЕ (extensio) – один из основных ортопедических методов лечения повреждений и заболеваний опорно-двигательного аппарата и их последствий – деформаций, контрактур, рубцовых стяжений.
Сущность Вытяжения заключается в том, что с помощью кратковременной или длительной тяги преодолевается мышечная ретракция, устраняется смещение отломков при переломе или же оказывается постепенное растягивающее действие на ту или иную область человеческого тела с целью устранения контрактуры, деформации. С помощью постоянного Вытяжения достигается удлинение конечности и удержание того или иного сегмента в нужном положении.
Рис. 1. Вытяжение при помощи двух кольев (по Гиппократу).

Рис. 2. Дуга Киршнера: 1 – дуга; 2 – спиценатягиватель (напрягающий ключ); 3 – спица; 4 – фиксирующий ключ. Рис. 3. Спица проведена через локтевой отросток и фиксирована дугой Киршнера.

Рис. 4. Скобы (клеммы) для скелетного вытяжения: 1 и 2 – скобы Шмерца; 3-6 – скобы конструкции Харьковского НИИ протезирования, ортопедии и травматологии им. проф. М. И. Ситенко; 7 и 8 – скобы Свердловского ин-та травматологии и ортопедии; 9 – скоба Коржа – Алтухова.
Лечение переломов, вывихов путем Вытяжения (рис. 1) было известно еще в глубокой древности. Гиппократ (4 в. до и. э.) описывает приспособления для лечения переломов путем насильственного растяжения. Позже мы находим подобные конструкции у К. Галена (2 в.), Ибн-Сины (Авиценна, 11 в.), Ги де Шолиака (Guy de Chauliac, 14 в.) и др. Однако все эти устройства и аппараты, основанные на действии рычагов, воротов, ремней, были рассчитаны на одномоментное Вытяжение.
Практическое применение метод Вытяжения как длительно и постепенно действующей силы нашел только в 19 в.
В 1839 г. в Америке Джеймс (James) предложил использовать для постоянного В. каучуковый липкий пластырь. Немецкий ученый Б. Барденгейер (1889) сформулировал основные положения этого метода. Он предложил боковые вправляющие тяги, современный, не раздражающий кожу липкий пластырь, ряд конструкций специальной аппаратуры.
Большой вклад в совершенствование метода, в его физиологическое и биомеханическое направление внес Цуппингер (G. Zuppinger), обосновавший значение среднефизиологического, полусогнутого, положения конечности, при к-ром возникает равномерное расслабление всех групп мышц и В. достигается меньшими грузами.
В 1907 г. Штейнманн (F. Steinmann) применил при лечении переломов бедра внутрикостное В. с помощью предложенного им гвоздя. Гвоздь проводили поперечно над мыщелками бедра. Это предложение послужило началом применения совершенно нового принципа передачи тяги непосредственно на кость- постоянного скелетного В.; метод быстро завоевал ведущее место среди всех разновидностей постоянного В.
В России лечение переломов скелетным В. впервые было применено, а затем усовершенствовано в Харькове, в Медико-механическом ин-те (ныне НИИ протезирования, ортопедии и травматологии им. проф. М. И. Ситенко). Здесь в 1910 г. К. Ф. Вегнером был применен гвоздь Штейнманна при переломе бедра.
Со временем методика и техника постоянного В. совершенствовались и все больше внедрялись в практику. Вместо грубого гвоздя Штейнманна, толщиной 3-4 мм, в 20-х годах нашего столетия были предложены дуга Киршнера (рис. 2 и 3), проволока по Гелинскому, по Клаппу, появился ряд скоб (или клемм) – Шмерца, Павловича, Маркса – Павловича, Велера, Коржа – Алтухова и др. (рис. 4).

Рис. 5. Стандартное положение конечности на шине Богданова при переломе бедра.

Рис. 6. Скелетное вытяжение при переломе бедра в нижней трети на шине Белера: 1 – периферический отломок смещен кзади; 2 – жесткая подушка, подложенная под нижнюю треть бедра, способствует устранению смещения отломка.
Для создания нужного положения конечности при В. стали применять различные шины и аппараты – Брауна, Белера, Озерова, Ситенко, Чаклина, Богданова и др. (рис. 5 и 6), за рубежом широко применяют шины, подвешиваемые к надкроватным рамам (шина Томаса и ее модификации). Для этой же цели в ряде клиник используют жесткие фигурные ортопедические подушки. Для устранения смещения отломков по ширине по периферии применяют вправляющие, фиксирующие и ротирующие петли.
В зависимости от показаний и цели применения В. различают два его вида – кратковременное (одномоментное) и длительное (постоянное). Кратковременно В. осуществляется руками хирурга или специальными аппаратами для вправления Соколовского, Эдельштейна, Чижина и др. Обычно одномоментное В. применяют, когда необходимо только вправление отломков при переломах (см.) или суставных концов костей при вывихах (см.). Большое значение имеет кратковременное В. в транспортной иммобилизации (см.) как этапное лечение при переломах бедра, обеспечивающее удержание отломков в фиксированном положении.
Длительное (постоянное) В. осуществляют с помощью специальных материалов, инструментария, аппаратуры и грузов. Целью постоянного В. является вправление отломков (репозиция), их удержание (ретенция) в достигнутом положении до наступления консолидации и раннее восстановление функции.

Рис. 7. Клеевое вытяжение по Шеде при переломе правого бедра. Фиксация контрлатеральной конечности и тазового пояса способствует принудительному сохранению необходимого положения ребенка.
Применяют два метода постоянного В.- клеевое и скелетное. Клеевое В. не позволяет развить достаточную силу тракции и как самостоятельный метод лечения применяется в основном у детей. У детей до 3 лет клеевое В. в вертикальном положении (по Шеде) показано при переломе бедра (рис. 7). Клеевое В. применяют также, когда нужно создать покой конечности после ушиба, нек-рых оперативных вмешательств.
Получившие распространение в 60-70-х годах 20 столетия дистракционные аппараты Сиваша, Гудушаури, Илизарова и др. по сути являются аппаратами для постоянного В., или растяжения (distractio), т. к. сила тяги прикладывается к дистальному и проксимальному костным фрагментам или сегментам (см. Дистракционно-компрессионные аппараты).
Методика и техника применения скелетного вытяжения. Для создания силы тяги при постоянном В. применяют грузы, к-рые подвешивают с помощью различных рам и блоков, винтовые механизмы, закрутки, пружины.
Существенно важно постоянное В. проводить в так наз. среднефизиологическом положении конечности, при к-ром возникает равномерное расслабление всех групп мышц, в т. ч. и антагонистов (принцип Цуппингера). В среднефизиол. положении В. конечности требует значительно меньших грузов, не вызывает судорожных сокращений отдельных перерастянутых групп мышц.
Каким бы способом ни осуществлялась скелетная тяга, она не обеспечивает всех условий В. Скелетная тяга является только основным звеном в общем комплексе мероприятий, к-рые суммированы в более широком понятии «система постоянного скелетного В.». Сюда входит: правильная укладка больного и поврежденной конечности, точное направление тяг, величина груза, противовытяжение, сочетание скелетной тяги с клеевой тягой на других сегментах, применение дополнительных вправляющих, ротирующих и фиксирующих петель и ряд других деталей. Только использование всей системы постоянного В. может обеспечить выявление высоких качеств , этого функционального и высокоэффективного метода лечения травматологических и ортопедических больных. Сочетание достаточной силы тяги с ее постепенностью, дозированностью и непрерывностью составляет основной принцип метода. Постоянное В. осуществляют на жесткой металлической кровати. Через систему блоков грузы от спицы или скобы, а также от петель с помощью надкроватных рам и штанг выводят за пределы самой кровати (рис. 6). Противовытяжение осуществляют приподнятием ножного конца кровати, лифчиками, петлями и пр. Вначале грузы на основной скелетной тяге дозированно, но быстро увеличивают до полного устранения смещения отломков по длине или до вправления вывиха, что определяют исследованием больного (измерение, пальпация, рентгенол, контроль). Для удержания отломков достаточен груз меньше максимального ориентировочно на 1/3. Величина груза индивидуальна и зависит от степени смещения отломков, возраста больного, давности перелома и его локализации.
При переломовывихах и вывихах в шейном отделе позвоночника скелетную тягу за череп (теменные бугры или скуловые дуги) осуществляют при помощи специальных скоб. Вытяжение за голову можно также проводить петлей Глиссона.
Рис. 8. Типичные места применения скелетного вытяжения на нижней конечности (на большой вертел наложена скоба, через другие кости проведены спицы).
Наложение любых скелетных тяг необходимо рассматривать как чистую хирургическую операцию, требующую строгого соблюдения всех правил асептики. Места проведения спицы или введения браншей скобы анестезируют до надкостницы 1 % раствором новокаина. При проведении спицы необходимо обращать внимание на то, чтобы она располагалась перпендикулярно к продольной оси сегмента и проходила через центр кости. После введения спицу натягивают в специальной дуге с винтовым механизмом и прочно фиксируют в состоянии натяжения. Груз соединяют со скобой или дугой. Скелетное В. практически можно проводить на любом уровне всех сегментов конечности, за крыло таза, но как спицы, так и скобы для избежания повреждения крупных сосудов и нервных стволов накладывают преимущественно в типичных безопасных местах: над мыщелками бедра, через бугристость большеберцовой кости, за большой вертел, локтевой отросток над надмыщелками плечевой кости, за метафиз большеберцовой кости, за лодыжки и пяточную кость (рис. 8).
С 60-х гг. 20 в. для создания постоянства силы В. широко применяют демпферирование. Пружина, вставленная между скобой и блоком, демпферирует (гасит) колебания силы В. и тем самым обеспечивает покой в зоне перелома и предотвращает рефлекторные сокращения мышц.
Противопоказанием к скелетному В. может служить инфицированность кожных покровов в типичных местах наложения спицы, скобы – тогда их следует наложить дистальнее, – а также расстройства психики больного, дебильность, эпилепсия. С большой осторожностью следует применять этот метод в старческом возрасте, когда длительный постельный режим в положении на спине может привести к развитию тромбоэмболических осложнений, гипостатической пневмонии, пролежням и т. д.
Осложнения: перелом спицы (из недоброкачественной стали), прорезывание спицы в остеопоротичной кости, инфицирование тканей в области введения спицы или скобы. Во всех случаях необходимо извлечение спицы, скобы и введение новой спицы или скобы в другом месте.
Подводное вытяжение – лечебный метод, сочетающий физ. воздействие воды (пресной, минеральной) на организм с приемами В. Действие воды при t° 36-37° на проприоцепторы способствует снижению тонуса поперечнополосатой мускулатуры, вследствие чего увеличивается расстояние между позвонками и расширяются межпозвоночные отверстия, через к-рые проходят спинномозговые корешки. Кроме того, снижение мышечного тонуса при подводном В., обеспечивая устранение мышечных контрактур, способствует устранению сосудистого спазма и улучшению кровообращения в поврежденной области. Подводное В. широко используется в ортопедической и неврологической практике с целью уменьшения протрузии диска при дискогенных болевых синдромах, пояснично-крестцовом и шейно-плечевом радикулитах, обусловленных остеохондрозом позвоночника; при смещении межпозвоночного диска, искривлении позвоночника, а также при контрактурах тазо-бедренного, коленного и локтевого суставов и при нек-рых рефлекторных расстройствах. Методы подводного В. малоэффективны при наличии рубцово-спаечного инфекционного процесса, реактивном эпидурите, резко выраженном деформирующем спондилезе, болевом синдроме, обусловленном диспластическими изменениями в позвоночнике, при сосудистых нарушениях спинного мозга (миелопатиях), а также после оперативного удаления грыжи диска. Подводное В. относительно противопоказано при сопутствующих заболеваниях сердечно-сосудисотй системы, почек, печени, желчного пузыря.
Методика вертикального В. с грузом в бассейне впервые была применена венгерским врачом Молл ом (К. Moll) в 1953 г. при дископатиях. В Советском Союзе метод подводного вертикального и горизонтального В. разработан в Центральном ин-те травматологии и ортопедии; существенный вклад в разработку этой проблемы внесли сотрудники 1-го ММИ, а также ряда леч. учреждений Сочи, Пятигорска, Нальчика, Пярну.

Рис. 9. Подводное вертикальное вытяжение с помощью головодержателя.
Вертикальное подводное вытяжение проводится с помощью различных простых приспособлений (круг из пенопласта, деревянные параллельные поручни) и более сложных конструкций в специальном бассейне длиной 2-3 м, шириной 1,5-2 м и глубиной 2 – 2,2 м при температуре воды 36-37°. При шейном остеохондрозе первоначально подводное В. начинают с 5-7-минутного погружения в воду, обычно без груза, используя головодержатель (рис. 9); последующие процедуры дополняют применением груза 1-3 кг на поясничный отдел в течение 8-15 мин. При хорошей переносимости груз в дальнейшем увеличивают до 8-10 кг. В случае появления болей, головокружения вес груза снижают. При грудном и поясничном остеохондрозе используют плечедержатели. После первоначальной адаптации при грудном остеохондрозе груз на поясничный отдел постепенно увеличивают с 2 – 5 до 8-15 кг, а продолжительность процедуры до 10-15 мин.; при поясничном остеохондрозе применяют груз от 2-8 до 15-30 кг, тогда как продолжительность подводного В. возрастает с 10 до 30 мин. После процедуры рекомендуется отдых в положении лежа на жесткой постели в течение 30-40 мин., затем – фиксация поясницы специальным поясом или корсетом. Общее число таких процедур составляет 15-20 на курс. Кроме пассивного В. с грузом, применяют установки, с помощью к-рых сила тяги дозируется с помощью прибора. При артрозах тазо-бедренного сустава, после оперативного вправления вывиха бедра груз подвешивают на манжетах, укрепляемых выше голено-стопного сустава.
Рис. 10. Подводное вытяжение на тракционном щите.
Горизонтальное подводное вытяжение при локализации процесса в поясничном отделе позвоночника производят путем продольной тракции позвоночника или провисания туловища в обычной или большой ванне (длина 2-2,5 м, ширина 0,9-1 м и глубина 0,7 м), на тракционном щите (рис. 10). Больного фиксируют с помощью лифа, лямки к-рого прикрепляются к скобкам у головного конца щита. На поясничную часть больного накладывают полукорсет с лямками, к к-рым с помощью металлических тросиков, переброшенных через систему блоков, за бортом подвешивают груз. При первых трех процедурах груз не применяют, а используют вес больного для провисания туловища. В дальнейшем используют груз в течение 4-5 мин., постепенно увеличивая его до 5 кг; в конце процедуры также постепенно уменьшают вес груза. С каждой последующей процедурой груз увеличивают на 5 кг, так что к 4-5-й процедуре он достигает 20-30 кг. Оптимальный груз для женщин – 35-40 кг, для мужчин – 40-50 кг, продолжительность процедур в пресной воде 20- 40 мин., в минеральной- 15-20 мин. При поражениях шейного отдела позвоночника используют петлю Глиссона, груз уменьшают до 4-8 кг (реже до 12 -15 кг), а продолжительность процедуры до 8-10 мин. В. проводят в положении небольшого сгибания головы. Процедуры проводят ежедневно или через день, всего 10-16 процедур.
При незначительно выраженном кифозе подводное В. позвоночника достигается провисанием туловища в пресной или минеральной воде под действием веса больного. Плечевой пояс фиксируют при помощи кронштейнов, укрепленных у головного конца ванны, ноги в области голеностопных суставов закрепляют с помощью эластичных бинтов, и тело больного в воде провисает в позе гамака. Процедуру проводят ежедневно, всего 12-20 раз. Все виды подводного В. можно сочетать с другими методами физ. терапии (ЛФК, массаж, ультразвук, грязь и др.). Иногда при остром болевом синдроме предварительно применяют фонофорез гидрокортизона или анальгина (см. Ультразвуковая терапия), УФ – эритемные дозы, диадинамические токи.
Библиогр.: Волков М. В. Метод вертикального подводного вытяжения с грузом в ортопедической практике, Ортоп, и травмат., JVb 4, с. 87, 1965; Гавриленко Б. С. Применение подводного вытяжения в комплексном лечении пояснично-крестцовых радикулитов, в кн.: Физические и курорт, факторы и их лечебн. применение, под ред. Г. А. Горчакова и др., в. 4, с. 73, Киев, 1970; Каплан А. В. Закрытые повреждения костей и суставов, М., 1967, библиогр.; Каптелин А. Ф. Методы вытяжения позвоночника у больных с дискогенным болевым синдромом, Ортоп, и травмат., 3, с. 13, 1972; Корж А. А., Скоблин А. П. и Эльяшберг Ф. Е. К истории скелетного вытяжения, там же, № 3, с. 81, 1971; Лечение вытяжением в воде при заболеваниях позвоночника, сост. М. В. Волков и А. Ф. Каптелин, М., 1966; Митюнин Н. К. и Ключевский В.
