Сколько носить гипс с переломом лучевой кости

Перелом лучевой кости со смещением или без него составляет 20% от всех переломов костной системы человека. Он различается по месту локализации, направлению смещения отломков, осложнениям. Из статьи вы узнаете особенности переломов со смещением и без смещения, сколько придется ходить с гипсом, сроки срастания кости и инструкции по восстановлению и реабилитации.
Виды переломов лучевой кости и их признаки
 Повреждение лучевой кости предплечья бывает внутрисуставным, нарушающим целостность и функциональность лучезапястного сустава, и внесуставным, когда линия перелома не распространяется на суставную поверхность.
Повреждение лучевой кости предплечья бывает внутрисуставным, нарушающим целостность и функциональность лучезапястного сустава, и внесуставным, когда линия перелома не распространяется на суставную поверхность.
При закрытой травме видимых повреждений кожи нет, при открытом переломе нарушается целостность кожных покровов, что часто сопровождается такими осложнениями, как разрыв кровеносных магистралей и нервных стволов.
Перелом без смещения костных отломков
Каждый второй случай перелома лучевой кости происходит без смещения. Это обусловлено тем, что группы мышц на предплечье слабо развиты, и не оказывают механического воздействия на кость в момент ее повреждения. На рентгене обнаруживается трещина. Неполный перелом может локализоваться как в области головки, так и тела.
Травма без смещения в большинстве случаев диагностируется у детей и подростков вследствие активных игр или занятий спортом. Симптоматическая картина смазана. Нет видимой деформации конечности, отек невыраженный, болевые ощущения напоминают ушиб.
Перелом со смещением отломков
Смещение костных отломков происходит под действием внешней силы или внутренней ─ давление скелетных мышц на луч. Характерный признак ─ четко определяется деформация верхней конечности.
Линия разлома чаще поперечная или косая. Смещение происходит в продольной или поперечной плоскости, в 50% случаев кость одновременно смещается по горизонтали и вертикали.
При автомобильных или профессиональных травмах чаще фиксируются вколоченные (компрессионные) переломы. Они сопровождаются массивным повреждением мышечной ткани, глубоких слоев кожи. На рентгене видны мелкие отломки (фрагменты кости).
Типичная травма лучевой кости
Переломы лучевой кости в типичном месте ─ это самая распространенная травма предплечья. При падении на руку под действием силы тяжести тела лучевая кость не выдерживает и ломается в области нижней трети, на 3-5 см выше лучезапястного сустава. В зависимости от расположения ладони во время падения (выворотность наружу или вовнутрь), различают два типа травмы.

Перелом Колеса или сгибательный ─ происходит при прямом падении на раскрытую ладонь, при этом костный отломок сдвигается к тыльной стороне предплечья. По статистике 2/3 подобных травм в типичном месте относятся к такому виду.
Перелом Смита или разгибательный ─ падение происходит на завернутую внутрь ладонь, отломки смещаются к внутренней стороне запястья.
Важно! Параллельно повреждаются расположенные рядом анатомические образования, нарушается целостность лучелоктевых и лучезапястных связок, происходит вывих или перелом полулунной, ладьевидной костей, шиловидного отростка.
Отличительные признаки перелома луча в типичном месте:
штыкообразная деформация нижней части руки;
резкая и выраженная боль;
быстро сформированный отек и припухлость;
расширенный лучезапястный сустав;
любые резкие ограничения движений предплечья и кисти.
Для травмы характерна сезонность. Перелом в типичном месте чаще диагностируется у женщин после 45 лет в зимнее время (в период гололеда). Прочность костной ткани снижается после менопаузы, она становится рыхлой, уязвимой, чувствительной к механическому воздействию.
Наложение гипса при переломе лучевой кости
Перед тем, как наложить гипс, назначают рентген конечности в двух проекциях, что позволяет качественно оценить степень травмы. По показаниям проводят закрытую репозицию костных отломков, затем фиксируют бинтами, делают контрольный снимок.
 Цели гипсования:
Цели гипсования:
обездвиживание руки для правильного сращения костных отломков;
ускорение выздоровления;
облегчение общего состояния пациента.
Стандартная повязка накладывается от локтевого сгиба до кончиков пальцев, при условии отсутствия осложнений.
Открытые переломы с несколькими отломками или дроблением сопровождаются повреждением мягких тканей, кровеносных сосудов. В этом случае показано хирургическое лечение ─ открытая репозиция. Хирург- травматолог проводит первичную обработку раны (иссекает скальпелем мягкие ткани, превращая рваную рану в резаную, для быстрого заживления). Сшивает сосуды и нервы. Рана заживает в течение нескольких дней. Только после этого накладывают гипс.
Важно! Негативные ощущения под гипсовой повязкой, при появлении которых следует безотлагательно обратиться к травматологу:
онемение руки, пальцев;
ощущение распирания под гипсом;
боль, жар, озноб.
Это признаки смещения костей, внутреннего кровотечения, острой инфекции.
Если был компрессионный перелом или кость существенно раздроблена, воссоединенные отломки трудно удержать в иммобилизационной повязке, проводят фиксацию через кожу двумя спицами (захватывают лучевую кость, головку и шейку локтевой кости). Затем накладывают гипс, разрезанный от запястья до середины плеча.
Современные технологии − пластиковый гипс
 Пластиковый гипс решает такие проблемы, как тяжесть, резкое ограничение движений, постоянное чувство зуда кожи.
Пластиковый гипс решает такие проблемы, как тяжесть, резкое ограничение движений, постоянное чувство зуда кожи.
Полимерная иммобилизационная повязка легче традиционного гипса в 4-5 раз. Она не пропускает влагу, с ней можно принимать душ или ванную. Гипоаллергенный материал обеспечивает физиологический воздухообмен, кожа под повязкой дышит. Пластик деформируется и утрачивает свои качества только под действием прямых солнечных лучей.
Искусственный гипс повторяет индивидуальные анатомические формы руки, его можно моделировать под каждый отдельный случай, пациент при ношении не испытывает дискомфорта. Фиксатор не нарушает физиологическое кровообращение и лимфоотток, поэтому рука не отекает. Создает благоприятные условия для восстановления срединного нерва.
Сколько носят гипсовую повязку
Срок ношения иммобилизационной гипсовой повязки зависит от таких факторов:
степень тяжести перелома;
возраст пациента;
скорость обменных процессов в организме.
Костная мозоль формируется не менее 21 дня. В этот период рука должна быть надежно зафиксирована.
При переломе без смещения или трещине срок срастания кости не более 3 недель. Сколько носить гипс, определяется в индивидуальном порядке, в среднем от 2 до 4 недель.
При трещинах шейки и головки кости лонгету носят 14-21 день. Повреждение тела кости в зависимости от количества отломков при вовлечении лучезапястного сустава требует иммобилизации в течение 1,5-2,5 месяцев.
Если производилась репозиция 2 целых отломков, без дробления костей, с нарушением суставных поверхностей, гипс накладывают сроком на 4-5 недель. Если закрытая ручная репозиция была сложной, то иммобилизация может продлиться до 2 месяцев.
При использовании спиц гипс не снимают в течение 2-2,5 месяцев. Если сопоставление кости проводилось открытым методом или после повторной репозиции повязку носят 6-8 недель.
Значение бандажа при переломе луча
Главное назначение бандажа ─ это профилактика повторного смещения костных отломков. Приспособление также снимает напряжение скелетных мышц, расслабляет руку, уменьшает нагрузку на суставы. За счет обездвиживания конечности снижаются болевые ощущения.
 Современные бандажи производятся из экологически чистых, натуральных материалов. Во время ношения они не вызывают раздражения, аллергии, зуда, подходят для всех типов кожи.
Современные бандажи производятся из экологически чистых, натуральных материалов. Во время ношения они не вызывают раздражения, аллергии, зуда, подходят для всех типов кожи.
Важно! Неправильно подобранный фиксатор наносит вред и усугубляет процесс выздоровления. Повязка может сдавливать сустав, кровеносные сосуды, нарушая кровообращение, приводить к осложнениям ─ деформации кости при сращении, нарушении иннервации конечности.
Выбирают приспособление строго по рекомендации травматолога. Врач проинструктирует, как правильно им пользоваться.
Бандаж носят на протяжении всего лечения (гипсовой иммобилизации), а также в период реабилитации, до полного восстановления трудоспособности конечности.
Критерии безошибочного применения фиксатора:
рука и суставы полностью расслаблены;
отсутствуют болезненные ощущения;
конечность не отекает, пальцы не синеют или немеют;
сохраняется частичная подвижность фаланг;
человеку комфортно в сидячем положении, стоя, во время ходьбы.
Принципы реабилитации при переломе лучевой кости
После того, как кость анатомически восстановится, необходимо возобновить функциональность всей конечности. За время пребывания в покое мышцы и суставы утрачивают подвижность. Чтобы добиться прежней физической формы, требуется длительность, усердие, терпение и постоянная физиотерапевтическая работа.
Важно! В большинстве случаев реабилитация после перелома занимает столько же времени, сколько человек носил гипс. Исключением являются сложные травмы с разрывами сухожилий, повреждениями суставов, множественными дроблениями костной ткани.
Комплексное восстановление включает такие мероприятия:
лечебная физкультура, использование специальных тренажеров (механотерапия);
водные процедуры ─ теплые солевые ванны, гимнастика в воде (гидрокинезотерапия);
парафиновые аппликации;
физиотерапия ─ УВЧ, магнит, электрофорез, лазер;
массаж;
диета, богатая кальциев, прием витаминов для регенерации и укрепления костной ткани.
ЛФК ─ главный метод восстановления трудоспособности руки
Разрабатывать руку необходимо еще тогда, когда она находится в гипсе. Все движения пальцами делают с осторожностью. При проявлении дискомфорта или болей немедленно прекращают гимнастику.
Первые упражнения делают уже в конце первой недели после наложения иммобилизационной повязки. Гимнастику начинают с плечевого пояса и постепенно спускаются вниз к запястью. Особенно тщательно следует разрабатывать пальцы.
После того, как снимут гипс, пациент испытывает скованность движений, легкую болезненность, чувство страха снова повредить кость. Ограниченная подвижность связана с тем, что связки временно утратили свою эластичность. Несмотря на это движения делают более активно, вовлекая все группы мышц руки, в том числе и глубокие.
Упражнения для руки в период ношения гипса
Перед тем, как разрабатывать руку первую неделю после травмы, нужно оценить самочувствие человека. Должна отсутствовать резкая болезненность, высокая температура тела. Все упражнения направлены на то, чтобы пациент мог элементарно обслуживать себя самостоятельно ─ держать чашку, ложку, зубную щетку, переодеваться, резать ножом. Во время разминания руки противопоказаны резкие, круговые, силовые нагрузки во избежание повторного смещения костных отломков.
Первый комплекс упражнений для руки в гипсе выполняются в положении сидя. Важно разрабатывать каждую фалангу пальцев во избежание формирования контрактур (ограничение пассивных движений). Сначала можно помогать здоровой рукой.  Эффективны такие виды двигательной активности:
Эффективны такие виды двигательной активности:
положить предплечье на стол ладонью вверх, с осторожностью сжимать и разжимать пальцы (6-10 раз), повторить то же упражнение ладонью вниз;
если перелом без осложнений и локоть свободен от гипса, делают сгибательные движения в суставе ─ рука лежит на твердой поверхности и медленно поднимается к лицу тыльной и внутренней стороной ладони поочередно (5-7 раз);
сжимание и разжимание пальцами мягкого резинового мячика, игрушки «антистресс» (10 раз).
Гимнастику продолжительностью 5 мин проводят 2-3 раза в день. По мере улучшения это время увеличивают до 15 мин. Критерии успешной реабилитации на 3 неделе ─ умение самостоятельно одеваться при наличии гипса на конечности, резать мягкие продукты ножом, держать наполненную чашку.
Восстановление предплечья после снятия гипса
Перед тем, как приступить к основным упражнениям, проводят легкую разминку. Разрабатывают лучезапястный сустав круговыми движениями, сжимают пальцы в кулак, легко массируют кисть.
Базовая лфк после перелома включает такие группы упражнений:
разведение и сведение пальцев;
надавливание концевыми фалангами на твердую поверхность;
поочередное поднятие пальцев от стола с максимальной амплитудой;
вращательные движения кистью.
Эффективно использование подручных средств. Полезно поднимать и удерживать стакан с водой, переминать пальцами пластилин, подбрасывать и ловить теннисный мячик. Для растягивания сухожилий и связок запястья осторожно опираются о стол ладонями, внутренней и внешней стороной кисти.
В обязательном порядке в гимнастический комплекс включают движения, которые задействуют все суставы и части руки. Одновременно поднимают и пускают плечи, руки с последующим разведением в стороны. Вращают предплечьем в локтевом суставе по часовой стрелке и против нее.
Чтобы восстановилась первичная функциональность конечности, нужно чаще использовать ее в быту ─ расчесываться, одеваться, готовить пищу.
Безопасно разработать руку помогают специальные тренажеры супинации/пронации предплечья. Во время восстановительных занятий все движения осуществляются анатомически и физиологически правильно (амплитуда регулируется до 90°C). Быстрые клинические результаты обеспечиваются за счет оптимизации нагрузки в каждом индивидуальном случае.
Что противопоказано делать в период реабилитации до полного восстановления трудоспособности:
носить сумку или пакет весом более 0,5 кг;
поднимать гантели;
заниматься с тяжелыми набивными мячами (волейбольными, баскетбольными);
переносить центр тяжести тела на руки (опираться);
проворачивать ключ, открывать тугие дверные замки.
При регулярном выполнении всего комплекса упражнений функциональность конечности восстанавливается через 1,5-3 месяца.
Гимнастика в теплой воде
Теплые солевые ванны снижают тонус мышц, расслабляют нервную систему, купируют болевой симптом, расширяют кровеносные сосуды, обеспечивая приток крови. Для упражнений нужна емкость, в которую без ограничений поместиться предплечье (широкий таз, детская ванночка). Оптимальная температура воды 36-37°C.
Противопоказания:
инфицирование мягких тканей в месте перелома;
кожные высыпания, язвочки;
повышенная температура тела;
гипертоническая болезнь в период обострения.
Разработку руки в теплой воде лучше проводит вечером, за 2 часа до сна. Растворить 100 г морской соли и погрузить предплечье, лучезапястный, локтевой сустав, до половины плеча.
В воде делают сгибательные движения пальцами, ладонью, вращают кистью в разные стороны. Поднимают и опускают сомкнутые пальцы, переворачивают ладонь вверх-вниз. Каждый вид упражнений делают 6-8 раз.
Лечебные тренировки в воде в обязательном порядке проводят первые 2 недели после снятия гипса, далее процедура носит рекомендательный характер.
Физиотерапевтические мероприятия после перелома луча
Цели физиотерапии ─ реабилитация опорно-связочного аппарата, ликвидация негативных последствий окружающих мягких тканей.
Массаж
Легкие массажные движения допускаются во время ношения гипса. Прямое воздействие на мышцы производят на открытых участках с двух сторон от повязки ─ поглаживания, растирания, слабоинтенсивные надавливания. Допускается поколачивание по гипсу. С помощью аппарата магнитного иглоукалывания проводят точечный массаж.
Такая процедура усиливает приток крови, доступ кислорода в ткани, способствует быстрой регенерации, улучшает метаболические процессы. Так активизируется отток лимфы, быстро устраняется отечность, сокращаются сроки ношения иммобилизационной повязки.
После удаления гипса руку массажируют активнее. Классические движения:
поперечные и продольные поглаживания по всей поверхности предплечья;
разминания;
перкуссия (постукивания);
круговые вращательные движения с проработкой глубоких мышц.
Дополнительно применяют специальные ручные тренажеры, валики, катки, игольчатые аппликаторы. Полноценные массажи показаны не ранее чем через месяц после снятия гипса, когда восстановится мышечная масса.
Терапия с применением парафина
Парафинолечение ─ тепловое воздействие на поврежденные ткани. Парафин ─ это натуральное вещество с высокой теплоемкостью. Метод показан для реабилитации после сложных множественных переломов лучевой кости.
Глубокое прогревание снимает спазмы мышц, улучшает микроциркуляцию и лимфоотток. Препятствует формированию контрактур и анкилоза (неподвижность сустава). Терапевтический курс составляет 15 процедур (через день).
Электрическая стимуляция костной и мышечной ткани
 Электростимуляция базируется на применении импульсных токов для восстановления разных видов тканей организма.
Электростимуляция базируется на применении импульсных токов для восстановления разных видов тканей организма.
Процедура ускоряет формирование костной мозоли, усиливает кальцификацию кости и процесс образования хряща. Электрическое поле действует на клеточном уровне, способствует синтезу хондроцитов, остеобластов, лимфоцитов. Согласно статистическим данным ВОЗ, методика на 30% сокращает реабилитационный период.
Ударно-волновая терапия
УВТ ─ это методика восстановления опорно-двигательной функции руки с помощью акустических волн. Лечение показано при плохо срастающихся переломах, осложнениях вследствие неправильной репозиции или иммобилизации, псевдоартрозе (образование ложного сустава в несвойственном месте).
Ударно-волновая терапия стимулирует формирование новой кровеносной сетки и костной ткани. Уже после 3 процедур на рентгене можно наблюдать образование мозоли. Наличие металлических штифтов или пластин не является противопоказанием.
Источник

Перелом лучевой кости без смещения – одна из распространённых травм. При потере равновесия рука инстинктивно тянется вперёд для смягчения последствий, но нередко падение бывает неудачным, возникает открытый или закрытый перелом луча.
Важно знать, как отличить перелом лучевой кости от вывиха, как оказать первую помощь. Изучите информацию об особенностях травмы, классификации, длительности ношения гипсовой повязки, методах лечения и реабилитации.
- Причины травмы
- Характерная симптоматика
- Классификация
- Диагностика
- Оказание первой помощи
- Правила лечения
- Возможные осложнения
- Сколько носить гипс
- Осложнения в период консервативного лечения
- Реабилитация
Причины травмы
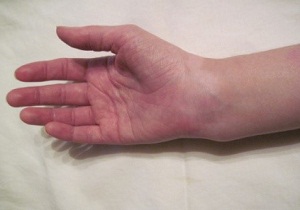
Неполный перелом в зоне лучевой кости – следствие падения на прямую руку, повреждения кисти во время ДТП. Травмы часто случаются у здоровых молодых людей при активных занятиях спортом, в том числе, экстремальными видами.
Согласно статистике, различные виды переломов луча зафиксированы у 15% пациентов, посетивших травматолога. Проблема часто возникает у детей во время активных игр на свежем воздухе. В раннем возрасте кости срастаются быстрее, но родителям приходится постоянно контролировать поведение ребёнка, часто пытающегося избавиться от фиксирующей повязки.
Характерная симптоматика
Коварство закрытого перелома лучевой кости без смещения – в достаточно слабом проявлении признаков травмы. Работоспособность сохранена, пациент нередко не придаёт значения симптоматике, свидетельствующей не о вывихе или растяжении связок, а об опасном поражении костной ткани.
Человек надеется на примочки, компрессы, домашние и аптечные мази, ждёт, когда «вывих» пройдёт. Травматологи часто принимают пациентов, несвоевременно обратившихся за помощью именно с поражением лучевой кости.
Посмотрите подборку эффективные методов лечения дорсопатии пояснично — крестцового отдела позвоночника.
О характерных симптомах и лечении болезни Кенига коленного сустава прочтите по этому адресу.
Признаки, при появлении которых после падения, сильного ушиба пора идти к врачу:
- болезненность в зоне лучезапястного сустава (даже, при не очень сильном дискомфорте);
- небольшая отёчность тыльного участка предплечья;
- сложно пошевелить кистью.
Зона перелома зависит от положения руки в момент падения, других факторов, при которых была приложена сила, превышающая прочность кости.
Классификация
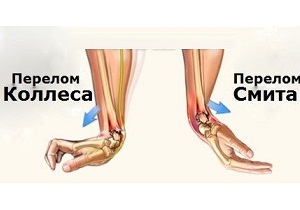
Травматологи выделяют три разновидности поражения участков лучевой кости:
- перелом Смита. Причина негативного состояния – воздействие на тыльный участок кисти. При этой разновидности травмы дистальный отломок сдвигается к поверхности ладони;
- перелом дистального отдела. Повреждение в большинстве случаев затрагивает зону в двух-трёх сантиметрах от лучезапястного сустава;
- перелом Коллеса. Более половины пациентов обращаются к травматологу с этим видом повреждения. При переломе Коллеса сломанный фрагмент дистального отдела сдвигается к тыльной зоне предплечья.
При тяжёлой травме развивается оскольчатый перелом. При этой разновидности травмы луча сломанная кость разделена на 3 и более фрагментов.
Перелом луча бывает:
- внесуставный;
- внутрисуставный.
По степени повреждения кожи различают:
- первично открытый перелом (нарушена целостность кожных покровов снаружи до лучевой кости);
- вторично открытый перелом (сломанная кость повреждает кожу изнутри).
[warning]Важно! Любой вид открытого перелома требует немедленного вмешательства врача из-за высокого риска неправильного сращивания костей, инфицирования раны.[/warning]
Диагностика
Подтвердить или опровергнуть подозрение на закрытый перелом в области лучевой кости поможет обследование пациента при помощи современной аппаратуры. Вначале доктор осматривает проблемный участок, выясняет, жалобы пациента (каков характер, интенсивность боли), затем направляет на рентгенографию (обязательно, две проекции).
Полная картина травмы видна после проведения магнитно-резонансной томографии. На снимках доктор рассмотрит все участки проблемного сустава, увидит поражение мягких тканей.
Оказание первой помощи
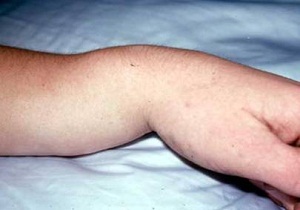
До визита к травматологу или приезда «скорой» важно правильно действовать, чтобы предупредить осложнения. Отсутствие паники, чёткие, грамотные движения приносят немало пользы пострадавшему.
Правила первой помощи:
- как можно скорее обездвижить руку. Для фиксации подойдёт шина из любого подручного материала: зонта, палки, доски, книги. На предмете не должно быть грязи, чтобы исключить инфицирование при нарушении целостности кожных покровов. Обязательна поддерживающая повязка через плечо из ремня, шарфа, пояса от платья, бинта (что найдётся под рукой);
- приложить холод к поражённому участку. Подойдёт пакет молока, замороженные овощи, бутылка с водой, любой холодный предмет, который найдётся у пострадавшего или окружающих. Кубики льда нельзя прикладывать прямо к кожным покровам: обязательно нужна чистая ткань, например, рубашка, носовой платок. Холод нельзя держать на повреждённой руке дольше трети часа;
- если ощущается боль, поможет таблетка анальгетика. Подойдёт любой препарат: Анальгин, Парацетамол, Солпадеин, Кетанов (сильнодействующее средство), Ибупрофен;
- у пострадавшего видна открытая рана? Развивается кровотечение? Важно своевременно наложить жгут из шарфа, косынки, эластичного бинта. Обязательно указать время наложения давящей повязки, чтобы предупредить некротизацию тканей из-за недостаточного кровоснабжения.
[note]Важно! Предупредить смещение сломанной кости – одна их главных задач человека, оказывающего первую помощь. Чем скорее повреждённая рука будет зафиксирована (обездвижена), тем ниже риск перехода проблемы в более тяжёлую степень.[/note]
Правила лечения
При отсутствии смещения костных отломков рекомендовано консервативное лечение. Малоприятная, но эффективная методика терапии – наложение гипсовой лангеты для фиксации поражённых участков, правильного сращивания сломанной кости.
Пациент должен знать важный момент: гипс накладывается только до основания пальцев. Неопытные врачи нередко совершают ошибку: ограничивают подвижность всей конечности, вплоть до кончиков пальцев. При таком способе фиксации мышцы быстро атрофируются, пальцы не сгибаются даже через 5–6 месяцев после лечения.
Длительность терапии определяет врач-травматолог. Не стоит просить доктора о скорейшем удалении гипсовой повязки: кость должна полностью восстановиться. Недисциплинированность пациента, попытки сдвинуть гипс часто оканчиваются смещением костных отломков, необходимостью повторного наложения повязки, резким увеличением сроков терапии.
Возможные осложнения

Перелом лучезапястного сустава не всегда проходит бесследно: отголоски травмы нередко дают о себе знать через годы. Некоторые пациенты сталкиваются с тяжёлым течением периода реабилитации, плохим сращиванием костей, поражением мягких тканей. Проникновение в рану инфекции, слабость костей, воспалительный процесс в организме – факторы, повышающие риск осложнений.
Чаще всего травматологи выявляют следующие негативные процессы:
- отмирание тканей при недостаточном кровообращении в травмированной зоне;
- инфицирование раны, развитие гнойных осложнений и остеомиелита при поражении костей;
- падение на вытянутую руку часто приводит к смещению ключицы при вывихе плечевого сустава;
- ограничение подвижности предплечья. При тяжести случая пациент получает группу инвалидности.
Сколько носить гипс
Это вопрос волнует большинство пациентов. Гипсовая лангета доставляет дискомфорт, ограничивает мобильность, раздражает, особенно, в жару.
Длительность применения фиксирующей повязки зависит от нескольких факторов:
- характер перелома (полный или частичный);
- локализации поражённого участка;
- насколько быстро происходит регенерация костной ткани.
Посмотрите обзор топических кортикостероидов и правилах их применения для лечения заболеваний суставов и позвоночника.
Как лечить плантарный фасциит в домашних условиях? Эффективные варианты терапии собраны в этой статье.
Перейдите по адресу https://vseosustavah.com/bolezni/osteohondroz/poyasnichnyj.html и прочтите об упражнениях и гимнастике при остеохондрозе поясничного отдела позвоночника.
Пациенту на заметку:
- ориентировочные сроки ношения гипсовой повязки при поражении лучевой кости – от 14 до 30 дней. Точный прогноз сразу после травмы дать невозможно: чем скорее заживёт рука, тем раньше доктор снимет гипс;
- перед удалением фиксирующей повязки проводится рентген проблемной зоны. Травматолог удаляет гипс, если кость полностью срослась;
- скорость регенерации костной ткани во многом зависит от поступления минералов: кальция, фосфора. Важно включать в меню рыбу лососевых пород, нежирные кисломолочные продукты, яйца, рыбий жир, растительные масла;
- чем старше пациент, тем хуже усваиваются минералы, слабее кости. По этой причине переломы дольше лечат люди в возрасте 50–60 лет и старше;
- в период реабилитации после травмы врачи рекомендуют приём препаратов Кальций Д3 Никомед, Кальцинова, Кальцимин Адванс.
[warning]Важно! Пациент не должен сдвигать повязку: подобные действия часто провоцирует смещение сломанной кости. Корректировка положения гипсовой лангеты может обернуться неправильным сращиванием костной ткани, длительность лечения и реабилитации затянется.[/warning]
Осложнения в период консервативного лечения
Не всегда период ношения гипсовой повязки проходит гладко: отсутствие движения, крепкая фиксация провоцирует сдавливание нервов, мягких тканей, кровеносных сосудов. Важно вовремя понять, что возникала проблема под плотным фиксирующим слоем.
Пациент должен обязательно сообщить врачу о появлении следующих признаков:
- снижение чувствительности кисти;
- отёчность зоны повреждения;
- бледный цвет кожи на пальцах рук.
Реабилитация

Как разработать руку после перелома лучевой кости? Восстановление повреждённого участка руки занимает не менее полутора месяцев. Умеренное воздействие на проблемную зону начинается во время ношения гипсовой лангеты.
Даже в первые дни после повреждения лучевой кисти рекомендованы процедуры, снижающие отёчность тканей. Хороший эффект показывает воздействие ультразвука, прогревание УВЧ.
Обязательный элемент реабилитации – лёгкая физическая нагрузка на кисть. За время ношения гипсовой повязки мышцы слабеют из-за недостатка движения. Предупредить атрофию мышечной ткани поможет специальная гимнастика для пальцев и кисти. Оптимальный комплекс ЛФК подберёт врач, наблюдающий пациента.
Через три-четыре недели наступает момент, когда травматолог разрешает снять гипс. Отсутствие иммобилизации предоставляет больше возможностей для восстановления работоспособности травмированной руки.
Специалисты физкабинета проводят:
- массаж;
- фонофорез;
- комплекс лечебной физкультуры пополняется новыми упражнениями.
[note]Не стоит отчаиваться, если травматолог подтвердил перелом лучевой кости. При отсутствии смещения костных фрагментов восстановление проходит достаточно быстро. Придётся носить гипс около месяца, но при грамотном наложении повязки, дисциплинированности пациента, качественной реабилитации полностью восстанавливается чувствительность и работоспособность травмированной руки.[/note]
Из следующего видео можно узнать о том, как не допустить осложнений после перелома лучезапястного сустава:
Источник
