Случаи с переломом лобной кости
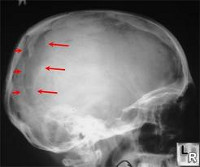
Перелом черепа – это нарушение целостности костей черепа. Чаще его причиной становится тяжелая прямая травма. Патология сопровождается локальной болью в месте повреждения. Остальные симптомы зависят от тяжести травмы, поражения мозговых структур и развития осложнений. Диагностика базируется на жалобах, данных анамнеза и объективного осмотра, результатах рентгенографии, КТ, МРТ и других исследований. Лечение определяется видом перелома и тяжестью черепно-мозговой травмы, может быть как консервативным, так и оперативным.
Общие сведения
Перелом черепа – травматическое нарушение целостности черепа. Обычно сопровождается повреждением мозга и его оболочек, поэтому относится к группе состояний, представляющих опасность для жизни. Тактика лечения зависит от вида перелома черепа и особенностей повреждения мозговых структур и может быть как консервативной, так и оперативной.
Переломы черепа составляют около 10% от всех переломов и около 30% от общего количества тяжелых черепно-мозговых травм и чаще наблюдаются либо у активных людей молодого и среднего возраста, либо у социально неблагополучных граждан (алкоголиков, наркоманов и т. д.). Высокая частота подобных повреждений у первой группы пациентов объясняется их активностью (травмы на производстве, поездки на автомобилях, занятия спортом, в том числе – экстремальным и т. д.). Травмы представителей второй группы чаще связаны с криминалом, либо с несчастными случаями в состоянии алкогольного или наркотического опьянения.

Перелом черепа
Причины
Как правило, перелом черепа возникает в результате тяжелых травм: падений с большой высоты, автомобильных аварий, ударов по голове твердым массивным предметом и пр. Выделяют два механизма перелома черепа:
- Прямой. В этом случае кость ломается непосредственно в месте приложения силы,
- Непрямой. Действие удара передается на поврежденную кость с других отделов черепа или других костей скелета.
Переломы свода черепа обычно формируются в результате прямой травмы. При этом кости черепа прогибаются внутрь, а первой повреждается внутренняя пластинка черепной кости. Однако, возможны и непрямые переломы свода черепа, при которых поврежденная кость выпячивается кнаружи.
Переломы основания черепа чаще развиваются вследствие непрямой травмы, например, в результате падения с высоты на ноги и таз (в этом случае травматическое воздействие передается через позвоночник) или в результате падения на голову (при этом удар передается с костей свода на кости основания черепа).
Классификация
Выделяют переломы мозгового и лицевого черепа. Изучение и лечение переломов лицевого черепа представляет собой отдельный раздел медицины, находящийся в ведении челюстно-лицевых хирургов. Лечением переломов мозгового черепа занимаются врачи-нейрохирурги, а в деревнях и небольших городах, не имеющих собственных нейрохирургических отделений – травматологи или хирурги.
Все переломы мозгового черепа подразделяются на две большие группы: переломы свода и основания. Переломы основания в травматологии и ортопедии встречаются относительно редко и составляют около 4% от общего количества черепно-мозговых травм. По своему характеру переломы свода, в свою очередь, делятся на:
- Линейные переломы. Повреждение кости напоминает тонкую линию. Смещение костных фрагментов отсутствует. Такие переломы сами по себе наименее опасны, однако они могут становиться причиной повреждения оболочечных артерий и образования эпидуральных гематом.
- Вдавленные переломы. Кость вдавливается в черепную коробку. Из-за этого может повреждаться твердая мозговая оболочка, сосуды и мозговое вещество, следствием чего становятся ушибы и размозжения мозга, внутримозговые и субдуральные гематомы.
- Оскольчатые переломы. При повреждении образуется несколько осколков, которые могут повреждать мозг и мозговые оболочки, вызывая те же последствия, что при вдавленных переломах.
Переломы основания черепа подразделяются на переломы передней, средней и задней черепной ямки. Возможно также сочетание переломов свода и основания черепа.

КТ головы (3D-реконструкция). Перелом лицевого черепа (скуловой дуги) и перелом в области лобно-скулового шва.
Симптомы перелома черепа
Перелом свода черепа
При повреждениях свода черепа обнаруживается рана или гематома волосистой части головы. В области перелома могут иметься видимые или выявляемые при ощупывании вдавления. Следует учитывать, что при линейных переломах такие вдавления отсутствуют. Общие симптомы зависят от тяжести травмы и степени повреждения мозговых структур. Возможны любые нарушения сознания, от его кратковременной потери в момент травмы до комы. При поражении мозга и черепных нервов возникают нарушения чувствительности, парезы и параличи. Может развиваться отек мозга, сопровождающийся тошнотой, рвотой, распирающими головными болями, нарушением сознания и появлением очаговой симптоматики. При сдавлении ствола мозга отмечаются нарушения дыхания и кровообращения, а также угнетение реакции зрачков.
Обычно выявляется закономерность: чем тяжелее черепно-мозговая травма, тем сильнее выражено нарушение сознания. Однако из этого правила есть исключение – внутричерепная гематома, для которой характерен период просветления, сменяющийся потерей сознания. Поэтому удовлетворительное состояние больного не стоит расценивать, как свидетельство отсутствия или незначительной тяжести травмы.
Еще один фактор, который необходимо принимать во внимание – пациенты с переломом черепа нередко находятся в состоянии алкогольного опьянения, которое может затруднять диагностику. Поэтому объективные подтверждения травмы головы (ушибы, раны, гематомы) и свидетельства очевидцев в таких случаях должны становиться поводом для направления больного на немедленное обследование в специализированное отделение.
Перелом основания черепа
При переломах основания черепа симптоматика зависит от сопутствующего повреждения мозга. Кроме того, выявляются признаки, характерные для повреждения определенной черепной ямки. О переломе передней черепной ямки свидетельствует симптом «очков» – кровоизлияния в клетчатку вокруг глаз и истечение спинномозговой жидкости с примесью крови из носа. Иногда наблюдается экзофтальм (выпучивание глаз вследствие кровоизлияния в клетчатку, расположенную позади глаза). При повреждении воздухоносных полостей может выявляться подкожная эмфизема.
Перелом средней черепной ямки сопровождается истечением спинномозговой жидкости из слуховых проходов и образованием кровоподтека на задней стенке глотки. Для перелома задней черепной ямки характерны тяжелые расстройства дыхания и кровообращения (свидетельство повреждения ствола мозга) и кровоподтеки в области сосцевидного отростка (костного выступа за ухом). Следует учесть, что симптом «очков» и кровоподтеки в область сосцевидного отростка появляются не сразу, а через 12-24 часов после травмы.
Диагностика
Перелом черепа положено исключать у всех пациентов с черепно-мозговой травмой. Врач опрашивает больного, выясняя обстоятельства травмы, оценивает его общее состояние, проводит неврологическое обследование (оценивает чувствительность и силу мышц, проверяет рефлексы и т. д.). В ходе осмотра он проверяет состояние зрачков (реакция на свет, равномерность, ширина), наличие или отсутствие отклонения языка от средней линии и равномерность оскала зубов, а также измеряет пульс, чтобы выявить брадикардию, характерную для черепно-мозговой травмы.
Обязательно выполняется обзорная рентгенограмма черепа в двух проекциях, а при необходимости – и в специальных укладках. Назначается компьютерная томография черепа и магнитно-резонансная томография (МРТ головного мозга).

На аксиальной КТ в костном окне определяется перелом затылочной кости со смещением отломков
Существует ряд объективных обстоятельств, затрудняющих диагностику переломов черепа, в том числе – тяжелое состояние больного, из-за которого невозможно провести ряд исследований, особенности строения черепа из-за которых на обзорных снимках повреждение костей основания выявляется менее чем у 10% пострадавших и т. д. Поэтому диагноз перелома черепа в ряде случаев выставляется на основании клинической картины и в последующем, после улучшения состояния больного, подтверждается данными объективных исследований.
Лечение перелома черепа
Первая помощь
Всех пациентов с черепно-мозговой травмой необходимо немедленно доставлять в стационар. На этапе первой помощи больного укладывают в горизонтальное положение. Если пострадавший находится в сознании, его кладут на спину. Пациентов в бессознательном состоянии укладывают вполоборота. Для создания такого положения под спину с одной стороны можно подложить небольшие подушки или верхнюю одежду. Голову больного поворачивают в сторону, чтобы при рвоте он не захлебнулся рвотными массами.
Голове создают покой, используя подручные средства: одежду, подушки или валики. Останавливают кровотечение, накладывая на рану давящую повязку. К месту травмы прикладывают холод. Проверяют проходимость дыхательных путей, при необходимости устраняют западение языка, освобождают дыхательные пути от рвотных масс и т. д. По показаниям вводят аналептики (цитизин, диэтиламид никотиновой кислоты) и сердечные гликозиды.
Консервативная терапия
На этапе стационара лечение переломов черепа чаще консервативное, операции проводят по строгим показаниям. Консервативную терапию назначают пациентам с переломами основания черепа, закрытыми переломами свода черепа, субарахноидальными кровоизлияниями, сотрясением и ушибом головного мозга. Всем больным показан постельный режим, длительность которого зависит от тяжести травмы, и гипотермия головы (используются пузыри со льдом). Проводится дегидратационная терапия, назначаются антибиотики и обезболивающие. При переломах основания черепа выполняются повторные люмбальные пункции либо накладывается люмбальный дренаж.
Тактика лечения в каждом конкретном случае определяется тяжестью и особенностями черепно-мозговой травмы. Так, при сотрясениях головного мозга пациентам назначают вазотропные и ноотропные препараты. При ушибах мозга спектр лечебных мероприятий расширяется и включает в себя не только средства для улучшения мозгового кровотока и энергообеспечения мозга, но и метаболическую и противовоспалительную терапию и т. д. В восстановительном периоде применяют ноотропные препараты и лекарственные средства для улучшения мозговой микроциркуляции (циннаризин, винпоцетин).
Хирургическое лечение
Хирургическое лечение может потребоваться при тяжелых переломах черепа, особенно – вдавленных. Под общим наркозом выполняется трепанация, в ходе которой врач создает отверстие в черепе, удаляет из мозга внедрившиеся осколки, инородные тела и разрушенные ткани. Образование внутричерепных гематом в подавляющем большинстве случаев является показанием для срочной операции, в процессе которой хирург удаляет скопившуюся кровь, промывает полость, выявляет и устраняет источник кровотечения.
Показанием к хирургическому вмешательству при переломах основания черепа в остром периоде может стать повреждение лицевого или зрительного нерва, а в отдаленном – продолжающееся истечение спинномозговой жидкости из ушных проходов или носовых ходов. Прогноз при переломах черепа зависит от тяжести черепно-мозговой травмы. Возможно как полное восстановление, так и тяжелые последствия, становящиеся причиной инвалидности больного.
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Степанов И.В. 1 Дмитриев В.В. 1 Подопригора А.В. 1
1 ФГБОУ ВО «Воронежский государственный медицинский университет имени Н.Н. Бурденко» Министерства здравоохранения Российской Федерации
Целью исследования явилась разработка рабочей классификации переломов и травматических деформаций верхней зоны лица для устранения проблем в диагностике, тактическом выборе средств и методов оперативного лечения больных с сочетанной черепно-челюстно-лицевой травмой. В клинике кафедры челюстно-лицевой хирургии с 2000 по 2018 гг. проведено обследование и лечение 462 больных с сочетанной черепно-лицевой травмой, у которых диагностированы различные повреждения верхней зоны лица. Представлены различные хирургические доступы и варианты лечения с использованием титановых мини-пластин и имплантатов в зависимости от локализации перелома верхней зоны лица у больных с сочетанной черепно-челюстно-лицевой травмой. Анализ результатов обследования и лечения больных с повреждениями верхней зоны лица при сочетанной черепно-челюстно-лицевой травме позволил разработать и определить рабочую классификацию повреждений верхней зоны лица. Выделены изолированные переломы верхней стенки орбиты, сочетанные переломы верхней стенки орбиты, изолированные переломы надбровной дуги, сочетанные переломы надбровной дуги, изолированные переломы передней стенки лобной пазухи, сочетанные переломы передней стенки лобной пазухи, переломы верхней зоны лица в комбинации с переломами средней и нижней зон лица. На основании данных представленной классификации выявляется необходимость лечения травматических деформаций указанной области лица бригадой специалистов нейрохирургического и челюстно-лицевого профилей и других смежных специалистов, что позволяет обеспечивать положительные результаты, своевременную реабилитацию, снижает время нетрудоспособности и инвалидизации. Таким образом, рабочая классификация повреждений верхней зоны лица, основываясь на мультидисциплинарном подходе, позволяет оптимизировать оперативное и консервативное лечение и достичь высоких эстетических и функциональных результатов.
черепно-челюстно-лицевая травма
повреждение верхней зоны лица
остеосинтез титановой минипластиной
мультидисциплинарный подход
классификация травм верхней челюсти
1. Данилевич М.О. Тяжелая черепно-лицевая травма: особенности клинического течения мультидисциплинарный подход к комплексному лечению автореф. дис. … докт. мед. наук. Санкт-Петербург, 2016. 42 с.
2. Bellamy J.L., Mundinger G.S., Flores J.M., Reddy S.K., Mithani S.K., Rodriguez E.D., Dorafshar A.H. Facial fractures of the upper craniofacial skeleton predict mortality and occult intracranial injury after blunt trauma: an analysis. J. Craniofac Surg. 2013. vol. 24 no. 6. Р.1922-1926. DOI: 10.1097/scs.0b013e3182a30544.
3. Hwang K., Kim D.J. Reduction of Supraorbital Fractures via a Short Sub-Brow Incision. The Journal of Craniofacial Surgery. 2018. no.29(8). P. 2164-2165. DOI: 10.1097/scs.0000000000004738
4. Бабкина Т.М., Демидова Е.А. Современные подходы к диагностике травм челюстно-лицевой области // Лучевая диагностика и терапия. 2013. № 4 (4). С.66-72.
5. Карпов С.M., Христофорандо Д.Ю., Шарипов E.M., Абидокова Ф.А. Клинико-нейрофизиологическое течение краниофациальной травмы // Кубанский научный медицинский вестник. 2011.№ 2. С.76-80.
6. Baugh A.D., Baugh R.F., Atallah J.N., Gaudin D., Williams M. Craniofacial trauma and double epidural hematomas from horse training. Int. J. Surg. Case Rep. 2013. vol. 4 no. 12. Р.1149-52. DOI: 10.1016/j.ijscr.2013.10.011.
7. Бахадова Э.М., Карпов С.М., Апагуни А.Э., Карпова Е.Н., Апагуни В.В., Калоев А.Д. Отдаленные последствия минно-взрывной травмы на нейрофизиологическое состояние головного мозга // Фундаментальные исследования. 2014. № 2. С.28-33.
8. Левченко О.В., Шалумов А.З., Кутровская Н.Ю., Крылов В.В. Хирургическое лечение краниоорбитальных повреждений, сочетанных с черепно-мозговой травмой // Журнал вопросы нейрохирургии. 2011. №1. С.12-39.
9. Cossman J.P., Morrison C.S., Taylor H.O., Salter A.B., Klinge P.M., Sullivan S.R. Traumatic orbital roof fractures: interdisciplinary evaluation and management. Plast Reconstr Surg. 2014. vol. 133 no. 3. Р.335e-343e. DOI: 10.1097/01.prs.0000438051.36881.e0.
10. Дурново Е.А., Хомутинникова Н.Е., Мишина Н.В., Трофимов А.О. Особенности реконструкции стенок орбиты при лечении травматических повреждений лицевого скелета // Медицинский альманах. 2013.№ 5 (28). С.159-161.
11. Bellamy J.L., Mundinger G.S., Flores J.M., Reddy S.K., Suhail K. Mithani, Rodriguez E.D., Dorafshar A.H. Facial fractures of the upper craniofacial skeleton predict mortality and occult intracranial injury after blunt trauma. Journal of Craniofacial Surgery. 2013. vol.24 no. 6. P. 1922 – 1926. DOI: 10.1097/scs.0b013e3182a30544.
12. Treasure T.E., Dean J.S., Gear R.D. Jr. Craniofacial approaches and reconstruction in skull base surgery: techniques for the oral and maxillofacial surgeon. J. Oral Maxillofac Surg. 2013. vol. 71 no. 12. Р.2137-2150. DOI: 10.1016/j.joms.2013.08.003.
13. Snell B.J., Flapper W., Moore M., Anderson P., David D.J. Management of isolated fractures of the l orbital wall. J. Craniofac Surg. 2013. vol. 24 no. 1. Р.291-294. DOI: 10.1097/scs.0b013e3182710490.
14. Actis L., Gaviria L., Guda T., Ong J.L. Antimicrobial surfaces for craniofacial implants: e of the art. J. Korean Assoc Oral Maxillofacial Surg. 2013. vol. 39 no. 2. Р.43-54. DOI: 10.5125/jkaoms.2013.39.2.43.
15. Потапов А.А., Крылов В.В., Лихтерман Л.Б., Талыпов А.Э., Гаврилов А.Г., Петриков С.С. Клинические рекомендации «лечение пострадавших с тяжелой Черепно-мозговой травмой». НИИ нейрохирургии им. акад. Н.Н.Бурденко, НИИ скорой помощи им. Н.В. Склифософского. М., 2014. 22 с.
Актуальность. Диагностика и лечение травматических повреждений верхней зоны лица продолжают оставаться одной из сложнейших проблем современной экстренной хирургии [1-3]. Данные расстройства в большинстве случаев сочетаются с тяжелой черепно-мозговой травмой и не всегда являются зоной компетенции и ответственности только челюстно-лицевого хирурга [4-6]. Ввиду серьезных последствий черепно-лицевую травму относят к категории тяжелых повреждений, что представляет значительную угрозу здоровью и жизнедеятельности пострадавшего и имеет важное социальное значение [7-9].
Тяжесть травмы обусловлена повреждением головного мозга, придаточных пазух носа, органов зрения [10-12]. Отмечается рост частоты повреждений структур лицевого скелета в сочетании с повреждением черепа до 2,5 раз за последнее десятилетие [1,2,13].
Оперативные вмешательства при этих повреждениях не могут быть проведены в кратчайшие сроки и откладываются до стабилизации общего состояния и неврологической симптоматики больного [9,10,14]. Во многих случаях хирургическое пособие вообще не оказывается, что приводит к грубым деформациям верхней зоны лица, увеличивает срокнетрудоспособности [12,13].
В научной литературе рассматриваются различные классификации сочетанных черепно-челюстно-лицевых повреждений. Однако нет единой унифицированной классификации переломов и травматических деформаций верхней зоны лица, что ведет к определенным сложностям при выборе тактики хирургического лечения, определению степени нетрудоспособности и реабилитации пострадавших [1].
Цель исследования: разработать рабочую классификацию переломов и травматических деформаций верхней зоны лицадля устранения проблем в диагностике, тактическом выборе средств и методов оперативного лечения больных с сочетанной черепно-челюстно-лицевой травмой.
Материалы и методы исследования. В клинике кафедры челюстно-лицевой хирургии с 2000 по 2018 гг. проведено обследование и лечение 462 больных с сочетанной черепно-лицевой травмой, у которых диагностированы различные повреждения верхней зоны лица. Мужчин было 326 (78,4%), женщин – 136 (21,6%). Средний возраст пострадавших составил 48,4 ± 5,2 года.
Частота встречаемости различных повреждений верхней зоны лица у больных с сочетанной черепно-челюстно-лицевой травмой представлена в таблице (табл.1).
Таблица 1
Локализация переломов верхней зоны лица у больных с сочетанной травмой
№ | Локализация перелома | Число больных | |
абс. | % | ||
1. | Изолированные переломы верхней стенки орбиты | 19 | 4 |
2. | Сочетанные переломы верхней стенки орбиты | 46 | 10 |
3. | Изолированные переломы надбровной дуги | 23 | 5 |
4. | Сочетанные переломы надбровной дуги | 46 | 10 |
5. | Изолированные переломы передней стенки лобной пазухи | 55 | 12 |
6. | Сочетанные переломы передней стенки лобной пазухи | 51 | 11 |
7. | Переломы верхней зоны лица совместно с повреждениями средней и нижней зон лица | 222 | 48 |
ИТОГО: | 462 | 100 | |
Всем пострадавшим проведен полный комплекс диагностических обследований, включающий клинический осмотр, компьютерную томографию, рентгенографию костей лицевого и мозгового скелета, люмбальную пункцию. Хирургическое лечение осуществлялось мультидисциплинарной бригадой, состоящей из челюстно-лицевого хирурга, нейрохирурга, анестезиолога. По показаниям в бригаду включали офтальмохирурга, оториноларинголога. Лечение черепно-мозговой травмы проводилось по стандартам нейрохирургического лечения[14]. Задачей челюстно-лицевого хирурга являлось восстановление целостности лицевого и мозгового отделов черепа.
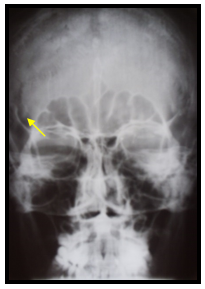
При изолированных переломах верхней стенки орбиты и надбровной дуги проводили разрез в области верхнего века или линии брови соответственно. Затем скелетировали зону перелома, проводили репозицию и фиксацию отломков титановыми мини-пластинами посредством шурупов (рис.1). При значительных костных дефектах осуществляли постановку титанового имплантата.
 А.
А.
 Б.
Б.
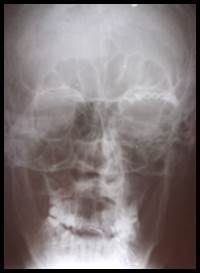
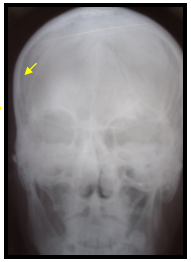
Рис. 1. Больной А. Перелом верхней стенки орбиты слева. Обзорная рентгенограмма черепа.
А. Рентгенограмма при поступлении (стрелкой указана линия перелома).
Б. Рентгенограмма после оперативного лечения (перелом восстановлен титановой мини-пластиной)
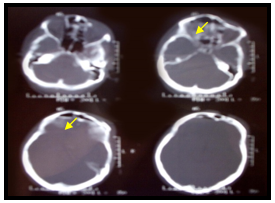
При переломах передней стенки лобной пазухи проводили разрез по линии брови. После репозиции отломков осуществляли остеосинтез титановыми мини-пластинами с фиксацией шурупами (рис. 2). При данной локализации перелома репозицию отломков осуществляли со скелетированием только нижних отделов передней стенки лобной пазухи без обнажения от надкостницы всей зоны перелома. Ревизия лобной пазухи не проводилась.
 А.
А.
 Б.
Б.
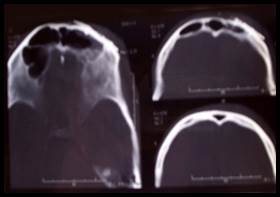
Рис. 2. Больной М. Перелом передней стенки лобной пазухи справа.
Рентгеновская компьютерная томограмма черепа.
А. Рентгеновская компьютерная томограмма при поступлении (стрелкой указана область травматической деформации).
Б. Рентгеновская компьютерная томограмма после оперативного лечения (восстановление деформации титановой мини-пластиной).
При лечении переломов лобной кости в сочетании с переломами верхней стенки орбиты, переломами надбровной дуги и переломами передней стенки лобной пазухи использовали разрез по Зуттеру (бикоронарный доступ). После мобилизации кожно-апоневротического лоскута до надбровных дуг проводили скелетирование, репозицию и фиксацию отломков титановыми мини-пластинами или титановой сеткой (рис.3). В случае вдавленных переломов лобной кости оказалось, что внутренняя кортикальная пластинка отломка гораздо шире, чем наружная. Для полного анатомического восстановления контуров данной зоны у этой группы больных края внутренней пластинки скусывались до размеров наружной. При мелкооскольчатых переломах лобной кости, при образовании диастазов между фрагментами для репозиции и фиксации использовались титановые имплантаты.
 А.
А.
 Б.
Б.
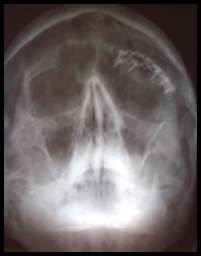
Рис. 3. Больной С. Перелом лобной кости, перелом передней стенки лобной пазухи, перелом верхней стенки орбиты слева
А. Рентгенограмма при поступлении (стрелкой указана линия перелома).
Б. Рентгенограмма после оперативного лечения (перелом восстановлен титановым имплантатом)
В случае травматического повреждения средней и нижней зон лица, сочетающегося с переломами верхней зоны, проводили одномоментное лечение переломов с использованием титановых мини-пластин и титановых имплантатов (рис. 4).
 А.
А.
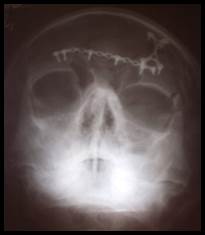 Б.
Б.
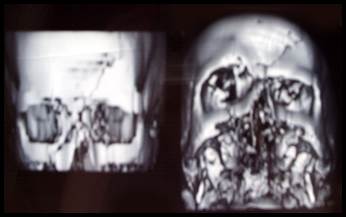
Рис. 4. Больной Д. Перелом лобной кости, перелом верхней стенки орбиты, оскольчатый перелом верхней челюсти, перелом костей носа. Рентгеновская компьютерная томография черепа. Обзорная рентгенография черепа
А. Рентгеновская компьютерная томограмма черепа при поступлении.
Б. Рентгенограмма после оперативного лечения
Результаты лечения оценивали на основании клинического осмотра, жалоб, объективизировали лучевыми методами исследования. Хорошими результатами считали анатомичное стояние отломков, отсутствие костных дефектов, восстановление косметического благообразия лица, отсутствие нарушения функции в виде нарушения мимики, чувствительности, когнитивных расстройств. К удовлетворительным результатам относили анатомичное восстановление отломков костей верхней зоны лица и мозгового отдела черепа при нарушении косметических норм лица и сохранении функций. Неудовлетворительными результатами считали сохранившиеся костные деформации, костные дефекты, изменение эстетики лица, нарушение функций. Хорошие клинические, эстетические и функциональные результаты достигнуты у 387 (83,8%) пострадавших, удовлетворительные – у 72 (15,6%), неудовлетворительные – у 3 (0,6%). В случае неудовлетворительного результата после купирования проявлений острой черепно-мозговой травмы проводили повторные операции, направленные на устранение дефекта.
Дальнейшая терапия, помимо традиционного медикаментозного лечения, осуществлялась совместно с нейрохирургом, неврологом, психиатром и была направлена на коррекцию психофизиологического статуса и лечение травматических мозговых дисфункций
Результаты исследования и их обсуждение. Анализ результатов обследования и лечения больных с повреждениями верхней зоны лица при сочетанной черепно-челюстно-лицевой травме позволил разработать и определить рабочую классификацию повреждений верхней зоны лица.
Классификация повреждений верхней зоны лица у больных с черепно-челюстно-лицевой травмой.
1. Изолированные переломы верхней стенки орбиты.
2. Сочетанные переломы верхней стенки орбиты.
А) Переломы верхней стенки орбиты в сочетании с переломами надбровной дуги.
Б) Переломы верхней стенки орбиты в сочетании с переломами надбровной дуги и передней стенки лобной пазухи.
В) Переломы верхней стенки орбиты в сочетании с переломами надбровной дуги, передней стенки лобной пазухи и лобной кости.
3. Изолированные переломы надбровной дуги.
4. Сочетанные переломы надбровной дуги.
А) Переломы надбровной дуги в сочетании с переломами
передней стенки лобной пазухи.
Б) Переломы надбровной дуги в сочетании с переломами передней стенки лобной пазухи и верхней стенки орбиты.
В) Переломы надбровной дуги в сочетании с переломами передней стенки лобной пазухи и лобной кости.
Г) Переломы надбровной дуги в сочетании с переломами передней стенки лобной пазухи, лобной кости и верхней стенки орбиты.
5. Изолированные переломы передней стенки лобной пазухи.
6. Сочетанные переломы передней стенки лобной пазухи.
А) Переломы передней стенки лобной пазухи в сочетании с переломами надбровной дуги.
Б) Переломы передней стенки лобной пазухи в сочетании с переломами надбровной дуги и верхней стенки орбиты.
В) Переломы передней стенки лобной пазухи в сочетании с переломами лобной кости.
Г) Переломы передней стенки лобной пазухи в сочетании с переломами лобной кости, надбровной дуги и верхней стенки орбиты.
7.Переломы верхней зоны лица в комбинации с переломами средней и нижней зон лица.
На основании данных представленной классификации выявляется необходимость лечения травматических деформаций указанной области лица бригадой специалистов нейрохирургического, челюстно-лицевого профилей и других смежных специалистов, что позволяет обеспечивать положительные результаты, своевременную реабилитацию, снижает время нетрудоспособности и инвалидизации.
Выводы. Многолетний опыт работы нашей клиники позволил разработать рабочую классификацию повреждений верхней зоны лица у больных с черепно-челюстно-лицевой травмой. Представленная классификация дает возможность оптимизировать хирургическое лечение пострадавших с сочетанной черепно-челюстно-лицевой травмой и выработать тактику последующего консервативного лечения, достигнув высоких эстетических и функциональных результатов. Мультидисциплинарный подход к лечению переломов и травматических деформаций верхней зоны лица при одновременной адекватной терапии черепно-мозговой травмы в структуре сочетанных черепно-челюстно-лицевых повреждений является наиболее эффективным методом ведения данной категории больных. Лечение данной категории больных следует проводить в условиях многопрофильной клиники, оснащенной современным оборудованием, при равноправном привлечении к диагностике и лечению нейрохирургов,челюстно-лицевых хирургов, реаниматологов, неврологов, функциональных диагностов.
Библиографическая ссылка
Степанов И.В., Дмитриев В.В., Подопригора А.В. ПРАКТИЧЕСКИЙ ОПЫТ ЛЕЧЕНИЯ ПЕРЕЛОМОВ И ДЕФОРМАЦИЙ ВЕРХНЕЙ ЗОНЫ ЛИЦА ПОСТРАДАВШИХ С СОЧЕТАННЫМИ ЧЕРЕПНО-ЧЕЛЮСТНО-ЛИЦЕВЫМИ ПОВРЕЖДЕНИЯМИ // Современные проблемы науки и образования. – 2019. – № 1.;
URL: https://science-education.ru/ru/article/view?id=28597 (дата обращения: 16.04.2021).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
