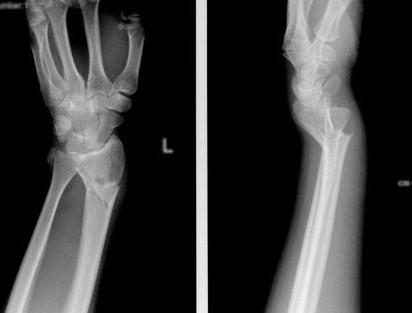
Снятие спиц при переломе лучевой кости

Операция по удалению металлоконструкций после остеосинтеза переломов
Удаление металлоконструкций является плановой операцией, которую проводят после консолидации (сращения) перелома, формирования полноценной костной мозоли, происходит это примерно через 8-12 месяцев. Возникает достаточно много споров о том, стоит ли удалять металлоконструкцию после остеосинтеза, если она не мешает?
Несколько доводов:
- В любом случае, это инородное тело и никто не спрогнозирует, как металл поведет себя через несколько лет, хоть это и высокотехнологичный сплав титана. Это и металлозы, и нагноения металлоконструкций, вплоть до такого осложнения как остеомиелит.
- Если металлоконстукция начнет мешать через 3 или более лет, то костная мозоль так “обрастет” пластину или винты, или стержень, что будет очень сложно технически её удалить. Поэтому имплантаты нужно удалять в плановом порядке примерно через год после установки.
Другое дело – удаление конструкций из костей таза часто сопровождается обильным кровотечением, обширными повреждениями тканей, риском травматизацией тазовых органов. Вследствие этого извлечение имплантатов нужно производить только при появлении абсолютных показаний – присоединении осложнений, признаков отторжения имплантата и др. Планово удалить можно только конструкции, фиксирующие лонное сочленение, при этой операции можно избежать обширной травматизации.
Экстренное удаление металлоконструкций
Показаниями к экстренному удалению могут стать:
- глубокое нагноение,
- непереносимость материала, из которого изготовлен имплантат,
- нестабильная фиксация,
- формирование ложного сустава,
- отсутствие признаков образования костной мозоли в течение долгого времени.
Технически удаление остеосинтеза является несложной операцией, если металлоконструкция установлена правильно, по принятой методике. При наружном расположении спиц производится простое механическое удаление. При внутрикостной фиксации с помощью штифтов, гвоздей, винтов производится полноценная операция под проводниковой анестезией или наркозом. Как правило это внутрисуставное внедрение. Рассечение кожи происходит с иссечением первичного рубца, либо без иссечения. Вскрывается суставная сумка, производится механическое удаление конструкции специальными инструментами с последующим зашиванием сумки, мягких тканей, кожного покрова.
Для определения состояния имплантата непосредственно перед операцией производится контрольная рентгенография, для опрелеления возможной миграции винтов или спиц. Также применение компьютерной томографии.
Удаление металлоконструкций после остеосинтеза.
Удаление имплантатов из бедра, голени, плеча и предплечья, ключицы обычно производится в плановом порядке после формирования полноценной костной мозоли и надежной консолидации места перелома. Показания к экстренному вмешательству возникают нечасто, но пациент все равно требует регулярного осмотра.
Удаление спиц после операции
Спицами Киршнера в основном фиксируют мелкие кости и суставы (пальцы стопы и кисти, плюсневые и пястные кости). Иммобилизация проводится, как правило, в течение 4-6 недель после операции. Факсация может быть как наружной, т.е. конец спицы находится над поверхностью кожи, так и внутренней, т.е. спица полностью погружена под кожу для снижения риска инфицирования и неудобств пациента. Исполюзуется для временной фиксации. Так же существует погружной остеосинтез спицами и проволокой для остеосинтеза более крупных костей по Веберу, например, при:
- переломе надколенника;
- разрыве акромиально-ключичного сочленения;
- переломе локтевого отростка.
При данных операциях спицы и проволоку удаляют через 8-12 месяцев после операции, так как для сращения этих костей требуется больше времени и стабильнее фиксация.
Удаление спиц и проволоки после остеосинтеза надколенника по Веберу
При переломах надколенника (коленной чашечки) со смещением отломков выполняется операция остеосинтеза, т.е. скрепление костных фрагментов для восстановления целостности кости и соответственно функции коленного сустава. Так как при отказе от операции пациент рискует остаться инвалидом.
Для остеосинтеза надколенника в подавляющем большинстве случаев используется методика Вебера. Когда костные отломки скрепляются двумя титановыми спицами Киршнера и дополнительно стягиваются титановой проволокой 8 образно. Это позволяет быстро и очень эффективно восстановить поврежденную кость и что немаловажно металлоконструкция минимальна по стоимости. Но у нее есть один большой минус. Очень часто пациенты испытывают дискомфорт и боль в области мпиц и проволоки, так как она находится правктичекски сразу под кожей. Поэтому часто выполняется удаление металлоконструкции из надколенника.
После того как кость срослась и металлоконструкция выполнила свою функцию ее можно удалить. Полное сращение кости происходит за 6- 8 месяцев, в некоторых случая 1 год. Именно спустя этот срок можно удалять металл.
Перед данной операцией нужно выполнить стандартные анализы крови; список можно посмотреть здесь.
Операция зачастую выполняется в условиях дневного стационара, т.е. через несколько часов после операции пациент может уйти домой. Анестезия местная, проводниковая либо наркоз. Непосредственно сама операция по времени занимает 30 минут. Найти проволку и спицы, как правило, не представляет труда для хирурга. После того как металлоконструкция удалена проводится зашивание раны и наложение асептической повязки. Пациент приходит на перевязки в первые сутки, далее можно перевязываться самостоятельно либо в лечебном учреждении рядом с домом. Швы необходимо снять через 14 дней после операции. В раннем послеоперационном периоде назначаются обезболивающие и антибактериальные препараты.
Примерно через 1 месяц после операции по удалению металлоконструкции из надколенника можно постепенно увеличивать нагрузку и возвращаться в свой обычный ритм жизни.
Удаление пластины после операции
Пластинами и винтами фиксируют практически любые кости человеческого тела. Это очень надежный и удобный метод остеосинтеза. На сегодняшний день существуют огромное количество пластин различной формы, размеров и модификации для определенного вида перелома. Самые распространенные примеры остеосинтеза пластинами это:
- Остеосинтез ключицы;
- Остеоситез плечевой кости
- Остеосинтез наружной лодыжки;
- Остеосинтез переломов голени;
- Остеосинтез пястных и плюсневых костей;
- Остеосинтез лучевой и локтевой кости.
Удаляют пластины, как правило, через 8-12 месяцев после операции.
Удаление стержня (штифта) после операции
Внутрикостными (интрамедуллярными) стержнями с блокированием винтами или, как еще их называют, штифтами выполняют фиксацию переломов трубчатых костей, а в частности поперечных и винтообразных переломов с небольшим количеством отломков и осколков. Также предпочтение для внутрикостного остеосинтеза отдают ввиду скорости операции, миниинвазивности и малой травматичности операции. Стоит сказать, что фиксация стержнями очень хорошая и дозированную нагрузку на оперированную конечность разрешают давать уже через нечколько дней.
После успешной операции и сращения перелома, как правило, удаляют динамический винт и увеличивают нагрузку на конечность, для полного сращения перелома. Через 1 год после операции, когда перелом полностью сросся, в плановом порядке выполняется удаление винтов и стержня.
Почти всегда операция по удалению стержня не занимает более 30 минут, Удаление происходит с использованием подобных инструментов как и при установке.
Сложности при удалении стержня могут возникнуть, он установлен некорректно. Либо резьба и шляпки винтов сорваны. В таком случае нужно будет высверливать винты и стержень.
Удаление спицестержневого аппарата, аппатата Илизарова после операции
Удаление аппарата Илизарова не представляет сложности, так как спицы и стержни расположены над кожей. После выполнения общей или регионарной анестезии выполняется “скусывание” спиц и удаление их из кости. При наличии стержней, они выкручиваются. Раны обрабатывают растворами антисептиков, накладывают асептичесие повязки.
В нашей клинике производится удаление всех видов металлоконструкций.
Стоимость удаления металлоконструкции зависит от сложности операции и локализации имплантата, так же от вида анестезии, которая необходима для удаления.
| Вид операции | Стоимость (руб.) |
| Удаление пластины | от 28 000 |
| Удаление металлоконструкции из надколенника | от 28 000 |
| Удаление штифта из трубчатых костей (стержня) | от 28 000 |
| Удаление динамического, позиционного винта | от 9 000 |
| Удаление спиц (конец над кожей) | от 2 000 |
| Удаление спиц (конец под кожей) | от 4 000 |
| Демонтаж аппарата Илизарова | от 14 000 |
| Вид анестезии | |
| Местная анестезия | 700 |
| Проводниковая анестезия | от 3 000 |
| Спинальная анестезия | от 9 000 |
| Внутривенный наркоз | от 4 500 |
Источник
Перелом лучевой кости – это самый частый перелом у человека, составляющий 25% от всех переломов костей конечностей. Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку. Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть зажаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого (лучезапястного) сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили только консервативно, в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности – рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть больше.
Консервативное лечение перелома лучевой кости (гипсовая или пластиковая повязка)
При переломах без смещения можно применять консервативное лечение – в гипсовой повязке или использовать пластиковый гипс, который более комфортен и не боится воды. Средний срок пребывания в гипсе – около 6 недель. Однако, данный метод лечения имеет свои недостатки – после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением отломков, в гипсе может произойти вторичное смещение отломков из-за особенностей анатомии лучевой кости.
Оперативное лечение перелома лучевой кости (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости – остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость первично срастается примерно за 6-8 недель, однако полная перестройка кости продолжается до 2 лет после перелома. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже в первые сутки после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации -пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами или спицами.
В ряде случаев при выраженном отеке вначале на кисть накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор, в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
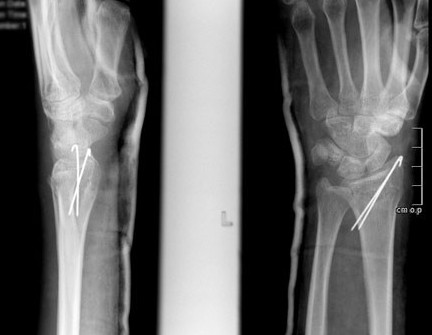
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия – раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Источник
Переломы лучевой кости руки в типичном месте
Переломы дистального отдела лучевой кости руки являются наиболее распространенными переломами предплечья и составляет около 16% от всех переломов костей скелета. Как правило, вызваны падением на вытянутую руку. Описание и классификация этих переломов основывается на наличии осколков, линии перелома, смещении отломков, внутрисуставной или внесуставного характера и наличием сопутствующего перелома локтевой кости предплечья.
Неправильное сращение дистального отдела лучевой кости после нелеченных переломов, либо вторично сместившихся, достигает 89% и сопровождается угловой и ротационной деформацией области лучезапястного сустава, укорочением лучевой кости и импакцией (упирается) локтевой кости в запястье. Оно вызывает среднезапястную и лучезапястную нестабильность, неравномерное распределение нагрузки на связочный аппарат и суставной хрящ лучезапястного и дистального лучелоктевого суставов. Это обусловливает боль в локтевой части запястья при нагрузке, снижение силы кисти, уменьшение объема движений в кистевом суставе и развитие деформирующего артроза.
Рентген анатомия лучезапястного сустава
Наклон суставной поверхности лучевой кости в прямой проекции в норме составляет 15-25º. Измеряется он по отношению перпендикуляра оси лучевой кости и линии вдоль суставной поверхности. Изменение угла наклона суставной поверхности нижней трети лучевой кости является признаком перелома, как свежего так и давно сросшегося.
Ладонный наклон измеряется в боковой проекции по отношению касательной линия проведенной по ладонному и тыльному возвышениям суставной поверхности лучевой кости к осевой линии лучевой кости. Нормальный угол составляет 10-15º. Явное изменение углов является признаком перелома.
Виды переломов луча (краткая классификация)
Перелом дистального отдела лучевой кости почти всегда происходит около 2-3 см от лучезапястного сустава.
Перелом Коллеса
Один из наиболее распространенных переломов дистального отдела лучевой кости – «перелом Коллеса», при котором отломок (сломанный фрагмент) дистального отдела лучевой кости смещен к тыльной поверхности предплечья. Этот перелом был впервые описан в 1814 году ирландским хирургом и анатомом, Авраамом Коллесом.
Перелом Смита
Роберт Смит описал подобный перелом лучевой кости в 1847 году. Воздействие на тыльную поверхность кисти считается причиной такого перелома. Перелом Смита – это противоположность перелома Коллеса, следовательно, дистальный отломок смещается к ладонной поверхности.
Классификация переломов лучевой кости руки:
Другая классификация переломов лучевой кости:
- Внутрисуставной перелом: Перелом луча, при котором линия перелома распространяется на лучезапястный сустав.
- Внесуставных переломов: Перелом, который не распространяется на суставную поверхность.
- Открытый перелом: Когда имеется повреждение кожи. Повреждение кожи может быть, как снаружи до кости (первично открытый перелом), так и повреждение костью изнутри (вторично открытый перелом). Эти виды переломов требуют незамедлительного медицинского вмешательства из-за риска инфекции и серьезных проблем с заживлением раны и сращением перелома.
- Оскольчатый перелом. Когда кость сломана на 3 и более фрагментов.
Важно, классифицировать переломы лучевой ксоти руки, поскольку каждый вид перелома нужно лечить, придерживаясь определенных стандартов и тактики. Внутрисуставные переломы, открытые переломы, оскольчатые переломы, переломы лучевой кости со смещением нельзя оставлять без лечения, будь то закрытая репозиция (устранение смещения) перелома или операция. Иначе функция кисти может не восстановиться в полном объеме.
Иногда, перелом лучевой кости сопровождается переломом соседней – локтевой кости.
Причины переломов луча
Наиболее распространенной причиной переломов дистального отдела лучевой кости является падения на вытянутую руку.
Остеопороз (заболевание, при котором кости становятся хрупкими и более вероятно ломкими при значительных нагрузках, ударах) может способствовать перелому при незначительном падении на руку. Поэтому чаще данные переломы возникают у людей старше 60 лет.
Перелом лучевой кости, безусловно, может произойти и у здоровых, молодых людей, если сила воздействия достаточно велика. Например, автомобильная аварии, падения с велосипеда, производственные травмы.
Симптомы переломов лучевой кости руки
Перелом дистального отдела лучевой кости обычно вызывает:
- Немедленную боль;
- Кровоизлияние;
- Отек;
- Крепитация отломков (хруст);
- Онемение пальцев (редко);
- Во многих случаях сопровождается смещением отломков и как следствие деформации в области лучезапястного сустава.
Диагностика переломов
Большинство переломов дистального отдела лучевой диагностируются обычной рентгенографией в 2-х проекциях. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) используются в диагностике сложных переломов дистального отдела лучевой кости, для оценки сочетанных повреждений, а также для предоперационного и послеоперационного ведения.
Задержка диагностики переломов дистального отдела лучевой кости руки может привести к значительной заболеваемости.
Компьютерная томография (КТ) используется для планирования оперативного ремонта, обеспечивая повышенную точность оценки выравнивания суставной поверхности при внутрисуставном переломе. Так же в послеоперационном периоде, для определения состоявшегося сращения перелома.
После травмы запястья необходимо исключить перелом, даже если боль не очень интенсивная и нет видимой деформации, просто в данной ситуации экстренности нет. Нужно приложить лед через полотенце, придать руке возвышенное положение (согнуть в локте) и обратиться к травматологу.
Но если травма очень болезненна, запястье деформировано, имеется онемение или пальцы бледные, необходимо в экстренном порядке обратиться в травматологический пункт или вызвать скорую помощь.
Для подтверждения диагноза выполняются рентгенограммы лучезапястного сустава в 2-х проекциях. Рентген являются наиболее распространенным и широко доступным диагностическим методом визуализации костей.
Лечение переломов лучевой кости
Лечение переломов любых костей состоит оценки характера перелома и выборе тактики.
Цель состоит в том, чтобы вернуть пациента до уровня функционирования. Роль врача в том, чтобы разъяснить пациенту все варианты лечения, роль пациента в том, чтобы выбрать вариант, который лучше всего отвечает его потребностям и пожеланиям.
Есть много вариантов лечения перелом дистального отдела лучевой кости. Выбор зависит от многих факторов, таких как характер перелома, возраст и уровень активности пациента. Об этом подробнее описано в лечении.
Консервативное лечение переломов луча
Переломы луча в типичном месте без смещения, как правило фиксируются гипсовой или полимерной повязкой во избежание смещения. Если перелом лучевой кости со смещением, то отломки должны быть возвращены в их правильное анатомическое положение и фиксированы до сращения перелома. Иначе есть риск ограничения движений кисти, быстрейшего развития артроза поврежденного сустава.
Распространенное у обывателя понятие «вправление перелома» – неверное. Устранение смещения отломков правильно называть – репозиция.
После репозиции костных отломков рука фиксируется гипсовой лонгетой в определенном положении (зависит от вида перелома). Лонгетная повязка обычно используется в течение первых нескольких дней, в период нарастания отека. После этого имеется возможность поменять лонгету на гипсовую циркулярную повязку или полимерный бинт. Иммобилизация при переломах луча продолжается в среднем 4-5 недель.
В зависимости от характера перелома могут понадобиться контрольные рентгенограммы через 10, 21 и 30 дней после репозиции. Это необходимо для того, чтобы вовремя определить вторичное смещение в гипсе и принять соответствующие меры: повторное устранение смещения или операция.
Повязка снимается через 4-5 недель после перелома. Назначается ЛФК лучезапястного сустава для наилучшей реабилитации.
Хирургическое лечение переломов луча
Иногда смещение настолько критично и нестабильно, что не может быть устранено или держаться в правильном положении в гипсе. В этом случае может потребоваться чрескожная фиксация спицами или операция: открытая репозиция, накостный остеосинтез пластиной и винтами.
Закрытая репозиция и чрескожная фиксация спицами
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца
Минусы: концы спиц остаются над кожей, для того чтобы спицу можно было удалить после срастания перелома; риск инфицирования раны и проникновение инфекции в область перелома; длительное ношение гипсовой повязки 1 месяц; невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Открытая репозиция перелома лучевой кости
Открытая репозиция накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении. Ход операции продемонстрирован на видео:
Сломанные кости фиксируются титановыми пластинами, ввиду этого пациенту разрешается ранняя разработка движений в лучезапястном суставе. К тому же не обязательно нашение гипсовой лонгеты, т.к. металлоконструкция удерживает отломки в парвильном положении достаточно жестко, что исключает смещение при движениях.
Аппараты внешней фиксации
Используются в основном при открытых переломах лучевой кости, т.к. перелом считается условно инфицированным и имеются противопоказания для погружного остеосинтеза (т.е. с использованием пластин и винтов). При любых открытых переломах луча в типичном месте операцию нужно выполнить как можно скорее (в течение 6-8 часов после травмы). Мягкие ткани области перелома и кости должны быть тщательно промыты растворами антисептиков. Рана зашивается и выполняется установка аппарата внешней фиксации.
Но есть врачи (ярые приверженцы данных методик), которые используют их при любых видах переломов лучевой кости запястья.
Аппарат устанавливается на 4-6 недель, за это время происходит достаточное сращение перелома.
Плюсы: малая травматичность, быстрота, отсутствие большого разреза (выполняется через проколы кожи по 2-3 мм.
Минусы: такие аппараты не дешевое удовольствие, концы стержней остаются над кожей; риск инфицирования кожи вокруг; неудобство в перевязках и обработке ран; невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Восстановление после перелома лучевой кости
Поскольку виды переломов дистального отдела лучевой кости настолько разнообразны, как и методы их лечения, то и реабилитация различна для каждого пациента.
Устранение боли
Интенсивность боли при переломе постепенно стихает в течение нескольких дней.
Холод местно в первые сутки по 15 минут через каждый час, покой, возвышенное положение руки (согнутую в локте на уровне сердца) и НПВП во многом устраняют боль полностью. Но болевой порог у всех разный и некоторым пациентам необходимы сильные обезболивающие препараты, приобрести которые можно только по рецепту.
Возможные осложнения
При консервативном лечении гипсовой или полимерной повязкой необходимо следить за кистью. Наблюдать, не отекают, не бледнеют ли пальцы, сохранена ли чувствительность кисти.
- Если давит гипс это может быть признаком сдавления мягких тканей, сосудов, нервов и повлечь за собой необратимые последствия. При появлении подобных симптомов необходимо срочно обратиться к врачу.
- Нагноение в области металлоконструкции (крайне редко);
- Повреждение сосудов, нервов, сухожилий (ятрогенное осложнение);
Реабилитация после перелома лучевой кости руки
Большинство пациентов возвращаются к своей повседневной деятельности после перелома дистального отдела лучевой кости через 1,5 – 2 месяца. Безусловно сроки реабилитации после перелома лучевой кости зависят от многих факторов: от характера травмы, метода лечения, реакции организма на повреждение.
Почти все пациенты имеют ограничение движений в запястье после иммобилизации. И многое зависит от пациента, его настойчивости в восстановлении амплитуды движений при переломе лучевой кости. Если пациент прооперирован с использованием пластины, то как правило врач назначает ЛФК лучезапястного сустава уже со первой недели после операции.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
| Лечение переломов лучевой кости | Цена, руб |
| Ручная репозиция | от 2 500 |
| Наложение гипсовой повязки | от 1 500 |
| Остеосинтез (без учета металлоконструкции) | от 38 000 |
| Местная анестезия | от 700 |
| Проводниковая анестезия | от 8000 |
| Перевязка, снятие швов | от 500 |
Источник