Сроки нетрудоспособности при переломе ладьевидной кости
МКБ-10
строки
по ф.
N 16-ВН
по МКБ-10
локализация
травмы
травмы
сроки В
(в днях)
С осложнением
12-25
окологлазничной области
С осложнением
15-25
С осложнением
10-14
С осложнением
15-24
височно-нижне-челюстной области
С осложнением
10-14
(закрытый без упоминания о внутричерепной травме)
Без смещения
45-60
упоминания о внутричерепной травме)
Без смещения
МСЭ
150-165,
МСЭ
(закрытый без упоминания о внутричерепной
травме)
Без смещения
18-25
и верхней челюсти
Без смещения
15-20
Без смещения
28-30
лицевых костей (закрытый
без упоминания о внутричерепной травме)
МСЭ
С осложнением
18-21
тела или без него)
мозга
С осложнением
35-75
С осложнением
40-80,
МСЭ
С осложнением
60-90,
МСЭ
С осложнением
18-20
позвонков (закрытый без
упоминания о повреждении спинного мозга)
Без смещения
МСЭ
90-100,
МСЭ
позвонка
Без смещения
35-40
С осложнением
120-150
С осложнением
15-20
клетки
С осложнением
14-30
без упоминания о
повреждении спинного
мозга)
Без смещения
МСЭ
90-105,
МСЭ
позвонка
Без смещения
25-30
Без смещения
35-45
Без смещения
16-25
Без смещения
30-45
девяти ребер
Без смещения
45-80
двенадцатого
ребра
Без смещения
20-30
отдела
позвоночника и таза
части спины и таза
С осложнением
20-30
стенки
С осложнением
20-25
отдела позвоночника
(закрытый без упоминания о повреждении
спинного мозга)
Без смещения
МСЭ
110-120,
МСЭ
позвонка
Без смещения
26-30
Без смещения
55-90
Без смещения
55-80
кости (закрытый)
Без смещения
35-45
впадины (закрытый)
Без смещения
МСЭ
105-120,
МСЭ
С осложнением
105-120
–
связочного аппарата поясничного отдела позвоночника
С осложнением
35-40
–
связочного аппарата
крестцово – подвздошного сустава
С осложнением
40-50
плеча
С осложнением
15-20
С осложнением
15-25
Без смещения
30-35
Без смещения
30-40
Без смещения
30-35
Без смещения
35-40
плечевой кости (закрытый)
Без смещения
35-45
Без смещения
50-60
плечевой кости (открытый)
Без смещения
130-140
Без смещения
110-120
плечевой кости (закрытый)
Без смещения
110-125
плечевой кости (открытый)
Без смещения
120-135
плечевой кости (закрытый)
мыщелка
Без смещения
35-45
мыщелка
Без смещения
35-40
возвышения
Без смещения
40-45
плечевой кости (открытый)
мыщелка
Без смещения
110-120
мыщелка
Без смещения
110-125
возвышения
Без смещения
105-110
С осложнением
60-75
С осложнением
50-60
С осложнением
40-50
–
связочного аппарата
плечевого сустава
С осложнением
20-30
–
связочного аппарата акромиально – ключичного
сустава
С осложнением
15-25
–
связочного аппарата грудиноключичного сустава
С осложнением
20-25
пояса и плеча
С осложнением
МСЭ
240-270,
МСЭ
с осложнением
15-20
локтевой кости (закрытый)
отростка
Без смещения
35-45
ростка
Без смещения
30-35
локтевой кости (открытый)
отростка
Без смещения
50-55
ростка
Без смещения
60-65
лучевой кости (закрытый)
Без смещения
30-35
Без смещения
25-30
лучевой кости (открытый)
Без смещения
65-70
Без смещения
45-50
локтевой кости (закрытый)
Без смещения
45-50
локтевой кости (открытый)
Без смещения
45-55
лучевой кости (закрытый)
Без смещения
70-80
Без смещения
80-90
диафизов локтевой и лучевой костей (закрытый)
Без смещения
85-90
Без смещения
55-60
Без смещения
35-50
диафизов локтевой и лучевой костей (открытый)
Без смещения
120-140
Без смещения
85-90
Без смещения
90-100
лучевой кости (закрытый)
месте
Без смещения
35-40
лучевой кости (открытый)
месте
Без смещения
50-55
локтевой кости (закрытый)
отростка
Без смещения
20-25
локтевой кости (открытый)
отростка
Без смещения
25-30
кости (плечелучевого
сустава)
С осложнением
50-70
сустава)
С осложнением
80-95
–
связочного аппарата локтевого сустава
С осложнением
25-30
и кисти
С осложнением
20-30
кости кисти (закрытый)
Без смещения
90-100
Головчатой
60-80
(закрытый)
Без смещения
30-35
(открытый)
Без смещения
45-50
Без смещения
20-25
Без смещения
25-28
кисти (закрытый)
Без смещения
22-25
кисти (открытый)
Без смещения
29-33
С осложнением
110-120
С осложнением
30-40
– связочного аппарата на
уровне запястья
С осложнением
20-28
кисти (полная),(частичная)
пальца кисти (полная),
(частичная)
запястья
ностные травмы области
тазобедренного сустава
и бедра
С осложнением
15-20
тазобедренного сустава
и бедра
С осложнением
25-30
(закрытый)
Без смещения
165-180
(открытый)
Без смещения
175-190
(закрытый)
Без смещения
90-115
(открытый)
Без смещения
165-175
Без смещения
180-200
бедренной кости (закрытый)
Без смещения
90-100
бедренной кости (открытый)
Без смещения
100-120
С осложнением
200-220
– связочного аппарата тазобедренного сустава
С осложнением
35-40
и
бедра
С осложнением
160-200,
МСЭ
С осложнением
25-30
(закрытый)
Без смещения
45-60
(открытый)
Без смещения
75-80
кости (закрытый)
мыщелка
Без смещения
55-60
мыщелка
Без смещения
45-60
кости (открытый)
мыщелка
Без смещения
90-105
мыщелка
Без смещения
55-65
большеберцовой кости
(закрытый)
Без смещения
125-135
диафизов большеберцовой и малоберцовой костей (закрытый)
Без смещения
145-155
большеберцовой кости
(открытый)
Без смещения
115-125
диафизов большеберцовой и малоберцовой костей (открытый)
Без смещения
150-160
кости (закрытый)
Без смещения
35-40
/медиальной/ лодыжки
(закрытый)
Без смещения
40-45
/латеральной/ лодыжки
(закрытый)
Без смещения
40-45
Без смещения
70-80
Без смещения
100-110
Без смещения
105-120
С осложнением
25-35
С осложнением
110-120
перенапряжение (перед-
ней, задней) крестообразной связки коленного
сустава
С осложнением
60-90
МСЭ
и стопы
голеностопного сустава
и стопы
С осложнением
50-65
(закрытый)
Без смещения
70-80
(открытый)
Без смещения
105-120
(закрытый)
Без смещения
50-55
предплюсны
Без смещения
50-55
Без смещения
45-50
Без смещения
50-60
(закрытый)
Без смещения
30-35
(открытый)
Без смещения
35-40
ца стопы (закрытый)
Без смещения
20-28
ца стопы (открытый)
Без смещения
25-30
стопы (закрытый)
Без смещения
20-23
стопы (открытый)
Без смещения
22-25
сустава
С осложнением
80-90
С осложнением
60-75
суставе
С осложнением
60-75
С осложнением
60-75
сустава
сустава
МСЭ
130 <**>
180 <**>
180 <**>
200 <**>
верхней конечности, за
исключением запястья и
кисти, первой степени
верхней конечности, за
исключением запястья и
кисти, второй степени
верхней конечности, за
исключением запястья и
кисти, первой степени
Источник
Смещения отломков при переломах ладьевидной кости обычно не бывает. Однако некоторый, хотя нерезко выраженный, диастаз между ними наблюдается постоянно. Поэтому основной задачей на первом этапе лечения переломов ладьевидной кости является создание как можно более плотного контакта между отломками. Это особенно важно потому, что при наличии перелома дистальный отломок вовлекается в движения второго ряда костей запястья, а проксимальный отломок — в движения первого ряда. Получаются как бы самостоятельные движения обоих отломков, что не может содействовать быстрому и совершенному сращению.
Вследствие отсутствия смещений репозицию делать не приходится. Поэтому основой лечения является иммобилизация в наиболее выгодном для тесного контакта отломков положении на срок, достаточный для образования костного сращения.
Вопросы о наиболее выгодном положении и продолжительности фиксации до настоящего времени нельзя считать разрешенными. В отношении первого является спорным, в каком положении нужно фиксировать кисть. Ряд авторов высказываются за ульнар-ное отведение, полагая, что в таком положении адаптация получается наилучшей. Однако эта точка зрения, впервые высказанная Шнекком, не может считаться правильной, ибо совершенно очевидно, что всякое ульнарное отведение кисти будет способствовать отодвиганию дистального отломка от проксимального.
Кроме того, поскольку к бугристости прикрепляется очень крепкая боковая связка, ульнарное отведение вызовет ее напряжение, а вместе с ним и вращение дистального отломка с отклонением его в лучевую сторону. Напротив, радиальное отведение кисти приближает отломки друг к другу, создавая необходимое в этих случаях плотное соприкосновение их. Мнение Белера о том, что при радиальном отведении уменьшается сила сжатия пальцев в кулак справедливо, но не должно приниматься во внимание, ибо после прекращения фиксации не требуется почти никаких усилий для восстановления функционального положения кисти.
Следовательно, есть все основания считать, что необходима фиксация кисти в положении радиального отведения, наиболее обеспечивающего плотное соприкосновение отломков.
Что касается второго вопроса — о длительности иммобилизации, то существует три мнения на этот счет:
1) вовсе не иммобилизовывать конечность, а сразу начинать функциональную терапию;
2) фиксировать кисть и предплечье на две-три недели и
3) накладывать гипсовую повязку на продолжительное время (на три-четыре месяца) до наступления рентгенографически выраженной консолидации.

Для решения этого вопроса необходимо учесть, что костное сращение при переломах костей запястья, особенно ладьевидной кости, происходит значительно медленней, чем при переломах других костей скелета. Необходимо также иметь в виду, что при несращен-ных переломах ладьевидной кости всегда имеется функциональная недостаточность кисти, что значительно снижает трудоспособность. Тот, кто видел таких больных, знает, как часто даже длительное лечение оказывается безуспешным, больных по нескольку раз выписывают на работу, снова освобождают и подчас обвиняют в симуляции.
На самом же деле с функциональной точки зрения состояние этих больных является тяжелым, требующим оперативного лечения, которое также далеко не всегда приводит к хорошим результатам. Эти обстоятельства безоговорочно решают вопрос в пользу длительной иммобилизации, тем более, что имеющийся опыт подтверждает возможность полного костного сращения в большинстве случаев при правильном положении кисти, обеспечивающем хорошую адаптацию отломков.
Есть основания полагать, что несращивание переломов ладьевидной кости, несмотря на длительную иммобилизацию, объясняется именно неправильным положением кисти в период фиксации, а именно отсутствием небольшой тыльной флексии и радиального отведения.
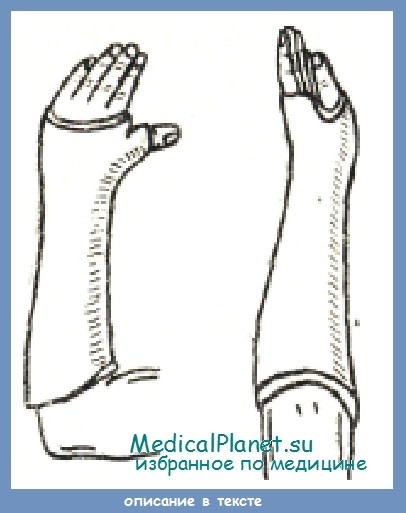
Для придания кисти радиального отведения и небольшой тыльной флексии необходимо произвести местную анестезию. Иглу вводят сбоку, тотчас под верхушкой шиловидного отростка луча, при небольшом локтевом отклонении кисти. Это положение обеспечивает некоторую степень зияния щели между отломками, вследствие чего плоскости излома омываются раствором новокаина. Затем кисти придается положение радиального отведения и небольшого тыльного сгибания, после чего положение отломков проверяют рентгеноскопически и накладывают циркулярную гипсовую повязку на предплечье и кисть до основания пальцев. Основную фалангу большого пальца фиксируют в положении отведения.
Фиксация продолжается не менее 8 недель. После этого повязку удаляют, производят рентгенографию и, если щель между отломками еще определяется, снова накладывают гипсовую повязку в таком же положении еще на месяц. Во все время фиксации больной должен двигать пальцами и выполнять пострадавшей рукой легкую работу. В подавляющем большинстве случаев свежих переломов сращение наступает.
После снятия повязки приступают к функциональной терапии, причем нужно иметь в виду, что применение местного тепла является противопоказанным, так как отрицательно влияет на образование мозоли. Поэтому основными методами терапии в этом периоде являются лечебная гимнастика и массаж предплечья, кисти и пальцев. Трудоспособность у лиц физического труда восстанавливается через 4—5 месяцев, а у других — через 3,5—4 месяца.
При распознавании и лечении больных со свежими переломами ладьевидной кости нужно помнить о возможности остеохондродистрофического поражения. В таких случаях при наличии перелома (скорее уже патологического) лечение должно быть таким же. Если же сращение не наступает, то больных следует направлять в стационар для оперативного лечения.
Оперативному лечению подлежат
