Рентгенограмма, КТ, МРТ при стрессовой травме голениа) Терминология: 1. Синонимы:
• Стрессовый перелом, расколотая голень, медиальный большеберцовый стрессовый синдром 2. Определения:
• Усталостный перелом: перелом вследствие патологической нагрузки на нормальную кость
• Перелом вследствие остеопороза: перелом вследствие нормальной нагрузки на патологически измененную кость
• Расколотая голень: относится к клиническому состоянию, в котором отмечается боль в большеберцовой кости, обычно ассоциированная с бегом:
о Также называется медиальный большеберцовый стрессовый синдром
о Представляет собой спектр травм от стрессового отека до периостита и острого кортикального перелома дистальных 2/3 большеберцовой кости б) Визуализация: 1. Общая характеристика:
• Основные диагностические критерии:
о Лентовидная линия перелома в кортикальном и/или медуллярном слое большеберцовой или малоберцовой костей
• Локализация:
о Может возникнуть в любом месте нижней конечности
о Большеберцовая кость: задняя поверхность проксимальной 1/3 > дистальной 1/3 > средней 1/3:
– Иногда исходит из кортикального канала крупной медуллярной артерии на задней поверхности дистальной большеберцовой кости
о Малоберцовая кость: дистальная 1/3 > проксимальная 1/3
о Передняя средняя 1/3 большеберцовой кости: особый случай:
– Для заживления обычно требуется хирургическое лечение
• Размер:
о Может варьировать от крохотного слабовыраженного надлома кортикального слоя до продолговатой линии перелома несколько сантиметров в длину
• Морфология:
о Иногда линейный вид, но может быть и криволинейной 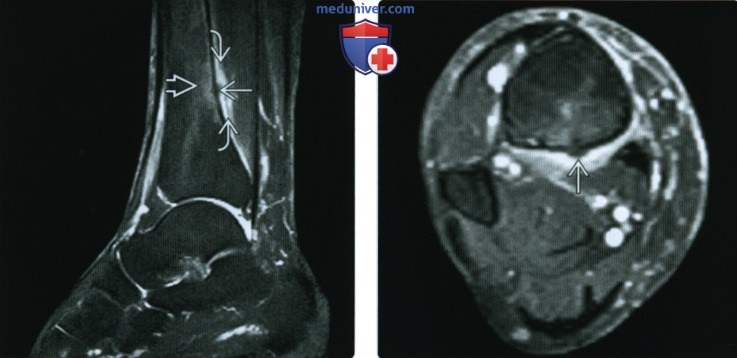
(Слева) МРТ Т2ВИ, сагиттальный срез: у бегуна с болью в дистальном отделе ноги определяется задний кортикальный стрессовый перелом с окружающим периостальным отеком и небольшим эндоостальным отеком костного мозга.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, аксиальный срез: у этою же пациента определяется очаговый перелом и формирование костной мозоли на задней поверхности кортикального слоя большеберцовой кости. Стрессовые переломы ноги могут возникать почти в любом месте кортикального слоя или могут вовсе не поражать кортикальный слой.
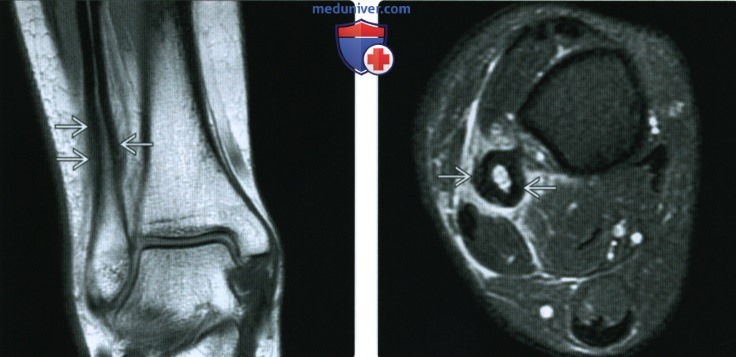
(Слева) MPT PDBИ, коронарный срез: у женщины 45 лет, которая недавно начала заниматься физкультурой и жалуется на боль в ноге, определяется диффузное утолщение кортикального слоя В дистального диафиза ма -лоберцовой кости. Отдельная линия перелома не определяется.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, аксиальный срез: у этой же пациентки определяется диффузное утолщение кортикального слоя малоберцовой кости. Отмечается окружающий мягкотканный отек и отек костного мозга в медуллярном пространстве на этом уровне. Большеберцовая кость нормальная.
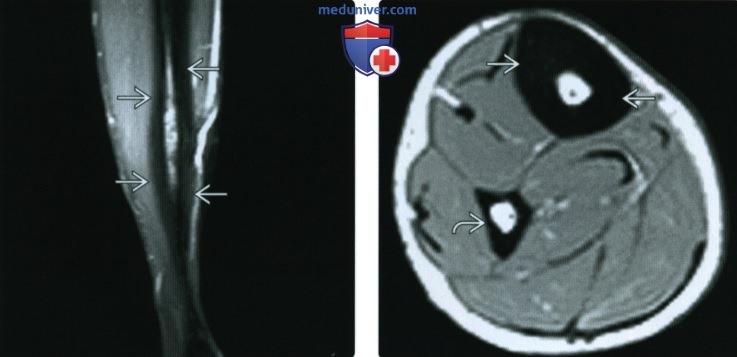
(Слева) МРТ РDВИ, режим подавления сигнала от жира, сагиттальный срез: у женщины 68 лет с хронической болью в ноге определяется заметное диффузное утолщение кортикального слоя большеберцовой кости с небольшим отеком костною мозга.
(Справа) МРТ PDBИ, аксиальный срез: у этой же пациентки определяется обширное утолщение кортикальною слоя большеберцовой костив. Линия перелома не отмечается. Кортикальный слой малоберцовой кости нормальный. Заживление или зажившие стрессовые переломы в длинных костях иногда приводят к утолщению кортикального слоя; чаще всего оно очаговое.
2. Рентгенография при стрессовой травме голени:
• Периостальное формирование новой кости
• Линейный склероз
• Просветление кортикального слоя
• Эндоостальное утолщение кортикального слоя
• Отек мягких тканей
• «Устрашающая черная линия» при передних стрессовых переломах середины большеберцовой кости 3. КТ при стрессовой травме голени:
• Данные аналогичны данным рентгенографии
• Более чувствительна по отношению к линиям переломов и периостальному формированию новой кости
• Может быть более ценным методом диагностики если при МРТ определяется неспецифический отек 4. МРТ при стрессовой травме голени:
• Спектр признаков:
о Регионарный отек костного мозга с отсутствием перелома
о Периостальный и/или эндооссальный отек костного мозга с отсутствием перелома
о Периостальное и/или эндоостальное формирование новой кости
о Кортикальная или медуллярная линия перелома
о Может прогрессировать в острый линейный перелом ± смещение
о Фаза заживления: утолщение кортикального слоя
о Утолщение кортикального слоя может бессрочно персистировать после заживления перелома
• Гипоинтенсивная линия перелома в медуллярном слое кости, окруженная отеком костного мозга:
о Иногда поперечный о Может быть продольным
• Перелом кортикального слоя выявляется с трудом
о Гипоинтенсивный перелом с гипоинтенсивным кортикальным слоем:
о Иногда у перелома отмечается ↑ интенсивности сигнала на МРТ в Т2ВИ
• Периостальное формирование новой кости: гипоинтенсивный сигнал на всех последовательностях
о Различный реактивный мягкотканный отек вокруг кости 5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография является диагностическим методом первой линии
о МРТ выполняется при негативных данных рентгенографии и при подозрении на стрессовую травму
• Советы по протоколу исследования:
о Комбинация аксиальных и длинных аксиальных (коронарные и сагиттальные) Т1 ВИ и Т2ВИ в режиме подавления сигнала отжира/последовательностях, чувствительных к жидкости необходима для визуализации перелома кортикального слоя, периостального формирования новой кости и линейного медуллярного перелома 6. Радионуклидная диагностика:
• Сцинтиграфия костей:
о Очаговое увеличение поглощения радиометки в области перелома в трех фазах
о Может быть продольным возле кортикального слоя
о Менее специфична чем МРТ 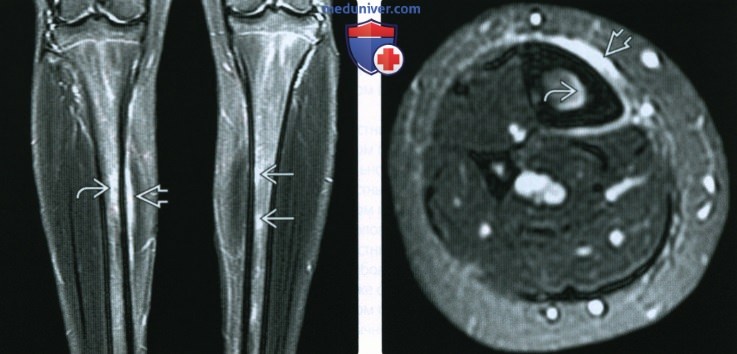
(Слева) МРТ обеих ног, STIR, коронарный срез: у марафонца 14 лет с болью в правой ноге определяется диффузный эндоостальный и периостальный отек вокруг медиальной поверхности средней части кортикального слоя правой большеберцовой кости. Отмечаются слабовыраженные области пятнистого отека костного мозга левой ноги.
(Справа) МРТ правой ноги, STIR, аксиальный срез: у того же пациента определяется периостальный и эндоостальный отек. Кортикальный слой нормальный, линия перелома не визуализируется. Такая картина ранней стрессовой реакции характерна для бегунов.
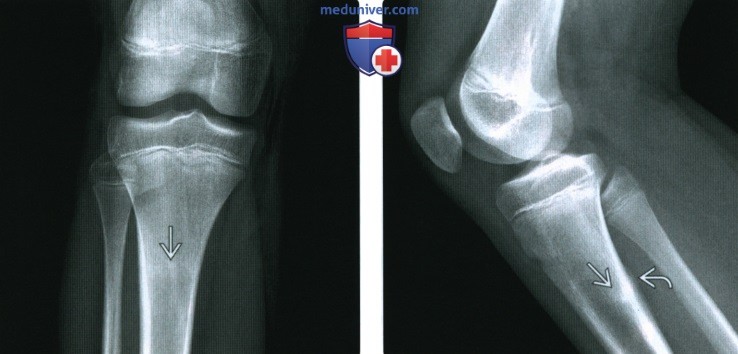
(Слева) При рентгенографии в передне-задней проекции у бегуна 15 лет с болью в ноге определяется пучок склероза в проксимальной большеберцовой кости, что указывает на заживление стрессового перелома.
(Справа) При рентгенографии в боковой проекции у этого же пациента определяется пучок склероза, а также очаговая область утолщения кортикального слоя сзади Б. Стрессовые переломы у бегунов могут или не могут распространится на кортикальный слой. Любая кортикальная поверхность может быть поражена, поэтому для полной оценки травмы необходимо несколько проекций.
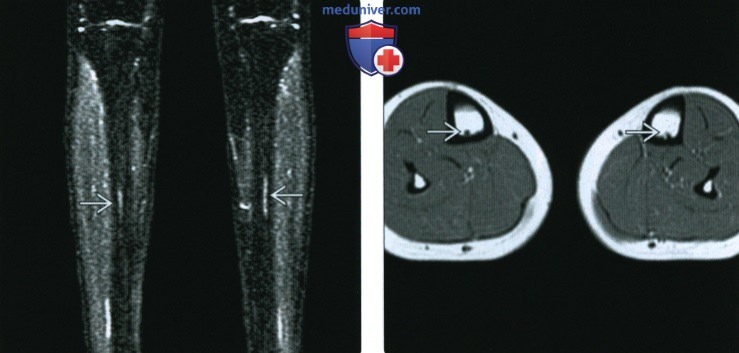
(Слева) МРТ STIR, коронарный срез: у бегуна с двусторонней болью в ногах определяются линейные очаги гиперинтенсивного сигнала в средней части обеих большеберцовых костей. Такой признак был изначально интерпретирован как двусторонний продольный стрессовый перелом.
(Справа) МРТ Т1ВИ, аксиальный срез: у этого же пациента определяются субкортикальные очаги гипоинтенсивного сигнала, соотносящиеся с признаками на коронарном срезе. Медуллярные артерии входят в большеберцовую кость через характерные отверстия в заднем кортикальном слое; они не должны быть ошибочно приняты за переломы.
в) Дифференциальная диагностика стрессовой травмы голени: 1. Нормальное утолщение кортикального слоя:
• Передняя поверхность кортикального слоя большеберцовой кости иногда толще чем в других областях
• Кортикальный слой малоберцовой кости также асимметричный 2. Нормальный канал артерии, питающей большеберцовую кость:
• Крупная костная артерия входит в заднюю поверхность кортикального слоя большеберцовой кости в дистальной 1/3
• Проходит кверху на различное расстояние
• Канал может вызвать дополнительную нагрузку, таким образом, становясь стартовой точкой стрессовой травмы 3. Компартмент-синдром:
• Состояние повышенного давления внутри мышечного ложа ноги с отеком мышц и фасции
• Кость обычно нормальная 4. Остеомиелит:
• Иногда сопровождается отеком костного мозга, утолщением или просветлением кортикального слоя и отеком мягких тканей
• Дифференциальный диагноз проводится на основании анамнестических и лабораторных данных 5. Остеоид-остеома:
• Очаг патологического процесса: внутрикортикальное просветление, окруженное утолщением кортикального слоя и отеком
• Очаг патологического процесса может иметь центральные кальцификаты
• Отсутствие линейного перелома
• Ухудшение боли ночью и облегчение ее при приеме аспирина
• Диагностический метод выбора – КТ 6. Поверхностная остеосаркома:
• Периостальная остеосаркома: пластинчатое или игольчатое периостальное формирование новой кости
о ± поражение костного мозга
• Паростальная остеосаркома: толстое костное образование, берущее начало от периостальной поверхности:
о Опухоль на ранних стадиях представляет из себя аморфное образование кости и периостальную реакцию, которая имитирует стрессовую реакцию/перелом
о Обычно отмечается поражение костного мозга 7. Энтезофиты:
• Места прикрепления мышц/сухожилий могут вызвать очаговое утолщение кортикального слоя
• При травме энтезофиты могут быть окружены отеком, визуализируемым при МРТ 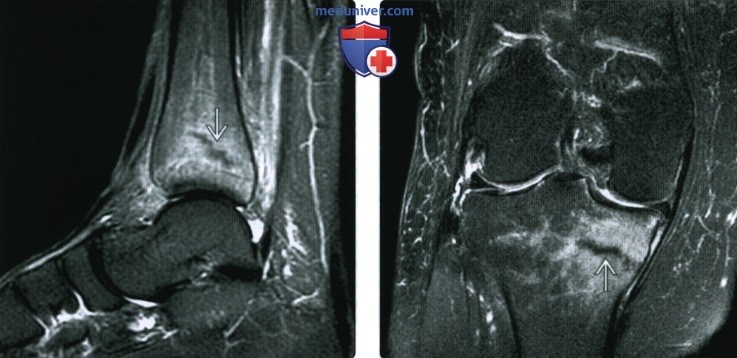
(Слева) МРТ Т2ВИ, режим подавления сигнала от жира, сагиттальный срез: у бегуна 17 лет определяется линейный усталостный перелом В медуллярного пространства дистальной большеберцовой кости, окруженный отеком костного мозга. Также отмечается диффузный отек мягких тканей.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у женщины 5 7 лет с болью в колене после начала комплекса упражнений определяется медуллярный перелом при остеопорозе медиальной поверхности большеберцовой кости с окружающим отеком костного мозга.
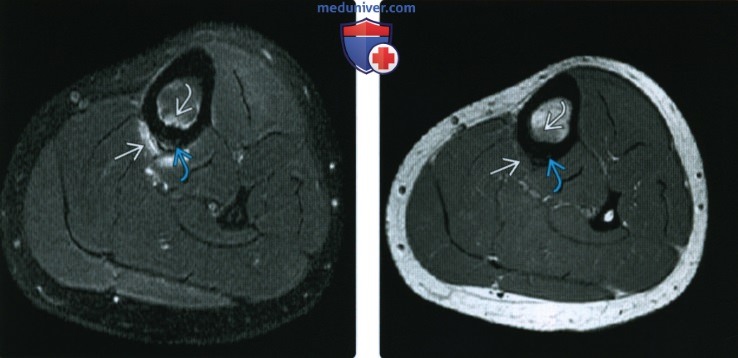
(Слева) МРТ Т2, режим подавления сигнала от жира, аксиальный срез: определяется периостальный и медуллярный отек. Отмечается утолщение кортикального слоя и гиперинтенсивный сигнал от кортикальною слоя, что соответствует 4 типу стрессовою перелома.
(Справа) МРТ Т1, аксиальный срез: у этого же пациента определяется периостальный В и медуллярный В отек. Отмечается утолщение кортикального слоя и гиперинтенсивный сигнал от кортикальною слоя, что соответствует 4 типу стрессового перелома.
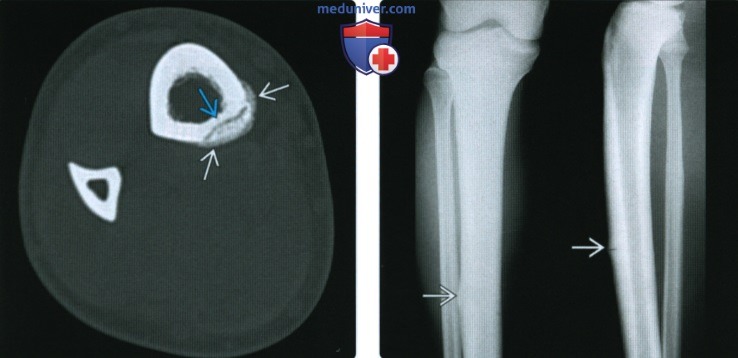
(Слева) При КТ у подострою стрессовою перелома определяется линия перелома в заднем кортикальном слое большеберцовой кости с периостальной реакцией.
(Справа) При рентгенографии в передне-задней и боковой проекциях у баскетболиста 26 лет с болью в ноге, длящейся месяц, определяется поперечный линейный стрессовый перелом В передней средней 1/3 большеберцовой кости. Перелом в такой локализации обычно плохо заживает без хирургического лечения.
г) Патология: 1. Общая характеристика:
• Этиология:
о Кость отвечает на повторяющуюся нагрузку ремоделированием:
– Кортикальный слой кости ремоделируется путем резорбции и построением новых трабекул
– Стрессовая травма возникает во время периода резорбции трабекул:
Повторяющееся воздействие превосходит способность тканей к заживлению/ремоделированию
о Стрессовые переломы со временем прогрессируют:
– Первоначальная нагрузка распространяется по всему сегменту (стрессовая реакция)
– Может возникнуть очаговая недостаточность трабекул в данной зоне (стрессовый перелом)
– Такая очаговая недостаточность вызывает деформацию, которая увеличивает нагрузку на соседние трабекулы:
Процесс распространяется вдоль линий нагрузки
– Слабость мышц также может играть роль:
Ослабленные мышцы оказывают меньшее противодействие нагрузке на кость 2. Стадирование, степени и классификация стрессовой травмы голени:
• Стадии при визуализации:
о Стрессовый отек с отсутствием перелома
– В раннюю фазу может быть в пределах перикортикальных зон
о Очаговое кортикальное, субкортикальное или медуллярное ослабление, или перелом при остеопорозе
о Перелом со смещением
• МРТ классификация стрессовых травм большеберцовой кости Фредериксона (степени 1-3: стрессовая травма, степень 4: стрессовый перелом):
о 0 = отсутствие патологии
о 1 = периостальный отек с отсутствием ассоциированной патологии костного мозга (КМ)
о 2 = периостальный отек + отек КМ на Т2 ВИ
о 3 = периостальный отек + отек КМ на Т1- и Т2 ВИ
о 4 = внутрикортикальный патологический сигнал +/- линия перелома и отек КМ на Т1/Т2 ВИ д) Клинические особенности: 1. Проявления:
• Типичные признаки/симптомы:
о Постепенное начало боли при физической активности
о Начало обычно ассоциировано с изменением времени или типа активности
• Другие признаки/симптомы:
о Отек и очаговая болезненность 2. Демография:
• Возраст:
о Усталостный перелом: молодые активные взрослые и подростки:
– 10% всех спортивных медицинских травм
– Большеберцовая кость подвергается стрессовым переломам в 10 раз чаще чем малоберцовая кость
о Перелом при остеопорозе: средний или пожилой возраст
• Пол:
о Усталостный перелом: Ж > М
о Перелом при остеопорозе: Ж » М
• Национальность:
о Усталостный перелом: отсутствие расовой предрасположенности
о Перелом при остеопорозе: белые, азиаты > афроамериканцы
• Эпидемиология:
о Усталостный перелом:
– Наиболее распространенный у бегунов
– Также отмечается у футболистов, танцоров и гимнастов
о Перелом при остеопорозе:
– Обычно у пожилых женщин с низким ИМТ 3. Течение и прогноз:
• При постоянной физической активности прогрессирует в линейный перелом
• Разрешение при снижении активности 4. Лечение:
• Обычно консервативное:
о Снижение причинной активности
о Ограничение нагрузки на ногу
о Лед
о Физиотерапия
• В случае перелома при остеопорозе необходимо лечить сопутствующую остеопению
• Стрессовый перелом передней поверхности средней 1/3 большеберцовой кости зачастую требует хирургической обработки и трансплантации для заживления е) Диагностическая памятка: 1. Следует учесть:
• Тщательное исследование генерализованной остеопении у пожилых пациентов со стрессовой травмой
• Оценка травм мышцы и сухожилий 2. Советы по интерпретации изображений:
• Рекомендуется выполнение биопсии, поскольку длительное незаживление кости может свидетельствовать о низкодифференцированной остеосаркоме 3. Рекомендации по отчетности:
• Описание распространения поражения кортикального и медуллярного слоев ж) Список использованной литературы:
1. Beck BR et al: Tibial stress injury: relationship of radiographic, nuclear medicine bone scanning, MR imaging, and CT Severity grades to clinical severity and time to healing. Radiology. 263(3):811 -8, 2012
2. Kijowski R et al: Validation of MRI classification system for tibial stress injuries. AJR Am J Roentgenol. 198(4):878-84, 2012
3. Reshef N et al: Medial tibial stress syndrome. Clin Sports Med. 31 (2):273-90,2012
4. Miller T et al: The classification systems of stress fractures: a systematic review. Phys Sportsmed. 39(1):93-100, 2011
5. Sourlas I et al: Proximal tibial stress fractures associated with primary degenerative knee osteoarthritis. Am J Orthop. 38(31:120-4, 2009
6. Gaeta M et al: Diagnostic imaging in athletes with chronic lower leg pain. AJR Am J Roentgenol. 191(5):1412-9, 2008
7. Heyworth BE et al: Lower extremity stress fractures in pediatric and adolescent athletes. Curr Opin Pediatr. 20(1):58-61, 2008
8. Jowett AJ et al: Medial malleolar stress fracture secondary to chronic ankle impingement. Foot Ankle Int. 29(7):716-21, 2008 – Вернуться в оглавление раздела “Лучевая медицина” Редактор: Искандер Милевски. Дата публикации: 30.10.2020 | 








