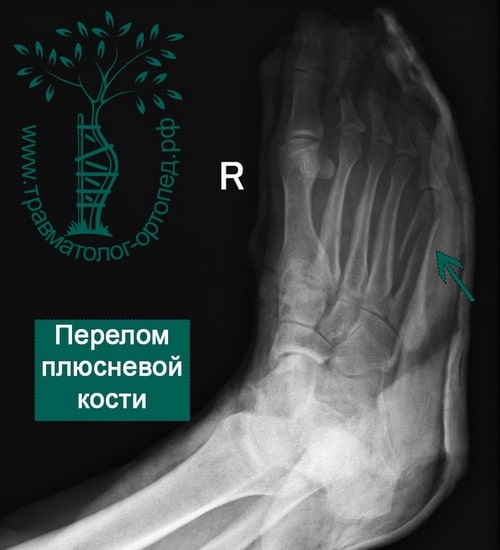
Стрессовый перелом плюсневой кости стопы


Причиной большинства стрессовых переломов является избыточная или повторяющаяся физическая нагрузка, например, у бегунов и спортсменов, занятых в беговых видах спорта – футболистов и баскетболистов.
Что это такое?
Стрессовый перелом представляет собой минимальное нарушение целостности кости или выраженное кровоизлияние в костной ткани. Причиной большинства стрессовых переломов является избыточная или повторяющаяся физическая нагрузка, например, у бегунов и спортсменов, занятых в беговых видах спорта – футболистов и баскетболистов.

Стрессовые переломы обычно возникают при изменениях характера физических нагрузок – введении новых типов нагрузок, увеличение интенсивности тренировок или изменении бегового покрытия (беговая дорожка и естественный грунт). Кроме того, в условиях остеопороза или других состояний, сопровождающихся снижением качества костной ткани, стрессовые переломы могут возникать и при обычной физической активности.
Подвергающиеся постоянным нагрузкам кости стопы и нижней конечности наиболее подвержены стрессовым переломам, поскольку при любом виде физической активности – ходьбе, беге, прыжках – они поглощают значительную часть приходящейся на нижние конечности нагрузки.
Отказ на некоторый период времени от высокоинтенсивных тренировок является ключевым методом лечения стрессового перелома в области стопы и голеностопного сустава. Слишком раннее возвращение к тренировкам может не только замедлить процесс заживления, но и чревато развитием полноценного перелома кости, и если такое произойдет, то период заживления и последующей реабилитации существенно удлинится.
Какие кости подвержены стрессовым переломам?
Наиболее часто подвержены стрессовому перелому 2-я и 3-я плюсневые кости стопы, которые тоньше (и нередко длинней) соседней 1-й плюсневой кости. Именно эта область стопы подвергается наибольшим нагрузкам при ходьбе и беге.
Также нередки стрессовые переломы пяточной кости, малоберцовой кости, таранной кости и ладьевидной кости.
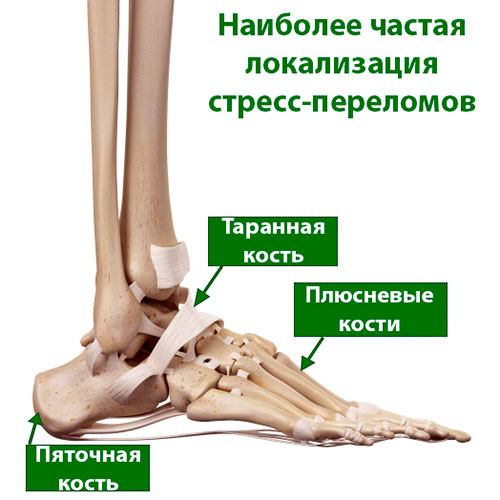
Наиболее частой локализацией стрессовых переломов являются плюсневые кости
Многие стрессовые переломы – это повреждения вследствие перегрузки. Они возникают постепенно на фоне повторяющихся физических нагрузок, приводящих к повреждению костной ткани на микроскопическом уровне. Действующие в таких случаях нагрузки недостаточны, чтобы вызвать «настоящий» (травматический) перелом. Стрессовые переломы вследствие перегрузки возникают тогда, когда эти самые перегрузки происходят так часто, что кости и поддерживающие их мышцы между тренировками не успевают восстановиться.
В костной ткани постоянно происходят процессы разрушения старой кости и замещение ее новой – это называется ремоделирование. При слишком интенсивных тренировках разрушение старой кости происходит достаточно быстро, а образование новой при этом запаздывает. В результате кость несколько теряет в прочности и становится уязвимой в отношении стрессового перелома.
Причины стрессовых переломов
Наиболее распространенной причиной стрессовых переломов является внезапное увеличение физических нагрузок. Оно может выражаться в том числе в учащении тренировок, увеличении их продолжительности или интенсивности.
Даже у далеких от спорта людей при внезапном увеличении физической активности может развиться стрессовый перелом. К примеру, если вы не привыкли к ежедневной ходьбе на большие расстояния, но вдруг, например, в отпуске начинаете много и часто ходить пешком (или ходить по неровной поверхности), у вас тоже может развиться стрессовый перелом.

Ношение нового типа обуви может уменьшить возможности ваших стоп поглощать приходящуюся на них нагрузку и также привести к стрессовому перелому.
На риск возникновения стрессовых переломов оказывают влияние и ряд других факторов – начиная от режима тренировок и заканчивая диетой.
Недостаточность костной ткани
Некоторые заболевания, характеризующиеся снижение плотности и прочности костной ткани, например, остеопороз, или длительный прием некоторых лекарственных препаратов могут сделать ваши кости уязвимыми к стрессовым переломам, которые могут возникать при самой обычной повседневной физической активности. Стрессовые переломы, например, чаще возникают в зимнее время года, когда количество витамина D в организме снижается.
Научные исследования свидетельствуют о том, что женщины-спортсменки чаще подвержены стрессовым переломам по сравнению с мужчинами. Это может быть отчасти связано со снижением плотности костной ткани на фоне состояния, которое специалисты называют «триадой женщины-спортсмена». Если девушка или молодая женщина начинает интенсивно тренироваться и соблюдать строгие ограничения в питании, у нее могут сформироваться три взаимосвязанных состояния: расстройство пищевого поведения, менструальная дисфункция и преждевременный остеопороз. По мере снижения у такой спортсменки объема костной массы шансы ее получить стрессовый перелом возрастают.
Плохая физическая подготовка
Одной из наиболее распространенных причин стрессовых переломов является слишком раннее и быстрое наращивание интенсивности тренировок. Чаще всего такое случается с начинающими спортсменами, однако может быть и у опытных атлетов. Например, бегуны в зимнее время года тренируются меньше и в начале нового сезона сразу возвращается к той же интенсивности тренировок, которой завершили предыдущий сезон, вместо того, чтобы наращивать интенсивность постепенно. В подобной ситуации, когда спортсмены не только быстро наращивают интенсивность тренировок, но и не обращают внимание на какие-либо связанные с этим дискомфортные ощущения, не давая возможности своем организму восстановиться, могут возникать стрессовые переломы.
Неправильная техника выполнения упражнений
Любые факторы, влияющие на механизмы поглощения стопой нагрузок, могут увеличивать риск развития стрессовых переломов. К примеру, если у вас имеется мозоль, деформация пальцев или тендинит, вы не можете нормально пользоваться стопой при ходьбе или беге, видоизменяя характер нагрузки из-за испытываемых болевых ощущений, что в свою очередь может приводить к перегрузке той или иной кости и ее стрессовому перелому.
Изменение покрытия тренировочной площадки
Изменение покрытия тренировочной или игровой площадки, например, переход с травяного теннисного корта на корт с жестким покрытием или переход с беговой дорожки на естественный грунт, также могут увеличить риск стрессового перелома.
Неправильная экипировка
Использование изношенной или стертой обуви, подошва которой утратила свои амортизационные свойства, может способствовать развитию стрессового перелома.
Симптомы стрессовых переломов
Наиболее распространенным симптомом стрессового перелома в области стопы и голеностопного сустава является боль. Боль обычно развивается постепенно и усиливается при физических нагрузках. Другими симптомами могут быть:
- Боль, уменьшающаяся в состоянии покоя
- Боль, возникающая и усиливающаяся при обычной повседневной активности
- Отек на тыле стопы или по наружной поверхности голеностопного сустава
- Болезненность при пальпации в области перелома
- Возможно кровоизлияние
Первая помощь при стрессовых переломах
Если вы подозреваете у себя стрессовый перелом, советуем вам как можно скорее обратиться к специалисту. Если вы оставите этот вопрос без внимания, могут быть определенные последствия, в частности стрессовый перелом может превратиться в полноценный перелом.
До визита к врачу можно соблюдать следующие простые рекомендации:
- Покой. Исключите нагрузки на стопу. Если по тем или иным причинам это невозможно, используйте обувь с хорошо поддерживающей стопу подошвой. Скажем, сандалии с толстой пробковой подошвой лучше, чем тонкие сланцы.
- Лед — для предотвращения развития отека лед следует приложить как можно раньше. Аппликации льда следует повторять в течение 20-30 минут 3-4 раза в день. Не следует прикладывать лед непосредственно к коже
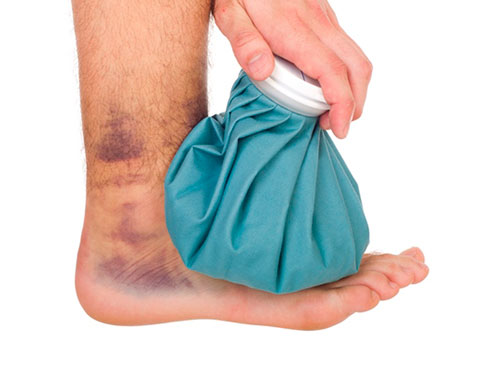
- Компрессионная повязка – с тем, чтобы предотвратить усиление отека, забинтуйте поврежденную часть тела мягкой слегка давящей повязкой
- Возвышенное положение — старайтесь как можно чаще держать стопу в возвышенном (выше уровня сердца) положении
Прием нестероидных противовоспалительных препаратов (НПВП), например, ибупрофена или напроксена, позволит уменьшить выраженность болевых ощущений и отека.
Обследование при стрессовых переломах
Физикальное обследование
Доктор обсудит с вами детали, касающиеся состояния вашего здоровья, вашей работы, уровня физической активности, пищевых предпочтений, принимаемых вам лекарственных препаратов. Необходимо, чтобы доктор знал о возможном наличии у вас факторов риска стрессовых переломов. Если раньше у вас уже случался стрессовый перелом, доктор может назначить полное медицинское обследование, направленное на исключение возможного недостатка в пище кальция или витамина D.
После обсуждения всех описанных моментов доктор осмотрит ваши стопу и голеностопный сустава. В ходе осмотра доктор выявить зоны локальной болезненности. Ключом к диагнозу стрессового перелома нередко становится боль при надавливании непосредственно на поврежденную кость. Эта боль обычно ограничена только поврежденной костью и не распространяется на стопу целиком.
Дополнительные методы исследования
Эти методы могут назначаться для подтверждения или исключения диагноза.
Рентгенография. Рентгенография обеспечивает визуализацию наиболее плотных анатомических образований, например, костей. Поскольку стрессовый перелом характеризуется минимальным нарушением целостности кости, на первичных рентгенограммах он зачастую не виден. Увидеть его можно будет только через несколько недель, когда он уже будет заживать. По истечении нескольких недель на рентгенограммах в области перелома будет видно «облачко», называемое костной мозолью. Во многих случаях здесь же становится видна и линия перелома.
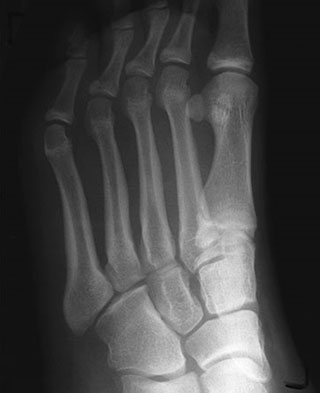
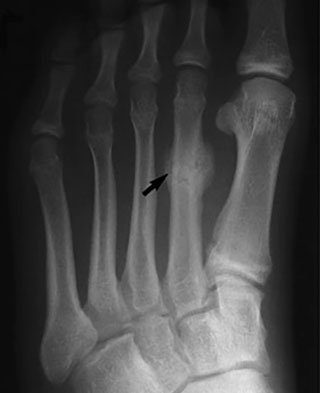
(Слева) На представленной рентгенограмме пациента, предъявляющего жалобы на боль в области 2 плюсневой кости, признаков стрессового перелома не видно. (Слева) Через 3 недели на рентгенограмме у этого же пациента отмечено формирование костной мозоли в области стрессового перелома.
Другие методы исследования. Если доктор подозревает у вас наличие стрессового перелома, однако на рентгенограмме его не видно, вам может быть назначена сцинтиграфия или магнитно-резонансная томография (МРТ).
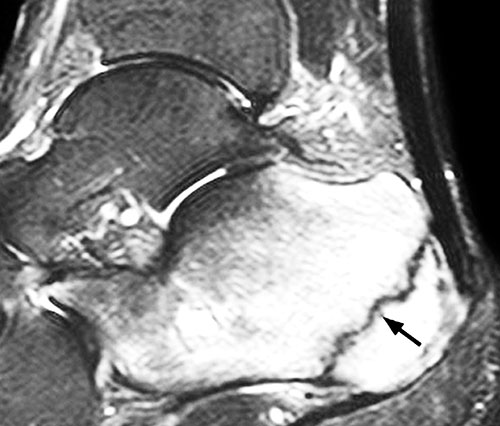
Сцинтиграфия отличается меньшей специфичностью по сравнению с МРТ в отношении локализации стрессового перелома, однако оба эти метода исследования обладают более высокой по сравнению с рентгенографией чувствительностью и позволяют обнаружить стрессовые переломы раньше.
Лечение стрессовых переломов
В задачи лечения входят купирования болевого синдрома, обеспечение условий для заживления перелома и возвращение к полноценной физической активности. Соблюдение выданных вам рекомендацией позволит вам вернуться к повседневной жизни в максимально ранние сроки и предотвратит дальнейшее повреждение кости.
Характер назначаемого лечения варьирует в зависимости от локализации стрессового перелома и его тяжести. Большинство стрессовых переломов подлежат консервативному лечению.
Консервативное лечение
В дополнение к описанным выше мероприятиям и противовоспалительным препаратам доктор может рекомендовать вам использовать костыли с тем, чтобы исключить нагрузку на стопу до тех пор, пока не купируется болевой синдром. Другие рекомендации при консервативном лечении включают:
- Модификацию активности. Сроки заживления стрессового перелома обычно составляют от 6 до 8 недель. В течение этого периода вам необходимо переключиться на такие виды физической активности, которые не связаны с избыточными нагрузками на стопу. Примерами таких видов физической активности могут быть велосипед и плавание. Не следует начинать заниматься никакими видами физических упражнений, связанных с нагрузкой на поврежденную стопу, предварительно не посоветовавшись с лечащим врачом.
- Защитная обувь. С тем, чтобы уменьшить нагрузки, приходящиеся на поврежденную голень и стопу, доктор может порекомендовать вам использовать специализированную защитную обувь. Это может быть обувь с жесткой подошвой, сандалии на деревянной подошве или ортопедический ботинок-брейс.
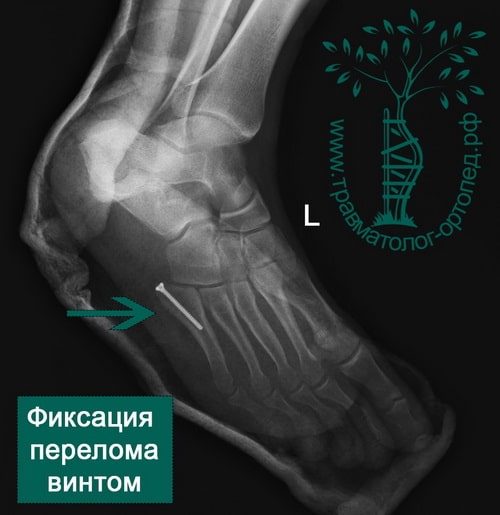
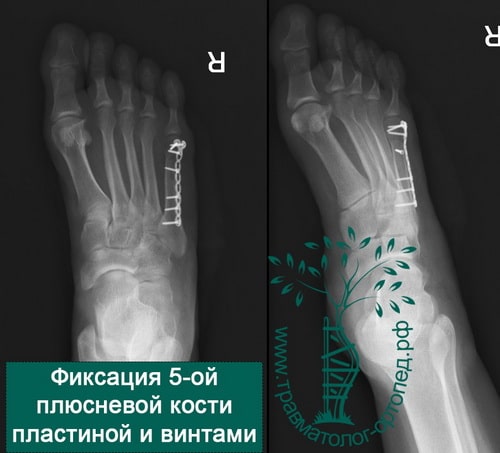
- Иммобилизация. Стрессовые переломы 5-й плюсневой кости, ладьевидной и таранной костей заживают дольше обычного. На время их заживления с тем, чтобы разгрузить поврежденную конечность и создать необходимые для заживления условия, доктор может зафиксировать стопу и голеностопный сустав жесткой шиной.

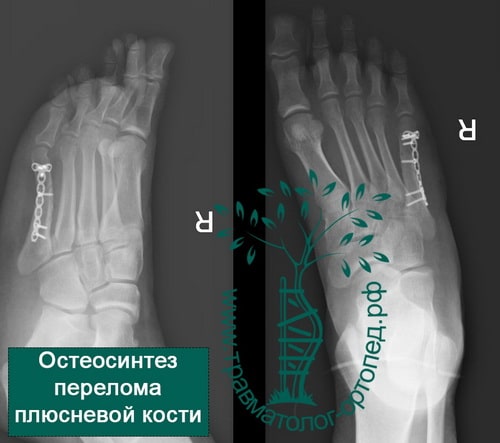
Оперативное лечение
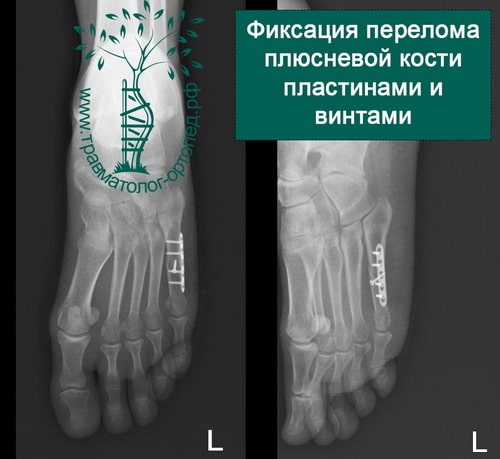
При некоторых стрессовых переломах для создания необходимых для их заживления условий может быть показано оперативное лечение. В большинство случаев это будет тот или иной способ внутренней фиксации костей. Это могут быть спицы, винты и/или пластины, с помощью которых костные фрагменты удерживают в необходимом положении до наступления их сращения.
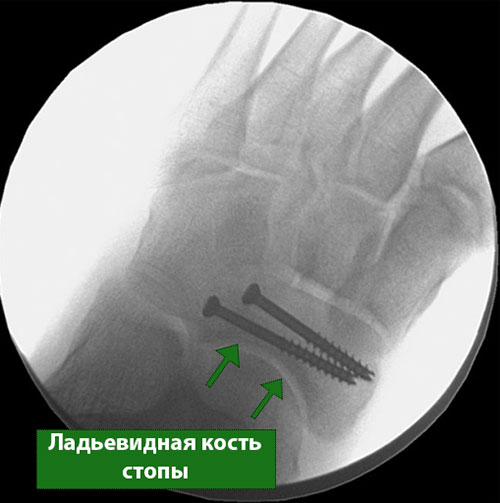
На представленной рентгенограмме среднего отдела стопы видны винты, введенные в ладьевидную кость для фиксации перелома на период его сращения.

Реабилитация при стрессовых переломах
В большинство случаев сроки заживления стрессовых переломов составляют 6-8 недель. В некоторых случаях они могут удлиняться. Вам, как действующему спортсмену, может быть нелегко заставить себя отправиться на скамейку запасных из-за, казалось бы, такой мелочи, однако слишком ранее возвращение к физическим нагрузкам может усугубить ваше состояние, привести к более тяжелому стрессовому перелому и еще более удлинить сроки заживления. Повторные повреждения могут стать источником хронических проблем и привести к тому, что перелом у вас уже никогда должным образом не заживет.
После того, как болевые ощущения полностью исчезнут, доктор назначит контрольную рентгенографию, которая должна подтвердить, что перелом полностью сросся. Также для оценки сращения костей, особенно если изначально перелом на рентгенограммах виден не был, может назначаться компьютерная томография.
По завершении консолидации перелома и при условии полного исчезновения болевых ощущений доктор разрешит вам постепенно вернуться к занятиям спортом. В ранней фазе реабилитационного процесса доктор может рекомендовать вам чередовать тренировочные дни с днями отдыха. Это позволит вашим костям приспособиться в новым для них условиям работы. По мере прогрессирования вашей физической формы вы сможете увеличивать частоту, продолжительность и интенсивность тренировок.
Профилактика стресс-переломов
Соблюдение следующих рекомендаций позволит вам предотвратить развитие стрессовых переломов в будущем:
- Здоровое питание. Сбалансированная диета, богатая кальцием и витамином D, поможет оптимизировать прочность костной ткани.
- Использование подходящего снаряжения. Старые или изношенные кроссовки для бега могут утратить способность к амортизации нагрузок, что может привести к травме. Если говорить общими словами, то спортивная обувь должна отличаться жесткой подошвой и мягкой стелькой.
- Приступать к новым видам физических нагрузок следует постепенно. Продолжительность, скорость и дистанции следует наращивать постепенно. В большинстве случаев темпы усиления интенсивности тренировок не должны превышать 10% в неделю.
- Переменные тренировки. Варьируйте виды вашей физической активности, это позволит избежать перегрузки тех или иных частей тела. Например, с высокоинтенсивных беговых нагрузок переключайтесь на плавание или велосипед.
- Обязательно включайте в программу силовые тренировки. Одним из лучших способов профилактики ранней утомляемости мышц и снижения костной плотности, что неизбежно наступает с возрастом, является включение в тренировочную программу силовых тренировок. Это могут быть тренировки со свободными весами, на тренажерах или с весом вашего собственного тела.
- Если боль или отек возникают вновь, прекращайте нагрузки. Отдохните несколько дней. Если болевые ощущения не исчезнут, обратитесь к врачу.
Источник
Переломы плюсневых костей – это довольно распространенные травмы стопы, возникающие вследствие прямого удара или непрямого повреждения (скручивание стопы). Многие из этих переломов достаточно просты в лечении и характеризуются благоприятными результатами. Однако в случаях сращения в порочном положении или несращения эти переломы могут стать причиной выраженной метатарзалгии и остеоартрита суставов среднего отдела стопы. Плюсневые кости являются частой локализацией стрессовых переломов и могут сочетаться с повреждениями других частей стопы.
АНАТОМИЯ И ФУНКЦИЯ стопы
+
Плюсневые кости – это короткие несколько изогнутые к тылу трубчатые кости переднего отдела стопы. Каждая кость имеет головку, шейку, диафиз и основание. Каждая плюсневая кость имеет числовое наименование от 1-го до 5-го в направлении изнутри наружу (от самой большой к самой маленькой). Основание каждой плюсневой кости сочленяется с одной или более костями предплюсны, а головка – с проксимальной фалангой пальца. Основания плюсневых костей кроме того сочленяются друг с другом, образуя межплюсневые суставы. В функциональном отношении все пять плюсневых костей являются единым несущим комплексом переднего отдела стопы. Три медиальных луча служат ригидным рычагом, участвующим в ходьбе, а два латеральных луча обеспечивают некоторую мобильность, необходимую, например, при ходьбе по неровной поверхности.
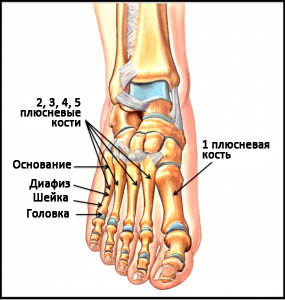
Рис. Анатомия плюсны
Первая плюсневая кость наиболее крупная по сравнению с остальными и является наиболее важной в отношении нагрузки и обеспечения баланса стопы. Сращение в порочном положении или несращение этой кости хуже всего переносится пациентами. Эта кость не имеет общих связок с соседней второй плюсневой костью, поэтому они двигаются независимо друг от друга.
Вторая, третья и четвертая плюсневые кости более тонкие и могут быть зоной локализации стрессового перелома или травматического перелома в результате прямой или непрямой травмы.
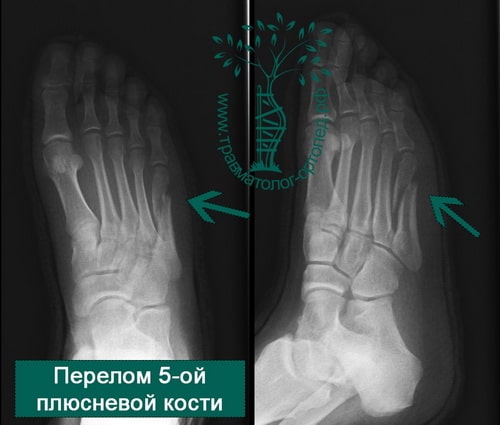
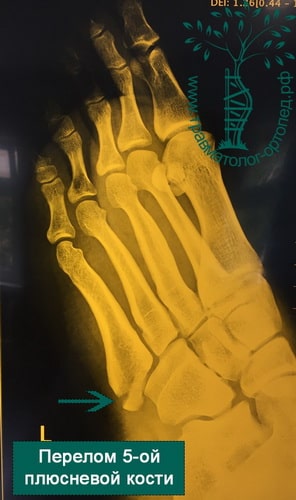
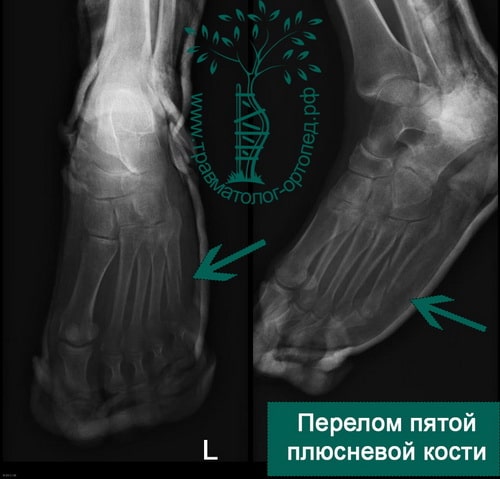
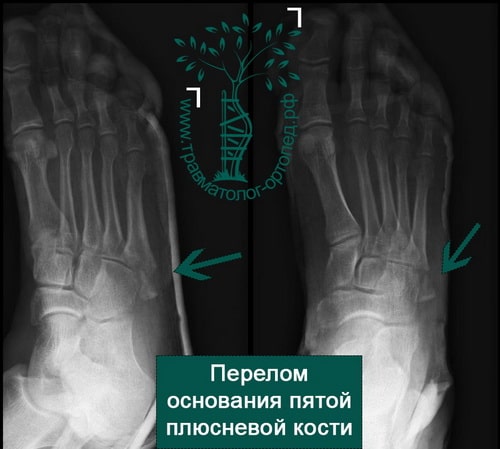
Пятая плюсневая кость делится на три зоны, называемые зонами 1, 2 и 3 в направлении от основания к головке.
Зона 1 – это основание пятой плюсневой кости и место прикрепления сухожилия короткой малоберцовой мышцы. В этой зоне возможны отрывные переломы вследствие тяги сухожилия и прикрепляющихся здесь связок.
Зона 2 – это граница метафиза и диафиза 5-ой плюсневой кости. Перелом в этой области называется переломом Джонса, и именно при этом переломе наиболее вероятно формирование ложного сустава вследствие бедного кровоснабжения этой области. Многие из переломов Джонса являются стрессовыми, связанными с повторяющимися перегрузками этой области.
Зона 3 – это диафиз 5-ой плюсневой кости, здесь чаще всего встречаются травматические переломы вследствие прямого удара или скручивания плюсневой кости.
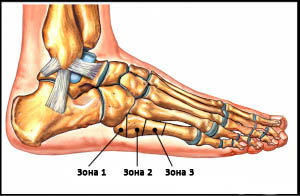
Рис. Зоны 5-ой плюсневой кости. Такое условное деление представляет важность в клиническом плане: переломы в каждой из этих зон характеризуются отличными друг от друга прогнозами и тактикой лечения.
СИМПТОМЫ ПЕРЕЛОМОВ ПЛЮСНЕВЫХ КОСТЕЙ
+
Большинство переломов плюсневых костей возникают в результате травмы, однако встречаются также стрессовые переломы и переломы на фоне нейропатии стопы. Пациенты с травматическими переломами плюсневых костей жалуются на боль, отек, кровоизлияния и боль при пальпации стопы, а также ограничение возможности нагрузки на ногу. За исключением случаев тяжелых травм явных деформаций стопы при переломах плюсневых костей не возникает.
Прямой удар по стопе позволяет предположить поперечный или оскольчатый перелом диафиза, тогда как при скручивающем механизме возникают косые или спиральные переломы.
В ходе физикального обследования врач обращает внимание на точную локализацию болевых ощущений, которая обычно соответствует зоне перелома. Нейрососудистое исследование должно выполняться для оценки чувствительности и кровообращения стопы и пальцев.
Пациентам с подозрением на перелом плюсневых костей назначается рентгенография стопы. Снимки должны захватывать стопу целиком для исключения других повреждений.
На рентгенограммах в боковой проекции оценивается смещение головок плюсневых костей, а косые рентгенограммы позволяют обнаружить переломы с минимальным смещением.
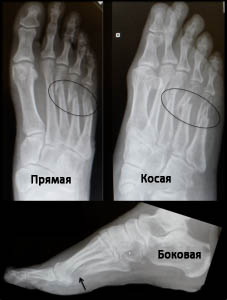
Рис. Переломы плюсневых костей на рентгенограммах (в прямой, косой и боковой проекциях).
ОСНОВНЫЕ ВИДЫ ПЕРЕЛОМОВ ПЛЮСНЕВЫХ КОСТЕЙ
+
Перелом танцора (отрывной перелом основания 5-ой плюсневой кости)
Отрывные переломы происходят в области основания 5-ой плюсневой кости (зона 1), где прикрепляется сухожилие короткой малоберцовой мышцы и подошвенная фасция. Такое повреждение нередко называют «переломом танцора», поскольку оно возникает при неудачном приземлении после прыжка или подворачивании стопы после прыжка. В подобной ситуации происходит скручивание голеностопного сустава при одновременном сокращении короткой малоберцовой мышцы, что ведет к отрыву основания 5-ой плюсневой кости.
Оригинальное описание этого термина принадлежит легендарному ортопеду сэру Роберту Джонсу, который в 1902 году диагностировал у себя такой отрывной перелом в результате травмы, полученной во время танца..
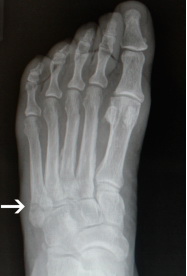
Рис. Рентгенограмма при переломе танцора (отрывном переломе) в 1 зоне 5 плюсневой кости.
Перелом Джонса (стрессовый перелом метадиафиза 5 плюсневой кости)
Истинный перелом Джонса – это перелом во 2 зоне 5-ой плюсневой кости. Линия такого перелома распространяется в область сочленения 5 плюсневой кости с четвертой. Перелом возникает вследствие растягивающих нагрузок вдоль наружной 5-ой плюсневой кости при подворачивании стопы. Такая ситуация часто возникает у пациентов с высоким сводом стопы. Большинство переломов Джонса – это стрессовые переломы, связанные с повторяющимися нагрузками, хотя он может быть следствием и единственной травмы. У спортсмена подобная травма может быть следствием резкой смены направления бега, когда пяточная кость отрывается от земли.
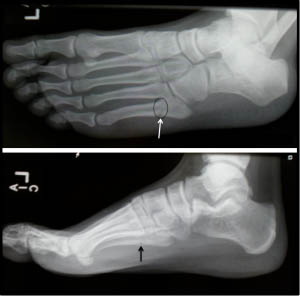
Рис. Перелом Джонса в метадиафизарной зоне 5 плюсневой кости.
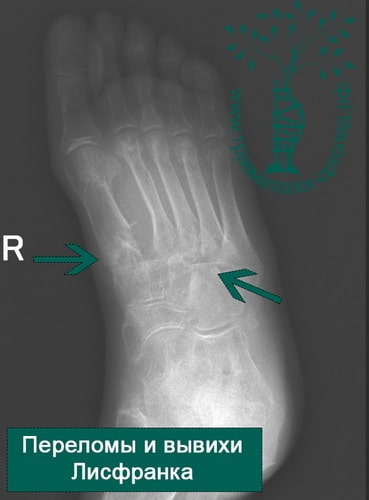
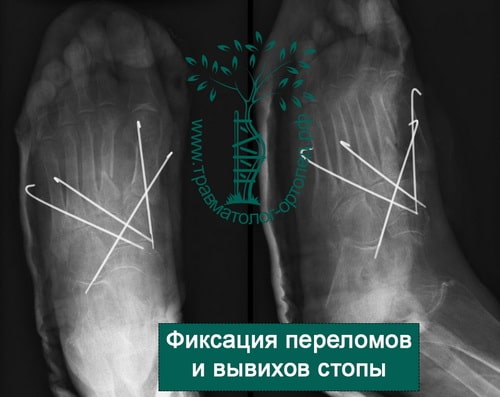
Переломы оснований плюсневых костей и повреждения Лисфранка
Переломы в области оснований плюсневых костей нередко сопровождаются повреждением предплюсне-плюсневых суставов – повреждения Лисфранка. Чтобы обнаружить подобные повреждения, врач должен очень внимательно оценивать рентгенограммы. Признаками повреждения Лисфранка могут быть увеличение интервала между 1-ой и 2-ой плюсневыми костями, мелкие переломы в области оснований 1-ой и 2-ой плюсневых костей, нарушение нормального соотношения между краем клиновидной и основанием 2-ой плюсневой кости. Для исключения этого повреждения наиболее информативна компьютерная томография (КТ).
При подозрении на повреждение Лисфранка, даже если на рентгенограммах ничего не видно, может быть также показано МРТ.
Стрессовые переломы плюсневых костей
Стрессовые переломы плюсневых костей поначалу редко бывают видны на рентгенограммах, а становятся видны только через 5-6 недель после начала симптомов, когда появляется костная мозоль. Раньше этого периода диагноз может быть установлен на основании МРТ или сцинтиграфии. Стрессовые переломы 2-3 плюсневых костей обычно происходят на уровне диафиза или шейки. Часто такие переломы возникают при внезапном усилении физических нагрузок, например, у армейских новобранцев во время длительных маршей. Поэтому такие переломы также называются «маршевыми». У танцоров балета, часто встающих на пальцы стопы, могут возникать стрессовые переломы основания 2-ой плюсневой кости.
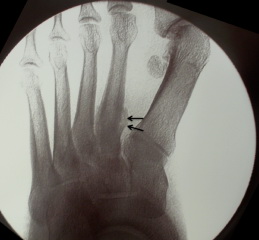
Рис. Стрессовый перелом 2 плюсневой кости.
Нейропатические переломы плюсневых костей
У пациентов с нарушенной чувствительностью стопы, например, вследствие диабетической нейропатии, также могут развиваться стрессовые переломы плюсневых костей. Частой локализацией таких переломов, особенно у пациентов с высоким сводом стопы или варусной деформацией нижней конечности, является метадиафизарная зона 5-ой плюсневой кости (перелом Джонса).
КАК ЧАСТО ВСТРЕЧАЮТСЯ ПЕРЕЛОМЫ ПЛЮСНЕВЫХ КОСТЕЙ
+
После переломов пальцев переломы плюсневых костей – это самые частые переломы костей стопы. У детей чаще встречаются переломы первой и пятой плюсневых костей, что связано только с их анатомическим положением. У взрослых чтобы произошел перелом более крупной и прочной 1 плюсневой кости, необходима значительная сила, поэтому встречаются они намного реже. При травмах стопы чаще всего повреждается 5-ая плюсневая кость.
Перелом плюсневых костей следует подозревать у всех пациентов с прямой травмой стопы и болью при ходьбе. Также следует подозревать сочетанное повреждение Лисфранка, особенно при наличии у пациента кровоизлияний на подошвенной поверхности стопы. Не следует забывать и о возможных повреждениях плюснефаланговых суставов и фаланг пальцев.
ВАРИАНТЫ ЛЕЧЕНИЯ И РЕЗУЛЬТАТЫ
+
Задачей лечения является восстановление нормального положения всех пяти плюсневых костей с целью сохранения сводов стопы и обеспечения нормального распределения нагрузок на головки плюсневых костей.
Тактика лечения определяется локализацией повреждения. Большинство изолированных переломов центральных (2-4) плюсневых костей, а также переломы 1-ой плюсневой кости без смещения можно лечить консервативно с использованием фиксирующего ботинка с постепенным увеличением по мере переносимости нагрузки на стопу.
Смещение перелома 1-ой плюсневой кости обычно свидетельствует о нестабильном характере перелома и требует хирургической стабилизации.
Лечение переломов 5-ой плюсневой кости зависит от зоны повреждения. Отрывные переломы без смещения (перелом танцора или переломы в 1 зоне) могут требовать лишь симптоматической терапии и ношения жесткой обуви до момента сращения перелома. Однако полное заживление отрывных переломов 5-ой плюсневой кости наступает только через 8 недель или более.
При переломах Джонса необходима иммобилизация и исключение нагрузки на протяжении 6 недель, и затем еще в течение 6 недель использование обуви с жесткой подошвой и постепенное увеличение нагрузки на стопу. Для ускорения заживления и снижения вероятности формирования ложного сустава этим пациентам может быть сразу предложено хирургическое лечение.
Большинство переломов плюсневых костей при соответствующем лечении заживают нормально, однако осложнения все же возможны. Неправильное сращение, несращение, особенно 1 плюсневой кости, или дегенеративные изменения предплюсне-плюсневых и плюсне-фаланговых суставов могут стать причиной метатарзалгии и значительного нарушения функции стопы. Кроме того, в области деформации на подошвенной или тыльной поверхности стопы вследствие неправильной консолидации перелома могут формироваться кератозы (болезненные мозоли). Как и при любых других переломах, употребление в пищу адекватного количества витамина D позволяет предотвратить риск замедленной консолидации и несращения перелома.
Пациентам с сосудистым дефицитом и нейропатией, как правило, показано консервативное лечение, поскольку риск инфекционных осложнений и несращения у таких пациентов выше. Пациентам с сахарным диабетом хирургическое лечение выполняется по обычным показаниям при условии хорошего состояния кровообращения конечности и сохранения защитной чувствительности.
ФАКТОРЫ РИСКА И ПРОФИЛАКТИКА
При каких-либо травмирующих воздействиях, когда стопа подвергается значительным перегрузкам, сложно что-либо сделать, чтобы предотвратить перелом костей стопы. Определенной эффективностью здесь может быть ношение соответствующей обуви с защитными свойствами.
ПОЧЕМУ ВАМ НЕОБХДИМО ЛЕЧИТЬСЯ У НАС
+
Видео о нашей клинике травматологии и ортопедии
ПРИМЕРЫ ОПЕРАЦИЙ ПРОВЕДЕННЫХ В НАШЕЙ КЛИНИКЕ ПО ПОВОДУ ПЕРЕЛОМОВ КОСТЕЙ СТОПЫ
+