Угол гиссана пяточной кости перелом

Внутрисуставные переломы пяточной кости
П. Никитин,Центр спортивной травматологии НУФВСУ г. Киева, Украина
75% переломов пяточной кости являются внутрисуставными. Внутрисуставные переломы пяточной кости составляют 2% от всех переломов костей скелета и 60% всех переломов предплюсны. В 10% случаев являются открытыми и в 10% сопровождаются компартмент-синдромом. В 15% случаев имеется двустороннее повреждение, а в 25% сопровождается каскадными повреждениями костей скелета.
Основными механизмами травмы являются падение с высоты и ДТП.
Первичная линия перелома определяется давлением таранной кости и проходит через угол Гиссана, заднюю суставную фасетку и образует передне-медиальный и задне-латеральный фрагменты (рис. 1).
При продолжении действия травмирующей силы наблюдается раскалывание пяточной кости на 6 фрагментов эффект «колуна» (рис. 2):
- передне-медиальный
- передне-латеральный
- сустентекулярный
- фрагмент латеральной стенки
- фрагмент задней суставной фасетки
- фрагмент бугра пяточной кости
Высоко энергетическая травма приводит к возникновению эффекта «колуна» и смещению отломков (рис. 3). В результате происходит расширение пяточной кости, ее укорочение и выступание наружной стенки по латеральному краю. Высокоэнергетическая травма приводит к образованию 2-х типов переломов: языкообразного и депрессинного перелома с депрессией задней суставной фасетки.
Визуализация костных повреждений предполагает проведение рентгенологического обследования в четырех стандартных проекциях:
- латеральная проекция
- аксиальная проекция
- косая проекция Бродена
- передне-задняя проекция стопы
С помощью передне-задней проекции стопы оценивается конгруентность в пяточно-кубовидном суставе(рис. 4). На рентгенограмме в латеральной проекции определяются углы Белера(рис. 5) и Гиссана(рис. 6), а также оценивается дисконгруентность подтаранного сустава за счёт ротации или ступенеобразной деформации.
Проекция Бродена (рис. 7): 30° внутренней ротации с подошвенным сгибанием стопы под 40°, 30°, 20° и 10°. На рентгенограммах в этой проекции оценивается конгруентность в подтаранном суставе (рис. 8).
Компьютерная томография является стандартным исследованием для пациентов с переломами пяточной кости и выполняется в 3 стандартных проекциях (рис. 9, 10): сагиттальной, коронарной и аксиальной.
Компьютерная 3D-реконструкция, не имеет решающего значения в определении дальнейшей тактики лечения (рис. 11).
Наиболее современной является компьютерно-томографическая классификация Sanders (рис. 12), которая в Украине пока не может найти практического применения, поскольку КТ при таких повреждениях практически не выполняется. В основу классификации положено расположение первичной линии перелома, проходящей по подтаранному суставу и количество фрагментов.
После проведения рентгенологического обследования необходимо произвести оценку состояния мягких тканей. Повреждение кости – не всегда совершенное отражение степени повреждения окружающих мягких тканей, но это хороший гид! Костное повреждение статично, но хорошо поддаётся оценке по результатам рентгенографии, повреждение мягких тканей динамично, его трудно сразу оценить и оно является накопительным.
Клинические примеры.
Пример 1.
Языкообразный перелом пяточной кости (рис. 26). На компьютерной томограмме виден подвывих языкообразного фрагмента практически под наружную лодыжку (рис. 27).
Данная ситуация требует оперативного вмешательства. Выполнена фиксация с использованием пластины и стягивающего винта (рис. 28).
Пример 3.
Суставная депрессия. Случай стал причиной долгих дискуссий о необходимости оперативного лечения в институте ортопедии и травматологии. Рентгеноргафия в Броденовской проекции также не убедила докторов (рис. 33). И только данные о разрушении суставной поверхности, полученные благодаря КТ (рис. 34), убедили докторов в необходимости оперативного лечения. Была произведена фиксация пластиной (рис. 35).
После выполнения остеосинтеза, особенно при внутрисуставных переломах, рекомендуется делать контрольную КТ. Исследования показали, что в 30% случаев на контрольной томографии после остеосинтеза пяточной кости было выявлено неправильное проведение винтов и даже проникновение их в сустав. Это данные ведущих клиник, в которых обязательно выполняется рентгенологический контроль во время выполнения операций.
Пример 4.
Падение с высоты 7 этажа привело к каскадному повреждению костей стопы (рис. 36):
- перелом пяточной кости
- компрессионный перелом кубовидной кости
- вывих плюсневых костей в суставе Лисфранка
Пришлось выполнить фиксацию пластиной, костную пластику кубовидной кости, репозицию и фиксацию плюсневых костей в суставе Лисфранка (рис. 37).
Пример 5.
Суставная депрессия. После выполнения рентгенографии в проекции Бродена встал вопрос о необходимости выполнения оперативного вмешательства (рис. 38). Выполнена отсроченная операция остеосинтеза пластиной (рис. 39). КТ после проведения операции (рис. 40).
Послеоперационное введение пациента:
- возвышенное положение конечности3 -4 дня
- ранняя разработка движений в суставах
- снятиешвовна12 -14 сутки
- ходьба с помощью костылей без весовой нагрузки на стопу 8 недель
- рентген-контроль через 6-8 недель и 12 недель с момента операции
- весовая нагрузка на стопу частичная через 2, полная через 3 месяца с момента операции
Осложнения:
- некроз краев послеоперационной раны, нагноение, остеомиелит
- артроз подтаранного сустава
- нейропатияn. suralis, n. tibialis posterior
- тендиниты сухожилий малоберцовых мышц и задней большеберцовой мышцы
- варус заднего отдела стопы
Причинами некроза краев послеоперационной раны (рис. 41): курение пациента, неправильный выбор сроков проведения операции (5-е сутки) и погрешности техники выполнения доступа (не соблюдена перпендикулярность выполнения разреза, что привело к повреждению перфорантных артерий, питающих лоскут).
Нейропатия n. tibialisposterior. Длинные винты раздражали n. tibialis post (рис. 42), в результате пациента беспокоили сильные простреливающие боли, иррадиирующие в 1 и 2 палец стопы. Только перепроведение винтов смогло избавить пациента от болей.
Осложнение – проседание заднего суставного плато. Репозицию отломков можно охарактеризовать как удовлетворительную (рис. 43). Пациент через 3 недели после операции решил наступать на больную ногу. В результате на рентгенографии через 3 месяца после операции проседание заднего суставного плато.
Результат после удаления металлоконструкций через 1,5 года после операции (рис. 44).
Осложнение – перелом провизорной спицы Киршнера (рис. 45, 46). Несколько раз такое осложнение встречалось в нашей практике. Чтобы в случае поломки спицы иметь возможность удалить фрагмент со стороны передней поверхности стопы, необходимо проводить спицу выше (рис. 46). Фрагмент введенной низко спицы (рис. 45) вытащить затем не представляется возможным.
Заключение
- Тактика лечения определяется тяжестью повреждения
- Качественное обследование пациента определяет тяжесть повреждения
- Консервативное лечение при переломах с незначительным смещением дает хороший результат
- Время оперативного вмешательства определяется степенью тяжести повреждения мягких тканей
- При правильном выполнении технологии операции возможно получить хорошие отдаленные результаты
- Восстановление анатомии суставных поверхностей и тела пяточной кости дает лучшие результаты лечения
- Спустя 3 и более недели после травмы выполнение операции крайне затруднено.
- Послеоперационное лечение это ранние движения и поздняя нагрузка
Правильная последовательность действий определяет успех лечения.
Доклад был представлен на научно-практической конференции с международным участием «Малоинвазивные технологии в травматологии и ортопедии» (Киев, 11-12 ноября 2010г.), где национальный медицинский портал LIKAR.INFO выступил в роли информационного спонсора.





















Источник
РЕНТГЕНОЛОГИЧЕСКАЯ
ДИАГНОСТИКА.
Четкое понимание механогенеза перелома, определение его типа – есть
безусловной предпосылкой правильного лечения. Оно становится возможным только
при использовании специальных рентгенологических проекций и дополнительного
компьютерно-томографического сканирования. На простой латеральной (боковой)
рентгенограмме стопы (рис. 20а) можно определить угол между плоскостью задней
фасетки подтаранного сустава и плоскостью верхнего края пяточного бугра (т.н.
„угол Белера”, который в норме = 20о- 40о),
крестообразный угол (т.н. „критический угол Гиссана”, который в норме = 130о
и демонстрирует угол наклона контура задней суставной фасетки подтаранного
сустава пяточной кости по отношению к верхнему краю её переднего отдела, а при
переломе – её центральную депрессию или языкоподобный тип смещения отломков
(рис. 20, рис. 21а). Но этой информации иногда бывает недостаточно для выбора
адекватной тактики лечения из-за невозможности определить степень смещения
отломков внутри сустава. Поэтому, рентгенография стопы в косой проекции Бродена
(передне-задняя рентгенография подтаранного сустава под углом 30о –
40о внутренней ротации конечности) может быть использована для более
детальной визуализации суставной поверхности заднего подтаранного сустава (рис.
21в, рис. 22). Рентгенограмма стопы в передне-задней проекции (рис. 21г) – для
визуализации смещений в пяточно-кубовидном суставе. Аксиальная (тангенциальная)
рентгенограмма в проекции Харриса (рис. 21б) помогает оценить направление
первичной линии перелома и степень вовлечения в неё заднего таранно-пяточного
сустава, степень смещения латеральной стенки пяточной кости и увеличение
её ширины. Но, к сожалению, правильное техническое выполнение аксиальной
рентгенограммы в ургентном порядке не всегда удается из-за присутствия
выраженного болевого синдрома у больного.
Однако, даже выполнив такое большое количество рентгенологических
исследований при переломе пяточной кости, провести корректную оценку степени
смещения отломков не всегда представляется возможным. Поэтому компьютерная
томография на сегодняшний день является абсолютно необходимым и показанным
исследованиям при таких повреждениях. Особая ценность этой техники обследования
в ее возможности демонстрировать степень и направление внутрисуставного
смещения фрагментов перелома в подтаранном и пяточно-кубовидном суставах, или в
их обоих. Также, с помощью компьютерной томографии может быть визуализировано
смещение латеральной стенки пяточной кости кнаружи и сжатие (т.н.“impingement”,
сдавливание) сухожилий малоберцовых мышц и икроножного нерва (n.suralis) между
ней и верхушкой латеральной лодыжки.





Рис.
21. Необходимые
обязательные рентгенограммы для точной диагностики внутрисуставного
повреждения пяточной кости и определения адекватной тактики следующего лечения:
(а) латеральная рентгенограмма (боковая проекция) –
позволяет оценить углы Bohler’a и Gissane;
(б) аксиальная рентгенограмма (тангенциальная проекция
Harris’a) – позволяет оценить степень расширения пяточной кости и определить
варусное и вальгусное отклонения пяточного бугра;
(в) косая рентгенограмма (проекция Broden’а) – позволяет
визуализировать заднюю суставную фасетку подтаранного сустава и степень
смещения отломков в нем;
(г) передне-задняя рентгенограмма стопы – позволяет
визуализировать пяточно-кубовидный сустав и степень смещения отломков в нем.

Рис.
22. Положение травмированной
конечности и направление рентгеновского луча при выполнении рентгенологического
обследования пяточной кости в косой проекции Broden’а.



Рис. 23. Желательное
компьютерно-томографическое обследование пяточного участка: в сагитальной (а),
коронарной (б) и аксиальной (в) плоскостях. Черная стрелка 1 (а,
б) указывает на центральную депрессию части задней суставной фасетки
пяточной кости на глубину 18 мм в тело пяточной кости по отношению к
суставной поверхности таранной кости, которая обозначена черной стрелкой 2.
Белая стрелка (в) указывает на внутрисуставное смещение пяточной
поверхности пяточно-кубовидного сустава со “ступенькой” 1,5 мм.).
Источник
Переломы тела пяточной кости. Диагностика и лечение
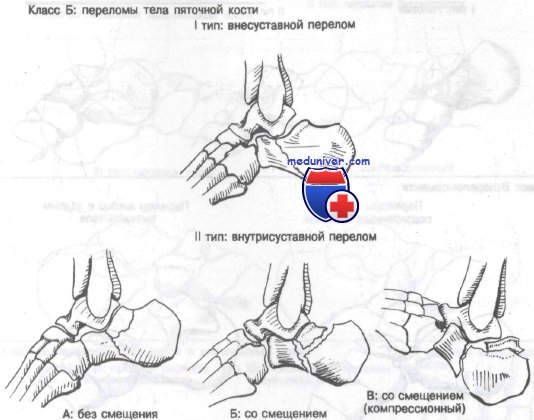
Класс Б: I тип – внесуставные переломы тела пяточной кости. Этот перелом необычен и не проходит через подтаранный сустав. Характерным механизмом является падение с приземлением на пятку, находящуюся в положении инверсии или эверсии.
Больной жалуется на боль, припухлость и невозможность встать на ногу. Если припухлость с внутренней или наружной стороны оставить нелеченной в течение 8 ч и более, на коже в этом месте могут появиться волдыри. Боль усиливается при инверсии, эверсии, сгибании или разгибании.
Для определения этого перелома, как правило, достаточно снимков пяточной кости в обычных проекциях.
Описываемые переломы могут сочетаться с ущемлением икроножного нерва, кроме всех других осложнений, описанных в разделе о повреждениях класса А, I типа.
Лечение внесуставных переломов тела пяточной кости
Неотложная помощь включает лед, приподнятое положение конечности, иммобилизацию толстой повязкой и срочное направление к специалисту. Переломы без смещения можно лечить иммобилизацией, гидротерапией и активными упражнениями как минимум в течение 8—12 нед до начала ходьбы. При лечении этих переломов используют тугую повязку Джонса, с разрешением нагрузки на конечность после первых 2 дней.
Некоторые хирурги-ортопеды рекомендуют частичную нагрузку в пределах 10—20% массы тела больного и 100% нагрузку через 2— 4 нед после начала лечения. Отличные результаты были получены у 75% больных, что сопоставимо с большинством других методов лечения. Подробно переломы со смещением обсуждаются в разделе о лечении переломов класса Б, II типа. Для предотвращения образования пузырей на коже необходимо раннее применение льда и приподнятое положение конечности.
Кроме осложнений, описанных в разделе о повреждениях класса А, I типа, эти переломы могут осложниться образованием пузырей с последующим дефектом кожи или инфицированием.
Угол Белера
Класс Б: II тип – внутрисуставные переломы пяточной кости со смещением и без смещения
Самый распространенный механизм — падение, когда вес тела полностью переходит на пятку.
Больной жалуется на боль, припухлость и обширные кровоизлияния на подошвенной стороне стопы. Нормальные углубления по обе стороны ахиллова сухожилия отсутствуют.
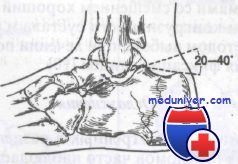
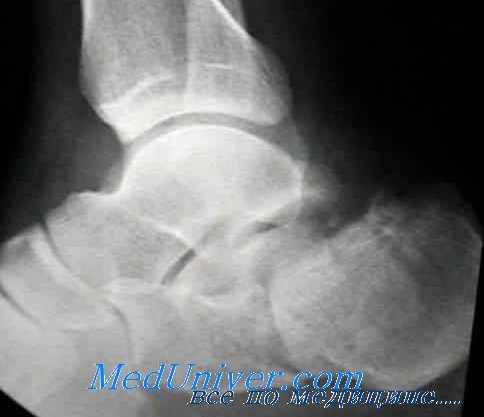
Для выявления этого перелома, как правило, достаточно рентгенограмм в обычных проекциях. При диагностике перелома II типа следует рассчитать угол Белера. Его определяют, измеряя угол при пересечении двух линий, проведенных: одна — от верхнего края пяточного бугра через верхний край заднего суставного отростка и другая — из той же точки, что и первая, через верхний край переднего отростка.
В норме этот угол составляет от 20 до 40°. Если угол меньше 20°, можно диагностировать вдавленный перелом, что может изменить лечебную тактику, так как некоторые ортопеды поднимают вдавленный сегмент, в то время как другие лечат так же, как другие переломы тела пяточной кости.
Почти половина этих больных имеют сопутствующие переломы позвоночника или конечностей, что обязывает врача провести тщательное обследование. Остальные сопутствующие повреждения рассмотрены в разделе о переломах класса А, I типа.
Лечение внутрисуставных переломов пяточной кости со смещением и без смещения
Неотложное лечение этих переломов включает лед, приподнятое положение конечности и иммобилизацию толстой тугой повязкой. Переломы без смещения можно лечить разгрузкой конечности, гидротерапией и постепенными упражнениями в течение не менее 8—12 нед. О лечении переломов со смещением нет единого мнения. Лечение варьируется от консервативного подхода до хирургического вмешательства.
При лечении этих переломов настоятельно показана срочная консультация ортопеда. У больных с оскольчатыми переломами и внутрисуставными переломами со смещением хороший исход возможен лишь при восстановлении конгруэнтности сустава и поднятии вдавленных фрагментов. Методом выбора при лечении повреждений этого типа является чрескожная фиксация спицей.
Кроме осложнений, рассмотренных в разделе о переломах класса А, I типа, после этих переломов часто наблюдается развитие дегенеративных изменений, а также расширение суставной щели, что приводит к давлению на малоберцовую кость и ущемлению сухожилия малоберцовой мышцы. Прогноз при этих переломах неблагоприятный.
Видео анатомии пяточной кости
Посетите раздел других видео уроков по анатомии человека.
– Также рекомендуем “Малые переломы таранной кости. Диагностика и лечение”
Оглавление темы “Переломы костей голени, стопы”:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник
Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
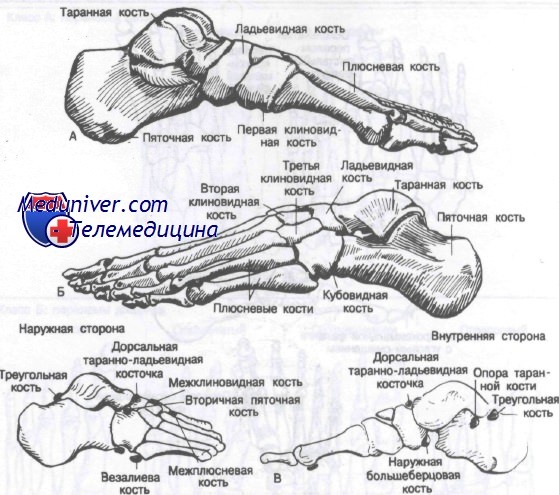
В стопе 28 костей и 57 суставов. Переломы костей стопы встречаются часто и составляют 10% всех переломов. Теоретически стопу можно разделить на три отдела: задний (таранная и пяточная кости), средний (ладьевидная, клиновидные и кубовидная кости) и передний (плюсневые кости фаланги пальцев). Кости стопы, включая типичные сесамовидные, в медиальной и латеральной проекциях показаны на рисунке.
Стопа имеет значительный диапазон нормальных движений, включающих сгибание, разгибание, инверсию и эверсию. Кроме того, частью нормальных движений являются супинация, или сочетание приведения и инверсии, а также пронация, представляющая собой отведение и эверсию. Стопа содержит два свода: продольный (средний отдел стопы) и поперечный (передний отдел стопы). В норме давление массы тела равномерно распределяется на передний отдел и пятку.
Давление на головки плюсневых костей неравномерно, поскольку головка I плюсневой кости принимает массу в два раза большую, чем остальные четыре. Максимальная нагрузка на стопу приходится в фазу отталкивания при ходьбе и беге.
Переломы костей стопы, как правило, являются результатом воздействия трех основных механизмов повреждения, включающих прямой механизм травмы, непрямой механизм травмы и перегрузку. Рентгенологическая диагностика переломов костей стопы нередко затруднена наличием вторичных центров окостенения и сесамовидных костей. Наиболее часто встречающиеся сесамовидные кости — это os trigonum, os tibiale externum, os peroineum и os vesalcanum. Их можно отличить от перелома по гладким плотным очертаниям костей.
Классификация, использованная в нашей данной статье, отличается от классификации, применяемой в остальной части статей на сайте. Поскольку вывихи костей стопы (за исключением межфаланговых сочленений) почти всегда сочетаются с переломами, авторы включили их в стать. о переломах.
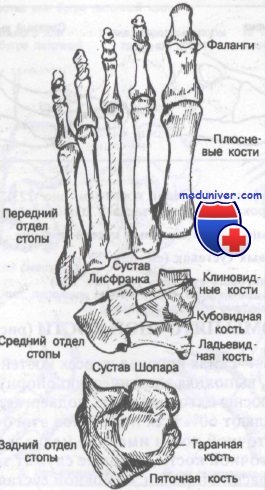
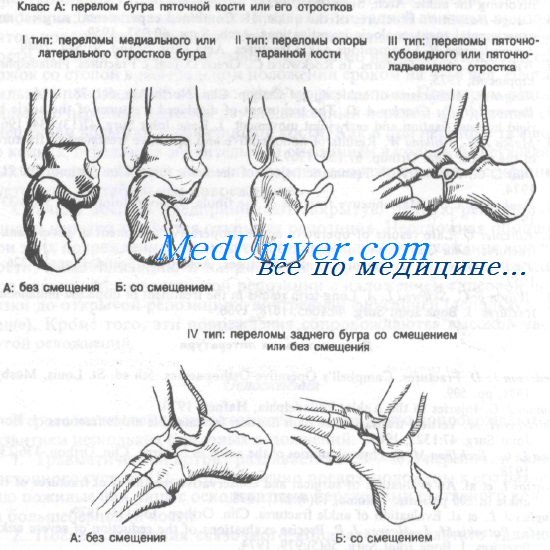
Классификация переломов и вывихов костей стопы
I. Переломы пяточной кости:
Класс А: переломы бугра пяточной кости или его отростков
Класс Б: переломы тела пяточной кости
II. Переломы таранной кости:
Класс А: малые переломы
Класс Б: большие переломы
Класс В: переломовывихи
III. Вывихи таранной кости
IV. Переломы и вывихи костей предплюсны:
Класс А: переломы ладьевидной кости
Класс Б: переломы кубовидной и клиновидной костей
V. Переломовывихи в предплюсне-плюсневых суставах
VI. Переломы плюсневых костей:
Класс А: перелом шейки плюсневой кости
Переломы пяточной кости
Пяточная кость — самая крупная из всех костей предплюсны, играет роль трамплина, выполняя эластическую опорную функцию. Среди всех костей предплюсны пяточная кость подвергается переломам чаще других; они составляют 60% всех переломов этого отдела. На подошвенной стороне пяточной кости имеются медиальный и латеральный отростки бугра пяточной кости, которые служат точками прикрепления подошвенной фасции и мышц. Основной сустав пяточной кости — это пяточно-таранный, или подтаранный, сустав. Среди неотрывных переломов пяточной кости 75% переломов проходят через подтаранный сустав. Из них 75% являются компрессионными.
Используемая классификация представляет собой упрощенную систему Rowe, основанную на принципах лечения и прогноза.
Класс А: переломы бугра пяточной кости или его отростков
Класс Б: переломы тела пяточной кости
Класс А: перелом бугра пяточной кости
Класс А: I тип переломы медиального или латерального отростков бугра. Эти переломы можно разделить на повреждения без смещения и со смещением. Прогноз при них обычно очень хороший.
Эти переломы, как правило, являются следствием воздействия отводящей или приводящей силы, что происходит при падении на пятки, в то время как стопа находится в положении инверсии или эверсии. При эверсии имеется большая вероятность повреждения медиального отростка бугра пяточной кости, при инверсии — латерального. Обычно больной сообщает о прыжке с высоты с приземлением на подвернутую внутрь или наружу стопу.
Больной жалуется на боль, припухлость и болезненность по задне-наружной или задневнутренней поверхности пятки. В голеностопном суставе может сохраняться полный объем движений, однако резкое переразгибание стопы оказывается болезненным.
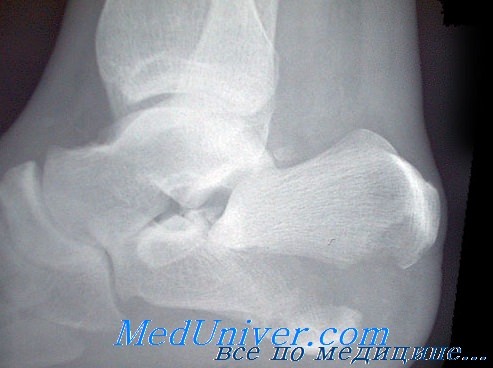
Рентгенограммы пяточной кости должны включать прямую, боковую и аксиальную проекции. По клиническим показаниям делают снимки голеностопного сустава.
Более четверти (26%) переломов пяточной кости сочетаются с другими повреждениями нижних конечностей; 10% переломов пяточной кости оказываются двусторонними, а 10% переломов сопутствуют компрессионные переломы поясничных позвонков.
Лечение перелома пяточного бугра. Переломы пяточного бугра или его отростков без смещения можно лечить прикладыванием льда, приподнятым положением конечности и наложением толстой давящей повязки. Через 1—2 нед следует наложить хорошо отмоделированный гипсовый сапожок и оставить его до полного сращения кости. Частичная нагрузка при ходьбе на костылях должна длиться по меньшей мере 8 нед. Переломы со смещением требуют репозиции, которую обычно достигают закрытым способом. Затем следует наложить хорошо отмоделированную гипсовую повязку до сращения костей. Некоторые авторы рекомендуют открытую репозицию с внутренней фиксацией, поэтому в этих случаях необходима ранняя консультация ортопеда.
Осложнения перелома пяточного бугра. Отдаленные последствия этих переломов могут оказаться неблагоприятными. Они могут осложниться посттравматическим артритом с тугоподвижностью в суставе и хроническими болями, а в более позднем периоде — образованием шпоры, сопровождающейся хронической болью и ущемлением нерва.
Класс А: II тип переломы опоры таранной кости
В изолированном виде это повреждение встречается редко. Наиболее частым механизмом повреждения является осевая компрессия на пятку при выраженной инверсии стопы.
Больной жалуется на боль, болезненность при пальпации и припухлость несколько дистальнее внутренней лодыжки и по внутренней поверхности пятки. Боль усиливается при инверсии стопы или переразгибании большого пальца вследствие тяги за сухожилие длинного сгибателя большого пальца, проходящего ниже удерживателя таранной кости.
Для диагностики этих переломов могут понадобиться обычные рентгенограммы, дополненные снимками в сравнительных аксиальных проекциях.
Лечение этих переломов включает лед, приподнятое положение конечности и иммобилизацию давящей повязкой в течение 24—36 ч. Затем переломы без смещения лечат гипсовой повязкой с разгрузкой конечности в течение 8 нед. Прогноз при этих повреждениях очень хороший.
Класс А: III тип переломы пяточно-кубовидного и пяточно-ладьевидного отростков
Это нетипичный отрывной перелом, возникающий, как правило, вследствие отведения стопы, находящейся в положении подошвенного сгибания. Данное положение приводит к натяжению бифуркационной связки, прикрепляющейся как к пяточной, так и к кубовидной и ладьевидной костям. Сильное напряжение приводит к разрыву связки или отрывному перелому пяточной кости в месте ее сочленения с кубовидной или ладьевидной костями.
Обычно в анамнезе у больного отмечаются «выворачивание» стопы и жалобы на боль, припухлость и болезненность при пальпации дистальнее наружной лодыжки.
Для обнаружения перелома достаточно рентгенограмм в обычных проекциях. Для определения скрытых переломов особенно информативным может оказаться снимок заднего отдела стопы в боковой проекции.
Лечение этих повреждений включает лед, приподнятое положение конечности и нагрузку на конечность по мере переносимости. Гипсовой иммобилизации лучше избегать, поскольку нередким осложнением после нее является хроническая тугоподвижность сустава.
Класс А: IV тип – переломы заднего бугра пяточной кости со смещением и без смещения
Наиболее частым механизмом повреждения при этом отрывном переломе является натяжение пяточного (ахиллова) сухожилия, что случается при падении или прыжке с приземлением на стопу, находящуюся в положении тыльного сгибания при разогнутом коленном суставе.
Больной жалуется на боль, припухлость и болезненность при пальпации над местом перелома, невозможность наступить на пятку и слабое подошвенное сгибание стопы.
Достаточно рентгенограмм в обычных проекциях, особенно в боковой.
Лечение перелома заднего бугра пяточной кости. При переломах без смещения накладывают гипсовую повязку с полной разгрузкой конечности и стопой в положении эквинуса сроком на 6—8 нед. Настоятельно рекомендуется ранняя консультация ортопеда. Переломы со смещением требуют открытой репозиции с внутренней фиксацией.
Видео анатомии пяточной кости
Посетите раздел других видео уроков по анатомии человека.
– Также рекомендуем “Переломы тела пяточной кости. Диагностика и лечение”
Оглавление темы “Переломы костей голени, стопы”:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник
