Ушиб головного мозга компьютерная томография

Мы уже писали о лучевой диагностике черепно-мозговой травмы. В этой статье подробно рассматривается визуализация одного из вида черепно-мозговых травм — ушиба головного мозга.
Ушиб головного мозга на КТ
Что такое ушиб головного мозга? Ушиб, или контузия мозга — это механическое повреждение вещества мозга в виде его размозжения, нарушение строения, образование зоны детрита, а также кровоизлияние в зону детрита. Ушиб мозга — это опасное состояние, требующее срочной госпитализации в нейрохирургический (в крайнем случае, в неврологический стационар).
Ушиб мозга может сопровождаться опасными осложениями, угрожающими жизни больного — вклинением и смещением (дислокацией) мозга. Основные типы вклинений: вклинение поясной извилины под серп большого мозга, височно-тенториальное вклинение, мозжечково-тенториальное вклинение, вклинение миндалин мозжечка в большое затылочное отверстие.
При подозрении на ушиб мозга необходимо делать компьютерную томографию (КТ) головного мозга. Она позволяет точно установить наличие ушиба, оценить его размеры, исключить вклинение и смещение головного мозга. МРТ головного мозга более информативна при оценке отдаленных последствий ушиба, развития остаточных кистозно-глиозных и атрофических изменений.
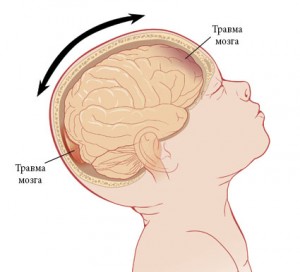
Ушиб мозга возникает как в зоне удара, так и с противоположной стороны черепа — в зоне противоудара.
КТ-признаки ушиба мозга
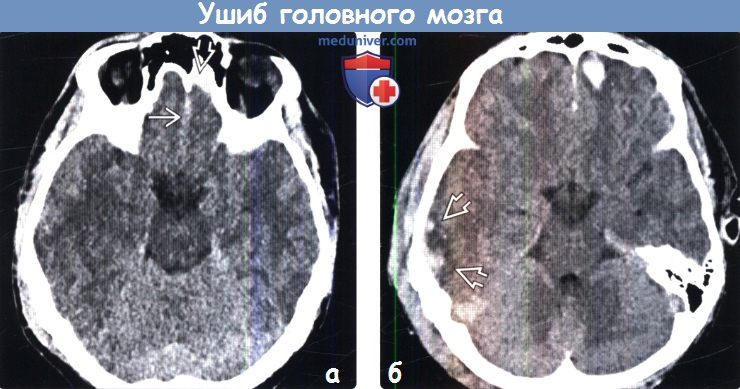
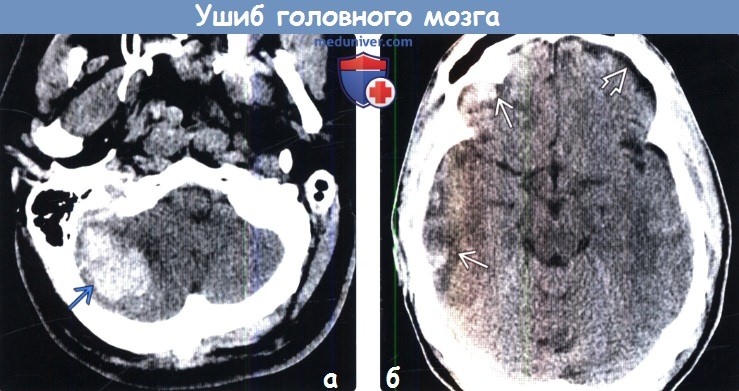
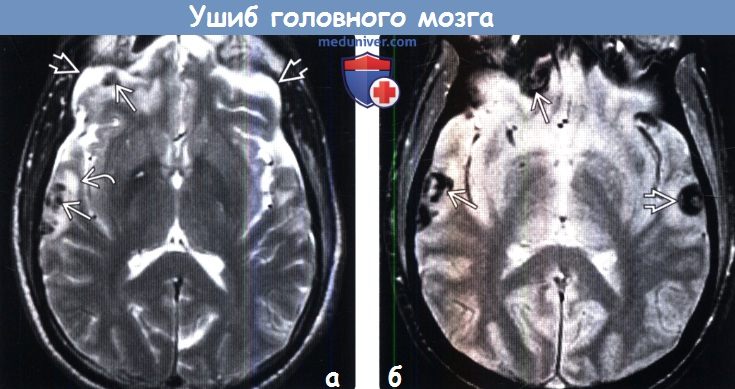
Что видно на КТ при ушибе мозга? На компьютерных томограммах очаг ушиба (контузии) выглядит как чередующиеся гиперденсивные участки (гематомы) и гиподенсивные (детрит). Контузионные очаги формируются как на стороне удара (приложения силы), так и на стороне противоудара. Перифокальная ишемия от сдавления сосудов гематомой увеличивает зону патологически измененных тканей, обуславливает выраженность дислокаций мозга.
Существующая классификация ушибов мозга по Корниенко, принятая не повсеместно, предусматривает четыре типа очагов: контузии первого типа выглядят как однородные гиподенсивные участки и внешне очень схожи с инфарктом мозга. Ушибы второго типа выглядят «пестрыми» из-за множественных гематом небольшого размера, располагающихся в зоне детрита. Контузии третьего типа – крупные множественные гематомы на фоне детрита, и ушибы четвертого типа представляют собой собственно паренхиматозную гематому.
Наиболее часто встречающиеся очаги контузии по типу внутримозговой гематомы эволюционируют следующим образом: в период 1-3 суток вокруг гематомы возникает гиподенсивная зона, обусловленная перифокальным отеком мозга, затем в период от нескольких недель до месяца происходит лизис гематомы и рассасывание крови, обратное развитии ишемических изменений. Итогом может стать формирование кисты либо глиального рубца.
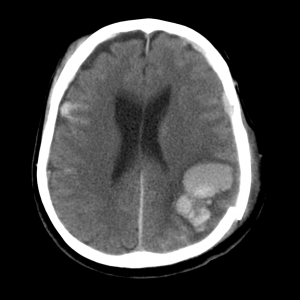
Признаки ушиба мозга на КТ. Очаг контузии мозга по типу паренхиматозной гематомы, окруженной зоной перифокального отека. С противоположной стороны также можно заметить очаг контузии и участок субарахноидального кровоизлияния.
Диффузное аксональное повреждение (ДАП)
В развитии диффузного аксонального повреждения основную роль играет различная плотность (и вес) белого вещества и коры головного мозга. Тело клетки (дендрит) располагается в сером веществе, аксон в белом. При резком ускорении либо замедлении серое и белое вещество движутся с разной скоростью, в результате чего происходит сдвиг серого вещества относительно белого, следствием чего является фрагментирование нейронов: тело отрывается от аксона. Происходит также разрыв капилляров на границе коры и белого вещества.
На КТ изменения при диффузном аксональном поражении в большинстве случаев неразличимы, можно обнаружить лишь гематомы различного размера в веществе мозга, а также признаки его отека. Неопытный рентгенолог может пропустить ДАП на компьютерных томограммах.
По локализации (и степени тяжести) ДАП может быть трех различных типов: с локализацией в лобных долях, паравентрикулярно, в области наружной и внутренней капсулы, в мозжечке (1-й тип); с локализацией как и в предыдущем случае, а также в мозолистом теле (2-й тип); так же, как и в предыдущем случае, но с распространением на дорсолатеральные участки мозгового ствола, ножки мозжечка, с нарушением кортикально-спинальных трактов (3-й тип).
Крайне важно, чтобы снимки КТ головного мозга при его ушибе оценивал настоящий специалист. Если этого не происходит, результаты КТ могут быть сомнительны. В таких случаях может помочь экспертный пересмотр результатов КТ. Сегодня снимки в электронном виде можно отправить врачу в любую точку земного шара, и Второе мнение (second оpinion) — активно развивающееся направление диагностики. В России существует организация Национальная телерадиологическая сеть — система консультаций по КТ, МРТ, ПЭТ-КТ и другим диагностическим изображениям. С помощью этой системы можно отправить результаты КТ головного мозга на пересмотр в Институт мозга человека, и получить через 24 часа подробное независимое заключение.

Кандидат медицинских наук, член Европейского общества радиологов
Источник
Определение
Ушиб головного мозга – травматическое размозжение, кровоизлияние и отек.
Причина возникновения: травматическое повреждение мелких паренхиматозных сосудов
Патанатомическая характеристика: зона кровоизлияния (головки стрелок рис.1 и 2), окруженная участком перифокального вазогенного отека (стрелка рис.1 и 2).

Рис.1 Ушиб мозга III типа на КТ

Рис.2 Ушиб мозга III типа на МРТ
Общая характеристика и типы ушибов (контузионных очагов) головного мозга
Контузионный очаг I типа
Ушиб I типа представляет собой участок вазогенного отека – гиподенсной зоны на КТ (стрелка рис. 3 и 4), на МРТ гиперинтенсивной
зоны на Т2 и Flair,гипоинтенсивный по Т1 (стрелки на рис. 3 и 4) за счет локального повреждения гематоэнцефалического барьера
с небольшим повреждением капилляров и возникновением петехиального пропитывания, которое можно визуализировать
исключительно благодаря последовательностям градиентного эха (GRE), например Т2* (головка стрелки рис.4). При тяжелых
ЧМТ контузионные очаги в первые 3-6 часов могут не возникать, однако при повторных исследованиях обнаруживаются ушибы.
Во время динамического клинико-рентгенологического наблюдения на КТ и МРТ может быть выявлена эволюция ушибов I типа
в ушибы II типа, а так же возможно развитие ушибов II типа в III тип.

Рис.3

Рис.4
Контузионный очаг II типа
Ушиб II типа представляет собой участок геморрагии – гиперденсной зоны на КТ (стрелка рис.5 и 6), окруженный зоной перифокального вазогенного отека – гиподенсным участком (головка стрелки рис.5 и 6). На МРТ участок геморрагии (стрелки, рис.5 и 6) имеет интенсивность сигнала в зависимости от фазы распада гемоглобина, в данном случае представлен острый контузионный очаг, имеющий гипоинтенсивный МР-сигнал по Т2 и Flair, изоинтенсивный по Т1 – от свежей крови в центре (цельные эритроциты содержащие диоксигемоглобин), окруженный перифокальным отеком, имеющим МР-сигнал, соответствующий жидкости – гиперинтенсивный по Т2 и гипоинтенсивный по Т1 (головки стрелок рис.5 и 6). Кровоизлияние хорошо визуализируется на Т2* (стрелка рис.6).

Рис.5

Рис.6
Контузионный очаг III типа
Ушиб III типа представляет собой внутримозговую гематому с перечисленными характеристиками: на КТ (рис.7 и 8) гематома (гипер-
денсная зона), окруженный зоной перифокального вазогенного отека (гиподенсным участком). На МРТ (рис. 7 и 8) внутримозговая
гематома имеет интенсивность сигнала в зависимости от фазы распада гемоглобина, в центре от крови, а перифокально от оте-
ка белого вещества.

Рис.7

Рис.8
Сопутствующие изменения
Контузионные очаги сочетаются с субарахноидальным кровоизлиянием: на МРТ гиперинтенсивный МР-сигнал по Flair в бороздах и извилинах (стрелки на рис.9), на КТ гиперденсная кровь в бороздах и охватывающей цистерне (стрелки на рис.9). Сочетание с субдуральной гематомой (головки стрелок рис.9) и подапоневротическим кровоизлиянием (головки стрелок на рис.10), а так же с эпидуральной гематомой (стрелки рис.10).

Рис.9 Сочетание с САК и с субдуральной гематомой (Рис.9а). Сочетание с субдуральной гематомой (Рис.9б). Сочетание с подапоневротической гематомой (Рис.9в).

Рис.10 Сочетание с подапоневротической гематомой (Рис.10а). Сочетание с эпидуральной гематомой (Рис.10б). Сочетание с эпидуральной гематомой (Рис.10в).
Типичные участки локализации
Ушибы головного мозга располагаются преимущественно субкортикально, предпочтительно на полюсах лобных и височных
долей, в местах где мозг ударяется о гребни костей – лобной или большого крыла клиновидной кости, что чаще возникает по
противоударному типу травмирования (движения мозга в направлении противоположном движению черепа, например при
падении на спину и ударом затылком о твердый предмет, а мозг в это время сталкивается с лобными и височными долями с
лобной костью и большим крылом клиновидной кости).

Рис.11 Фронто-базально слева и субкортикально в височно-затылочной области справа (рис.11а). Фронто-базально слева и на полюсе правой височной доли (рис.11б). Субкортикально в височно-затылочной области справа (рис.11в).

Рис.12 Фронто-базально слева (рис.12а). Фронто-базально слева(рис.12б). В лобной доле слева(рис.12в).

Рис.13 В лобной доле слева и височной доле справа (рис.13а). В лобной и височной доле справа (рис.13б). Субкортикально в лобной доле (рис.13в).
Сравнительная характеристика разных типов ушибов мозга

Рис.14 Сравнительная характеристика I, II и III типов ушибов мозга на КТ, а так же на ИП (Т1, Т2, Flair и Т2*) на МРТ.
Эволюция и исход в кистозно-глиозные рубцы (динамические изменения)
Контузионный очаг на КТ в острую фазу имеет высокую плотность в центре (стрелка рис.14а и рис.14б), которая снижается к периферии и периходит в зону рассасывания (зона резорбции сгустка – головка стрелки рис.14а), окруженную перифокальным вазогенным отеком (пунктирная стрелка рис.14а). Очаг кровоизлияния рассасывается и уменьшается в размере (феномен тающего кусочка сахара – стрелка рис), а также регрессирует зона окружающего отека (пунктирная стрелка на рис. 14б). Если ушиб головного мозга был крупным, он приведет к необратим изменениям вещества головного мозга – рассасыванию размозженного детрита и формированию “рубцовых” процессов (разрастанию глиозной ткани, которая деформирует прилежащие участки мозга, растягивает желудочки и смещает структуры ) и ограниченной полости, заполненной цереброспинальным ликвором – кисты (стрелка рис.14в).

Рис.14 КТ после травмы 2 дня (рис.14а). После травмы 13 дней (Рис.14б). После травмы 1,5 месяца (рис.14в).
Контузионный очаг на МРТ в острую фазу имеет низкий МР-сигнал по Т1, Т2 и Flair (содержит цельные эритроциты с диокси-
гемоглобином, стрелки рис.15а), окруженная перифокальным отеком – высокий МР-сигнал по Т2 и Flair, низкий МР-сигнал по Т1
(головки стрелок, рис.15а). Контузионный очаг и отек белого вещества оказывают выраженное объемное воздействие, сдавливая
передний рог бокового желудочка (пунктирная стрелка, рис.15б). Разрастание глиозной ткани (стрелки, рис.15в), которая деформирует прилежащие участки мозга и растягивает желудочки (пунктирная стрелка рис.15в). Ограниченная полость, заполненная цереброспинальным ликвором – киста (головки стрелки рис.15в).

Рис.15 МРТ после травмы 2 дня (рис.15а). После травмы 13 дней (Рис.15б). После травмы 1,5 месяца (рис.15в).
Ушибы ударного (прямого) типа
Контузионный очаг, возникающий непосредственно от прямого удара, называется ударным. Ушиб такого типа возникают в
результат значительного травматического воздействия и имеет достаточно конкретные морфологические признаки: конту-
зионный очаг сочетается с переломом черепа (вдавленный перелом рис.16 и линейный перелом на рис.17, стрелка на рис.17) и
располагается в участке головного мозга непосредственно под переломом, а так же может быть подапоневротическое кро-
воизлияние (головки стрелок рис.17), которое локализуется на участке непосредственного травматического воздействия. Такой
тип ушиба головного мозга и другие перечисленные морфологические признаки свидетельствуют о том, что эти травматиче-
ские изменения могут быть получены только в результате прямого удара, а не случайного падения.

Рис.16

Рис.17
Ушибы прямого ударного типа могут не сопровождаться переломами и располагаться в не совсем типичных местах, например,
по конвекситальной поверхности лобной доли и теменных долях, что типично для так называемой травмы строителей, которая
случается при падении тяжелых предметов на голову (при защите ее каской и без нее). По поверхности правого полушария
большого мозга определяется субдуральная гематома.

Рис.18 МРТ. Контузионные очаги II-III типа в левой лобно-теменной области, а так же субдуральная гематома по конвексу правой гемисферы большого мозга на Т1, Т2 и Flair.

Рис.19 МРТ. Контузионные очаги II-III типа в левой лобно-теменной области, а так же субдуральная гематома по конвексу правой гемисферы большого мозга на Т2* аксиал, Т1 сагиттал и Т2 коронал.
Ушибы противоударного (не прямого) типа
Контузионный очаг, возникающий от опосредованного удара о кости черепа, называется противоударным. Ушиб такого типа
формируется в результате резкого торможения движения головы о твердую поверхность, в результате чего головной мозг ударяется о противоположную поверхность свода черепа (вектор силового воздействия – пунктирная линия рис.20). Морфологические признаки противоударного ушиба головного мозга (головки стрелок, рис): перелом свода черепа расположен в диаметрально противоположном направлении – кровоизлияние в ячейки височной кости при переломе пирамиды (стрелки рис.20а) и в правой половине чешуи затылочной кости (стрелки, рис.20в VRT), при локализации ушиба лобной доле (головки стрелок, рис.20б).

Рис.20
Дифференциальный диагноз
1 Ишемический инсульт
Ишемический инсульт может быть похож на контузионный очаг I типа: гипоинтенсивный по Т1 (рис.21а), гиперинтенсивный по Flair (рис.21б), гиподенсный на КТ (рис.22а). При этом имеются дифференциальные признаки, которые отсутствуют при ушибах головного мозга: гиперинтенсивный МР-сигнал по DWI (рис.21в), отсутствие выпадения МР-сигнала от тока крови по крупной артерии (стрелка рис.22б) и отсутствие визуализации артерии на TOF (стрелка, рис.22в), а так же наличие симптома гиперденсной артерии на КТ (стрелка рис.22а). При использовании последовательностей градиентнгого эхо (GRE), например Т2* (или Т2-hemo) в котузионном очаге будет визуализироваться петехиальное кровяное пропитывание. Однако, данные признаки следует использовать с осторожностью, т.к. острая посттравматическая ишемия достаточно части осложняет ЧМТ, а истинный ишемический инсульт может иметь геморрагическую трансформацию.

Рис.21 Ишемический инсульт в левой теменной доле на МРТ в режиме Т1, Flair и DWI.

Рис.22 Ишемический инсульт на КТ (симптом “гиперденсной артерии”), а так же тромбоз ВСА слева на МРТ в режиме Т2 и TOF 3D.
2 Ишемический инсульт с геморрагическим пропитыванием (красный инфаркт)
Ишемический инсульт с геморрагических пропитыванием (красный инфаркт), выявленный во время первого обследования
может затруднить диагностику (рис.23). Кроме вышеперечисленных дифференциальных признаков следует учитывать, что ишемия
привязана к достаточно конкретным сосудистым бассейнам, границы которых необходимо знать, а также может быть полезно
контрастное усиление с накопление контраста по гиральному типу (головки стрелок рис.24б и 24в) на временном интервале, когда поврежден ГЭБ, в подострую фазу инфаркта – с 3 по 21 сутки .

Рис.23 Ишемический инсульт с геморрагическим пропитыванием.

Рис.24 Контузионный очаг левой теменно-височной области и Инфаркт мозга на КТ и МРТ с контрастом.
3 Геморрагический инсульт
Острое кровоизлияние на фоне гипертонической болезни может симулировать контузионный очаг III типа, однако оно имеет
типичную локализацию в базальных ядрах, отличающую его от кровоизлияний на фоне других патологических состояний.
Так же следует учитывать, что ушиб III типа возникает при достаточно тяжелой травме, которая должна была бы оставить другие
следы, например, подапоневротическое кровоизлияние или перелом черепа.

Рис.25 Внутримозговая гематома при геморрагическом инсульте на КТ и МРт в режиме Flair и Т2*.
4 Геморрагический инсульт на фоне амилоидной ангиопатии
Острое лобарное кровоизлияние на фоне амилоидной ангиопатии может симулировать субкортикальный контузионный очаг, при этом оно имеет признаки, отличающие его: множественные мелкие гипоинтенсивные очаги выявляемые на Т2*, соответствующие хроническим
микрокровоизлияниям (стрелки, рис.26в) и отсутствие маркеров травмы (подапоневротические гематомы, переломы, САК и др.).

Рис.26 Внутримозговая гематома, возникшая на фоне амилоидной ангиопатии на КТ и на МРТ в режиме Т2 и Т2*.

Рис.27 Внутримозговая гематома, возникшая на фоне амилоидной ангиопатии на КТ (фронтальный и сагиттальный реформат) и на МРТ в режиме Т2.
5 Диффузное аксональное повреждение
Диффузное аксональное повреждение возникает при тяжелой черепно-мозговой травме и имеет собственную КТ и МРТ семиотику:
кровоизлияние в стволе мозга (стрелка рис.28а), а так же ушибы в мозолистом теле (стрелки рис.28б и 28в).

Рис.28 ДАП на КТ и МРТ
6 Метастатические опухоли
Очаговое образование в головном мозге может симулировать ушиб, в особенности при наличии травмы в анамнезе, однако
находка на томографии может быть иной природы, например метастазом. Крупный метастаз меланомы (как в представленном
случае рис.29а) образует пигмент меланин, имеющий гиперинтенсивный МР-сигнал по Т1, а так же метастаз другой опухоли с
кровоизлиянием похож на контузионный очаг. В сомнительных случаях (незначительная травма, необычный очаг или операция
по удалению опухоли) рекомендуется контрастное усиление (рис.29б). Метастазы, сопровождающиеся выраженным перифокальным
отеком хорошо визуализируются на других последовательностях – Т2 или Flair (рис.29в), которые так же следует дифференцировать
с множественными участками контузии.

Рис.29 МРТ. Метастаз меланомы в правой теменной доле нативно и с в/в контрастным усилением, а так же на Flair.
Автор: врач-рентгенолог, к.м.н. Власов Евгений Александрович
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
Похожие статьи
Источник
Диагностика ушиба головного мозга по КТ, МРТа) Определение: б) Визуализация: 1. Общие характеристики ушиба головного мозга:
2. КТ при ушибе головного мозга: 3. МРТ при ушибе головного мозга:
4. Радионуклидная диагностика: 5. Рекомендации по визуализации: в) Дифференциальная диагностика ушиба головного мозга: 1. Инфаркт: 2. Тромбоз венозного синуса: 3. Энцефалит: 4. Новообразование низкой степени злокачественности: 5. Преходящие постприступные изменения: г) Патология: 1. Общие характеристики ушиба головного мозга: 2. Макроскопические и хирургические особенности: 3. Микроскопия: 4. Цитология: г) Клинические признаки ушиба головного мозга: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение ушиба головного мозга: д) Диагностическая памятка: е) Список литературы:
– Вернуться в оглавление раздела “Лучевая медицина” Редактор: Искандер Милевски. Дата публикации: 8.3.2019 |
Источник