Ушиб головного мозга рентген

Лучевые исследования у пострадавших проводят по назначению хирурга, травматолога или невропатолога (нейрохирурга). Основанием для такого назначения являются травма головы, общемозговые (головная боль, тошнота, рвота, нарушение сознания) и очаговые неврологические симптомы (расстройства речи, чувствительности, двигательной сферы и др.). В направлении клинициста обязательно должен быть указан предположительный диагноз.
Тяжесть повреждения определяется не столько нарушением целости костей черепа, сколько повреждением головного мозга и его оболочек. В связи с этим в подавляющем большинстве случаев лучевое исследование при острой травме должно заключаться в выполнении КТ. Необходимо помнить, что в ряде случаев повреждение кажется легким и на рентгенограммах даже не выявляется нарушение целости костей, но из-за продолжающегося внутричерепного кровотечения состояние больного может значительно ухудшиться в последующие часы и дни.
Обычные рентгенограммы показаны главным образом при вдавленных переломах, когда отломки смешаются в полость черепа. На них можно также определить смешение обызвествленных внутричерепных образований, в норме располагающихся срединно (шишковидная железа, серповидный отросток), которое является косвенным признаком внутричерепного кровоизлияния. Кроме того, на рентгенограммах иногда можно выявить небольшие линейные переломы, ускользающие от рентгенолога при анализе КТ. Однако повторим еще раз, что основным лучевым методом исследования при травмах головы является КТ.
При выполнении лучевого исследования у больных с повреждением черепа и головного мозга рентгенолог должен ответить на три вопроса:
- имеется ли нарушение целости костей черепа;
- сопровождается ли перелом внедрением отломков в полость черепа и повреждением глазниц, околоносовых пазух и полости среднего уха;
- есть ли повреждение мозга и его оболочек (отек, кровоизлияние).
Среди повреждений мирного времени преобладают линейные переломы (трещины) костей свода черепа. При этом в подавляющем большинстве случаев они возникают в месте приложения силы (этот факт всегда облегчает выявление трещины). Перелом определяется как резкая, иногда зигзагообразная, местами раздваивающаяся полоска со слегка неровными краями. В зависимости от характера травмы положение и протяженность трещины очень разнообразны. Они могут затрагивать только одну пластину или обе, переходить на черепной шов, вызывая его расхождение.
Помимо трещин, наблюдаются дырчатые, вдавленные и оскольчатые переломы. При них, как отмечено выше, особенно важно установить степень смещения отломков в полость черепа, что легко осуществить с помощью прицельных снимков. Значительное смещение осколков наблюдается при переломах огнестрельного происхождения. При слепых ранениях необходимо определить наличие и точную локализацию инородных тел, в частности установить, в полости черепа или вне ее находится пуля или осколок.
Переломы основания черепа, как правило, являются продолжением трещины свода. Трешины лобной кости обычно опускаются к лобной пазухе, верхней стенке глазницы или решетчатому лабиринту, трещины теменной и височной костей – в среднюю черепную яму, а трещины затылочной кости – в заднюю черепную яму. При выборе методики рентгенографии учитывают клинические данные: кровотечение из носа, рта, ушей, истечение цереброспинальной жидкости из носа или уха, кровоизлияние в области века или мягких тканей области сосцевидного отростка, нарушение функции определенных черепных нервов. Соответственно клиническим и рентгенографическим признакам врач производит снимки передней, средней или задней черепной ямки.
На компьютерных томограммах зона свежего кровоизлияния имеет повышенную плотность, положение, величина и форма ее зависят от источника и локализации кровотечения. Плотность тени гематомы увеличивается в первые 3 дня после травмы и затем постепенно уменьшается в течение 1 – 2 нед.
Внутримозговая гематома обычно достаточно хорошо отграничена, при значительных размерах оттесняет соседние мозговые структуры (такой эффект получил название «масс-эффект»). Вокруг гематомы может быть зона пониженной плотности (гиподенсивная зона). Ее субстратом служит отечная мозговая ткань. Если кровоизлияние проникает в желудочек мозга, то участок повышенной плотности принимает форму соответствующего отдела желудочка. Травма может вызвать набухание вещества мозга вследствие отека и гиперемии. В этом случае на КТ отмечается зона повышенной плотности диффузного или очагового характера. Она наиболее четко вырисовывается через 12-24 ч после повреждения.
Кровоизлияние может произойти под твердую мозговую оболочку или между нею и костями черепа. Свежие субдуральные и эпидуральные гематомы тоже образуют на компьютерных томограммах область повышенной и однородной плотности, вытянутой, нередко овальной формы, которая прилежит к изображению черепных костей.
Одновременно может наблюдаться кровоизлияние в ткань мозга, а при большой субдуральной гематоме – масс-эффект. В последующем плотность гематомы уменьшается и становится даже меньше плотности мозгового вещества.
КТ позволяет обнаруживать кровоизлияние в околоносовые пазухи или проникновение воздуха из этих пазух в полость черепа – пневмоцефалию. Масс-эффект устанавливают также по смещению срединных структур при одномерном ультразвуковом исследовании.
Роль МРТ в обследовании больных с переломами черепа весьма ограничена. Основное назначение ее – контроль за состоянием головного мозга в процессе лечения.
Ушибы мозга представляют собой нередкие травматические повреждения, проявляющиеся отеком мозга с кровоизлиянием или без него. Иногда при ушибе может образоваться истинная гематома. Повреждения часто бывают множественными, значительная их часть приходится на лобные и височные доли.
При КТ отечная ткань проявляется участком пониженной плотности. Картина отека при МРТ зависит от метода получения изображения: на Т1-взвешенных томограммах зона отека выглядит гипоинтенсивной, на Т2-взвешенных – гиперинтенсивной. Кровоизлияние в мозг выявляется при КТ или МРТ.
Источник
Компьютерная томография (КТ) в настоящее время является ведущим в диагностике черепно-мозговой травмы. Возможность прижизненной визуализации мягких тканей, костей, мозговой паренхимы, ликворных пространств, инородных тел и других составляющих черепно-мозговой травмы при КТ открыла новые пути развития нейротравматологии. Широкое распространение получила КТ и в детской нейротравматологии
Ушибы мягких тканейхарактеризуются увеличением объема, сочетанием с участками повышенной плотности в результате пропитывания их кровью. Подапоневротические гематомыотличаются зонами повышенной плотности в ранние сроки после травмы, которые располагаются над костными структурами.
Переломы костей черепавизуализируются при КТ в костном режиме. Линейные переломы представлены в виде полосок просветления, а вдавленные переломы в виде смещения фрагментов кости в полость черепа (Рис.7.22).
Ушибы головного мозгав зависимости от тяжести (выраженности) деструктивных изменений мозговой ткани обычно разделяют на 3 типа. Частота их выявления увеличивается с увеличением срока после травмы. По данным Егуняна М.А., в первые сутки после травмы КТ признаки ушиба мозга обнаруживаются у 23% обследованных детей, кроме того у 18% обнаруживаются признаки отека мозга с сужением субарахноидальных пространств и желудочков мозга. На 2 — 3 сутки ушибы мозга выявляются уже у 33,3% пострадавших, при наличии признаков отека мозга еще у 11,1%. На 4 — 7 сутки эти цифры поднимаются до 66,6% и 33,4%.
Ушибы мозга легкой степени тяжести (ушибы I типа)представлены небольшими зонами пониженной плотности мозгового вещества (18 — 25 ед.Н) или участками изоденсивными мозгу с наличием небольшого объемного эффекта позволяющие говорить об ушибе мозга. Эти ушибы достаточно быстро (2-6 дней) подвергаются обратному развитию и обычно занимают кортикальную зону конвекситальных отделов полушарий мозга, часто сочетаясь с переломами костей и подапоневротическими гематомами.
Ушибы мозга средней степени тяжести (ушибы IIтипа)характеризуются наличием контузионных очагов повышенной плотности (до 60 ед.Н) или зонами пониженной плотности с некомпактными вкраплениями участков повышенной плотности (Рис.7.2, 7.24). Степень сопутствующего отека мозга и объемного эффекта большая. Эти очаги ушиба также достаточно быстро (в течение 10 — 14 дней) подвергаются обратному развитию, что говорит об отсутствии значительной деструкции мозгового вещества, но атрофические изменения в мозге обнаруживаются почти постоянно.
Ушибы мозга тяжелой степени тяжести (ушибы III типа)представлены зонами неравномерно повышенной плотности (65 — 75 ед. Н), которые чередуются с участками пониженной плотности (Рис. 7.25).
Данный вид ушиба мозга соответствует патологоанатомическому определению «очаг размозжения мозга». Они сопровождаются выраженным перифокальным отеком, нередко имеющего тенденцию к генерализации на 3 — 4 сутки. Исчезновение геморрагического компонента очагов ушиба 3 вида происходит на 2 — 3 недели, хотя явления отека сохраняются на более длительный срок.
Корниенко В.Н. с соавт. предложили разделять 4 вида очагов ушиба мозга, при этом выделив ушибы IV вида — внутримозговые гематомы или очами ушибов с превалированием геморрагического компонента над мозговым детритом (Рис. 7.26).
Очень интересны сопоставления типов ушибов мозга и летальности, проведенные LankschW. С соавт. Установлено, что летальность при ушибах I типа не превышает 7% наблюдений, при ушибах II типа она составляет 41% и при ушибах III типа достигают 70% наблюдений.
Диффузные аксональные повреждения мозгана КТ характеризуются общим увеличением объема мозга, как результат диффузного отека или набухания мозга с мелкоточечными очагами геморрагии в мозолистом теле, стволовых или перивентрикулярных структурах.
Субарахноидальные кровоизлияниянаиболее частый вид травматических внутричерепных кровоизлияний, особенно при тяжелой черепно-мозговой травме. КТ признаком субарахноидального кровоизлияния является повышение плотности конвекситальных субарахноидальных пространств, боковых щелей мозга, базальных цистерн (Рис.7.27). Учитывая быстроту резорбции крови из ликворных пространств, КТ диагностика субарахноидальных кровоизлияний наивысшая в первые часы после травмы. В течение первых двух суток частота обнаружения КТ признаков геморрагии снижается на половину.
Эпидуральные гематомыпредставлены обычно зонами повышенной плотности двояковыпуклой формы, прилежащей к костям свода черепа (Рис. 7.28). Зоны распространения эпидуральных гематом обычно ограничены черепными швами.
Степень повышения плотности изображения гематомы соответствует количеству свернувшейся крови, но при наличии несвернувшейся крови и при резорбции гематомы более 14 дней возможно ее изоденсивное с мозгом изображение. В этих случаях только косвенные признаки (смещение твердой мозговой оболочки, смещение мозга) или внутривенное введение контрастного вещества позволяют правильно установить диагноз.
Субдуральные гематомыхарактеризуются серповидной зоной повышенной плотности, захватывающей значительные участки над полушариями мозга (Рис.7.29), сочетаясь с его сдавлением и смещением срединных структур. В результате резорбции крови субдуральные гематомы в течении нескольких недель становятся изоденсивными, что затрудняет их диагностику особенно при двухсторонней локализации. Эта локализация очень часто наблюдается у детей грудного возраста. Именно у них нередко возникает необходимость в дифференциальной диагностике между хроническими субдуральными гематомами и хроническими гидромами в результате атрофических изменений в мозге (Рис.7.30, 7.31). Односторонние хронические субдуральные гематомы в зависимости от сроков существования и степени резорбции крови представлены гипер- , гипо- или изоденсивными экстрацеребральными зонами с выраженным смещением мозга (Рис. 7.32).
Особую группу составляют больные с хроническими оссифицирующимися субдуральными гематомами при огромных размерах которых степень смещения мозговых структур и желудочков мозга может быть самой различной от незначительной (Рис.7.33) до резко выраженной (Рис. 7.34).
Внутримозговые гематомычаще встречаются у детей школьного возраста и на КТ представляют собой очаги гомогенно повышенной плотности округлой, овальной или неправильной формы (65 — 75 ед. Н). Очень быстро вокруг гематомы формируется зона отека, достигающая максимума на 2 — 3 сутки и имеющего тенденцию к генерализации (Рис. 7.35). Резорбция крови и снижение плотности очага кровоизлияния обычно происходит к концу месяца.
Внутрижелудочковые гематомыу детей как изолированная форма внутричерепной посттравматической геморрагии встречается крайне редко. Они наблюдаются при очень тяжелой травме как один из компонентов множественных гематом. Внутрижелудочковые кровоизлияния только в том случае может считаться гематомой, если кровь по объему превысила размеры желудочка и произошла тампонада его кровью. На КТ внутрижелудочковые гематомы представлены высокоинтенсивным сигналом, формирующим слепок расширенного желудочка мозга. Чаще обнаруживаются внутримозговые гематомы с прорывом крови в желудочки мозга разной степени выраженности (Рис. 7.36).
Как уже указывалось, практически только у детей встречаются поднадкостнично-эпидуральные гематомы. Их компьютерная диагностика не представляет больших сложностей, а обнаруживаемые изменения весьма характерны для экстра-интракраниальных объемных поражений, разделенных костной структурой. Гематомы могут располагаться одна над другой, принимая вид шара, мяча, или в виде гантелей со смешением основных масс гематом в сторону (Рис.7.37). При специальных исследованиях удается обнаружить и зону линейного перелома кости.
Значительно расширились возможности КТ с внедрением в практику спиральных рентгеновских компьютеров. Если раньше для получения объемного изображения (трехмерная КТ реконструкция) требовалось много времени и больной получал большую лучевую нагрузку, современные аппараты позволяют провести исследование за несколько минут. Особенно важна трехмерная КТ реконструкция при сложных переломах и дефектах черепа, во многом определяя хирургическую тактику (Рис.7.38).
Рис.7.22. КТ (костный режим) ребенка П., 7 лет. Вдавленный многооскольчатый перелом правой лобной кости.
Рис. 7.23. КТ ребенка З., 3 года.
Ушиб лобной области средней степени тяжести без выраженной дислокации и отека мозга.
Рис.7.24. КТ ребенка Н., 12 лет.
Ушиб лобных долей средней степени тяжести (через неделю после травмы). Выраженный отек лобных долей, начинающаяся атрофия левой лобной доли.
Рис.7.25. КТ ребенка А., 7 лет.
Ушиб левой лобной доли тяжелой степени тяжести. Умеренно выражен дислокационный синдром и отек мозга.
Рис. 7.26. КТ ребенка Р., 5 лет.
Ушиб тяжелой степени тяжести лобных долей, больше справа, с преобладанием геморрагического компонента.
Рис.7.27. КТ ребенка Б., 2 года.
Ушиб мозга средней степени тяжести, субарахноидальная геморрагия с распространением крови в межполушарную щель и субарахноидальные пространства правой лобно-теменной области.
Рис.7.28 КТ ребенка Ф., 6 лет.
Эпидуральная гематома левой височной области без значительного дислокационного синдрома.
Рис.7.29. КТ ребенка Т., 3 года.
Острая субдуральная гематома над правым полушарием, выраженное сдавление мозга.
Рис.7.30. КТ ребенка С., 4 года. Двусторонние хронические субдуральные гематомы.
Рис.7.31. КТ ребенка С., 1 год.
Массивные хронические субдуральные гидромы, гипоксическая атрофия мозга.
Рис.7.32. КТ ребенка Б., 9 месяцев.
Хроническая субдуральная гематома левой лобно-теменно-височной области, выраженный дислокационный синдром.
Рис.7.33. КТ ребенка Е., 8 лет.
Оссифицированная хроническая субдуральная гематома правой лобно-теменной области, состояние через 3 года после ликворошунтирующей операции и год после легкой черепно-мозговой травмы. Дислокационный синдром слабо выражен.
Рис.7.34. КТ ребенка М.., 5 лет.
Оссифицирующаяся хроническая субдуральная гематома левой лобно-теменно-височной области, состояние через год после ликворошунтирующей операции. Дислокационный синдром резко выражен.
Рис. 7.35. КТ ребенка Р., 4 года.
Внутримозговая гематома правой височно-подкорковой области со слабо выраженным
дислокационным синдромом.
Рис. 7.36. КТ ребенка Т., 9 лет.
Внутримозговая гематома правой височной области с прорывом крови в тело и задний рог правого бокового желудочка. Умеренно выражен перифокальный отек.
Рис. 7.37. КТ ребенка О., 2 года.
Поднадкостнично-эпидуральная гематома слева. Эпидуральная гематома затылочно-теменная область, поднадкостничная гематома — теменно-височная область. Умеренно выражен дислокационный синдром. При костной реконструкции видна область линейного перелома затылочной кости слева
с переходом на теменную кость.
Рис.7.38. КТ (А) и трехмерная реконструкция (Б) ребенка З., 2 года.
Растущий перелом затылочной и височной костей справа с формированием арахноидальной
экстра-интракраниальной кисты.
Б
Источник
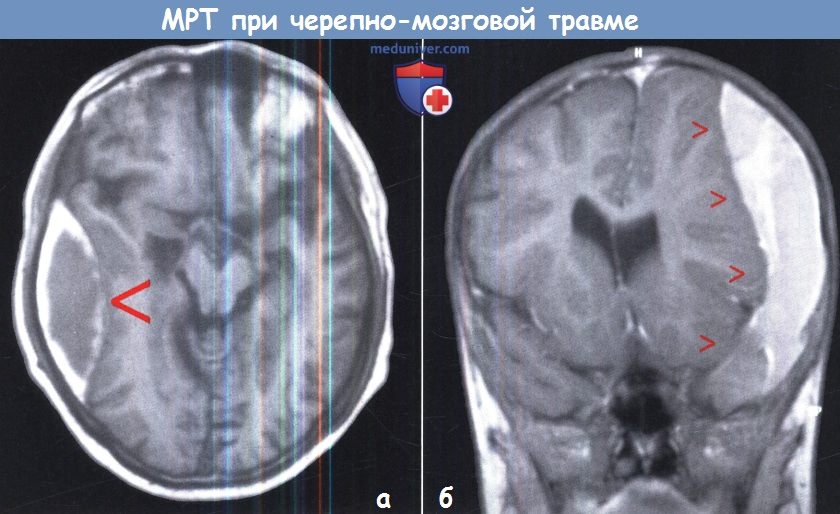
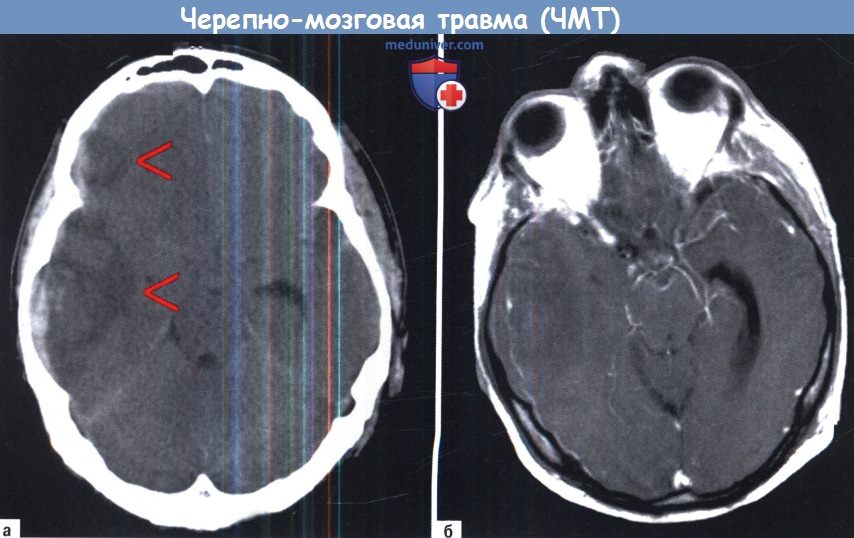
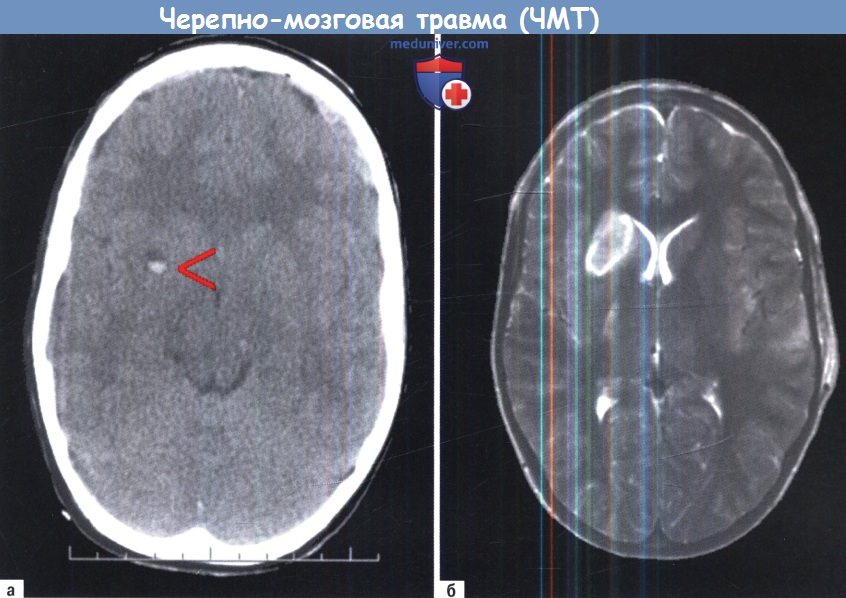
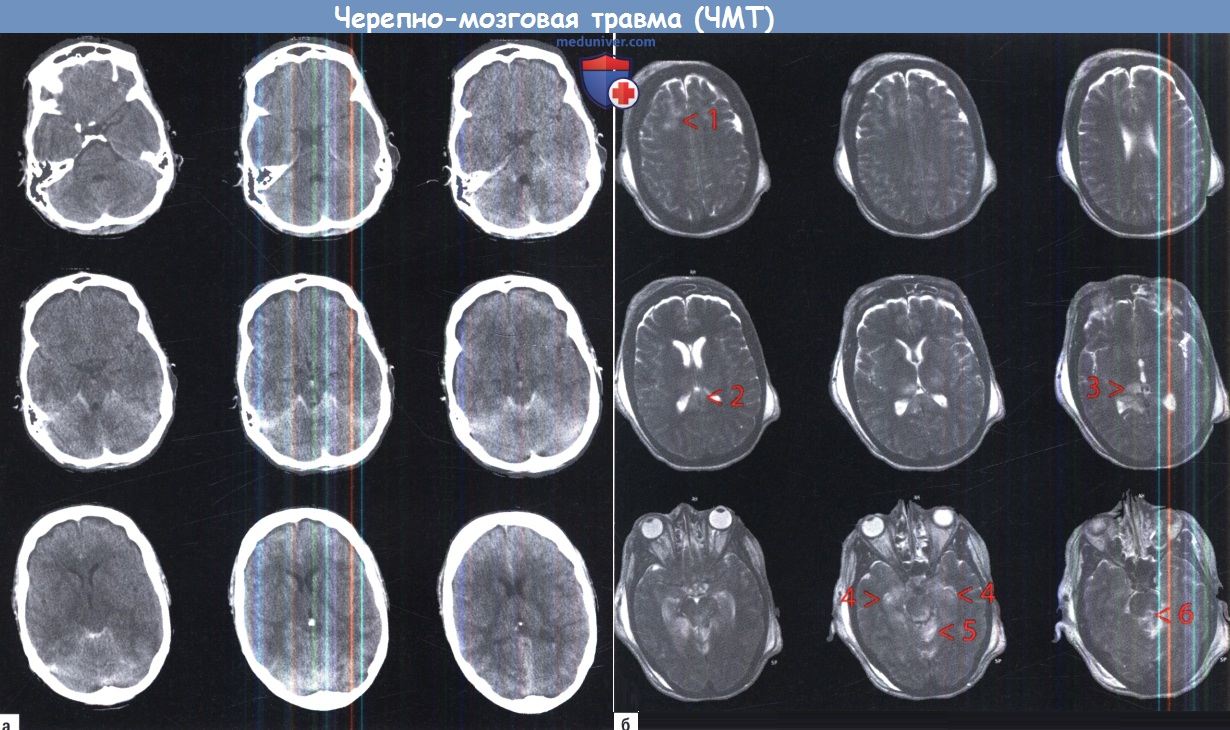
МРТ, ангиография, рентгенография при черепно-мозговой травме (ЧМТ)а) Магнитно-резонансная томография при черепно-мозговой травме (ЧМТ). Магнитно-резонансная томография (МРТ) имеет ряд недостатков и преимуществ по сравнению с КТ при острой черепно-мозговой травме. С одной стороны, она более чувствительна в обнаружении мелких внеосевых поражений, в том числе и негеморрагических, особенно в более глубоких участках мозга. С другой стороны, такие факторы как требование немагнитного оборудования для мониторинга, чувствительность к движению пациента и большее время сканирования ограничивают использование этого метода при неотложной помощи. В нашем учреждении мы используем МРТ, если клиническая картина полностью не объясняет полученные данные по КТ и во всех случаях подозрения на диффузное аксональное повреждение. С быстрым развитием сканеров с высокими магнитными полями, внедрением новых технологий сканирования и сокращением времени роль МРТ в нейротравме изменится в самом ближайшем времени. Примеры на рисунках ниже показывают характерные признаки у пациентов с различными посттравматическими состояниями. б) Церебральная ангиография при черепно-мозговой травме (ЧМТ). Церебральная ангиография редко показана при острой черепно-мозговой травме. Следует, однако, иметь в виду, что в случае отсутствия компьютерного томографа или в чрезвычайной ситуации однократное введение контрастного вещества в общую сонную артерию с последующей рентгенографией в переднезадней проекции, как правило, позволяет выявить большие объемные гематомы с типичной локализацией. Травмы сосудов головного мозга (диссекции, каротидно-кавернозные фистулы) также могут быть выявлены с помощью церебральной ангиографии, хотя КТ или МРТ-ангиография уже заменили ее в большинстве случаев. в) Рентгенография черепа. Значение рентгенографии в качестве первого диагностического инструмента при черепно-мозговых травмах по-прежнему остается спорным, особенно для случаев небольших травм. Хотя хорошо известно, что наличие перелома черепа резко увеличивает риск внутричерепной гематомы, мы отказались от обычной рентгенографии и выполняем КТ. Показания к КТ при первичной диагностике приведены в таблице ниже.
– Также рекомендуем “Европейский стандарт лечения черепно-мозговой травмы (ЧМТ)” Оглавление темы “Черепно-мозговая травма (ЧМТ).”:
|
Источник