Ушиб головы на кт
Компьютерная томография при черепно-мозговой травме (ЧМТ)
Компьютерная томография (КТ) является визуализационным методом первого выбора при ЧМТ с клиническим подозрением на внутричерепное повреждение. В Европе имеются КТ сканеры во всех крупных центрах, круглосуточно принимающих больных с травмами. Основным преимуществом является быстрое время обработки изображений, особенно у новых поколений мульти-срезовых КТ сканеров, которые позволяют сканировать все тело срезами в 1-3 мм в течение нескольких минут. Другим преимуществом по сравнению с МРТ является то, что они могут выполнять сканирование даже при движениях пациента, что снижает потребность в седации.
Было также показано, что полученные результаты тесно коррелируют с клиническим исходом. Практическая классификация ЧМТ, связанная с КТ, была дана Маршаллом в 1991 г..
Таким образом, КТ головы заменила рентгенографию в большинстве учреждений, поскольку она не только позволяет визуализировать переломы черепа, внутричерепной воздух и инородные тела (как обычная рентгенография), но и паренхиматозные поражения самого мозга, особенно объемные гематомы, требующие срочной эвакуации.
В каждом отдельном центре должен быть установлен специальный протокол сканирования, который необходимо строго соблюдать во всех случаях без исключения, чтобы не пропустить ни одного клинически значимого поражения. В нашем институте мы выполняем КТ с 0,5 мм срезами от затылочного отверстия до вертекса в плоскости параллельной орбито-метальной линии. Возможна реконструкция изображений в различных режимах: для костей, мягких тканей и крови.
Внутривенное введение контрастного вещества, как правило, не показано, но может быть необходимо, если подозревается основное заболевание (например, черепно-мозговая травма вследствие припадка, вызванного внутричерепной опухолью) или заболевания сосудов. Иногда контрастное усиление может быть также показано для обнаружения изоденсной подострой или хронической субдуральной гематомы.
Следует также иметь в виду, что часть пациентов с черепно-мозговыми травмами может иметь дополнительные травмы позвоночника, и их следует исключать в соответствии со стандартизированными протоколами.
В следующих статьях описаны наиболее типичные патологические изменения у пациентов с острыми черепно-мозговыми травмами.


Классификация черепно-мозговой травмы применительно к компьютерной томографии (Marshall et al.)
а) Паренхиматозные повреждения головного мозга на КТ. Паренхиматозные повреждения головного мозга возникают в результате разрыва мелких внутричерепных сосудов. С клинической точки зрения, они классифицируются как одиночные или множественные и описываются с указанием размеров, локализации и масс-эффекта.
1. Ушибы. Корковые ушибы возникают по механизму ускорения-замедления, возникающего на внутренней стороне черепа. Поскольку большинство пациентов получает травму во время движения вперед, основная часть ушибов локализуется в паренхиме мозга, прилежащей к передней или средней черепной ямке, а именно базальной поверхности лобной и теменной долей. В некоторых случаях могут быть обнаружены дополнительные ушибы на противоположной столкновению стороне (по механизму контрудара). Ушибы часто двусторонние и множественные. На КТ они выглядят как локальные гиперденсные зоны и в некоторых (старых) случаях сопровождаются перифокальным отеком.
Как правило, первоначальная КТ не показывает полноту объема повреждения, так как эти ушибы имеют тенденцию к «росту» в течение нескольких следующих часов или дней (до 30% всех случаев). Увеличение объема ушиба часто наблюдается у пациентов с нарушениями свертываемости крови. Поэтому желательно повторить эту процедуру в следующие 4-8 часов или при клиническом ухудшении.
2. Диффузное аксональное повреждение. Диффузное аксональное повреждение (ДАП, синоним — диффузное повреждение белового вещества по механизму сдвига) возникает в результате приложения тяжелой деформирующей силы сдвига во время высокоскоростной травмы. Пациенты находятся в глубокой коме со стволовыми симптомами. Большинство повреждений происходит по средней линии с формированием небольших повреждений в глубоких слоях белого вещества больших полушарий, мозолистом теле и стволе головного мозга. В некоторых случаях выявляется небольшой осадок крови в одном из боковых желудочков, что вызвано разрывом его эпендимы. Полный объем повреждения можно оценить только на МРТ.
3. Подкорковые повреждения серого вещества. Подкорковые повреждения серого вещества иногда (3-5%) находятся в базальных ганглиях и таламусе.
Они, как правило, связаны с неблагоприятным прогнозом. Постулируется механизм повреждения мелких артерий силой сдвига.
4. Травмы ствола мозга. Травмы ствола мозга лучше всего обнаруживать на МРТ, при КТ выявляются только около 10% этих повреждений. Эти тяжелые травмы, как правило, наблюдаются в сочетании с тяжелым диффузным аксональным повреждением. Изолированные травмы ствола мозга составляют менее 1% всех случаев тяжелой травмы головы. Они должны быть дифференцированы от вторичного кровоизлияния в ствол мозга вследствие транстенториального вклинения.
б) Экстрааксиальные гематомы:
1. Эпидуральная гематома.
2. Острая субдуральная гематома.
3. Травматическая внутримозговая гематома.
в) Травматическая пневмоцефалия на КТ. В норме внутричерепное пространство не содержит воздуха. Следовательно, наличие воздуха в мозге, желудочках или субдуральном/эпи-дуральном пространстве на первоначальной КТ указывает на связь внутричерепного пространства с придаточными пазухами носа, сосцевидными ячейками или напрямую с внешней средой. В результате такого рода травм часто встречаются ликворные свищи. Небольшое количество внутричерепного воздуха, как правило, рассасывается и исчезает на последующих КТ. Острая напряженная пневмоцефалия, однако, относится к экстренной ситуации и связана с клапанным механизмом газораспределения, когда из-за лобнобазальных повреждений воздух из полости носа все больше и больше попадает в полость черепа с каждым вздохом пациента.
г) Вторичные повреждения головного мозга на КТ:
1. Дислокационный синдром. Дислокационный синдром головного мозга, вызванный объемным воздействием, приводит к типичным изменениям на КТ, которые должны быть известны каждому нейрохирургу.
Расширение супратенториального патологического объемного образования первоначально вызывает уплощение и исчезновение границ ипсилатеральных корковых борозд с последующей компрессией ипсилатерального желудочка и грыжеобразованием под серпом большого мозга. В результате продолжения этого процесса в конечном счете происходит вклинение миндалин мозжечка в затылочное отверстие и смерть мозга. Все эти особенности масс-эффекта могут быть выявлены на КТ.
– Вклинение поясной извилины иод серп большого мозга. Данный тип вклинения вызывается супратенториальным патологическим образованием, смещающим поясную извилину под серп мозга. В тяжелых случаях такое вклинение может привести к блокированию контралатерального бокового желудочка и гидроцефалии на этой стороне. При таком типе вклинения возникает компрессия ипсилатеральной передней мозговой артерии с последующим развитием инфаркта в соответствующей зоне.
– Нисходящее транстенториальное вклинение. Нисходящее транстенториальное вклинение возникает в результате смещения медиобазальных отделов височной доли в медиальном и нижнем направлении. Типичными результатами КТ являются исчезновение ипсилатеральной перимезенцефальной цистерны и компрессия среднего мозга. В тяжелых случаях этот вид вклинения сам по себе приводит к геморрагическому инфаркту среднего мозга.
– Вклинение миндалин мозжечка. Вклинение миндалин мозжечка происходит либо из-за воздействия инфратенториального образования, либо из-за длительного транстенториального вклинения. Миндалины мозжечка смещаются вниз в большое затылочное отверстие. Это может сопровождаться обструктивной гидроцефалией.
2. Диффузный супратенториальный отек мозга. Диффузный супратенториальный отек мозга может довольно часто встречаться при тяжелых травмах, особенно у молодых пациентов. Исчезновение контуров борозд мозга, сдавление сильвиевой щели и третьего желудочка, а также исчезновение базальных цистерн указывают на повышенное внутричерепное давление. Вся супратенториальная часть выглядит гиподенсной по сравнению с наметом и полушариями мозжечка. Контрастность между белым и серым веществом, как правило, теряется. Эти результаты могут быть обусловлены диффузной травмой, гипоксией или их комбинацией.
3. Гидроцефалия. Открытая гидроцефалия является частой находкой при тяжелой черепно-мозговой травме. Окклюзионная гидроцефалия, напротив, развивается очень редко и обычно наблюдается, если объем (например, внутрижелудочковый сгусток крови) блокирует отток спинномозговой жидкости из желудочков.
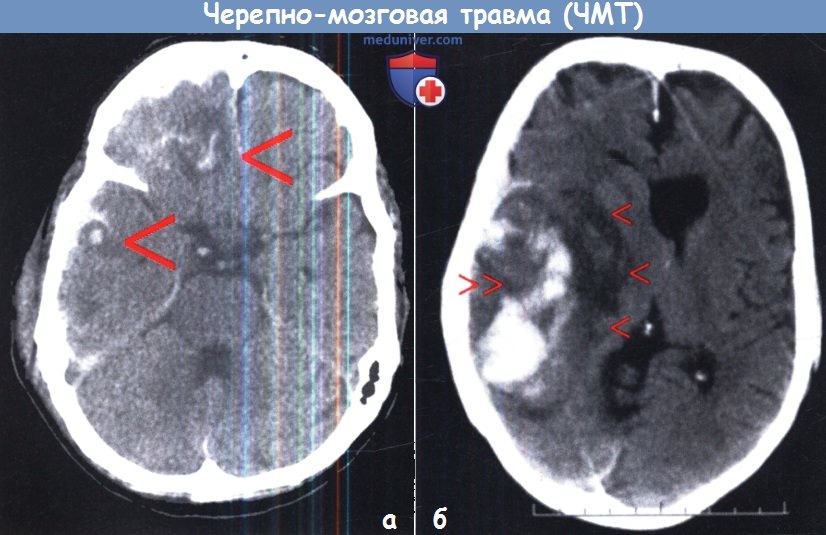
а – Типичные ушибы мозга лобной и височной локализации (стрелки).
б – Геморрагический ушиб правой височной доли (двойная стрелка) с выраженным перифокальным отеком (одинарные стрелки).
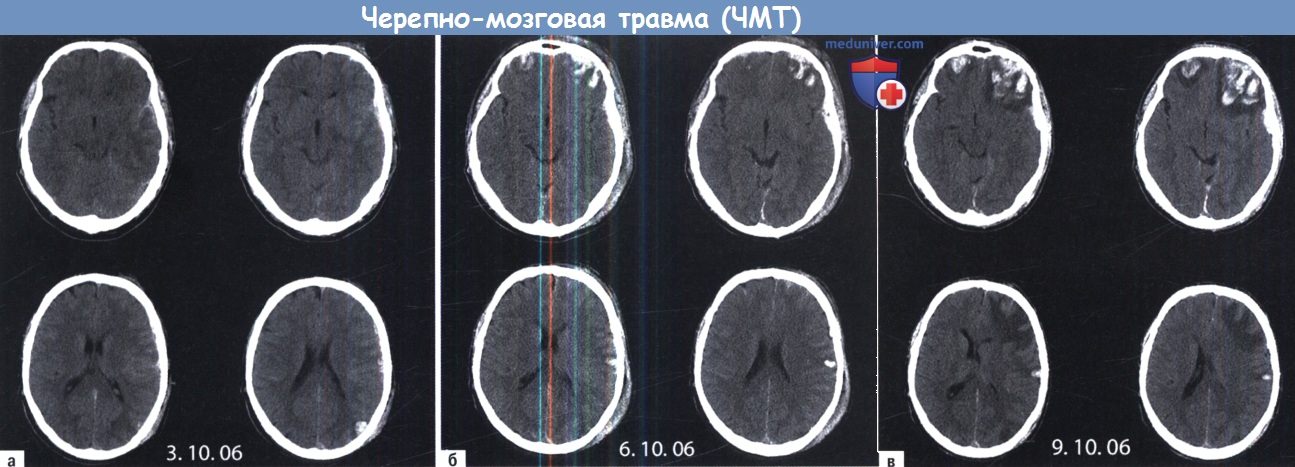
A-В «Растущие» бифронтальные ушибы у 47-летнего алкоголика. Даты проведения исследований указаны на изображениях.
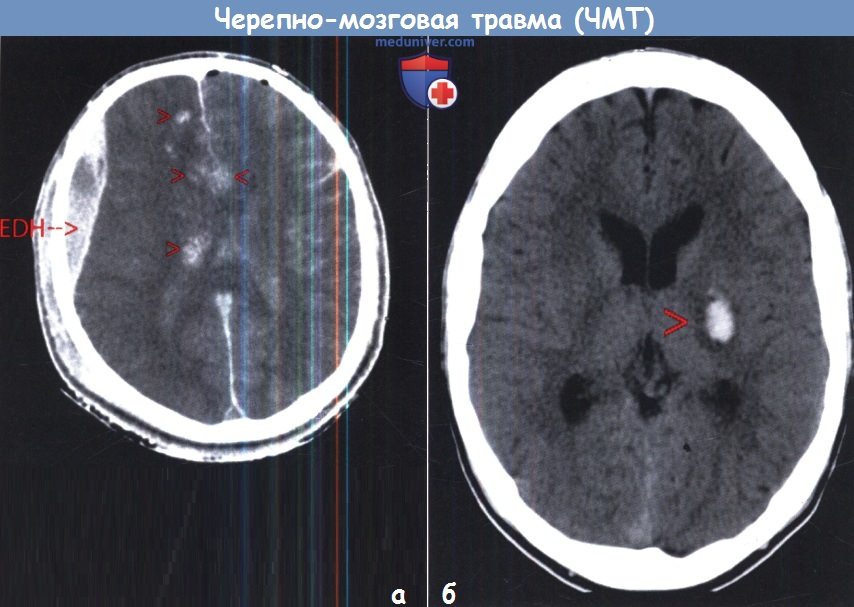
а – Компьютерная томография при диффузном аксональном повреждении.
Многочисленные геморрагические очаги (стрелки), расположенные вдоль средней линии, а также правосторонняя лобновисочная эпидуральная гематома.
б – Изолированное кровоизлияние в ствол мозга (стрелка) у 12-летней девочки, ШКГ 3 балла. Примечание: травму ствола мозга лучше всего диагностировать с помощью МРТ.
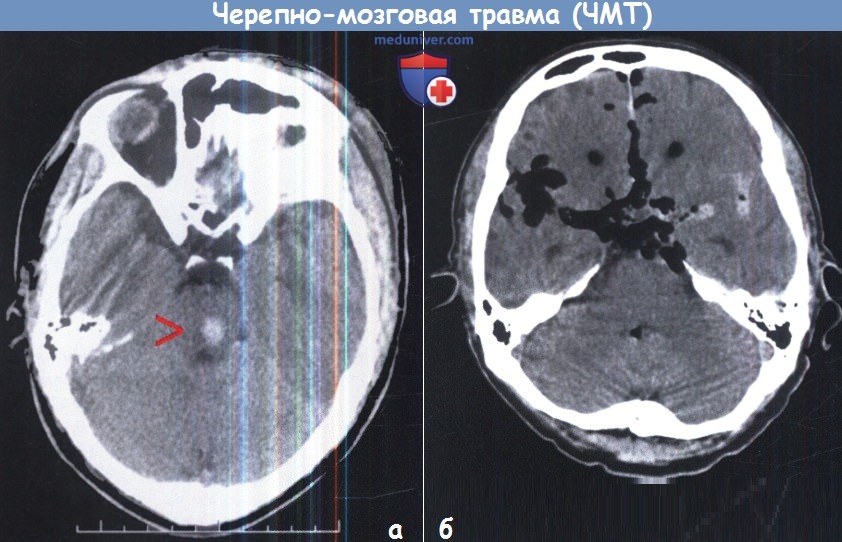
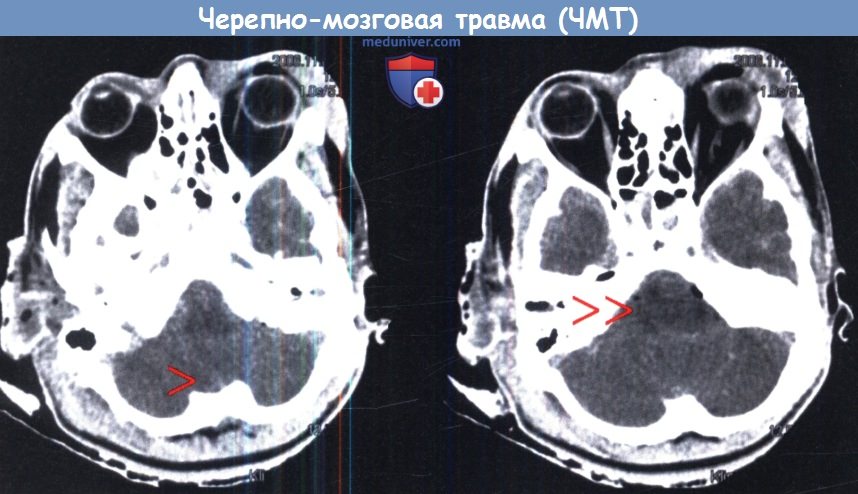
а – Кровоизлияние в таламус (стрелка) у молодого пациента, поступившего в глубокой коме (ШКГ 4 балла).
б – Пневмоцефалия у пожилого пациента с лобно-базальной травмой.
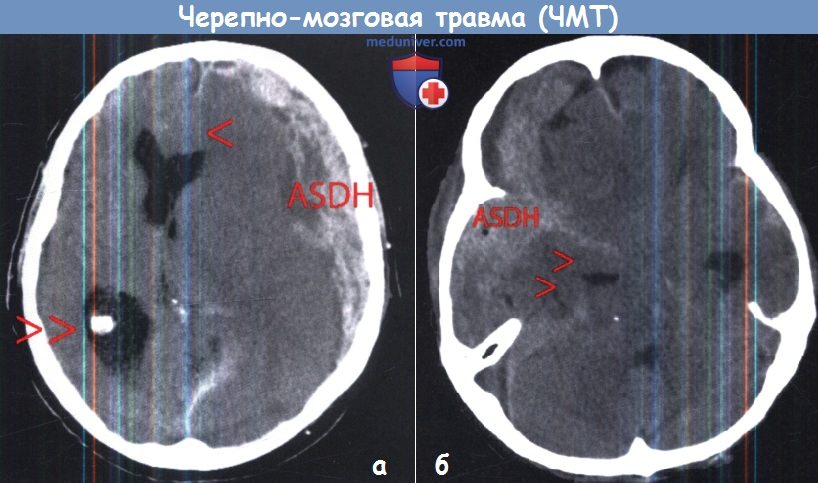
а – Вклинение под серп мозга (одна стрелка), вызывающие гидроцефальное расширение контралатерального желудочка (двойная стрелка) из-за большой острой субдуральной гематомы.
б – Транстенториальное вклинение среднебазального отдела височной доли, вызванное большой острой субдуральной гематомой.

Типичная КТ больного с вклинением миндалин мозжечка {одна стрелка) и компрессией ствола мозга (двойная стрелка).
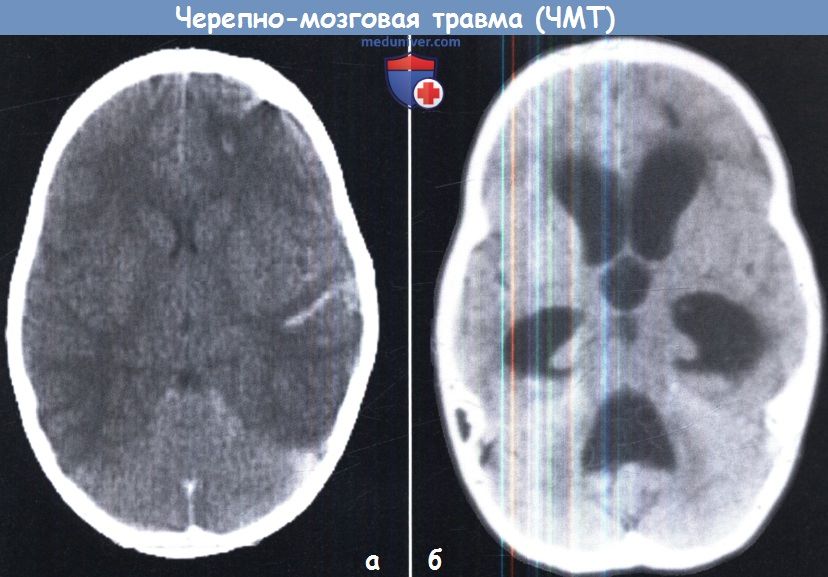
а – Диффузный супратенториальный отек головного мозга у маленького ребенка.
Обратите внимание на гиподенсную супратенториальную часть мозга по сравнению с наметом и инфратенториальным пространством.
б – Острая окклюзионная гидроцефалия у маленького ребенка. Это осложнение развилось в течение 6 часов после первой КТ.
– Также рекомендуем “МРТ, ангиография, рентгенография при черепно-мозговой травме (ЧМТ)”
Оглавление темы “Черепно-мозговая травма (ЧМТ).”:
- История диагностики и лечения травмы головы
- Патофизиология травмы головы (механизмы)
- Европейский стандарт первичной оценки пациента с черепно-мозговой травмой (ЧМТ)
- Компьютерная томография при черепно-мозговой травме (ЧМТ)
- МРТ, ангиография, рентгенография при черепно-мозговой травме (ЧМТ)
- Европейский стандарт лечения черепно-мозговой травмы (ЧМТ)
Источник
Мы уже писали о лучевой диагностике черепно-мозговой травмы. В этой статье подробно рассматривается визуализация одного из вида черепно-мозговых травм — ушиба головного мозга.
Ушиб головного мозга на КТ
Что такое ушиб головного мозга? Ушиб, или контузия мозга — это механическое повреждение вещества мозга в виде его размозжения, нарушение строения, образование зоны детрита, а также кровоизлияние в зону детрита. Ушиб мозга — это опасное состояние, требующее срочной госпитализации в нейрохирургический (в крайнем случае, в неврологический стационар).
Ушиб мозга может сопровождаться опасными осложениями, угрожающими жизни больного — вклинением и смещением (дислокацией) мозга. Основные типы вклинений: вклинение поясной извилины под серп большого мозга, височно-тенториальное вклинение, мозжечково-тенториальное вклинение, вклинение миндалин мозжечка в большое затылочное отверстие.
При подозрении на ушиб мозга необходимо делать компьютерную томографию (КТ) головного мозга. Она позволяет точно установить наличие ушиба, оценить его размеры, исключить вклинение и смещение головного мозга. МРТ головного мозга более информативна при оценке отдаленных последствий ушиба, развития остаточных кистозно-глиозных и атрофических изменений.
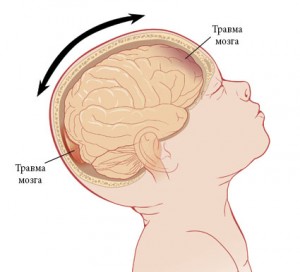
Ушиб мозга возникает как в зоне удара, так и с противоположной стороны черепа — в зоне противоудара.
КТ-признаки ушиба мозга
Что видно на КТ при ушибе мозга? На компьютерных томограммах очаг ушиба (контузии) выглядит как чередующиеся гиперденсивные участки (гематомы) и гиподенсивные (детрит). Контузионные очаги формируются как на стороне удара (приложения силы), так и на стороне противоудара. Перифокальная ишемия от сдавления сосудов гематомой увеличивает зону патологически измененных тканей, обуславливает выраженность дислокаций мозга.
Существующая классификация ушибов мозга по Корниенко, принятая не повсеместно, предусматривает четыре типа очагов: контузии первого типа выглядят как однородные гиподенсивные участки и внешне очень схожи с инфарктом мозга. Ушибы второго типа выглядят «пестрыми» из-за множественных гематом небольшого размера, располагающихся в зоне детрита. Контузии третьего типа – крупные множественные гематомы на фоне детрита, и ушибы четвертого типа представляют собой собственно паренхиматозную гематому.
Наиболее часто встречающиеся очаги контузии по типу внутримозговой гематомы эволюционируют следующим образом: в период 1-3 суток вокруг гематомы возникает гиподенсивная зона, обусловленная перифокальным отеком мозга, затем в период от нескольких недель до месяца происходит лизис гематомы и рассасывание крови, обратное развитии ишемических изменений. Итогом может стать формирование кисты либо глиального рубца.
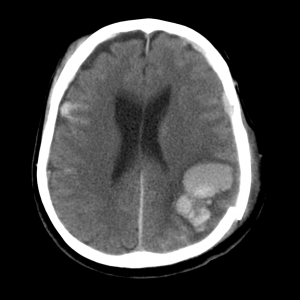
Признаки ушиба мозга на КТ. Очаг контузии мозга по типу паренхиматозной гематомы, окруженной зоной перифокального отека. С противоположной стороны также можно заметить очаг контузии и участок субарахноидального кровоизлияния.
Диффузное аксональное повреждение (ДАП)
В развитии диффузного аксонального повреждения основную роль играет различная плотность (и вес) белого вещества и коры головного мозга. Тело клетки (дендрит) располагается в сером веществе, аксон в белом. При резком ускорении либо замедлении серое и белое вещество движутся с разной скоростью, в результате чего происходит сдвиг серого вещества относительно белого, следствием чего является фрагментирование нейронов: тело отрывается от аксона. Происходит также разрыв капилляров на границе коры и белого вещества.
На КТ изменения при диффузном аксональном поражении в большинстве случаев неразличимы, можно обнаружить лишь гематомы различного размера в веществе мозга, а также признаки его отека. Неопытный рентгенолог может пропустить ДАП на компьютерных томограммах.
По локализации (и степени тяжести) ДАП может быть трех различных типов: с локализацией в лобных долях, паравентрикулярно, в области наружной и внутренней капсулы, в мозжечке (1-й тип); с локализацией как и в предыдущем случае, а также в мозолистом теле (2-й тип); так же, как и в предыдущем случае, но с распространением на дорсолатеральные участки мозгового ствола, ножки мозжечка, с нарушением кортикально-спинальных трактов (3-й тип).
Крайне важно, чтобы снимки КТ головного мозга при его ушибе оценивал настоящий специалист. Если этого не происходит, результаты КТ могут быть сомнительны. В таких случаях может помочь экспертный пересмотр результатов КТ. Сегодня снимки в электронном виде можно отправить врачу в любую точку земного шара, и Второе мнение (second оpinion) — активно развивающееся направление диагностики. В России существует организация Национальная телерадиологическая сеть — система консультаций по КТ, МРТ, ПЭТ-КТ и другим диагностическим изображениям. С помощью этой системы можно отправить результаты КТ головного мозга на пересмотр в Институт мозга человека, и получить через 24 часа подробное независимое заключение.
Кандидат медицинских наук, член Европейского общества радиологов
Источник
КТ В ДИАГНОСТИКЕ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ
В связи с быстротой проведения и высокой чувствительностью компьютерная томография головы — метод выбора в диагностике травм черепа. Этот метод значительно расширяет возможности рутинного рентгеновского исследования, позволяя выявить повреждения, которые часто не видны на обычных рентгенограммах. Время проведения КТ головного мозга составляет не более 2-3 минут, а объем полученных данных при этом достаточно велик: анализу доступны не только кости свода и основания черепа, но и непосредственно головной мозг.
Что показывает КТ при травме головы?
Прежде всего, повреждения костей: переломы свода и основания черепа, продольные и поперечные переломы височной кости. Также анализу доступен сам головной мозг: видны ушибы головного мозга, субдуральные, эпидуральные и внутримозговые гематомы. Информация о состоянии мозга крайне важна для нейрохирургов, так как они должны принять решение о необходимости операции, либо ограничиться консервативным лечением.
ПЕРЕЛОМЫ ЧЕРЕПА НА КТ
Изменения костей черепа травматического характера четко и достоверно выявляются при компьютерной томографии головы: можно оценить характер перелома, направление линий перелома, глубину импрессии (вдавления костных отломков), количество костных отломков, их размеры, форму, положение.
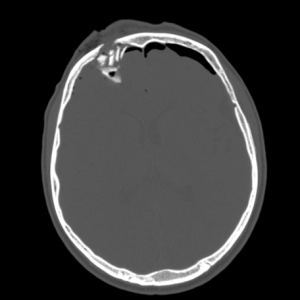
Перелом правой лобной кости на КТ. Виден вдавленный перелом свода черепа, воздух в эпидуральном пространстве.
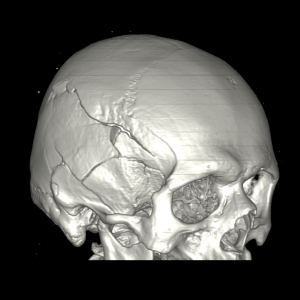
Трехмерная реконструкция черепа при КТ визуализирует сложный перелом правой височно-теменной области.
ЭПИДУРАЛЬНАЯ ГЕМАТОМА НА КТ
Эпидуральная гематома — отграниченное скопление крови над твердой оболочкой мозга. Различают субтенториальные гематомы, располагающиеся ниже намета мозжечка, и супратенториальные – выше намета мозжечка. Источник кровотечения при эпидуральных гематомах – оболочечные артерии. Основная причина возникновения таких гематом – перелом костей черепа.
Как выглядит субдуральная гематома на снимках КТ? Эпидуральная гематома на КТ имеет форму двояковыпуклой линзы (внутренний контур которой соответствует отслоенной мозговой оболочке), прилежащей к внутренней поверхности кости. В некоторых случаях можно увидеть перелом кости в области дна гематомы. Характерный КТ-признак эпидуральной гематомы — ликворные «стрелки» у углов гематомы (небольшие субдуральные гигромы по краям гематомы, возникающие из-за разрыва арахноидальной облочки и перехода ликвора из арахноидальной полости в субдуральное пространство, а также возможны включения костной плотности (отломки внутренней пластинки). Структура эпидуральных гематом чаще всего однородная, реже неоднородная, в некоторых случаях внутри черепа может визуализироваться газ.
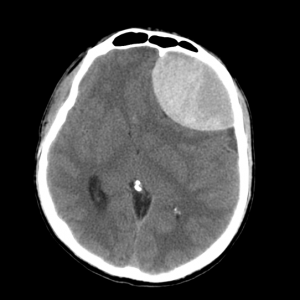
КТ при эпидуральной гематоме. Видно скопление крови в левой лобной области с выраженным объемным воздействием на оболочки и вещество мозга.
СУБДУРАЛЬНАЯ ГЕМАТОМА НА КТ
Субдуральная гематома — скопление крови под твердой оболочкой мозга. В отличие от эпидуральных, субдуральные гематомы вызывают более выраженное смещение (дислокацию) мозга, сильнее сдавливают ликворные пространства. Источник кровотечения при субдуральной гематоме это вены, впадающие в синусы твердой оболочки мозга. Возникает гематома из-за смещения мозга относительно кости. Форма ее серповидная, углы острые, внутренний контур неровный, визуально прилежит к твердой мозговой оболочке и кости.
Как выглядит субдуральная гематома на снимках КТ? По локализации выделяют правостороннюю, левостороннюю субдуральную гематому, а также гематому задней черепной ямки. В остром периоде гематомы имеют однородную структуру,высокую плотность, соответствующую крови (+65…+70 единиц шкалы Хаунсфилда). Подострые субдуральные гематомы становятся изоденсивными веществу мозга, приобретают капсулу, могут увеличиваться в размерах. Хроническая субдуральная гематома всегда гиподенсивная (+12…+15 единиц шкалы Хаунсфилда), имеет капсулу, может вызывать атрофию коры и белого вещества прилежащих мозговых извилин (от сдавления сосудов). В последнем случае дифференциальный диагноз должен проводится с арахноидальными кистами.
Особенности субдуральных гематом у пожилых следующие: атипичная локализация (над зоной атрофии мозга); атипичная форма; гетерогенная (слоистая) структура; «масс-эффект» не связан с объемом гематомы; мозг плохо расправляется после удаления гематомы; часто эволюционируют в подострые либо хронические.
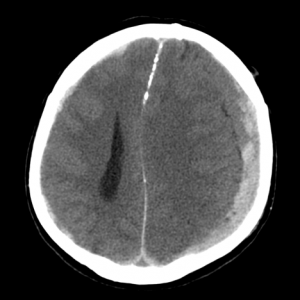
КТ при субдуральной гематоме. С левой стороны черепа видна яркая «полоска», обусловленная наличием крови под твердой оболочкой мозга. Видно сдавление мозга. Необходимо срочное хирургическое вмешательство с удалением гематомы.
ЧЕМ ОТЛИЧАЮТСЯ СУБДУРАЛЬНАЯ И ЭПИДУРАЛЬНАЯ ГЕМАТОМЫ
В дифференцировке эпи- и субдуральных гематом имеет значение форма, углы у вершин (у эпидуральных гематом они составляют 40-50 и более градусов, у субдуральных 10-20 градусов и меньше), соотношение длины и поперечника (при эпидуральных гематомах соттношение не более 5 к 1, при субдуральных больше), примыкание к костям и ТМО (эпидуральная прилежит к костям, не растекается по намету мозжечка), отслоение венозных синусов, смещение срединных структур (при эпидуральных гематомах в половине случаев не вызывают смещения срединных структур, в четверти случаев вызывают обратный «масс-эффект», в остальных случаях прямой «масс-эффект», но смещение при этом всегда меньше толщины эпидуральной гематомы).
ЧТО ДЕЛАТЬ ПРИ ПЕРЕЛОМЕ ЧЕРЕПА, СУБ- ИЛИ ЭПИДУРАЛЬНЫХ ГЕМАТОМАХ
Если на КТ нашли перелом черепа, эпи- или субдуральную гематому, необходимо лечение у нейрохирурга! Только врач этой специальности может поставить окончательный диагноз, сопоставить результаты КТ с клинической картиной и принять решение о необходимости операции.
Кроме того, большое значение имеет точность и подробность описания КТ врачом-рентгенологом. В заключении КТ должно быть точно указано положение перелома или гематомы, их размеры, степень смещения мозга, наличие или отсутствие вклинения мозга, количество и размеры очагов ушиба, и другие важные особенности. Если эти подробности не указаны, всегда можно получить второе мнение по КТ мозга, отправив снимки с диска на повторную консультацию. Такой экспертный пересмотр КТ может быть осуществлен рентгенологами из Института мозга человека. Сделать это можно через систему Национальной телерадиологической сети.
Читать подробнее о Втором мнении
Читать подробнее о телемедицине
Кандидат медицинских наук, член Европейского общества радиологов
Источник
