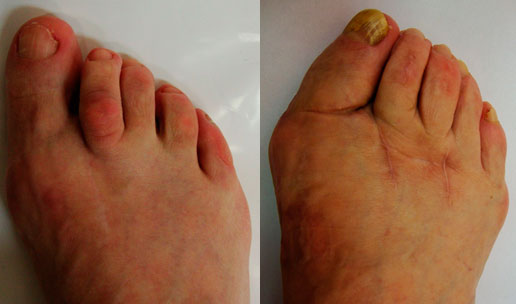
Вальгусная деформация после перелома
Осложнение – это усугубление имеющейся деформации вследствие проведенной операции либо появление новой проблемы, ухудшающей качество жизни пациента.
Причиной вторичных деформаций стоп является первичная операция.
I. Рецидив или недостаточная коррекция hallux valgus
Основные причины:
- Неправильный выбор метода хирургического лечения hallux valgus.
- Нарушение хирургической техники: недостаточная коррекция (смещение дистального фрагмента после остеотомии) отклонения и длины I плюсневой кости (M1) после остеотомии.
- Невыполнение пациентами рекомендации хирурга, нарушение послеоперационного режима.
- Отсутствие специальных инструментов и оборудований.
Симптомы
- Искривление I пальца стопы, «возвращение» деформации после операции.
- Наличие послеоперационных рубцов.
- У некоторых пациентов появляется шишка (косточки) у основания I пальца.
- Боль в переднем отделе ступни.
- Дискомфорт, неудобство при ношении обуви.
Диагностика
- Клинический осмотр, анамнез заболевания, данные первичного хирургического вмешательства, жалобы пациента.
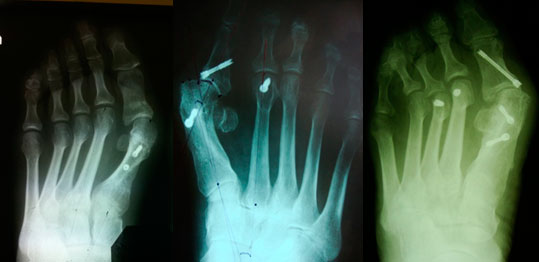
- Рентгенография, в том числе в специальных проекциях.
- Плантография – отпечаток ступни, который может обнаружить участки перегрузки.
- В редких случаях используются компьютерная томография (КТ), МРТ.
Консервативное лечение
Лечение всегда начинается с применением консервативных методов:
- Применяют мази и таблетки НПВС, местно вводят стероидные препараты (дипроспан, кенолог).
- Используют ортопедические стельки-супинаторы, силиконовые межпальцевые вкладыши, и другие устройства.
- Лечебная гимнастика, ношение комфортной обуви.
- Физиотерапевтические процедуры, массаж, теплые ванночки с морской солью.
Хирургическое лечение
Критерий для выбора метода хирургической коррекции:
- Состояние M1, ее длина, качества костной ткани, предыдущий метод операции.
- Угол между I и II плюсневыми костями (M1M2).
- Состояние фаланг I пальца, угол между фалангами.
- Состояние мягких тканей.
- Состояние метатарзальной параболы.
- Деформация других пальцев.
- Результаты инструментальных методов исследования.

Остеотомия проксимальной фаланги I пальца
Остеотомия I плюсневой кости SCARF
- Причина рецидива недостаточная коррекция отклонения M1 после операции.
- Отсутствие коррекций других деформаций.
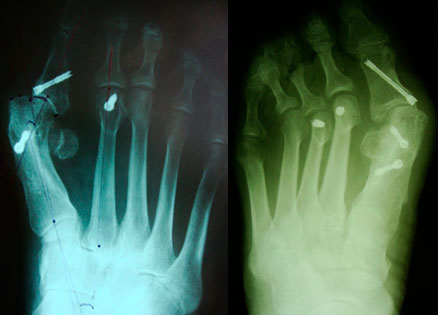
Проксимальная остеотомия I плюсневой кости
- Причина рецидива hallux valgus недостаточная коррекция отклонения M1 после хирургического вмешательства.
- Выполнена проксимальная остеотомия, учитывая, что плюсневая кость тонкая и имеется приведение плюсневых костей.
Артродез медиального плюсне – клиновидного сустава.
- Причина рецидива неправильный выбор метода операции.
- При большом угле между I и II плюсневыми костями (M1M2) выполнена дистальная остеотомия.
- Выполнен артродез плюсне-клиновидного сустава, учитывая, что плюсневая кость короткая и большой угол M1M2.
Лечение рецидива вальгусной деформации I пальца стопы у нас
Лечение рецидива hallux valgus – сложный процесс, требующий от доктора специальных знаний и опыта. У этих пациентов кроме сложной деформации еще и психологическая травма: сомнение в достижении хороших результатов лечения, недоверие.
Петросян Армен Сергеевич – врач травматолог-ортопед, который имеет необходимый опыт и средства для диагностики и лечения рецидива hallux valgus консервативным и оперативным путями.
Преимущества лечения рецидива hallux valgus у нас:
- диагностика проводится на современном оборудовании специалистом с высокой квалификацией;
- лечение рецидива hallux valgus консервативным или хирургическим методом (использование современного высокотехнологического оборудования);
- полное предоперационное и послеоперационное ведение;
- предотвращение возникновения осложнений;
- консультация пациента на всех этапах лечения и восстановления.
Не упускайте драгоценного времени, запишитесь на прием к врачу по телефонам, указанным на страницах сайта, и деформация, которая кажется не исправимой, останется для вас в далеком прошлом.
Источник
Смещение большого пальца стопы к наружной стороне или hallux valgus относится к наиболее частым видам ортопедических деформаций. Это не только физическая, но и эстетическая проблема, которая встречается более чем у 77 млн людей в мире[1]. Хорошая новость в том, что справиться с ней можно без операции. И скорее всего вы даже раньше не догадывались о том, как просто и без особых усилий можно помочь организму при этой болезни.
О консервативных методах лечения рассказал Сергей Алексутов, ведущий врач – травматолог-ортопед, подиатр первой профессиональной сети ортопедических салонов ОРТЕКА.
Что это такое?
Сегодня hallux valgus является одним из самых распространенных отклонений стопы – его даже называют болезнью XXI века. Hallux valgus сопровождается неприятными ощущениями и болезненными деформациями, так называемыми «косточками» большого пальца ноги. Причина – изменение положения плюсневой кости в суставе большого пальца, к которому впоследствии могут добавиться значительные искривления остальных пальцев стопы. «С годами ощущения боли становятся все сильнее, что затрудняет ходьбу. При этом частота случаев деформации резко увеличивается с возрастом: до 3% у лиц в возрасте 16-30 лет, до 9% – у лиц 31-60 лет и до 16% – у лиц старше 60 лет», – отмечает Сергей Алексутов.
Помимо болезненных ощущений и дискомфорта при ходьбе, говорит подиатр, «косточка» на ноге – это эстетическая проблема. При hallux valgus сложно подобрать подходящую обувь, в которой ногам было бы удобно. Эта болезнь влияет на общее качество жизни. По статистике, от нее страдают преимущественно женщины, причем у них hallux valgus встречается в 3-4 раза чаще, чем у мужчин.
Почему возникает?
Деформация большого пальца стопы может быть вызвана рядом причин:
наследственной предрасположенностью;
врожденными изменениями стопы, ее формы;
приобретёнными деформациями костей и суставов;
гиперэластичностью соединительной ткани.
«Если случаи hallux valgus ранее встречались у кого-то в семье, нужно вовремя принять меры по профилактике заболевания, чтобы снизить риск появления деформации в будущем. Воспалительное поражение суставов (подагрический, ревматоидный, псориатический артрит), полученные травмы (переломы, повреждения суставов, растяжение связочного аппарата стопы и голеностопного сустава) также могут вызвать развитие hallux valgus», – говорит Сергей Алексутов.
Одна из самых распространенных причин «косточки» – неправильно подобранная обувь. Слишком узкая, тесная обувь на высоких каблуках перегружает переднюю область стопы, что приводит к расширению ее переднего отдела и деформации поперечного свода. Узкий носок обуви сжимает пальцы, в частности большой, в неправильном положении, что нередко становится причиной хронического воспаления. Вальгусная деформация часто возникает у людей, которые на работе много времени проводят на ногах, то есть стопы хронически подвергаются чрезмерной нагрузке и давлению, подчеркивает специалист.
Как исправить?
Исправляют ситуацию обычно с помощью консервативного лечения или хирургического вмешательства. Однако последний вариант многих пугает и болезненностью, и длительной реабилитацией. Поэтому многие предпочитают сначала опробовать консервативные методы терапии. «Показаниями к консервативному лечению являются умеренный болевой синдром и незначительная деформация, а также невозможность проведения операции. Среди методик консервативного лечения – ношение ортопедической обуви, специальных медицинских носков и бандажей, использование индивидуальных ортопедических стелек. При hallux valgus назначаются физиотерапия, массаж и гимнастика», – говорит подиатр.
Никаких каблуков!
Нужно носить широкую обувь, желательно ортопедическую, отмечает Сергей Алексутов. «Туфли на каблуках не только способствуют развитию hallux valgus, но и в целом негативно влияют на всю опорно-двигательную систему. При хождении на высоких каблуках смещается центр тяжести, что повышает нагрузку на стопы в 5-6 раз, увеличивается давление на пальцы ног, появляются натоптыши и растет риск развития плоскостопия. Из-за высоких каблуков страдают колени – увеличивается возможность появления артроза. При ношении такой обуви сильно нагружается позвоночник, что потом становится причиной хронических болей в нижней части спины. Отказавшись от каблуков и выбрав подходящую обувь, вы сделаете отличный подарок своему организму и будете чувствовать себя гораздо лучше», – говорит врач.
Лечебные носки
Бороться с hallux valgus помогают и лечебные носки. «Да, такие существуют и активно применяются специалистами для лечения и профилактики заболевания. Эти изделия удобные и незаметные, внешне выглядят как обычные носки. Их могут использовать абсолютно все без исключения. Изделия поддерживают стопу в анатомически правильном положении и приводят большой палец в его нормальное физиологическое положение», – говорит Сергей Алексутов.
Носки помогают избавиться от усталости и дискомфорта при ходьбе, снизить боль и воспаление в области сустава большого пальца, а также могут останавливать рост «косточки», препятствуя дальнейшему развитию заболевания, говорит ортопед. Такие медицинские носки можно использовать на любой стадии заболевания, но для достижения максимального лечебного эффекта специалисты рекомендуют их применение уже на начальном этапе, когда отклонение пальца минимально.
Тейпирование
«Вы, вероятно, слышали популярный термин “тейпирование” и, может, даже видели загадочные цветные наклейки у спортсменов и селебрити в социальных сетях. Это распространённый метод воздействия на мышцы и связки. Для проведения тейпирования нужны специальные ленты, медицинские знания методики и навыки правильного их применения. Регулярные процедуры способствуют уменьшению “косточки”, снимают боль и напряжение в стопе», – отмечает Сергей Алексутов.
Правильные стельки
Для лечения и профилактики hallux valgus также используются ортопедические стельки. «Например, в первой профессиональной сети ортопедических салонов ОРТЕКА врач-травматолог-ортопед делает сканирование стоп, определяет патологию, чтобы изготовить индивидуальные изделия. Они обеспечивают комфортную ходьбу, уменьшают давление на плюснефаланговый сустав большого пальца. За счет индивидуально изготовленных стелек корректируется положение свода стопы, разгружается ее передний отдел и, как следствие, снижаются болевые ощущения в области «косточки», – говорит подиатр.
Шины для стопы
Зафиксировать большой палец стопы в правильном положении и предотвратить развитие деформации можно и с помощью ортезов и бандажей, отмечает специалист. Такие изделия в основном применяются ночью, когда вы спите и ваши ноги отдыхают. Ночные ортезы и бандажи особенно эффективны в комбинации с лечебными носками. Круглосуточная фиксация большого пальца в правильном положении – действенный консервативный метод борьбы с hallux valgus.
«Сегодня современная ортопедия предлагает целый комплекс для лечения hallux valgus: ортопедические стельки, корригирующие изделия, ночные бандажи и ортезы для стопы. Избавиться от развития “косточки” консервативными методами вполне реально», – подытоживает Сергей Алексутов. Главное – вовремя задуматься о лечении и предупредить дальнейшее развитие болезни.
Источник
[1] Земский Врач, А.В. Голева, ГКБ № 13, Москва
Источник
Вальгусная деформация стопы – это патология, сопровождающаяся уплощением стоп и их «заваливанием» кнутри. В области голеностопных суставов и стоп образуется вальгусное (Х-образное) искривление, пятка опирается на поверхность своим внутренним краем. В положении стоя при сведенных вместе выпрямленных ногах пятки располагаются на расстоянии 4 и более сантиметров друг от друга. Диагноз выставляется на основании осмотра, плантографии, рентгенографии и подометрии. Лечение на начальных стадиях консервативное, включает в себя физиотерапию и ношение ортопедической обуви. При выраженном искривлении выполняется хирургическая коррекция.
Общие сведения
Вальгусная деформация стопы – искривление оси стопы, при котором средний отдел стопы опускается, пятка разворачивается кнаружи, ее внутренний край также опускается. При положении больного стоя со сведенными ногами видна Х-образная деформация в области голеностопных суставов и задних отделов стопы – при соприкасающихся внутренних лодыжках пятки расположены на значительном расстоянии друг от друга. Патология обычно возникает в раннем детском возрасте. У взрослых может развиваться вследствие усугубления плоскостопия, а также под воздействием различных травматических и нетравматических факторов.

Вальгусная деформация стопы
Причины
Основной причиной формирования вальгусной деформации стопы, как правило, становится врожденная дисплазия соединительной ткани. В числе факторов риска – травмы (переломы костей стопы, разрывы и надрывы связок), остеопороз, эндокринные заболевания (диабет, болезни щитовидной железы) и избыточная нагрузка на стопы из-за лишнего веса. Вальгусные стопы также могут являться одним из проявлений нарушенной осанки.
В отдельных случаях (при врожденных аномалиях) деформация стопы выявляется сразу после рождения, но чаще возникает, когда ребенок начинает ходить и усугубляется из-за ношения неправильной обуви, недостаточной физической активности или неграмотно подобранных физических нагрузок. Развитие вальгусных стоп в старшем возрасте, как правило, происходит в период беременности или резкого набора веса на фоне уже существующего плоскостопия. При параличах и скелетной травме стопы вальгусная деформация может формироваться без ранее существовавшего плоскостопия.
Патанатомия
Эволюционно обусловленная форма стопы обеспечивает ее максимальную эффективность при опоре и движениях. Кости предплюсны, плюсны и пальцев удерживаются прочными связками, а вся «конструкция» в целом представляет собой подвижное, устойчивое к нагрузкам образование, обеспечивающее амортизацию при ходьбе и беге. Амортизация становится возможной, благодаря выпуклым сводам стопы: продольному и поперечному. Из-за наличия этих сводов вся основная нагрузка при опоре в норме распределяется между тремя точками: пятой плюсневой костью, пяточной костью и головкой первой плюсневой кости.
Врожденное или приобретенное нарушение формы, размера или функциональных способностей отдельных элементов (костей, мышц, связок) оказывает влияние все на остальные отделы стопы. Соотношение между анатомическими образованиями нарушается, происходит перераспределение нагрузки. В ряде случаев свод стопы уплощается, что ведет к дальнейшему усугублению патологических изменений. По мере прогрессирования плоскостопия кости плюсны, предплюсны и голени все больше смещаются по отношению друг к другу, формируется вальгусная деформация стопы.
Классификация
В зависимости от причины развития специалисты в области ортопедии и травматологии выделяют следующие виды вальгусных стоп:
- Статическая. Является одним из проявлений нарушений осанки.
- Структурная. Возникает при врожденной патологии – вертикальном расположении таранной кости.
- Компенсаторная. Формируется при укороченном ахилловом сухожилии, «скручивании» большеберцовой кости кнутри и косом расположении голеностопного сустава.
- Паралитическая. Является последствием перенесенного энцефалита или полиомиелита.
- Спастическая. Возникает при малоберцово-экстензорных мышечных спазмах.
- Гиперкоррекционная. Формируется при неправильном лечении косолапости.
- Рахитическая. Наблюдается при рахите.
- Травматическая. Развивается после переломов костей стопы, надрывов и разрывов связок. При перераспределении нагрузки и нарушении оси конечности может компенсаторно возникать после тяжелых травм вышележащих отделов (переломов голени, переломов бедра и повреждений коленного сустава).
С учетом тяжести выделяют три степени вальгусных стоп:
- Легкая. Высота продольного свода – 15-20 мм, угол наклона пятки – до 15 градусов, угол высоты свода – до 140 градусов, передний отдел стопы отведен на 8-10 градусов, задний отдел находится в вальгусном положении с углом до 10 градусов.
- Средняя. Высота свода – до 10 мм, угол наклона пятки – до 10 градусов, угол высоты свода – 150-160 градусов, задний отдел стопы находится в вальгусном положении, передний отведен до 15 градусов.
- Тяжелая. Высота свода – 0-5 мм, угол наклона пятки 0-5 градусов, угол высоты свода 160-180 градусов, отведение переднего и вальгусное положение заднего отделов стопы более 20 градусов. Постоянные боли в области сустава Шопара. Деформация не поддается консервативной коррекции.
Симптомы вальгусной стопы
Пациента беспокоят боли после ходьбы или статической нагрузки, особенно выраженные при использовании неправильной обуви. Возможны также напряжение, боли в мышцах голени и нарушения походки. В тяжелых случаях болевой синдром становится практически постоянным. При внешнем осмотре выявляется ряд типичных изменений: больной опирается на пол не наружным краем стопы, а всей поверхностью, обнаруживается тыльное сгибание переднего отдела по отношению к заднему.
Ниже внутренней лодыжки определяется выпячивание, образовавшееся вследствие смещения головки таранной кости. В отдельных случаях под этим выпячиванием появляется еще одно – выстоящий рог ладьевидной кости. Передний отдел отведен по отношению к заднему. Продольная ось стопы искривлена. Пятка отклонена кнаружи и опирается на пол не срединной частью, а внутренним краем. Наружная лодыжка сглажена, внутренняя выступает.
В положении пациента стоя со сведенными вместе ногами пятки расположены на расстоянии друг от друга. Отвес, опущенный от средней части икроножной мышцы, располагается кнутри от пятки. При пальпации выявляются болезненные точки по внутреннему краю подошвенного апоневроза, под ладьевидной костью и чуть выше верхушки наружной лодыжки. Нередко также отмечается диффузная болезненность мышц голени, особенно выраженная по задней поверхности голени над пяткой (в нижней части икроножной мышцы), по внутренней поверхности голени и в области переднего гребня большеберцовой кости. Боли в мышцах обусловлены повышенной нагрузкой и постоянным напряжением из-за нарушения нормальной функции стопы.
Обычно патология возникает в детском возрасте. При отсутствии лечения или недостаточном лечении деформация сохраняется в течение всей жизни, однако, до возникновения функциональных нарушений больные не обращаются к врачам. Рецидив может развиться в любом возрасте. У подростков и молодых людей, наряду с появлением болей, возможно усугубление вальгусной деформации.
У пациентов зрелого и пожилого возраста морфологические изменения, как правило, не усугубляются, отмечается преобладание функциональных расстройств. Болевой синдром при вальгусной деформации стопы во взрослом возрасте чаще появляется на фоне повышенных нагрузок и изменения общего состояния организма: на последних месяцах беременности, при быстром наборе веса, в климактерическом периоде, а также после длительной гиподинамии, обусловленной изменениями условий жизни или приковывающими к постели тяжелыми заболеваниями.
Диагностика
Диагноз вальгусная деформация стопы выставляется на основании внешних признаков и данных инструментальных исследований. При внешнем осмотре врач обращает внимание на уплощение сводов стопы, выпячивание внутренней и сглаживание наружной лодыжки, а также отклонение пятки кнаружи. Для подтверждения диагноза и определения степени деформации выполняется плантография, рентгенография стоп и подометрия.
На рентгенограммах выявляется уменьшение высоты свода стопы, нарушение взаиморасположения переднего, среднего и заднего отделов стопы, а также отдельных костей в суставах предплюсны. Подометрия используется для оценки распределения нагрузки на стопу. Компьютерная плантография применяется для расчета углов, параметров и индексов, позволяющих определить наличие и тип плоскостопия.
Больных со спастической и паралитической деформацией направляют на консультацию к неврологу или нейрохирургу. При подозрении на болезни эндокринной системы назначают консультацию эндокринолога. При подозрении на остеопороз необходима денситометрия, двойная рентгенографическая абсорбциометрия или фотонная абсорбциометрия. Если причиной остеопороза является климактерический синдром, пациентке показана консультация гинеколога.
Лечение вальгусной деформации стопы
Лечение осуществляется травматологами-ортопедами. При вальгусной деформации стопы у детей эффективна консервативная терапия, включающая в себя ношение ортопедической обуви, массаж, озокерит, парафин, лечебные грязи, магнитотерапию, диадинамотерапию, электрофорез и ЛФК. Хирургические вмешательства требуются редко и, как правило, проводятся при врожденном вертикальном расположении таранной кости или укорочении ахиллова сухожилия.
Кроме того, при вертикальном таране применяется комбинированная методика Доббса: вначале стопу выводят в правильное положение, используя этапные гипсовые повязки, а затем фиксируют таранно-ладьевидный сустав при помощи спицы Киршнера и выполняют полную чрезкожную ахиллотомию. Потом накладывают гипс на 8 недель, в последующем назначают ношение брейсов, а затем – ортопедической обуви.
Возможности консервативного лечения взрослых пациентов ограничены, при выраженной вальгусной стопе требуется оперативное вмешательство. В зависимости от типа и степени плоскостопия могут быть проведены резекция таранно-пяточного сустава, артродез таранно-пяточного сустава, пересадка сухожилия длинной малоберцовой мышцы и другие артропластические операции.
Источник