Воспаление позвоночника после перелома

Грудной отдел — самая неподвижная часть позвоночника. Перелом грудного отдела встречается редко, причины травматизации различны, а последствия переломов — тяжелые.
Особенно необходимо быть внимательными к своему здоровью лицам предпенсионного возраста. Не проходящая боль в пояснице может диагностироваться как компрессионный перелом позвоночника в грудном отделе.
Какие позвонки травмируются

Весь грудной отдел состоит из 12 позвонков, последние два самые крупные. 11 и 12 позвонок травмируются чаще остальных, так как именно на них ложится основная нагрузка всего отдела. В этой части столба происходят сложные движения.
Компрессионный перелом возникает на границе грудного и поясничного отдела. В вышележащих позвонках в 7 и 8, переломы возникают реже.
Механизм травмы
Травма возникает в результате чрезмерной нагрузки на позвоночник, позвонок при этом частично деформируется. Разрушенный позвонок сдавливается верхними сегментами, а сам сдавливает нижележащие позвонки, таким образом, возникает компрессия.
В результате оказываются сдавленными межпозвоночные диски, нервные отростки, иногда спинномозговой канал. Наиболее опасным считается осколочный перелом со смещением, когда осколки могут повредить спинной мозг.
Причины перелома
Компрессионный перелом может возникать не только из-за травмы, но и по причине различных острых и хронических заболеваний, патологий опорно-двигательного аппарата.
К примеру:
- смещение межпозвоночных дисков;
- остеопороз (в основном у женщин в климаксе или у мужчин к 60 годам);
- туберкулез костей:
- гнойное воспаление в результате остеомиелита;
- последствия сифилиса;
- развитие гемангиомы в 12 позвонке;
- образование злокачественной опухоли (остеосаркома);
- нарушение обмена солей и других веществ;
- врожденные патологии ОДА;
- возрастные деструктивные изменения в костях.
Опухоли в костях появляются в результате метастазов из других пораженных органов: легких, молочных желез, желудка, матки и яичников.
В эту же группу входят переломы, связанные с миеломной болезнью костей.
Причины, связанные с травмами:
- падение на ягодицы, на ноги с большой высоты, на спину;
- поднимание тяжестей;
- занятия опасными видами спорта: акробатика, борьба, гимнастика;
- удар в область позвоночника при нырянии в воду;
- автокатастрофы, производственные травмы;
- телесные повреждения во время драк;
- профессиональные травмы у парашютистов, летчиков.
Виды переломов
Компрессионный перелом в зависимости от тяжести и типа компрессии делится на несколько видов.
По виду компрессии позвонков:
Легкая — Разрушено не больше 30% позвонка, нет смещения, все остальные фрагменты целы, спинной мозг и канал не поврежден.
Средняя — Сегмент разрушен наполовину, остальные органы остались в сохранности.
Тяжелая — Позвонок разрушен на 60-70%, сильно деформирован. Повреждены спинномозговой канал, мозг, межпозвоночные диски, нервные волокна. Функциональность позвоночника ограничена.
Критическая — Большая часть позвонков разрушена. Сильно повреждены спинной мозг и другие органы.
По степени тяжести переломов:
Неосложненный — Разрушен только сегмент позвонка, внутренние части сохранны.
Осложненный — При переломе задет спинномозговой канал, в близлежащих тканях и структурах развиваются деструктивные процессы.
По типу перелома:
Отрывной — Передняя часть или сразу несколько отростков оторваны от тела позвонка. Продольные связки в результате смещения частей также травмированы.
Клиновидный — Частый спутник остеопороза. Возникает по причине разрушения надкостницы и губчатой кости в теле позвонка. Тело позвонка сжимается в виде клина, уходящего к внутренним органам.
Оскольчатый — Травма делит позвонок на несколько частей, все они смещены в результате сдавливания межпозвоночным диском. Задняя стенка при этом может задевать и спинномозговой канал.
Симптомы при переломе

Симптомы зависят от степени тяжести перелома, от вида компрессии, от первопричины травмы. При патологических состояниях опорно-двигательного аппарата клиническая картина стерта, нет выраженности болевого синдрома и других признаков.
Бывают жалобы пациента на неприятные ощущения при смене положения, во время стояния на ногах, а также при физическом осмотре места перелома.
В таком случае говорят о легкой степени тяжести перелома. Но заниматься самолечением нельзя ни в коем случае. Даже легкие переломы, без проявления четкой симптоматики нуждаются в лечении профессионалами.
В остальных случаях симптомы зависят от компрессии. Они могут быть как самостоятельными, так и входить в целый симптомокомплекс.
Симптомы:
- боль в области грудины, при движении, без движения;
- опоясывающая боль, отдающая в живот, между лопаток, в сердце (приступ уменьшается во время положения лежа на спине);
- боль при дыхании;
- деформация позвонка;
- нарушение двигательной активности позвоночника;
- чередование болевых приступов, слабая выраженность — сильная выраженность;
- головокружение, слабость;
- слабость мышц в конечностях (при повреждении спинномозговых нейронов);
- хруст костей в области перелома;
- отечность в месте разлома, гематома;
- боль в мышцах спины;
- нарушение работы органов таза (при осколочной травме);
- онемение, покалывание, паралич (полный или неполный) рук и ног;
- изменения в осанке, появление «горба»;
- состояние шока, бледность лица, тяжелое дыхание (при нескольких переломах).
О повреждении спинного мозга говорят следующие симптомы:
Неврологические признаки более характерны для перелома 12 позвонка, так как в этом месте позвоночник более подвижен. При переломах выше 10 позвонка, неврологические признаки отсутствуют.
При патологиях ОДА боли слабовыраженные, и они имеют разлитой характер. Такая симптоматика возникает при остеопорозе, опухолях, дисплазии суставов.
При сильном ударе может произойти разрыв сердца, поэтому необходима срочная медицинская помощь.
Неотложная помощь
Неграмотные действия в отношении человека, у которого возможен компрессионный перелом в грудном отделе могут обернуться для последнего тяжелыми последствиями, вплоть до летального исхода. Поэтому лучше вызвать скорую помощь.
В ожидании медиков, можно сделать следующее:
- положить пострадавшего на жесткую ровную поверхность;
- при открытой ране с кровотечением — остановить кровь при помощи жгута или повязки;
- не давать питье, еду;
- при отсутствии дыхания и сердцебиения — делать реанимацию (ИВЛ, непрямой массаж сердца);
- обеспечить полный покой, не давать двигаться;
- не допускать сгибание позвоночника;
- не вправлять позвонки;
Если скорая не может приехать, нужно самостоятельно транспортировать больного в ближайший стационар.
Правила транспортировки

Для перемещения можно использовать подручные средства из жестких материалов. Если нет таких, можно взять мягкие, но перемещать пострадавшего рекомендуется на животе.
Правила перемещения:
- нельзя перемещать больного за руки и ноги;
- для перемещения нужно как минимум 3 человека: один придерживает голову, другой грудь, третий таз и нижние конечности;
- нельзя переворачивать человека;
- не рекомендуется перетаскивать пострадавшего, если он в безопасном месте.
Если пострадавший теряет сознание, у него отнимаются ноги или руки — медлить нельзя, нужно, как можно скорее отвезти его в больницу.
Как диагностируют компрессионный перелом

Если больной находится в тяжелом состоянии, ему сперва оказывают неотложную помощь. После того, как врач убедился, что жизни пострадавшего ничего не угрожает, он может назначить дополнительные исследования.
Рентгеноскопия
Делают рентген грудного отдела позвоночника в двух проекциях для уточнения типа перелома, его тяжести.
Компьютерная томография позвоночника
Выполняют для обнаружения опухолей, повреждений спинного мозга.
МРТ
Назначают для оценки состояния связочного аппарата, межпозвоночных дисков, хрящей.
ЭКГ
Для выявления нарушений сердечной деятельности.
При удовлетворительном стабильном состоянии больного, врач проводит наружный осмотр, опрос пациента.
Для более четкой картины при постановке диагноза, врач направляет обследуемого на анализы крови, исследование плотности костей (при остеопорозе), радионуклидное исследование (для обнаружения других скрытых переломов).
Особенности терапии
После получения всех данных обследования врач-травматолог или хирург назначает соответствующее лечение.
Главное условие заживления компрессионного перелома — сохранение неподвижности костей грудного отдела позвоночника. Длительность иммобилизации зависит от тяжести и вида перелома.
Консервативное лечение
Консервативный метод лечения применяют при неосложненных переломах без смещения и выраженной компрессии.
Сочетают применение следующих препаратов.
Обезболивающие
Для купирования болевых симптомов используют инъекции и таблетки: Нимесулид, Кеторол, Дексалгин.
Наружно используются мази и гели: Нурофен, Диклофенак, Фастум гель. При сильных болях — инъекции с новокаином и лидокаином, иногда с морфием.
Противовоспалительные
Для снятия воспаления в больном месте применяют: Ибуфен, Нурофен, Но-Шпу.
Хондропротекторы
В качестве средства для восстановления костной ткани, в сочетании с витаминным комплексом на основе кальция и других минералов.
При осложнениях могут применяться антикоагулянты, гормональные, антибактериальные, ноотропные препараты.
Для лиц с остеопорозом в анамнезе выписывают биофосфонаты — средства для наращивания костной массы.
Для сохранения неподвижности поврежденного участка позвоночника применяются жесткие ортопедические корсеты, корректоры или реклиторы (разновидности корсетов).
Корсет снимает лишнюю нагрузку на спину, фиксирует позвонки в анатомически правильном порядке, а также ограничивает давление на спинномозговой канал.
Как долго будет человек находиться в таком корсете — зависит от травмы, времени обращения к врачу, индивидуальных особенностей организма. В среднем, корсет носят на протяжении 3 месяцев.
Помимо этого, пострадавшему запрещены какие-либо нагрузки, поднимание тяжелых предметов, резкие наклоны вперед или назад, длительное нахождение в одном положении.
Спать рекомендуется на жесткой поверхности или на ортопедическом матрасе.
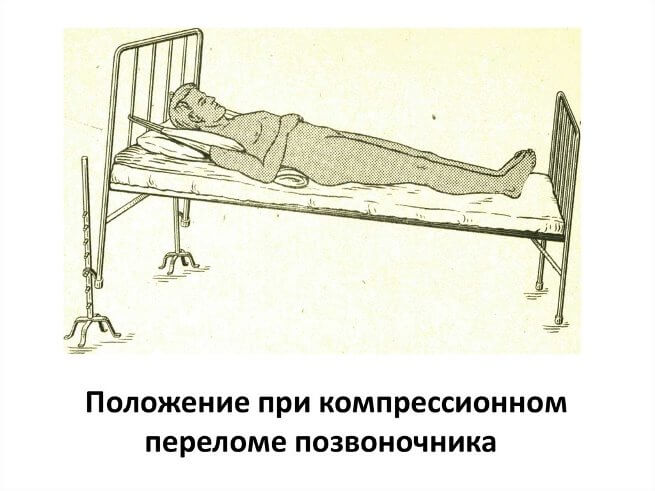
Если компрессия более выражена, то пациенту делают вправление или скелетное вытяжение позвоночника в стационаре. Для этого головную часть кровати, на которой лежит больной, приподнимают под углом в 30 градусов.
Пациента фиксируют специальными лямками за подмышки к спинке кровати. Вытяжение длится до 1-1,5 месяцев. Таким образом, позвоночник вытягивается за счет собственного веса человека.
После вытяжения одевают корректор осанки или корсет. Если консервативная терапия не дала результатов, прибегают к оперативному вмешательству.
Оперативное лечение
Операция показана, если при травме были задеты нервы, сосуды, органы, или в случае перелома со смещением и раздроблением костей. Применяются следующие оперативные методы.
Кифопластика
В полость позвоночника вставляется имплант, в который закачивается воздух.
После принятия формы позвоночного сегмента, воздух откачивают, а полость заполняют специальным костным цементом.
Вертебропластика
В полость позвонка через иглу вводится костный цемент температурой до 70 градусов. Затвердевая, цемент придает телу позвонка первоначальную форму.
При поражении костей остеомиелитом, операция противопоказана.
Имплантация
Импланты вставляют при осколочном переломе.
Вначале извлекают обломки костей, а на их место вставляют искусственные фрагменты, которые фиксируют титановыми спицами.
Период реабилитации
По завершении курса лечения начинается длительный период реабилитации. Основные задачи: возобновить нормальный обмен веществ в костях и восстановить тонус мышц грудного отдела.
На этом этапе эффективны методы ЛФК и физиотерапии.
ЛФК
Комплекс упражнений разрабатывается врачом-реабилитологом, совместно с инструктором по ЛФК. На каждом занятии инструктор следит, чтобы во время зарядки не было ошибок в технике выполнения.
Все движения должны быть плавными, медленными и давать умеренную нагрузку на позвоночник.
В ЛФК входят следующие виды занятий:
- дыхательная гимнастика;
- упражнения во время постельного режима;
- утренняя зарядка;
- гимнастика с применением различных тренажеров и других приспособлений;
- индивидуальное выполнение гимнастических упражнений;
- ходьба, прогулки;
- плавание;
- занятия в зале на тренажере.
Последние три вида ЛФК зависят от оснащенности лечебного учреждения.
В лечебной физкультуре выделяют основных 3 этапа.
Пациент делает зарядку, лежа в постели. Динамическую и статическую гимнастику начинают на второй день после травмы.
Основные задачи:
- предотвратить развитие застойных явлений в легких;
- нормализовать работу ЖКТ;
- устранить застой крови в нижних полых венах;
- предупредить появление пролежней.
Начинают зарядку с дыхательных упражнений. В первые три дня выполняют технику диафрагмального дыхания. Общее время на технику — не более 5 минут.
1. Этап
С 4 дня время зарядки увеличивают до 7 минут, включают грудное дыхание с попеременным подниманием ног в коленном суставе.
Зарядка для суставов и связок проводится до 3 раз в день, делают 2-3 повторения, потом их число увеличится до 10.
Упражнения:
- сгибание-разгибание рук в локтевом суставе;
- сгибание-разгибание ног в колене;
- сжимание и разжимание пальцев рук и стоп;
- вращения кистями рук и стопой;
- поочередное поднимание ног до угла в 45 градусов;
- разведение прямых ног, колен в стороны;
- напряжение-расслабление мышц спины;
- скольжение стопами по поверхности кушетки, вперед-назад попеременно.
2. Этап
Начинается спустя 30 дней после повреждения. Пациенту разрешают переворачиваться на живот.
Основные задачи этапа:
- подготовка тела к увеличению объема движений;
- укрепление мышечного корсета;
- нормализация кровообращения в костных и мышечных тканях;
- восстановление связочного аппарата.
Продолжительность занятий и количество повторов увеличивается. С каждым днем добавляется новое движение.
Виды упражнений:
- сгибание-разгибание рук в локтевом, затем в плечевом суставе, разведение в стороны;
- статическое напряжение мышц всего тела лежа на животе;
- «велосипед»;
- поочередное поднимание ноги и руки, лежа на животе;
- «ножницы» руками, ногами;
- поднимание головы в упоре лежа с опорой на локти;
- сгибание ног в колене и выпрямление вверх;
- отведение ног в разные стороны.
Упражнения должны чередоваться: динамическое-статическое-дыхательное.
3. Этап
Начинается спустя 2 месяца после травмы. Человеку позволяют менять положение вначале: полулежа, полусидя, затем разрешают сидеть, вставать. Постепенно выздоравливающий переходит на свободный режим.
Основные задачи этапа:
- улучшение координации;
- профилактика нарушений осанки («горба»);
- восстановление движений позвоночника;
- повышение реактивности организма.
Упражнения усложняются, разрабатывается отдельный комплекс для утренней гимнастики, для занятий в тренажерном зале. Зарядка проводится на гимнастическом коврике в положении на четвереньках, коленях.
4. Этап
На следующем этапе в процесс вовлекают движения с повышенной нагрузкой: с наклонами, приседаниями, с гантелями.
Длительность — 40-50 минут. Разрешаются недолгие пешие прогулки.
Физиотерапия
Применяют следующие методы:
- электрофорез (применяют кальций, витамин Д, новокаин) — насыщает ткани солями кальция, снимает боль, улучшает костный обмен;
- УВЧ — купирует болевой синдром, улучшает кровообращение;
- криотерапия — устраняет боль, запускает процессы регенерации;
- индуктометрия — снимает воспаление;
- массаж — улучшает питание и кровоснабжение тканей;
- магнитотерапия — ускоряет процессы регенерации.
Осложнения и последствия
Последствия компрессионного перелома позвоночника в грудном отделе проявляются вне зависимости от степени и тяжести травмы.
На это влияют следующие факторы:
- время обращения за помощью;
- соблюдение врачебных предписаний;
- особенности организма;
- качество лечения и реабилитации.
Осложнения могут появиться не сразу, а в течение нескольких дней или месяцев после повреждения.
Виды осложнений:
- В результате длительной неподвижности — пролежни, запоры, застойные явления.
- На фоне нестабильности 12 позвонка — дегенерация межпозвоночных дисков, остеохондроз, грыжи, паралич.
- Сужение межпозвоночного канала — нарушение чувствительности в ногах, руках, онемение, мышечные боли, паралич.
- Разрушение 12 позвонка, вследствие расхождений отростков — прогрессирующий грудной кифоз.
- Повреждение спинного мозга и двигательных корешков нервов — паралич, частичный или полный.
Прогноз выздоровления и профилактика
Если диагностирован легкий компрессионный перелом, то пациента ожидает благоприятный прогноз на выздоровление. Особенно, если были соблюдены все правила лечения и реабилитации. В других случаях восстановление происходит не в полном объеме.
Пациентам приходится ограничивать себя в нагрузках, соблюдать охранительный режим. Бывают смертельно опасные осложнения, поэтому больным необходимо регулярно делать рентген грудного отдела позвоночника.
В целях профилактики, требуется соблюдать осторожность при выполнении тяжелых работ, объективно оценивать свои физические возможности. В рацион следует включить продукты, богатые кальцием и другими микро и макро элементами, витамином Д.
Cамое главное — необходимо своевременно обращаться за врачебной помощью при заболеваниях опорно-двигательного аппарата и других внутренних органов.
Источник
Человеческий позвоночник – своеобразная ось, от состояния которой зависит работа всех органов и внутренних систем. Его устройство позволяет выдерживать повышенные нагрузки, амортизировать. Несмотря на достаточную прочность костной ткани, под воздействием внешних повреждений либо некоторых болезней она истончается, становиться хрупкой. Это является причиной достаточно распространенной травмы – компрессионного перелома поясничного отдела.
Причины травмы
Поясничный отдел состоит из пяти позвонков. В этой части столба они самые крупные, поскольку на них приходится самое большое давление. При компрессионном переломе происходит сжатие позвонков, они деформируются, сплющиваются, появляются трещины и разломы.

Причины повреждения делятся на две группы:
- травматическое воздействие;
- патологические процессы в организме.
В первом случае разрушение костных тканей позвоночного столба может возникнуть в результате ДТП, прыжка (падения) с высоты на прямые ноги либо ягодицы, ушиба о воду, производственной или спортивной травмы.
Поврежденным может оказаться любой сегмент:
- компрессионный перелом 1 поясничного позвонка встречается чаще всего. При своевременно начатой терапии имеет самый благоприятный прогноз на полное выздоровление, если нет повреждения осколками костного мозга или сопутствующего остеопороза;
- 2 позвонок страдает реже, травма сложна тем, что обычно при такой травме страдают соседние сегменты (первый и третий). Без лечения может привести к дестабилизации всего отдела;
- третий позвонок считается довольно стабильным, обычно травмируется при ударе непосредственно в область его расположения;
- 4 сегмент при травмах страдает редко, чаще ломается при проседании хрящей или компрессии второго и третьего позвонков;
- пятый в большинстве случаев разрушается вместе с крестцом при падении на ягодицы.
Помимо механических повреждений, позвоночник страдает от некоторых заболеваний. Так, остеохондроз провоцирует дистрофические изменения в межпозвоночных дисках и хрящах. Ткани не получают достаточного питания и воды, истончаются. Столб утрачивает амортизирующие свойства.
Остеопороз, а также дефицит кальция, других необходимых веществ, приводят к патологическим изменениям костей, которые теряют плотность. При этой патологии перелом может возникнуть в результате даже незначительной нагрузки, безопасной для здорового человека. Болезнь характерна для пожилых людей. Осложняется тем, что с годами в организме замедляются восстановительные процессы. Лечение проходит трудно, не всегда приносит 100% результат.
Внимание: компрессионный перелом позвоночника может произойти у онкологических больных или пациентов с туберкулезом костей!
К повреждению иногда приводят гормональные сбои в организме. В зону риска попадают женщины в период менопаузы.
Назначить курс лечения может только врач-травматолог, основываясь на данных лабораторных исследований.
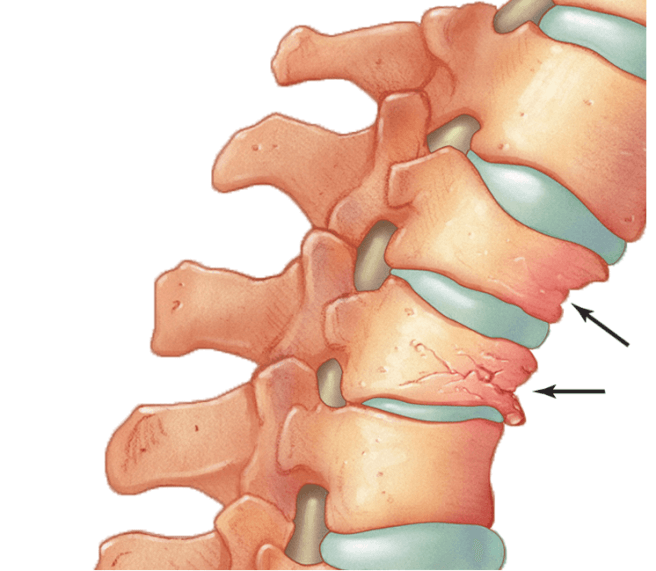
Диагностика
Чтобы как можно точнее определить характер и степень тяжести повреждения доктор тщательно изучает историю болезни пациента, проводит визуальный осмотр, анализирует жалобы больного.
Для компрессионного перелома поясничного отдела позвоночника характерна следующая симптоматика:
- сильная боль в спине, отдающая в ноги;
- затрудненность в движениях;
- отечность;
- онемение конечностей;
- тошнота;
- нарушение мочеиспускания;
- головные боли;
- краснота в поврежденной области;
- непроходимость кишечника.
Внимание: тяжелая травма может вызвать травматический шок, полный паралич нижней части туловища!
Перечисленные признаки характерны для механических повреждений. Если позвоночник пострадал из-за развития патологии, болезненность будет нарастать постепенно, по мере деформации сегментов.
Для подтверждения диагноза пациента направляют на:
- рентген;
- миелографию (для оценки состояния периферических нервов, спинного мозга);
- компьютерную томографию;
- МРТ.
Больным старше 50 лет может быть проведена денситометрия – процедура, выявляющая остеопороз.
Как определить степень тяжести перелома
Специалисты выделяют три степени тяжести травмы:
- 1 – диагностируется, когда высота позвонка уменьшена меньше чем наполовину. Такая травма хорошо поддается лечению;
- 2 степень предполагает разрушение сегмента на 50%;
- 3 степень характеризуется уменьшением позвонка более чем на 50%. Повреждение сопровождается неврологическими расстройствами.
Если перелом не имеет осложнений в виде травм спинного мозга, смещений, зажатия нервных корешков, его называют стабильным. Когда перечисленные дополнительные повреждения присутствуют – диагностируется нестабильный перелом.
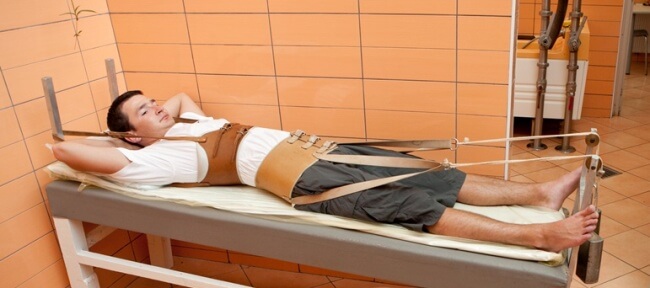
Лечение
Значимую роль в успешном лечении травмы играет грамотно оказанная первая помощь. Она заключается в правильной транспортировке пострадавшего в больницу.
Внимание: самолечение при переломе позвоночника недопустимо! Оно должно проходить под наблюдением врача.
Больного нужно положить на спину (так, чтобы она не выгибалась) на жесткие носилки, руки вытянуть вдоль туловища. Часто перекладывать, переворачивать травмированного человека нельзя – это может спровоцировать повреждение спинного мозга осколками костей.
Как лечат компрессионный перелом
Начальный этап терапии проходит в стационаре. Пациенту показан постельный режим, продолжительностью от 14 дней до трех месяцев, в зависимости от тяжести травмы, возраста пациента. У пожилых людей период восстановления обычно занимает больше времени.
Если перелом стабильный, не осложнённый проводится консервативное лечение, которое включает в себя:
- ношение специального корсета с постепенным увеличением активности;
- медикаментозное лечение;
- физиотерапию (процедуры начинают примерно через два месяца после получения травмы);
- массаж;
- ЛФК.
В более тяжелых случаях может потребоваться вытяжка позвоночного столба или оперативное вмешательство.
Питание при компрессионном переломе позвоночника поясничного отдела тоже требует коррекции. Нужно употреблять больше продуктов, содержащих в составе кальций, магний, цинк, витамины групп C, B, D, K.
В рацион надо включить:
- пшеничные отруби;
- печень;
- орехи;
- яйца;
- морскую рыбу;
- гречку;
- кукурузу;
- нешлифованный рис;
- облепиху;
- овсянку;
- киви;
- кисломолочные продукты.
Исключить из рациона надо продукты, которые способствуют вымыванию кальция, затрудняют пищеварение: сладости, полуфабрикаты, жирные блюда, газировки, алкоголь. Ограничить следует потребление кофе, арбузов, цитрусовых. Привычные напитки стоит заменить отваром шиповника.
Терапия лекарствами
Переломы позвоночника сопровождаются сильными болями, поэтому пациенту назначают обезболивающие препараты. Они никак не влияют на скорость выздоровления, но существенно облегчают состояние больного.
Чаще используют такие средства, как:
- Мовалис;
- Диклофенак;
- Кетопрофен;
- Аркоксиа;
- Найз и другие.
При необходимости бывает рекомендован прием иммуномодуляторов и витаминно-минеральных комплексов (например, Остео Санум, Витрум Остеомаг, Энджой NT).
Внимание: все препараты нужно принимать исключительно по назначению лечащего врача!
Во время лечения дома, если боль очень сильная, на поврежденное место можно прикладывать холод: 4 раза по 10 минут, с перерывами в 15 минут.
Ограничение физической активности
Соблюдение щадящего двигательного режима – основная составляющая часть терапии при переломах позвонков. После завершения строгого постельного режима для ограничения нагрузки применяют корсеты.
Эти ортопедические изделия бывают разных видов:
- полужесткие освобождают от нагрузки непосредственно поврежденные сегменты;
- жесткие обеспечивают полное расслабление мускулатуры спины. Они снабжены металлическими «ребрами».
А также существуют гипсовые корсеты, изготовленные по индивидуальному заказу с учетом индивидуальных анатомических особенностей человека.
Носить изделия нужно правильно:
- обязательно снимать корсет на ночь;
- не носить на голое тело (под него надо надевать майку);
- приспособление не должно препятствовать полноценному дыханию и кровообращению.
Выбор модели и регулировку корсета должен выполнять лечащий врач-травматолог. При легких травмах альтернативой этого изделия может стать бандаж.
Вертебропластика и кифопластика
В осложненных случаях требуется хирургическое вмешательство. Современные специалисты предпочитают использовать малоинвазивные методики лечения.
Такие, как:
- вертебопластика – процедура, во время которой внутрь разрушенного позвонка через небольшой прокол в теле пациента вводят специальный «цементирующий» раствор. Операция проходит под местным обезболиванием, ее эффективность достигает 90%;
- кифопластика помогает восстановить нормальную высоту сегмента. В разрушенный участок вводят своеобразный шарик, надувают его до нужных размеров, полость заполняют цементным составом.
Подобные вмешательства помогают предотвратить передавливание нервных корешков, травмирование спинного мозга, снижают болевые ощущения. Цель достигается путем снятия компрессии.
Хирургия
К консервативной операции прибегают, когда повреждения затронули нервные окончания, отломившиеся осколки пережимают мозг. В таком случае они удаляются. Если фрагменты крупные, их отсутствие повлечет за собой деформацию столба, позвонки заменяют имплантатами.
Данная манипуляция имеет вполне благоприятный прогноз на выздоровление, при условии соблюдения всех врачебных рекомендаций в реабилитационный период.
Как проводится массаж при компрессионном переломе
Массаж является важной частью восстановления функциональности позвоночника на всех этапах реабилитации. Техника его проведения зависит от фазы болезни.
На начальном этапе важно стабилизировать кровообращение, обмен веществ в поврежденных участках. Манипуляции начинают на второй день пребывания в стационаре во время процесса вытяжки столба.
Массажист действует мягко, без резких движений, разминая различные части тела:
- начинают обычно с проминания грудной клетки, включая растирания круговыми движениями межреберных пространств;
- легкие массажные действия проводят в области живота, чтобы тонизировать мышцы, стимулировать работу кишечника;
- с помощью поглаживаний, выжиманий мышечной массы разминают бедра, голени, икры, руки.
На втором этапе лечения (когда пациент находится в корсете) приступают к массажу непосредственно спины. Здесь также задействуют поглаживания, выжимания. Продолжают массаж грудины, мускулатуры конечностей, суставов.
Третий этап манипуляций начинается, когда больной перестает носить ортопедические устройства. Движения массажиста направлены на возвращение подвижности позвонков. Акцент делается непосредственно на травмированную область.
Интенсивность и методики проведения процедуры могут различаться в зависимости от степени тяжести, иных особенностей повреждения. Например, специалист может добавить щипковые воздействия, круговые растирания. Главное в этом процессе – высокая квалификация человека, который проводит массаж.
Назначить процедуру должен лечащий врач. Несмотря на высокую эффективность, она разрешена не всем.
Массаж противопоказан при отклонениях, как:
- болезни системы кроветворения;
- дерматологические патологии;
- тромбозы;
- воспалительный процесс в остром периоде;
- микротравмы в зоне воздействия;
- варикозное расширение вен;
- повышенная температура;
- скачки давления;
- тяжелые заболевания сердца (например, аневризма);
- отек Квинке;
- боли в животе.
Массаж во время реабилитации после компрессионного перелома позвоночника поясничного отдела необходимо сочетать с другими врачебными рекомендациями. Соблюдать их нужно в точности, чтобы избежать развития серьезных осложнений.
Осложнения
Последствия травмы бывают самыми разными, поскольку от здоровья позвоночного столба зависит полноценная работа всех органов и систем.
Среди возможных осложнений компрессионного перелома позвонков стоит выделить такие, как:
- ограниченность движений из-за защемления нервных корешков;
- гнойные очаги;
- потеря чувствительности отдельных участков тела;
- формирование горба;
- свищи;
- пролежни;
- сегментарная нестабильность;
- застойная пневмония (вследствие долгой неподвижности);
- нарушения мочеотведения;
- инфицирования;
- костные мозоли;
- отмирание тканей костей и сухожилий;
- хроническая боль;
- импотенция у мужчин, выпадение матки у женщин.
Среди поздних осложнений перелома распространены: остеохондроз, радикулит, формирование грыж межпозвоночных дисков.
Избежать негативных последствий помогает программа реабилитации, которую начинают после снятия с пациента удерживающего корсета.
Реабилитация
Продолжительность реабилитационного периода зависит от вида перелома, наличия осложнений, возраста пациента.
Комплекс мероприятий направлен на:
- полное восстановление функциональности;
- повышение качества жизни пациента;
- профилактирование гиподинамических процессов.
Начинают занятия физкультурой, физиопроцедуры только после окончательного сращивания поврежденных позвонков.
Современные методики и комплексы упражнений помогают улучшить кровоток, обращение лимфы, питание тканей.
Лечебная физкультура
Начинают тренировки с дыхательных упражнений, передвижений ног в положении «лежа», не отрывая стоп от поверхности. Поднимать одновременно обе ноги при компрессионном переломе позвоночника поясничного отдела нельзя – это повышает нагрузку на травмированную область.
Внимание: занятия должны проходить под контролем тренера ЛФК, их длительность не превышает 15 минут.
Спустя десять дней пациент приступает к тренировкам, направленным на укрепление мышечного корсета, подготовку к интенсивным нагрузкам.

Через полтора месяца после травмы гимнастику усложняют за счет упражнений на поднятие тяжестей. Затем постепенно переходят к заданиям из положения «стоя», чтобы восстановить толерантность позвоночного столба к вертикальным нагрузкам. Это могут быть махи ногами, приседы, перекатывания с носка на пятку.
Резкое увеличение нагрузки на неокрепшие сегменты запрещено. И также нельзя выполнять интенсивные повороты, наклоны, рывки, прыжки.
В каких случаях нельзя делать лечебную гимнастику
Противопоказаны занятия ЛФК пациентам, у которых наблюдаются:
- выраженная неврологическая симптоматика;
- не проходящие боли;
- повышенная температура тела.
Прервать тренировки следует, если у человека после них развивается астенический синдром. Состояние характеризуется повышенной утомляемостью, постоянным недомоганием.
Магнитотерапия
Из физиопроцедур для ускорения восстановления после перелома позвоночника часто рекомендуют курс магнитотерапии.
Под воздействием магнитного поля:
- снижается болезненность;
- пропадает отечность;
- исчезают мышечные спазмы;
- укрепляются ткани костей и хрящей.
Основная масса пациентов отмечает общее улучшение состояния после лечения «магнитами». Противопоказаниями к процедуре являются:
- беременность;
- развитие новообразований;
- гипертиреоз;
- наличие кардиостимулятора;
- открытая фо?
