Выравнивания ног перелом операция


Металлоостеосинтез перелома голени пластиной
Перелом голени довольно распространенная травма, причиной которой может быть и автокатастрофа, падение, спортивная травма. Травма большеберцовой кости иногда осложняется смещением, осколками, повреждением кожи (открытый перелом), а также переломом малоберцовой кости. В зависимости от вида перелома (со смещением или без него, с отломками или без отломков) одним из способов лечения является установка пластины при переломе голени.
Малоберцовая кость, чаще всего, не подлежит целенаправленному лечению, так как опорной костью является большеберцовая кость голени. После вправления большеберцовой малоберцовая кость выравнивается и фиксируется гипсом после операции на большеберцовой.
Наркоз при операции

Перелом голени со смещением
Перед проведением оперативного вмешательства по поводу металлоостеосинтеза голени, рекомендуется несколько дней подержать пострадавшего на скелетном вытяжении. Конструкция скелетного вытяжения представляет собой проведение спицы Илизарова через пяточную кость, ней на леске крепится груз в несколько килограмм. Такое вытяжение проводится под местной анестезией и позволяет постепенно вправить перелом.

Скелетное вытяжение при переломе голени со смещением
Сама операция проводится под общим наркозом либо с помощью спинномозговой анестезии. Выбор вида наркоза зависит от сложности операции, ее предполагаемой длительности, от общего состояния здоровья больного.
Как выбрать пластину
Какие пластины ставят при переломах голени? Металлические имплантаты, использующиеся для металлоостеосинтеза в травматологии, изготавливаются из титана, который не вызывает аллергических реакций. Крайне редко может появиться аллергия, начинает развиваться процесс отторжения имплантата, и его приходиться удалять.
На кости уже успевает нарасти небольшая костная мозоль, которая удерживает место перелома. Дальнейшее лечение следует проводить в гипсе до полной консолидации (сращение) перелома.

Синтез перелома голени и коленного сустава пластиной
При выборе пластины на голень при переломе травматолог учитывает локализацию перелома. От этого будет зависеть толщина пластины, ее вид и длина. Если перелом большеберцовой кости находится в средней трети, то пластину можно взять толстую и прямую.
Перелом, который заходит на суставную часть голени предполагает выбор пластины с одним широким концом. При этом толщина пластины немного тоньше, чтобы была возможность скорректировать ее форму для плотного прилегания к кости.
Виды пластин:
| Толстые пластины | Такие пластины применяются для синтеза голени в местах, где требуется прочная фиксация (средняя треть, коленный сустав). Также отдается предпочтение такой пластине при большой массе тела пациента или для спортсменов |
Толстая пластина при переломе голени с заходом на надколенник |
| Тонкая пластина | Тонкая пластина используется при переломах с малым количеством отломков или при прямых переломах с небольшим смещением. При этом учитывается вес больного и объем мышечной массы голени (пластина и шурупы не должны торчать из-под кожи) |
Тонкая пластина |
| Т- и Г-образные пластины | Такие пластины предназначены для остеосинтеза голени в верхней и нижней трети голени с заходом на сустав с небольшим количеством отломков |
Г-образная пластина |
Т-образная платина |
Проведение металлоостеосинтеза
Операция с пластиной при переломе голени со смещением проводиться в несколько этапов:
- скрытие места перелома;
- очистка места перелома от сгустков крови, мягких тканей и костных отломков, которые мешают вправлению костей;
- металлостеосинтез (установка пластины и фиксация ее шурупами);
- рентгеновский снимок для контроля;
- послойное ушивание раны;
- наложение гипсовой лангеты.
В процессе операции операционное поле промывается несколько раз, чтобы в открытые ткани не попала инфекция. Вдоль пластины укладывается резиновый или трубчатый дренаж, который позволяет выводить из раны скопившуюся кровь (предотвращение образования гематомы). На операционную рану накладывается стерильная повязка.

Металлоостеосинтез большеберцовой кости пластиной
Цена операции зависит от сложности перелома, от выбранного наркоза, а также от вида пластины, которая будет использована.
Послеоперационный уход
Первую перевязку рекомендуется делать через сутки после операции. В течение нескольких (3-5) дней больной должен находиться в лежачем положении, нога должна быть на возвышенности. Но нога не должна быть постоянно обездвижена, так могут образоваться пролежни – ногу можно немного поворачивать и менять ее положение. Небольшой поворот в голеностопном суставе позволяет избавиться от контрактуры.
Пока больной лежит, с первого дня назначается дыхательная гимнастика, чтобы не развилась пневмония. Со 2-3 дня массажист проводит общеукрепляющий массаж и разработку суставов здоровой конечности, а также щадящая разработка суставов оперированной конечности. При нормальном не осложненном течении процесса заживления вставать можно на 2-3 сутки, но нагружать конечность нельзя.
Рекомендация! Если гипс после операции доктор не накладывать, то становиться на нее можно только на 5-6 день и только с костылями
Швы снимаются на 12-14 сутки после операции. Перемещение дозволено только при помощи костылей.

Гипс при переломе голени
Для скорейшего восстановления тонуса мышц и работоспособности конечности на 4-5 неделе после операции назначается разработка конечности в бассейне. Это помогает восстановить кровоток и лимфоток в оперированной конечности, а также в щадящем режиме увеличить амплитуду движений в суставах (инструкция по физиотерапии индивидуальна для каждого пациента).
При стойкой консолидации перелома разрешается ходить без костылей, но сильно нагружать ногу нельзя. Полное восстановление конечности наступает через 10-12 месяцев.
Удаление пластины
Даже титановая гипоаллергенная конструкция все равно считается инородным телом. А инородные тела подлежат удалению. Как только на месте перелома образовалась прочная костная мозоль, травматолог назначает плановую операцию по удалению пластины при переломах голени.
Через какое время удаляется пластина?
Когда снимать пластину после перелома голени?
При нормальном течении заживления снять пластины после перелома голени рекомендуется примерно через год после ее установки, но есть определенные нюансы, которые вынуждают удалить металлоконструкцию раньше:
- отторжение металла, из которого изготовлена пластина;
- образование ложного сустава;
- неправильное срастание перелома;
- костная мозоль не образуется;
- перелом пластины или шурупа;
- нагноение места перелома;
- миграция шурупов;
- ненадежная фиксация.
Эти причины являются не только показанием к операции по удалению пластины. Также при нагноении еще и предполагается длительный курс лечения поврежденных мягких тканей или даже кости.
На фото видно, как пластина вросла в кость:

Снятие пластины после перелома голени
Когда пластина не удаляется?
В случае, если прошло более 3 лет после установки пластины, а пациент не обратился к травматологу, то возможны варианты оставления пластины в голени:
- слишком глубокое врастание металлоконструкции в толщу кости;
- возраст пациента (после 80 лет не рекомендуется делать повторные операции);
- близкое размещение сосудисто-нервного пучка к месту перелома.
Последняя указанная причина может нанести больше вреда, чем пользы. Если врач случайно повредит этот пучок, может привести к обильному кровотечению и потере чувствительности в конечности.
Реабилитация после удаления пластины
Удаление пластины после перелома голени менее травматична, чем ее установка. Но это все-таки операция, во время которой также может повреждаться кость (очищение от костной мозоли места крепления пластины и шурупов). А значит, место перелома снова ослаблено.

Реабилитация после перелома голени
Гипс не понадобится, но снизить физические нагрузки на больную ногу рекомендуется. Возобновлять привычные нагрузки на ногу нужно постепенно. Например, бегать кросс на 10 километров сразу не нужно. Если бегуну нужно быстро вернуться к привычному ритму тренировок, то лучше начать с разминок и коротких пробежек. А также не следует пренебрегать массажем и ЛФК (см. также С какой целью и как проводится реабилитация после перелома голени.)
Видео в этой статье показывает некоторые принципы быстрого восстановления после перелома голени:
Источник
Сегодня трудно найти человека, полностью довольного своими ногами. Как и совершенная форма носа, совершенные ноги даны единицам, и это приносит немало расстройств не только женщинам, но и мужчинам. Особенно досаждают кривые ноги. Люди готовы смириться даже с короткими, но только не с похожими на скобки ногами, и согласны перенести ради исправления их кривизны даже сложную дорогостоящую операцию. Всегда ли оправданно операционное выпрямление ног?
Для операции по выпрямлению ног нужны серьезные основания
Операционное выпрямление ног – как это происходит
Показанием для коррекции ног являются:
- костные дисплазии ног;
- укорочения конечностей после травмы;
- выраженные вальгусные или варусные деформации;
- плоскостопие с вальгусной деформацией стопы.
Медицинскую операцию по исправлению кривизны конечностей назначают с целями предотвращения развития артроза коленных, голеностопных и стопных суставов и сохранения двигательных функций в будущем.
В остальных случаях ортопедию, связанную с коррекцией формы ног, следует рассматривать как косметическую.
Прежде чем решаться на операцию, нужно определить, действительно ли ноги настолько кривые, что нет иного выхода, кроме оперативного.
Типы кривизны ног: ложная и истинная кривизна
Для определения типа кривизны проведите несложный тест:
Разные типы кривизны ног
- Встаньте перед зеркалом ровно, выпрямив ноги и соединив вместе колени и пятки стоп, слегка разведя наружу носки.
- В идеале внутренняя часть колен, икры голеней и пятки должны без усилий соприкасаться, и между ними не должно оставаться промежутков.
- Если при соединенных вместе стопах колени не смыкаются, и между ногами образуется внутренний веретенообразный контур, то это О-образная или варусная деформация.
- Если, наоборот, не смыкаются стопы при соединенных коленях, а наружный контур ног напоминает букву Х, то это вальгусная деформация.
- Кривизна ног, вызванная нарушенной соосностью костей, называется истинной.
- Есть еще такое понятие, как ложная кривизна: ноги выглядят кривыми не из-за нарушения соосности бедренной и большеберцевой кости, а из-за дефектов мягких тканей голени:
- плохо развитые мышцы;
- нетипичное крепление икроножной мышцы:
Наиболее благоприятно положение мышцы ближе к внутренней поверхности голени. Наружное расположение создает визуальный эффект кривизны.
Как избежать ортопедической операции
В большинстве случаев кривизну ног даже при слабых и умеренных деформациях ног можно устранить либо значительно уменьшить при помощи упражнений для голени и бедер:
- ежедневного бега;
- подъемов с пятки на носок;
- приседаний;
- упражнений на велотренажере и т.д.
Скорректировать форму голени и исправить кривизну можно также при помощи куропластики – пластической операции, при котором в мягкие ткани вставляется силиконовый имплантат. Хоть это очень дорогая операция (от 80 000 до 200 000 руб), она гораздо менее травматична и требует меньшего срока реабилитации.
Изменить форму ноги можно и при помощи пластической операции
Для сравнения: стоимость операционной коррекции ног на аппарате Илизарова – от 40 до 100 тыс. руб.Более щадящий способ (и чуть менее дорогой) – липофилинг – это перекачка собственного жира пациента в голень из других участков тела (стоимость – от 80 до 150 тыс. руб.).
Липофилинг – это пересадка жира в голень из другой части тела
Но данный метод подойдет при незначительном искривлении и исключительно тем, у кого есть запасные жировые депо.И еще: незначительный дефект лучше все же попытаться исправить в тренажерном зале, чем прибегать к дорогому и не дающему гарантии способу (жир – категория обтекаемая и ненадежная).
Уменьшить визуально кривизну ног можно их правильной постановкой. Присмотритесь к тому, как вы стоите и ходите:
- не поворачиваете ли носки ног внутрь,
- не сгибаете ли ноги в коленях и т.д.
Типы операций по корректировке ног
Если решение об операции все-таки принято, то вы должны выбрать метод операции. Сегодня ортопедические операции выполняют следующими методами:
- наружной фиксацией,
- внутренней фиксацией,
- комбинированными способами.
При наружной фиксации долгое время придется ходить со специальным приспособлением на ногах – аппаратом Илизарова.
При этом способе выпрямления на ногах несколько месяцев носится аппарат Илизарова
При внутренней фиксации в кость вставляется стержень.Несмотря на то, что стержневой способ позволяет несколько сократить время коррекции, он более травматичный, так как при нем необходима еще одна операция для извлечения стержня.Комбинированный метод применяют в сложных случаях, когда необходимо выпрямление и бедра, и голени.
Возможна ли экспресс-коррекция?
Идя на операцию, знайте, что никаких экспресс-методов, несмотря на обещания и заверения не существует:
Коррекция ног, как и удлинение, основывается на предварительном иссечении костей и последующей регенерации, а это, как известно, процесс длительный:
- Наращение одного сантиметра костной ткани требует в среднем одного месяца при благоприятных условиях, а для коррекции кривизны порой необходимо рубцевание в 4 – 6 см.
- После снятия наружного аппарата или извлечения стержня следует иммобилизация с наложением лангеты на срок до четырех месяцев.
Разумеется, все случаи индивидуальны, зависящие от степени кривизны и способов репозиции:
- При угловой коррекции, например, возможен неполный надрез кости, что сокращает время исправления дефекта.
- Коррекции, сопровождающиеся смещением кости или ее дистракцией, а также комбинации методов занимают больший период время.
Коррекция формы ноги на аппарате Илизарова
В основном отечественные ортопеды работают на аппарате Илизарова, приспособленного на выполнение следующих операций:
- удлинение конечности;
- исправление угловой деформации;
- медиализация;
- устранение ротационного смещения;
Иногда на аппарате Илизарова производят еще одну операцию – коррекцию положения выступающей головки малоберцовой кости, но так как это происходит методом удлинения конечности, не будем ее отдельно выделять.
Как проходит выпрямление ног
Так происходит установка аппарата на ногу
- Через просверленные отверстия внизу и вверху голени проводятся спицы.
- Спицы прочно фиксируют кольцами аппарата.
- Производится рассечение кости- при помощи ортопедического долота пробивают отверстия в самых прочных участках, затем кость ломают или надламывают.
- Накладываются швы.
- В процессе коррекции, начинающейся через неделю после операции, одним из трех методов (угловым, медиальным, ротационным) либо их комбинацией выполняют постепенную репозицию костей по смоделированной на компьютере модели:
- Использование компьютера позволяет провести коррекцию формы ноги с большой точностью.
- Весь период коррекции, который в среднем занимает четыре месяца, аппарат находится на ноге. С ним можно ходить без костылей и заниматься повседневными делами, правда вес аппарата и спицы, травмирующие кожу, создают много неудобств.
- Аппарат снимается по решению хирурга, после того как рентген подтвердит достаточную плотность костного рубца.
- После снятия аппарата происходит фиксация ноги ортезом:
- в этот период придется походить с костылями или на ходунках;
- нагрузку на ногу нужно увеличивать медленно при помощи реабилитационных упражнений.
Рассмотрим примеры коррекционных операций на аппарате Илизарова.
Чаще всего к ортопеду обращаются для исправления варусной (О-образной) кривизны ног.
Х-образные (вальгусные) деформации составляют менее 10 % в ортопедической практике, и обратившиеся по их поводу к врачам пациенты – в основном мужчины. Поводом для операции становятся обычно такие дефекты, которые невозможно скрыть под брюками.
Выпрямление ног угловой коррекцией
Эта методика самая простая:
Схема угловой коррекции большеберцовой кости
Кость надрезается и поворачивается под углом до выравнивания:
- При О-образной форме ног надрез большеберцовой кости производится от внутренней стороны голени, и сама кость поворачивается наружу.
- При Х-образной форме – надрез делается от наружной стороны, а кость поворачивается вовнутрь.
- Технически это осуществляется односторонней дистракцией:
- подкручивание болтов идет только с внутренней стороны при О-образной кривизне, и только с наружной – при Х-образной.
Если кривизна ноги большая, то пересечение кости делается полное.
Коррекция при помощи медиального смещения
- Нижний фрагмент кости смещается при варусной деформации вовнутрь, при вальгусной – кнаружи.
- Для достижения лучшего результата можно комбинировать угловую и медиальную коррекцию, медиальное смещение с удлинением.
Схема медиального смещения большеберцовой кости
Выпрямление ноги путем ротации
Этот вид коррекции производится редко и только при выраженной ротации и асимметрии ног.Наружная или внутренняя ротация (поворот кости вокруг собственной оси) может быть на одной или обеих конечностях и сопровождаться варусной или вальгусной деформацией.
Обычно ротацию устраняют попутно во время операции по устранению кривизны ног, при этом кость постепенно, также ротацией, но в обратном направлении, возвращают на место.
Так выглядят операционное выправление ног «на бумаге». В жизни все намного сложнее и болезненней. Поэтому запаситесь терпением, мужеством и обезболивающими, помня, что красота (да и здоровье), требуют порой жертв, но эти жертвы должны быть оправданы.
Видео: Кривые ноги
Источник
Техника лечения переломов ноги вытяжением
а) Показания для лечения перелома ноги вытяжением:
– Относительные показания: временная иммобилизация перелома, предотвращающая укорочение кости.
– Противопоказания: неконтактный пациент, нарушения сознания.
– Альтернативные операции: первичная фиксация кости; внешняя фиксация; использование только иммобилизации гипсовой повязкой.
б) Предоперационная подготовка. Предоперационное обследование: оценка функции конечности, чувствительности и кровоснабжения.
в) Специфические риски, информированное согласие пациента:
– Смещение
– Спицевой остеомиелит
– Изменение метода лечения
г) Обезболивание. Местное обезболивание.
д) Положение пациента. Лежа на спине, кровать для вытяжения, адекватное шинирование.
е) Оперативный доступ. Зависит от выбранного места.
ж) Этапы операции:
– Вытяжение бедра
– Вытяжение за пяточную кость
– Вытяжение за локтевой отросток
– Вытяжение за большеберцовую кость
– Введение спицы Киршнера
– Применение дуги для скелетного вытяжения Велера
– Направление тяги для вытяжения за большеберцовую кость
– Расположение для лечения скелетным вытяжением
– Расположение для вытяжения за пяточную кость
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Всегда проводите спицу для вытяжения от «опасной» (относительно повреждения нервов или сосудов) к «безопасной» стороне.
– У детей всегда прикладывайте тягу под контролем усилителя рентгеновского изображения (позволяет избежать повреждения эпифизарной пластины роста).
– Направление тяги всегда соответствует продольной оси конечности.
– Предупреждение: избегайте неправильного поворота.
и) Меры при специфических осложнениях. Инфекция спицевого хода: удалите спицу/стержень, возможен кюретаж и хирургическая обработка спицевого хода, открытое ведение раны; введите бусины с антибиотиком.
к) Послеоперационный уход при лечении перелома вытяжением:
– Медицинский уход: ежедневный клинический и, возможно, рентгенологический контроль положения перелома и осмотр мест выхода спиц.
– Активизация: после изменения метода лечения.
– Физиотерапия: немедленно для всех неиммобилизированных частей конечности.
– Период нетрудоспособности: зависит от общей ситуации.
л) Этапы и техника лечения переломов ноги вытяжением:
1. Вытяжение бедра
2. Вытяжение за пяточную кость
3. Вытяжение за локтевой отросток
4. Вытяжение за большеберцовую кость
5. Введение спицы Киршнера
6. Применение дуги Велера для скелетного вытяжения
7. Направление тяги для вытяжения за большеберцовую кость
8. Расположение для лечения скелетным вытяжением
9. Расположение для вытяжения за пяточную кость
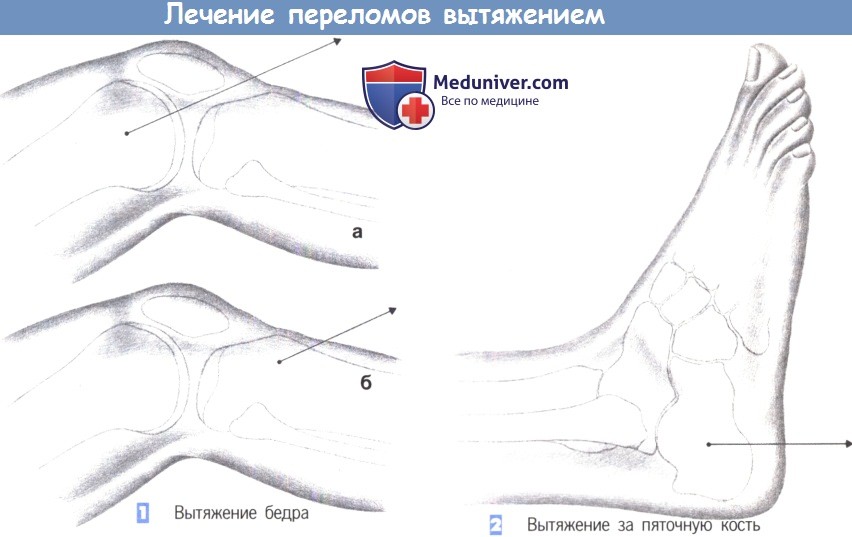
1. Вытяжение бедра. Вытяжение за надмыщелки бедра: обеспечивает непрерывное вытяжение при вертлужных переломах, переломах таза со смещением, вправленных вывихах бедра и переломах бедра у детей, начиная с трехлетнего возраста. Операция включает введение спицы Киршнера или стержня Штейнманна проксимальнее уровня верхнего края надколенника. Направление сверления – от медиальной к латеральной поверхности обеспечивает безопасность сосудов в бедренно-подколенном канале (а). Вытяжение за большеберцовую кость: показано для кратковременного дооперационного вытяжения переломов в области диафиза и шейки бедренной кости.
Выполняется широкая инфильтрация местным анестетиком площадки на латеральной поверхности большеберцовой кости, на 2 см кпереди от головки малоберцовой кости. Затем выполняется маленький прокол на 2 см кпереди от головки малоберцовой кости. Спица Киршнера или стержень Штейнманна вводится путем сверления, направленного от латеральной к медиальной поверхности, для защиты малоберцового нерва. Вес груза для вытяжения составляет 10-15% от массы тела пациента (б).
2. Вытяжение за пяточную кость. Применяется для лечения вытяжением переломов голени. Местноанестезирующее средство инфильтрируется по медиальной и латеральной стороне пяточной кости. Спица Киршнера или стержень Штейнманна вводится через медиальный прокол в латеральном направлении под прямым углом к продольной оси голени и параллельно земле. Сверление, направленное от медиальной к латеральной поверхности позволяет избежать повреждения задней большеберцовой артерии.
Это основное правило для любого лечения вытяжением – сверлить от «опасной» к «безопасной» стороне, учитывая, что тракционной спицей легче управлять в месте ее входа. Спица натягивается после приложения груза для вытяжения и скобы Велера. Масса груза для вытяжения составляет около 5% от массы тела пациента.
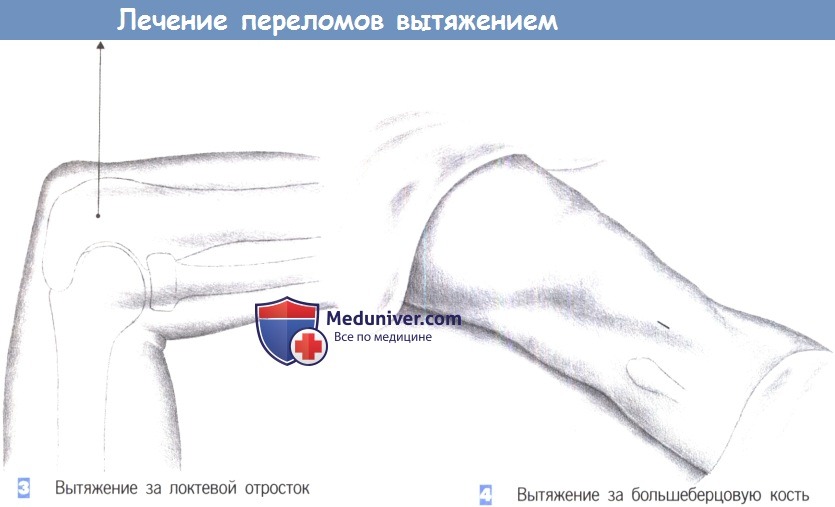
3. Вытяжение за локтевой отросток. Служит для лечения вытяжением переломов плеча у прикованных к постели пациентов. Спица Киршнера вводится под местным обезболиванием от локтевой к лучевой стороне (защита локтевого нерва), на 2 см дистальнее верхушки локтевого отростка при согнутом под углом 90° локте и немного пронированном предплечье. Тяга направлена непосредственно вверх (выше уровня головы) и соответствует продольной оси плечевой кости. Масса груза для вытяжения составляет около 2,5% от массы тела пациента.
4. Вытяжение за большеберцовую кость. Вытяжение за большеберцовую кость начинается с введения местного анестетика в область над латеральной поверхностью большеберцовой кости на 2 см кпереди от головки малоберцовой кости. Медиальная поверхность также должна быть обезболена. Надкостница площадки большеберцовой кости обнажается через небольшой разрез.

5. Введение спицы Киршнера. Спица Киршнера просверливается с латеральной стороны в медиальную (предупреждение: помните о малоберцовом нерве). Разрез с противоположной стороны над концом спицы Киршнера, выполненный прежде, чем спица покажется наружу, помогает избежать разрыва кожи.
6. Применение дуги Белера для скелетного вытяжения. После симметричного введения спицы накладывается дуга для скелетного вытяжения Белера, после чего спица жестко фиксируется к скобе и натягивается путем закручивания винта скобы.
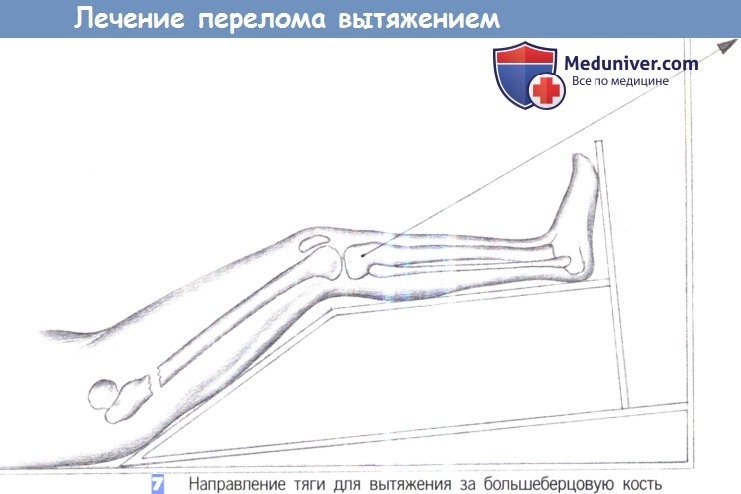
7. Направление тяги для вытяжения за большеберцовую кость. Нога помещается на шину, и в соответствии с продольной осью бедренной кости прикладывается вытяжение. Вытяжение через коленный сустав должно применяться только в течение короткого периода времени, чтобы не перегрузить связочный аппарат. Если требуется более длительное вытяжение, обязательно нужно перейти к вытяжению за надмыщелки бедра.
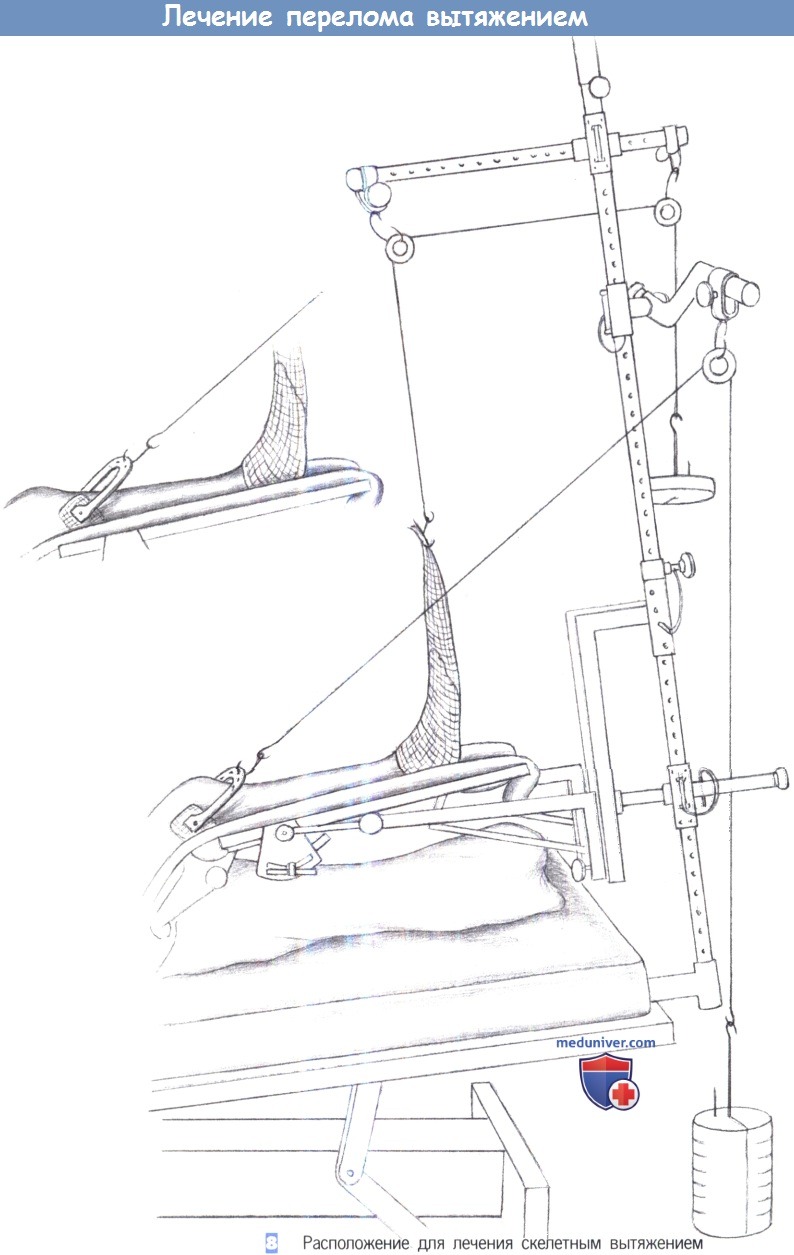
8. Расположение для лечения скелетным вытяжением. Чтобы достигнуть хорошего результата вытяжения, колено должно быть согнуто на 150-160°, что обеспечивается регулировкой шины для вытяжения. Контрактуры типа отвислой стопы можно избежать, надевая на стопу трубчатый бинт и прикладывая к нему тягу вдоль оси стопы. При каждом обходе палаты оценивается и регистрируется положение ноги, состояние вращательного и осевого выравнивания, чувствительность и кровоснабжение конечности, а также состояние ее кожных покровов.
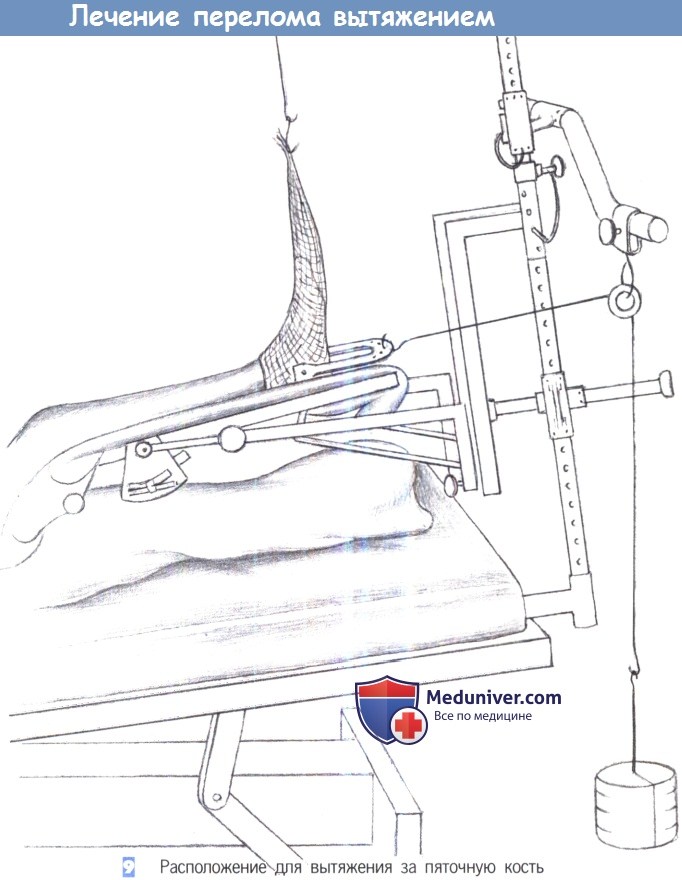
9. Расположение для вытяжения за пяточную кость. Вытяжение за пятку производится грузом с массой 5% от массы тела пациента. Трубчатый бинт на стопе с грузом массой 1 кг служит для профилактики контрактуры типа отвислой стопы. При каждом обходе палаты оценивается и регистрируется положение ноги, чувствительность и кровоснабжение конечности, а также состояние ее кожных покровов.
– Также рекомендуем “Этапы и техника забора подвздошной кости для пересадки”
Оглавление темы “Этапы и техника операций”:
- Этапы и техника тромбэктомии из бедренной вены
- Этапы и техника операции при варикозе на ногах
- Этапы и техника формирования артериовенозной фистулы (диализного шунта)
- Этапы и техника ампутации пальца кисти, стопы
- Этапы и техника ампутации ноги ниже колена
- Этапы и техника ампутации ноги выше колена
- Техника лечения переломов ноги вытяжением
- Этапы и техника забора подвздошной кости для пересадки
- Этапы и техника операции при гнойном артрите коленного сустава
- Этапы и техника фасциотомии на голени
Источник




