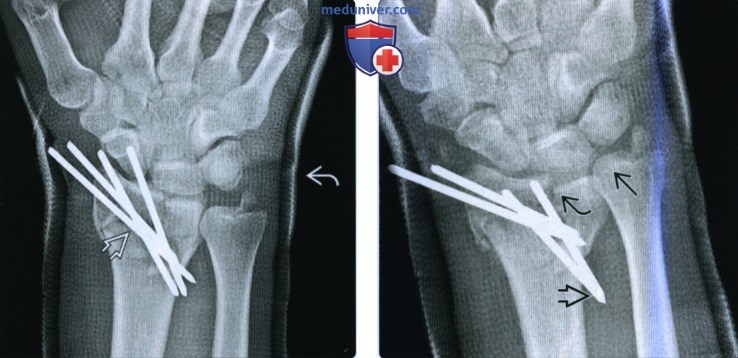
Аппарат илизарова при переломе лучевой кости в типичном месте
Автором создания этого уникального по своему действию приспособления является отечественный хирург-травматолог Г. А. Илизаров.
Представляет собой соединенные особым образом 4 металлические спицы, которые крепятся к 2 кольцам и снабжаются двигающимися штангами.
В наши дни аппарат производят из титановых сплавов.
В статье вы узнаете, для чего применяется аппарат Илизарова, сколько его необходимо носить и как разрабатывается рука после снятия.
Показания к применению
Аппарат Илизарова нашел применение в различных областях медицины. Он используется для лечения:
- Коррекции аномалий развития;
- Искривления костей;
- Исправления неправильно сросшейся кости после перелома;
- Заболеваний опорно-двигательного аппарата;
- Болезней суставов;
- Патологии мышечно-сухожильной системы;
- Рахита и др.
На руке аппарат Илизарова чаще всего устанавливается для удлинения или укорочения костей, изменения их формы, сращивания отломков.
Он незаменим в тех случаях, когда части кости при травме разошлись в разные стороны, а мышцы зафиксировали их в этом состоянии.
Не обойтись без аппарата Илизарова и при сложном переломе руки со смещением. Он также отлично помогает при коррекции образования ложных суставов.
Установка аппарата Илизарова на руке
Обычно аппарат устанавливается на достаточно долгий срок (подробнее про сроки ниже), продолжительность которого устанавливает лечащий врач. Устройство крепится на руке с помощью спиц, которые пропускаются в просверленные отверстия в кости. Пациент при этом находится в состоянии общего или местного наркоза.
 Спицы скрещиваются под углом в 90 градусов и фиксируются на кольце. Гайками отмечается необходимая длина. Впоследствии врач каждый день проверяет и заново регулирует нужную длину.
Спицы скрещиваются под углом в 90 градусов и фиксируются на кольце. Гайками отмечается необходимая длина. Впоследствии врач каждый день проверяет и заново регулирует нужную длину.
Штанги, которые находятся между кольцами аппарата, предназначены для контроля за развитием роста и восстановления кости, ее положением и точностью сопоставления отломков.
При помощи аппарата Илизарова отломки кости плотно прилегают друг к другу. Устройство не позволяет им расходиться, так как фиксирует фрагменты.
Количество колец в приспособлении бывает различным. Это сложный аппарат, поэтому лечение должно проводиться только под контролем профильного специалиста.
Требования к уходу за пациентом
При установке аппарата Илизарова требуется постоянное наблюдение за состоянием пациента и его регулярное обследование.
При ношении устройства возможно развитие инфекционного процесса. Поэтому необходимо обеззараживание его поверхностей и соблюдение асептических условий. Дезинфекция спиц производится при помощи спиртового раствора. Нужно протирать их не только по всей длине, но и обрабатывать кожу в местах соприкосновения с ними. Для предотвращения бактериального заражения сверху устройство накрывается повязкой, которая плотно закрепляется.
 Следует также учитывать, что процесс изменения костей бывает достаточно болезненным, поэтому требуется поддержка лечения пациента антибиотиками, противовоспалительными и обезболивающими препаратами.
Следует также учитывать, что процесс изменения костей бывает достаточно болезненным, поэтому требуется поддержка лечения пациента антибиотиками, противовоспалительными и обезболивающими препаратами.
Рука при фиксации в первые дни сильно отекает, краснеет, в это время может также наблюдаться повышение местной температуры.
Если происходит общий подъем температуры, отмечается головная боль, сильное недомогание, головокружение, повышенная кровоточивость в местах креплений, то следует принять неотложные меры.
Тогда необходимо удаление аппарата и проведение восстановительного лечения, после которого врач решает вопрос о новой его фиксации устройства. Речь в этом случае может идти о возникновении абсцесса или присоединении инфекции.
Важным мероприятием является профилактика развития остеомиелита верхней конечности. Он может возникнуть в результате:
- Попадания инфекции;
- Повреждения кости при установке;
- Ошибок при фиксации;
- Воспаления;
- Неправильного ухода и др.
Требуется не только контроль за самочувствием пациента во время ношения аппарата, но и регуляция процесса его установки опытным специалистом для предотвращения осложнений.
Кроме того, следует учитывать дискомфорт, недомогание и неприятные ощущения в месте фиксации устройства. Даже при наличии медикаментозной коррекции полностью освободиться от них бывает сложно. Поэтому у пациента может наблюдаться снижение настроения, раздражительность и бессонница. В этих случаях показано применение седативных средств, транквилизаторов, фитотерапии, а также снотворных препаратов.
Преимущества и недостатки применения аппарата Илизарова
К основным достоинствам этого метода лечения можно отнести:
- Надежность;
- Возможность коррекции тяжелых травм со смещением костей и наличием оскольчатых повреждений;
- Предотвращение неправильного сращивания костей;
- Исправление диспропорций верхних конечностей;
- Восстановление функции суставов и положения руки по отношению к плечу;
- Сокращение сроков реабилитации после травм;
- Возможность коррекции дефектов, не излечиваемых другими способами.

Недостатки:
- Необходимость применения анестезии;
- Пребывание в стационаре;
- Неудобство и дискомфорт для пациента;
- Потребность в постоянном уходе;
- Регулярное прохождение рентгеновского обследования;
- Возможность занесения инфекции;
- Остающиеся следы после снятия.
Сроки ношения и снятие
 При лечении травм и заболеваний верхней конечности срок обязательного ношения аппарата Илизарова составляет около 30 дней.
При лечении травм и заболеваний верхней конечности срок обязательного ношения аппарата Илизарова составляет около 30 дней.
При значительных повреждениях или исправлении врожденных аномалий он может быть продлен и до 90 дней.
Снятие аппарата Илизарова с руки проходит под местным наркозом в случае наличия болевых ощущений.
Если пациент чувствует себя хорошо и врач принимает соответствующее решение, то удаление устройства может быть проведено и без анестезии.
При этом спицы вынимаются из мест фиксации, рану обрабатывают обеззараживающими веществами, и на нее накладывается стерильная повязка.
После удаления устройства рука помещается в гипс и проводится полная ее иммобилизация. Повязку снимают только после полного восстановления состояния и функций руки.
Последствия и реабилитация после аппарата Илизарова
После того как аппарат будет снят, пациенту для полного выздоровления требуется обязательный период реабилитации. В это время необходимы:
- Массаж;
- Физиотерапия;
- Лечебная физкультура;
- Дозированные нагрузки;
- Плавание и пр.
Такие меры позволяют развить мышцы, укрепить связки и активизировать кровоснабжение тканей. Это очень важно для полноценного восстановления функций и моторики руки.
Желательно, чтобы конечность привыкала к постоянным нагрузкам для полноценного восстановления объема движений и устранения болевых ощущений.
При несоблюдении требований врача могут возникнуть осложнения. В тех случаях, когда отек не спадает или верхняя конечность опухла еще сильнее, необходимо срочно обратиться к врачу. Осложнения могут быть следствием сосудистой реакции, воспалительного процесса или попадания инфекции.
Как снять отек руки после перелома лучевой кости можно прочитать здесь.
Источник
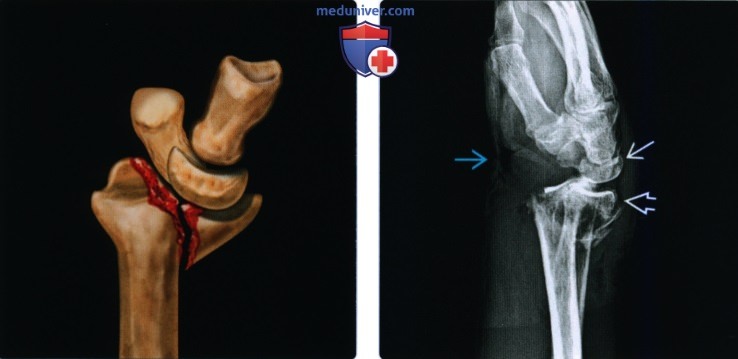
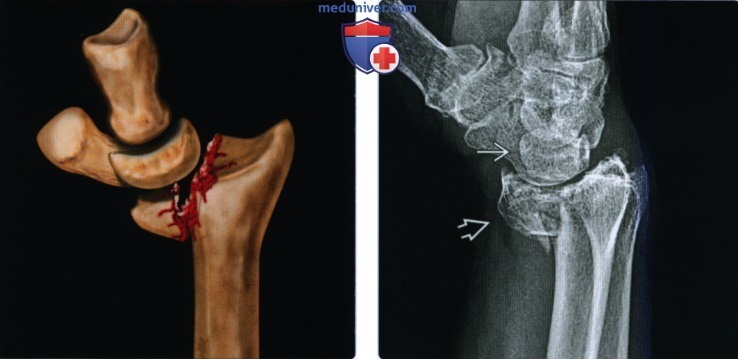
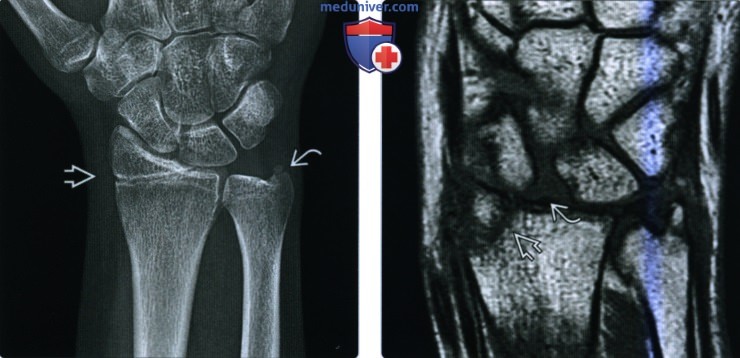
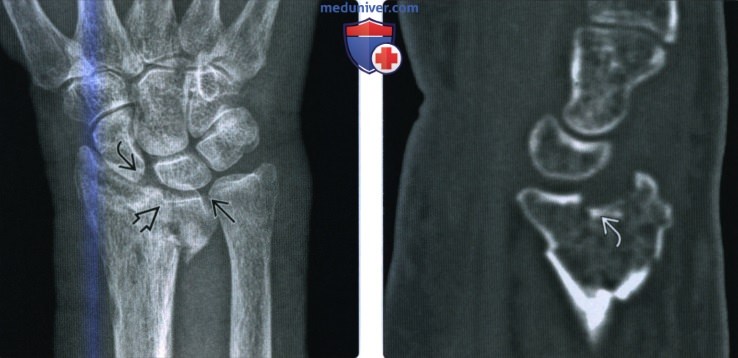
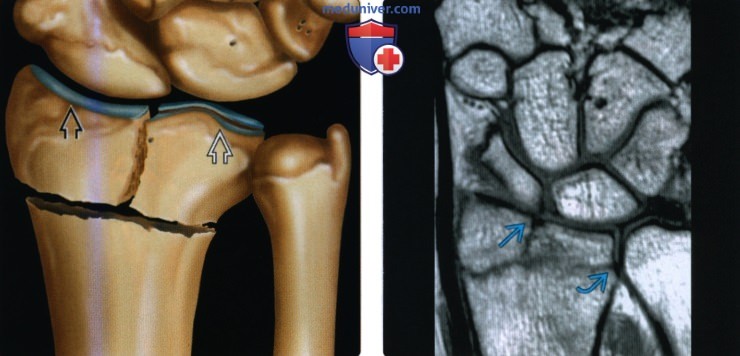
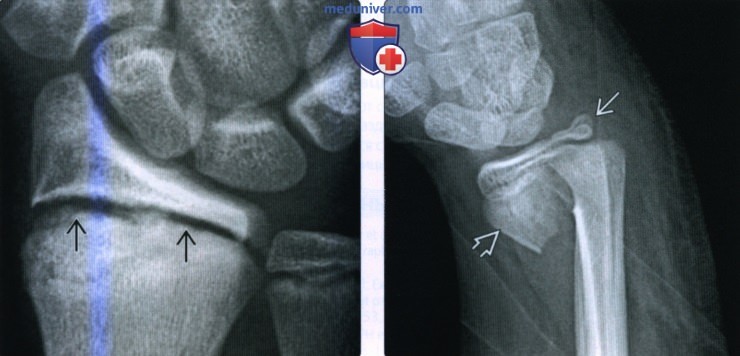
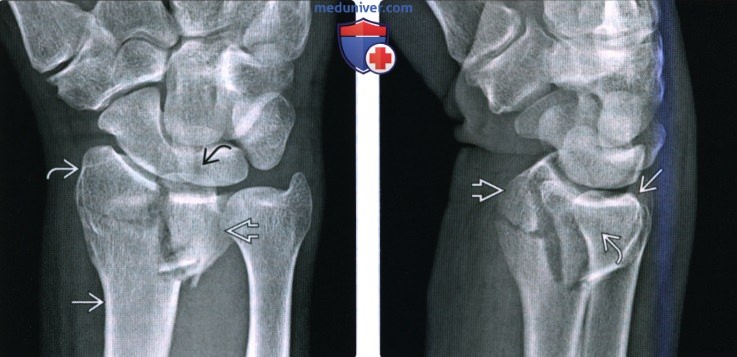
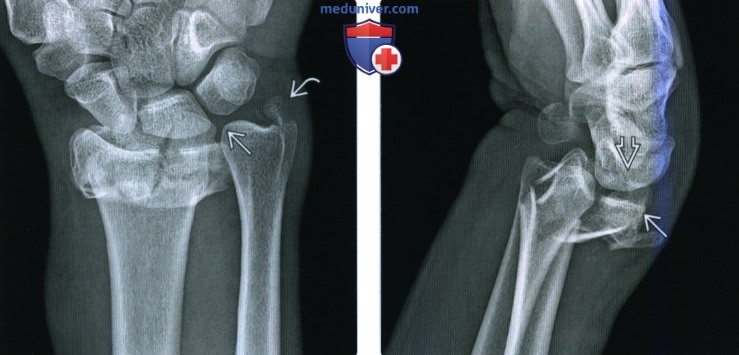
Рентгенограмма при переломе дистального эпиметафиза лучевой кости (переломе луча в типичном месте)а) Терминология: 1. Синонимы: 2. Определения:
б) Визуализация: 1. Рентгенография при переломе луча в типичном месте: • Перелом Коллиса: • Перелом Смита (обратный перелом Коллиса): • Перелом Бартона: • Перелом водителя (Хатчинсона): • Полулунный нагрузочный перелом: • Перелом Салтера-Харриса: о II тип самый частый: • Симптом жировой подушки квадратного пронатора: 2. Рекомендации по визуализации:
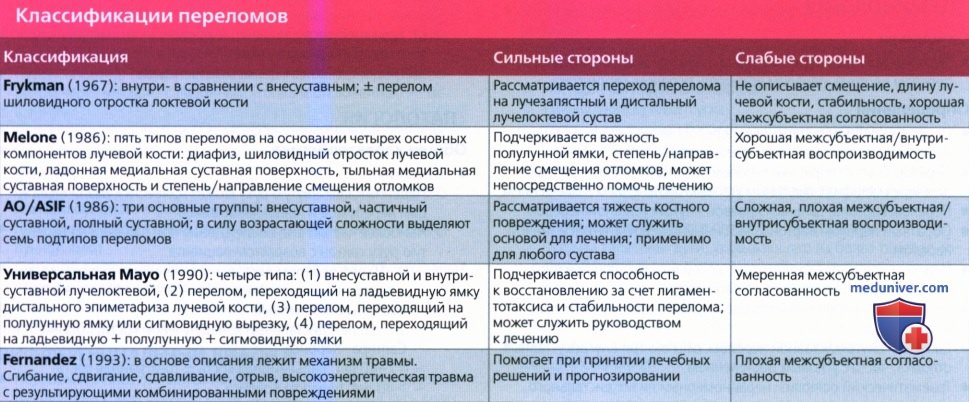
в) Патология: 1. Общая характеристика: 2. Стадирование, градации и классификация перелома луча в типичном месте:
г) Клинические особенности: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение:
д) Диагностическая памятка: 1. Следует учесть: 2. Советы по интерпретации изображений: 3. Рекомендации по отчетности: е) Список использованной литературы: – Также рекомендуем “Признаки полулунного нагрузочного перелома” Редактор: Искандер Милевски. Дата публикации: 15.10.2020 Оглавление темы “Лучевая диагностика травм.”:
|
Источник