Боли при переломе ладьевидной кости
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
S62.0. Перелом ладьевидной кости кисти.
Что вызывает перелом ладьевидной кости кисти?
Переломы ладьевидной кости происходят, как правило, при падении на вытянутую руку, с упором на кисть. Обычно кость ломается на две части примерно одинаковой величины, лишь при переломе бугорка откалывается значительно меньший фрагмент.
Симптомы перелома ладьевидной кости кисти
Клинические проявления переломов ладьевидной кости довольно скудны, что, по-видимому, и становится частой причиной ошибок в диагнозе. У начинающих и у врачей, не настороженных на повреждение костей запястья, переломы ладьевидной кости остаются большей частью нераспознанными: их расцениваются, как ушиб лучезапястного сустава.
Жалобы на боли в лучезапястном суставе, ограничение его функций должны наводить на мысль о возможном повреждении костей запястья.
Диагностика перелома ладьевидной кости кисти
Анамнез
В анамнезе – указание на соответствующую травму.
Осмотр и физикальное обследование
При осмотре выявляют припухлость с лучевой стороны сустава в зоне «анатомической табакерки». Здесь же отмечают боль при пальпации и тыльном разгибании кисти. Осевая нагрузка на I палец вызывает боль в точке ладьевидной кости. Движения в лучезапястном суставе ограниченные и болезненные, особенно при отклонении кисти в лучевую и тыльную стороны.
Лабораторные и инструментальные исследования
При подозрении на перелом ладьевидной кости необходимо произвести рентгенографию в двух, а лучше и в трёх проекциях: прямой, боковой и полупрофильной. В некоторых случаях при явной клинической картине на рентгенограммах перелом не находят даже с помощью лупы. В таких случаях следует придерживаться тактики, как при переломе ладьевидной кости. Необходимо наложить гипсовую повязку на 10-14 дней, а затем снять гипс и повторить рентгенологическое обследование. За это время происходит рарефикация кости, щель между отломками увеличивается и становится видимой на рентгенограммах.
 [1], [2], [3]
[1], [2], [3]
Лечение перелома ладьевидной кости кисти
Консервативное лечение перелома ладьевидной кости кисти
Лечение преимущественно консервативное. После введения в место перелома 10-15 мл 1% раствора прокаина производят сопоставление отломков путём тракции за кисть, сгибания её в ладонную сторону и ульнарного отведения. Давлением на костные фрагменты в области «анатомической табакерки» завершают репозицию. Накладывают циркулярную гипсовую повязку от локтевого сустава до пястно-фаланговых сочленений в функционально выгодном положении кисти (положение кисти, охватывающей теннисный мяч).
Через 3-5 дней назначают УВЧ, статическое сокращение мышц под гипсом, ЛФК, стимулирующую физиотерапию на симметричные участки здоровой конечности. Через 2,5-3 мес повязку снимают, выполняют контрольную рентгенографию. Если консолидация не наступила, иммобилизацию продолжают до 4-6 мес. После прекращения фиксации назначают курс реабилитационного лечения.
Хирургическое лечение перелома ладьевидной кости кисти
Если закрытая репозиция в условиях стационара не удаётся, а также при несращённых переломах и ложных суставах показано хирургическое лечение. Операция заключается в открытой репозиции и скреплении отломков. Оптимальным фиксатором считают штифт из аутокости, а ещё лучше, если он взят на питающей сосудистой ножке. Другая микрохирургическая операция заключается в подведении питающих сосудов к повреждённой кости, она тоже даёт хорошие результаты. В ряде случаев при ложных суставах и даже асептических некрозах ладьевидной кости на фоне деформирующего артроза сохраняются функции лучезапястного сустава, а болевой синдром отсутствует или незначителен. Оперативного лечения у таких пациентов следует избегать. Если же выявлены ограничение функций сустава и выраженный болевой синдром, выполняют эндопротезирование ладьевидной кости. В редких случаях производят артродез лучезапястного сустава.
Приблизительный срок нетрудоспособности
Восстановление трудоспособности происходит через 4-8 мес.
 [4], [5], [6]
[4], [5], [6]
Прогноз перелома ладьевидной кости кисти
Благоприятный исход бывает чаще при переломах без смещения, отломков. Но и в этих случаях возможна замедленная консолидация, может сформироваться ложный сустав или из-за нарушения кровообращения развиться асептический некроз ладьевидной кости. В случае развития двух последних осложнений больных направляют на стационарное лечение в травматологическое отделение, а если есть такая возможность – в отделение микрохирургии или хирургии кисти.
Источник
При травмировании костей чаще всего встречаются переломы верхних или нижних конечностей, вследствие чего нередко происходит нарушение целостности ладьевидной кости запястья или стопы. Переломы последних встречаются реже, но вследствие такой травмы может остаться хромота и хронические боли в поврежденной ноге. Опасность переломов ладьевидных костей в том, что их часто путают с ушибом или трещиной в силу слабо выраженной симптоматики. Но отсутствие своевременного лечения может повлечь осложнения, а также ограничения работоспособности и подвижности больной конечности.
1
Анатомия запястья и стопы, виды переломов
Ладьевидная кость запястья (на латыни os scaphoideum) является важным элементом верхней конечности и помогает координировать движения руки. Ее можно почувствовать, выполнив пальпацию в области «анатомической табакерки» – впадине между сухожилиями большого пальца и отводящей мышцы. Особенность структуры запястья в том, что кости фиксируются лишь связками, они очень мягкие и не имеют надкостницы. Отсутствие последней обуславливает их плохое кровоснабжение, что имеет важное значение в лечении переломов.
Ладьевидная кость стопы (на латыни os naviculare pedis) расположена в ее среднем отделе, соединяется с таранной, кубовидной и клиновидными костями. Стопа состоит из 26 соединенных хрящевой тканью костей. Такое строение конечности делает ее очень гибкой и одновременно уязвимой – при нарушении целостности ладьевидной часто повреждаются и расположенные рядом кости.
По направлению линии повреждения возможны 2 вида нарушения целостности ладьевидной кости: поперечные и косые. По локализации выделяют 4 варианта переломов:
- 1. Средней трети.
- 2. Проксимальной трети.
- 3. Дистальной трети.
- 4. Бугорка.
Повреждения бывают со смещением и без него, а также внутрисуставные и внесуставные. Переломы практически всегда закрытые. Если происходит травмирование мягких тканей, то их провоцируют действия повреждающего фактора, а не костные обломки.
Перелом плюсневой кости стопы: признаки и лечение
2
Причины и признаки травмы
Перелом ладьевидной кости кисти возникает чаще всего при падении на вытянутую руку. Происходит переразгибание в зоне кистевого сустава. Максимальную нагрузку получает ладьевидная кость. Иногда травмирование становится следствием прямого воздействия. Перелом ладьевидной кости стопы относится к костным повреждениям средней части ступни. Нарушение целостности происходит при сильном сжатии конечности или падении на нее массивного предмета. Другими причинами перелома становятся занятия спортом или дорожно-транспортные происшествия.
Симптоматика при нарушении целостности ладьевидной кости часто напоминает ушиб или трещину.
Перелом ладьевидной кости кисти
Признаки перелома кисти:
- боль в области «анатомической табакерки», усиливающаяся при движениях или надавливании;
- припухлость в пораженной области;
- крепитация (хруст) отломков;
- ограничение функционирования руки.
Возможно появление кровоизлияния вокруг запястья вследствие повреждения связок.
Симптомы перелома ладьевидной кости стопы:
- ноющая боль, усиливающаяся при ходьбе;
- появление отека вокруг травмированного участка;
- при переломе со смещением на тыльной стороне стопы выпирает видимый бугор.
Ладьевидная кость стопы
Если дискомфорт в поврежденной конечности не проходит в течение дня – высока вероятность перелома.
Почему болит запястье правой или левой руки и что делать?
3
Диагностика и первая помощь
Диагностика начинается со сбора анамнеза и осмотра. Пациент сообщает о причине, спровоцировавшей травму. Также специалисту необходимо знать о перенесенных недугах опорно-двигательного аппарата. Затем доктор начинает осмотр поврежденного участка. Пальпация позволяет выявить место, которое максимально болит. Врач может попросить пациента выполнить движения травмированной конечностью.
Для уточнения вида травмы назначается рентгенография лучезапястного или голеностопного сустава в 2 проекциях: прямой и боковой. При переломе без смещения линия разлома может быть не видна на снимке. Выполняют шинирование и назначают повторную процедуру через 10 дней. За этот период времени происходит резорбция кости. Повторная рентгенограмма показывает щель по линии излома. Иногда становится необходимой компьютерная томография для получения трехмерного изображения поврежденной кости.
После получения травмы необходимо оказать больному первую помощь. На ноге или руке нужно зафиксировать повязку, поскольку движение конечности или напряжение мышц провоцируют смещение костных отломков и травмирование мягких тканей. Для уменьшения дискомфортных ощущений можно зафиксировать на пораженном месте холодный компресс (бутылку с водой, снег, лед, мокрое полотенце, кусок замороженного мяса и т. д.). Держать его нужно, проложив между ним и кожными покровами ткань. Время воздействия холода – не более 15 минут, иначе может произойти обморожение. Нельзя допускать загрязнения открытой раны.
Классификация, симптомы и методы лечения перелома голени
4
Терапия и возможные последствия
При переломах с отсутствием смещения выполняется обездвиживание травмированного сустава (иммобилизация). На руку – от сустава локтя до пястных костей – с обязательной фиксацией большого пальца накладывается гипсовая повязка. При травмировании стопы необходима повязка «сапожок». Она накладывается от плюснефаланговых суставов до середины голени, с фиксацией сустава в области голеностопа. Под свод стопы вправляют предотвращающий уплощение стопы металлический супинатор. Гипсование необходимо на срок от 1 до 3 месяцев. При ослаблении повязки выполняется ее обновление. Раз в месяц проводится рентгенологический контроль. Сроки сращения перелома индивидуальны и зависят от его локализации, состояния здоровья, возрастной категории пациента, повреждения связок. Самый благоприятный вариант заживления – через формирование костной мозоли.
При многооскольчатом переломе со смещением отломков или при невозможности другим образом сопоставить осколки необходимо хирургическое вмешательство, целью которого является стабилизация поврежденной конечности. Во время операции специалист через разрез длиной 3-5 мм корректирует костные фрагменты, скрепляет их имплантатом (винтом).
Если повреждение срослось в неправильном положении, необходим разрез и проведение остеотомии (искусственного перелома), чтобы восстановить правильную анатомию конечности.
Если ладьевидная кость ломается более чем на 2 части, проводится операция, даже с полным удалением костных отломков. Опустевшее место закрывают специальным костным трансплантатом. Для этого чаще всего применяют части большеберцовой кости.
Несвоевременно проведенная терапия может стать причиной появления осложнений, например:
- неправильного сращения кости – под небольшим углом;
- контрактуры – ограничения подвижности конечности;
- остеоартроза – нарушения дистрофического характера в суставе;
- асептического некроза – отмирания костной ткани на фоне недостаточного кровоснабжения;
- анкилоза – неподвижность сустава.
Удаление ладьевидной кости приводит к ухудшению подвижности кисти из-за сильной деформации. При устранении этого фрагмента из стопы меняется походка, появляется хромота.
5
Восстановительный период
Для сокращения риска развития осложнений, стимуляции метаболических процессов через 4-5 недель после травмирования рекомендуется начинать выполнять комплекс специальных упражнений.
Сначала делаются круговые, маятниковые движения в лучезапястном, локтевом суставах, упражнения на сгибание и разгибание пальцев. Через 14 дней нагрузки усиливаются, добавляются комплексы на станке и с гимнастическим мячом. Спустя некоторое время включаются отжимания, ходьба, упражнения на шведской стенке, подтягивания, приседания.
Могут быть назначены физиотерапевтические процедуры:
- лазеротерапия;
- парафин-озокеритовые аппликации;
- магнитотерапия;
- электрофорез;
- массаж.
Полное восстановление возможно через 4-5 месяцев.
После перелома ладьевидной кости стопы в течение года для профилактики плоскостопия нужно носить ортопедическую обувь и стельки, специальные супинаторы.
Источник
Перелом ладьевидной кости. Диагностика и лечение
Среди всех костей запястья чаще всего подвергается переломам ладьевидная кость. Причиной этого является размер и расположение нормальной ладьевидной кости. Ладьевидную кость относят к проксимальному ряду костей запястья. Однако анатомически она вклинивается в дистальный ряд. Лучевая девиация или тыльное сгибание кисти в норме ограничено упором лучевой в ладьевидную кость. В этом месте часто возникают стрессовые переломы.
Кровеносные сосуды, питающие ладьевидную кость, в норме проникают через кортикальный слой на дорсальной поверхности близ бугорка в области средней трети. Следовательно, в проксимальной порции кости нет прямого кровоснабжения. Недостаточное кровоснабжение при переломе ладьевидной кости может обусловить замедленное сращение или привести к аваскулярному некрозу.
Аксиома: чем проксимальнее расположена линия перелома ладьевидной кости, тем выше вероятность развития аваскулярного некроза.
Врачу очень важно знать, что больной, обратившийся с жалобами на «растяжение запястья», может иметь скрытый перелом ладьевидной кости. Часто это повреждение может быть исключено на основании физикального обследования. Как будет показано дальше, нормальная рентгенограмма не исключает этого перелома.
Аксиома: у больных, поступивших с симптомами растяжения лучезапястното сустава, следует подозревать перелом ладьевидной кости.
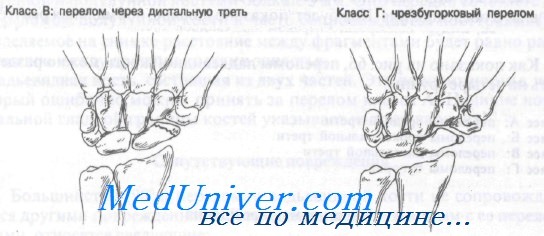
Как показано на рисунке, переломы ладьевидной кости можно разделить на четыре группы.
Класс А: переломы средней трети
Класс Б: переломы проксимальной трети
Класс В: переломы дистальной трети
Класс Г: переломы бугорка
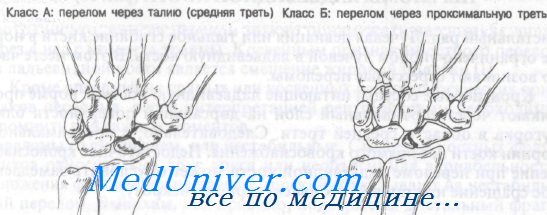
Обычно переломы ладьевидной кости возникают при насильственном переразгибании лучезапястного сустава. Тип перелома зависит от положения предплечья в момент травмы. Считается, что переломы класса А происходят в результате лучевого отведения с переразгибанием, что приводит к сдавлению средней трети ладьевидной кости шиловидным отростком лучевой кости.
При осмотре обычно обнаруживают максимальную болезненность на дне анатомической табакерки. Кроме того, лучевое отведение запястья или давление по оси большого пальца усиливают боль.
Рутинные рентгенограммы, включающие переднезаднюю, боковую и косую проекции, могут не выявить перелома. Если врач подозревает перелом на основании клиники, то для его подтверждения могут потребоваться правая и левая косые проекции, а также томограммы. Несмотря на это, иногда перелом можно обнаружить на снимках лишь через 4 нед с момента травмы. Косвенным признаком острого перелома ладьевидной кости является смещение жировой полоски.
Кроме определения прямых или косвенных рентгенологических признаков перелома, перед интерпретацией рентгенограмм необходимо вспомнить ряд важных моментов.
Переломы со смещением, или нестабильные. Смещение костных фрагментов относительно друг друга или необъяснимая вариабельность положения фрагментов на разных проекциях указывают на нестабильный перелом. Вывихам, как правило, подвержены дистальный фрагмент и кости запястья, которые смещаются в дорсальном направлении. Проксимальный фрагмент и полулунная кость в целом сохраняют нормальные соотношения с лучевой костью.
Ротационный подвывих ладьевидной кости. Это непростое для обнаружения осложнение можно заподозрить, если расстояние между ладьевидной и полулунной костями больше 3 мм. Оно нередко сочетается с переломом полулунной кости и часто сопровождается посттравматическим артритом.
Старые переломы ладьевидной кости. Рентгенологический признак этих повреждений — склерозированные края фрагментов. Кроме того, определяемое на снимке расстояние между фрагментами будет равно расстоянию между другими костями запястья.
Ладьевидная кость, состоящая из двух частей. Это вариант нормы, который ошибочно можно принять за перелом класса А. Наличие нормальной гладкой границы костей указывает на этот вариант.

Большинство (90%) переломов ладьевидной кости не сопровождается другими повреждениями. К повреждениям, связанным с ее переломами, относятся следующие:
1. Вывих в лечезапястном суставе.
2. Вывих костей запястья проксимального или дистального ряда.
3. Перелом дистального отдела лучевой кости.
4. Переломовывих I пальца типа Беннетта.
5. Перелом или вывих полулунной кости.
6. Разъединение ладьевидно-полулунного сочленения.
Лечение переломов ладьевидной кости
Лечение переломов ладьевидной кости спорно и, к сожалению, чревато осложнениями. В целом переломы ее дистального отдела, как и поперечные переломы, заживают с меньшим числом осложнений, чем переломы проксимального отдела или косые переломы. Рекомендуется гипсовая иммобилизация, однако относительно положения большого пальца и предплечья, как и продолжительности гипсовой иммобилизации, существуют разногласия. Авторы рекомендуют переломы проксимальной трети иммобилизовать на срок 12 нед, переломы средней или дистальной трети — минимум на 8 нед. Как и при иммобилизации других видов переломов, важными элементами первой помощи при лечении переломов ладьевидной кости будут лед и приподнятое положение конечности.
Клинически заподозренные, но рентгенологически не выявляемые переломы ладьевидной кости. Больного следует вести, как и при переломах ладьевидной кости без смещения. Предплечье помещают в гипсовую повязку для I пальца. Большой палец должен занимать положение захвата, предплечье — физиологическое положение, а лучезапястный сустав должен быть в положении 25° разгибания. Гипсовая повязка начинается с межфалангового сустава I пальца и заканчивается на середине предплечья. Через 2 нед следует провести повторные клиническое и рентгенологическое обследования. Если определяют перелом, заново накладывают гипс минимум на 6 нед. Если перелом не обнаруживают, но данные обследования позволяют клинически подозревать перелом, гипс накладывают вновь и больного повторно осматривают через 2 нед.
Переломы ладьевидной кости без смещения. Накладывают длинную гипсовую повязку для I пальца протяженностью до межфалангового сустава I пальца. Предплечью и I пальцу придают положение, указанное в предыдущем разделе. Через 6 нед повязку можно заменить на короткую для I пальца на остальное время иммобилизации, которая длится в целом 8—12 нед.
Переломы ладьевидной кости со смещением. Больному накладывают ладонную лонгету и направляют к опытному хирургу для попытки закрытой репозиции. Если попытка окажется безуспешной, показана открытая репозиция.
Некоторые авторы рекомендуют для переломов без смещения иные методы лечения, включающие короткую гипсовую повязку для I пальца при положении лучезапястного сустава в легком тыльном сгибании и предплечья — в нейтральном. Наряду с этим некоторые авторы рекомендуют полностью покрывать I палец гипсовой повязкой.
Осложнения переломов ладьевидной кости
Осложнения при переломах ладьевидной кости могут развиться, несмотря на оптимальное лечение.
1. Аваскулярный некроз нередко сопутствует переломам проксимальной трети, неадекватно репонированным переломам со смещением, оскольчатым или неадекватно иммобилизованным переломам.
2. Переломы, леченные запоздало или неадекватно, часто осложняются замедленной консолидацией или несращением.
– Также рекомендуем “Перелом трехгранной кости. Диагностика и лечение”
Оглавление темы “Переломы костей запястья, предплечья”:
- Перелом ладьевидной кости. Диагностика и лечение
- Перелом трехгранной кости. Диагностика и лечение
- Перелом головчатой кости. Диагностика и лечение
- Перелом крючковидной кости. Диагностика и лечение
- Перелом кости трапеции. Диагностика и лечение
- Перелом гороховидной кости. Диагностика и лечение
- Классификация переломов лучевой и локтевой костей
- Перелом локтевого отростка. Диагностика и лечение
- Переломы головки и шейки лучевой кости. Диагностика и лечение
- Переломы венечного отростка. Диагностика и лечение
Источник
