Что такое свищи при переломах костей
Свищ, или фистула – это полый канал, образовавшийся в тканях человеческого тела. Он появляется из-за гнойного расплавления тканей в результате воспалительного процесса. Изнутри свищ выстлан эпителиальной или грануляционной тканью, он может иметь одно, два или несколько отверстий.
К появлению свища приводит формирование абсцесса или флегмоны в тканях тела. Рано или поздно гной, образовавшийся в полости абсцесса или в подкожной жировой клетчатке, как в случае с флегмоной, выходит на поверхность тела. При появлении свища на ноге следует немедленно обратиться к хирургу или травматологу.
Содержание:
- Причины появления свища на ноге
- Симптомы свища на ноге
- Диагностика
- Лечение свища на ноге
Причины появления свища на ноге

В основе этой патологии во многих случаях лежит травма ноги в результате ожога, переохлаждения, ушиба, перелома костей, воздействия агрессивных химических соединений. Травма может распространяться на кости, надкостницу, мышцы, сухожилия, кожу ноги. Всего может быть поражено от нескольких миллиметров до десятков сантиметров тканей конечности.
В результате закрытого или открытого ушиба, перелома костей возникают гематомы, происходит инфицирование мягких тканей и костей ноги. Если в рану попал стафилококк, стрептококк или синегнойная палочка, начинается воспалительный процесс, образуется абсцесс или флегмона. Абсцесс – это полость, ограниченная капсулой, внутри которой находится гной. Флегмона – растекание гноя по большой площади тканей ноги с проникновением между мышцами и мышечными фасциями. Рано или поздно гной из абсцесса и флегмоны находит выход наружу.
Если пациент страдает от эндогенного или посттравматического остеомиелита, это состояние обязательно будет сопровождаться образованием свищей с выходом наружу серозной жидкости или гноя. Такие свищи склонны к временному самоизлечению, но впоследствии обязательно произойдет рецидив.
При средней и тяжелой формах сахарного диабета нарушено кровоснабжение тканей нижних конечностей, от чего страдают периферические сосуды. Нарушение микроциркуляции тканей приводит к формированию флегмоны, абсцессов и гангрены. Следствие этого становится образование свищей.
Еще одна причина появления свищевого канала – постоперационные осложнения в виде несостоятельности операционных швов, внедрения в операционную рану инфекции, нетипичная реакция организма на шовный материал (лигатуру), его отторжение.
Предрасполагающим фактором к появлению патологии является низкая иммунная реактивность организма вследствие преклонного возраста, чрезмерного физического или психического переутомления, длительного течения заболевания.
Симптомы свища на ноге
Проявления этой патологии делятся на общие и локальные.
Общие симптомы свища на ноге:
Слабость, повышенная утомляемость;
Потеря веса;
Повышение температуры в диапазоне от субфебрильной до очень высокой;
Нарушения сна;
Частые респираторные и кишечные инфекции длительного течения из-за ослабленного иммунитета;
При сахарном диабете – боли в мышцах ног, повышенное потоотделение.
Локальные симптомы:
Отверстие на коже конечности;
Гиперемия и болезненность тканей возле свища;
Выделение из отверстия гноя и сукровичной жидкости;
Дополнительная симптоматика в зависимости от вызвавшей свищ причины.
Диагностика
Уточнение диагноза при появлении свища на ноге не представляет трудностей. Обычно картина патологии становится ясна специалисту уже при визуальном осмотре.
Для определения направленности и величины свища на ноге применяются следующие методы исследования:
Зондирование свищевого канала;
УЗИ для определения локализации и величины абсцесса;
Рентгеновский снимок с введением в свищевой канал контрастного вещества (фистулография).
Для определения реакции организма врач может назначить проведение общего анализа крови и мочи, биохимического анализа крови. Если свищевой канал еще не нашел выхода, могут возникнуть трудности с его визуализацией, так как он заполнен гноем.
Лечение свища на ноге
Радикальный метод, позволяющий полностью избавиться от свища на ноге – оперативное вмешательство. Во время операции иссекается свищевой канал, устанавливается дренаж, обрабатывается очаг инфекции. Если причиной появления свища стало отторжение лигатуры, хирургическая нить извлекается из раны. При остеомиелите устанавливаются устройства для остеосинтеза, после травмы удаляются осколки костей, инородные тела.
Грануляционные свищи можно вылечить без хирургического вмешательства.
Для этого применяется комплекс мер консервативной терапии, часть которых используется и при лечении пациентов, перенесших операцию:
Дезинтоксикация организма;
Лечение основного заболевания, ставшего предпосылкой к появлению свища;
Витаминотерапия (витамины C, B, PP);
Укрепление иммунитета с помощью иммуномодуляторов;
Назначение рассасывающих средств (стекловидное тело, взвесь плаценты);
Воздействие лазером;
Применение антисептиков в форме мазей и присыпок;
Антибактериальная терапия для снижения интенсивности воспалительного процесса.
Предпосылками к использованию антибиотиков могут быть показатели анализов и такие симптомы, как покраснение кожи, высокая температура на протяжении нескольких дней, сильные боли. При назначении антибиотиков обязательно учитываются противопоказания и побочные действия препаратов.
Антибактериальные препараты для лечения свища на ноге:
Метронидазол – 0,25-0,5 г 3 раза в сутки;
Ципрофлоксацин – 0,125-0,25 г 3-4 раза в сутки;
Ванкомицин.
Тщательный гигиенический уход за свищом значительно снижает риск появления рецидивов. Обработка раны, своевременная перевязка современными материалами будут способствовать быстрому заживлению.
Чтобы свищ на ноге быстро зажил, нужно при первых же симптомах воспалительного процесса обращаться за медицинской помощью, своевременно лечить основное заболевание.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование:
Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник
Комплексная терапия, направленная на сохранение металлического фиксатора, не всегда заканчивается полной ликвидацией нагноения. Иногда удается только резко снизить интенсивность воспалительного процесса, ограничить его, уменьшить вирулентность микрофлоры. У таких больных остается вялофункционирующий свищ, который может периодически закрываться, а затем вновь открываться.
Больной К., 10 лет, в августе 1978 г. был сбит автомашиной: произошли открытый многооскольчатый перелом нижней трети правого бедра и эпифизеолиз. В г. Евпатории произведена первичная хирургическая обработка раны; рана ушита наглухо. Заживление произошло первичным натяжением. Через 1,5 мес после травмы оперирован в одной из подмосковных городских больниц: произведены открытая репозиция отломков и остеосинтез пластиной, укрепленной шурупами. Отломки дополнительно фиксировали двумя спицами. Рана нагноилась. Спицы были удалены. Развился эпифизарный остеомиелит.
Через 1,5 года после травмы госпитализирован в ЦИТО.
При поступлении общее состояние больного удовлетворительное. Гипсовая повязка снята. По передней поверхности области правого коленного сустава имеется грубый послеоперационный рубец. В среднем отделе рубца рана диаметром около 1 см и два свищевых хода. Мягкие ткани верхней трети бедра и в области коленного сустава отечны, болезненны, гиперемированы. Активные движения в коленном суставе резко ограничены и болезненны.
В посеве гноя из раны выявлен рост синегнойной палочки.
5/11 2009 г. под наркозом металлический фиксатор удален, произведена секвестрнекрэктомия. Отдельно лежащая металлическая шайба находилась вне зоны операции и специальные усилия для ее обнаружения не предпринимались. Произведены промывание раны, обработка раны ультразвуком, раствором препарата КФ. Учитывая характер инфекции (синегнойная палочка), а также состояние мягких тканей, решили рану не ушивать, а тампонировать по Микуличу. Рана выполнялась яркими, сочными грануляциями. Наложена гипсовая повязка.
28/11 2009 г. больной повторно оперирован — на небольшом ограниченном участке обнаружена непокрытая грануляционной тканью обнаженная кость. Этот участок кости дополнительно резецирован, рана припудрена порошкообразным ферментным препаратом КФ и на нее наложены вторичные швы.
Она зажила первичным натяжением, за исключением небольшого участка, на котором края кожи некротизировались; здесь рана зажила вторичным натяжением. Через 2 мес произошло костное сращение. После занятий лечебной гимнастикой амплитуда движений в коленном суставе 60°.
Через 2 года: здоров, признаков рецидива остеомиелитического процесса нет.
Больной Л., 30 лет, находясь в заграничной командировке, попал в автомобильную катастрофу и с закрытым переломом верхней трети правой бедренной кости, ушибом грудной клетки доставлен в госпиталь в г. Коломбо, где произведен остеосинтез бедренной кости гвоздем Кюнчера. Послеоперационный период осложнился нагноением и через месяц после операции больной был доставлен в ЦИТО.
При поступлении состояние больного удовлетворительное. В верхней трети бедра имеется послеоперационный рубец, в центре которого два функционирующих свища с гнойным отделяемым. В посеве его обнаружен рост стафилококка.
Больному произвели катетеризацию бедренной артерии и начали внутриартериальную антибиотикотерапию (цепорин по 500 мг 2 раза в день, карбенициллин по 500 мг 2 раза в день) и вливания диоксидина (всего 5 вливаний). Местно в свищи вводили протеолитический фермент папаин в смеси с фузидином. Через 10 дней свищи закрылись и больше не открывались. Внутриартериальную терапию продолжали 2 нед. Больной был выписан для амбулаторного лечения. Наступила консолидация перелома, и через год 2 мес интрамедуллярный штифт был удален.
Осмотр через 3 года: здоров.
Больной З., 44 лет, в сентябре 2009 г. был сбит автомашиной и доставлен с закрытым переломом средней трети левой бедренной кости в одну из больниц Московской области, где произведен интрамедуллярный остеосинтез. Послеоперационный период осложнился нагноением послеоперационной раны и образованием свища. Повторные курсы антибиотикотерапии не привели к ликвидации свища. Через 8 мес после перелома госпитализирован в ЦИТО.
При поступлении общее состояние больного удовлетворительное. Ходит при помощи двух костылей. Активные движения в коленном суставе в пределах 15—20°. По наружной поверхности бедра — свищ со значительным гнойным отделяемым. Подвижности отломков нет. На рентгенограмме и фистулограмме определяется перелом, сколоченный интрамедуллярным гвоздем. В области перелома — тени, подозрительные на мелкие секвестры. Контрастное вещество распространяется на область перелома.
Учитывая спокойное течение воспалительного процесса, отсутствие болей, а также тугоподвижность коленного сустава, решили больного не оперировать и интрамедуллярный штифт не удалять. Проведено лечение — в свищ введен ферментный препарат КФ. Больному разрешили ходить с опорой на оперированную ногу. Лечебная гимнастика привела к увеличению амплитуды движений в коленном суставе до 80°.
В течение года, свищ вяло функционировал и периодически закрывался. Наступила консолидация перелома, и больной был оперирован: произведены ревизия и иссечение свища, удалены мелкие секвестры из области перелома. Интрамедуллярный штифт также удален. В послеоперационном периоде проводили приточно-отсасывающее дренирование. Раны зажили первичным натяжением.
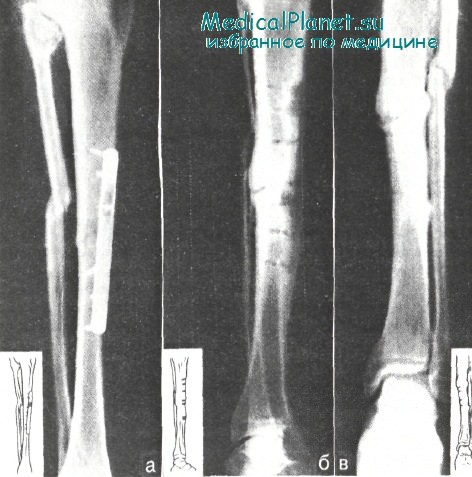
Больной А. Нагноение после остеосинтеза (а); после удаления металлического фиксатора и секвестрэктомии наступила консолидация перелома (б, в)
Больному А., 76 лет, в августе 1979 г. проведено лечение в гипсовой повязке по поводу открытого перелома левой голени IA типа. Произведена первичная хирургическая обработка раны, и она зажила первичным натяжением. Стояние отломков оказалось неудовлетворительным, и через 1,5 мес после травмы была сделана операция — остеосинтез титановой пластиной.
Послеоперационный период осложнился образованием гематомы и нагноением раны с последующим образованием нескольких свищей. Через 1,5 мес после операции больной госпитализирован в отделение раневой инфекции ЦИТО.
При поступлении общее его состояние удовлетворительное. Ось голени правильная. На передненаружной поверхности голени формирующийся послеоперационный рубец с несколькими активно функционирующими свищами. Кожа вокруг свищей мацерирована, воспалена. Проведено местное лечение антисептическими и ферментными препаратами. Свищи, кроме одного, закрылись. Больной выписан для амбулаторного лечения. Для проведения курсов местной терапии был повторно госпитализирован в ЦИТО. Свищ периодически закрывался, а затем вновь начинал функционировать. Через 1 год 8 мес клинически и рентгенологически диагностирована консолидация перелома.
Больному произведена операция — удалены шурупы и пластина, а также мелкие секвестры из области перелома. На рентгенограмме видна костная мозоль. Рана зажила первичным натяжением.
Больному изготовили тутор из синтетического материала «поливик» и разрешили ходить с опорой на оперированную ногу.
Итак, следует подчеркнуть, что раневая инфекция у больных, которым производили металлоостеосинтез, сама по себе не является показанием к удалению металлического фиксатора. В остром периоде развития нагноительного процесса у этих больных должна проводиться интенсивная комплексная терапия, направленная на ликвидацию или резкое ослабление этого процесса. В комплексе лечебных мероприятий по показаниям должно включаться оперативное вмешательство — вторичная хирургическая обработка раны.
Сохранять металлический фиксатор необходимо до наступления консолидации перелома — даже у тех больных, у которых полностью ликвидировать нагноение не удалось и сохранился вялофункционирующий свищ. Удалять металлический фиксатор в связи с нагноением до наступления консолидации перелома и переходить на другой метод лечения следует в тех случаях, когда металлоостеосинтез неполноценен (диаметр интрамедуллярного штифта меньше, чем костномозгового канала кости, и отломки кости подвижны; пластина плохо фиксирует фрагменты кости; произошел перелом фиксатора) или наблюдается бурное развитие нагноительного процесса с признаками генерализации, который не удается купировать консервативными методами.
– Читать далее “Лечение гнойных осложнений в области спиц компрессионно-дистракционных аппаратов Илизарова”
Оглавление темы “Гнойные осложнения в травматологии”:
- Течение и лечение гнойного раневого процесса при травме
- Пример лечения гнойных осложнений ран в травматологии
- Лечение ранений с обнаженной костью – принципы
- Отсроченная и вторичная хирургическая обработка костной раны – принципы
- Лечение ранений при внутрисуставных и метаэпифизарных переломах
- Течение и лечение гнойных осложнений остеосинтеза переломов костей
- Пример лечения гнойных осложнений остеосинтеза переломов костей
- Тактика лечения остеомиелита после остеосинтеза
- Тактика лечения свища после остеосинтеза перелома
- Лечение гнойных осложнений в области спиц компрессионно-дистракционных аппаратов Илизарова
Источник
Свищ на ноге – как лечить?
Свищ, или фистула – это полый канал, образовавшийся в тканях человеческого тела. Он появляется из-за гнойного расплавления тканей в результате воспалительного процесса. Изнутри свищ выстлан эпителиальной или грануляционной тканью, он может иметь одно, два или несколько отверстий.
К появлению свища приводит формирование абсцесса или флегмоны в тканях тела. Рано или поздно гной, образовавшийся в полости абсцесса или в подкожной жировой клетчатке, как в случае с флегмоной, выходит на поверхность тела. При появлении свища на ноге следует немедленно обратиться к хирургу или травматологу.
Причины появления свища на ноге
В основе этой патологии во многих случаях лежит травма ноги в результате ожога, переохлаждения, ушиба, перелома костей, воздействия агрессивных химических соединений. Травма может распространяться на кости, надкостницу, мышцы, сухожилия, кожу ноги. Всего может быть поражено от нескольких миллиметров до десятков сантиметров тканей конечности.
В результате закрытого или открытого ушиба, перелома костей возникают гематомы, происходит инфицирование мягких тканей и костей ноги. Если в рану попал стафилококк, стрептококк или синегнойная палочка, начинается воспалительный процесс, образуется абсцесс или флегмона. Абсцесс – это полость, ограниченная капсулой, внутри которой находится гной. Флегмона – растекание гноя по большой площади тканей ноги с проникновением между мышцами и мышечными фасциями. Рано или поздно гной из абсцесса и флегмоны находит выход наружу.
Если пациент страдает от эндогенного или посттравматического остеомиелита, это состояние обязательно будет сопровождаться образованием свищей с выходом наружу серозной жидкости или гноя. Такие свищи склонны к временному самоизлечению, но впоследствии обязательно произойдет рецидив.
При средней и тяжелой формах сахарного диабета нарушено кровоснабжение тканей нижних конечностей, от чего страдают периферические сосуды. Нарушение микроциркуляции тканей приводит к формированию флегмоны, абсцессов и гангрены. Следствие этого становится образование свищей.
Еще одна причина появления свищевого канала – постоперационные осложнения в виде несостоятельности операционных швов, внедрения в операционную рану инфекции, нетипичная реакция организма на шовный материал (лигатуру), его отторжение.
Предрасполагающим фактором к появлению патологии является низкая иммунная реактивность организма вследствие преклонного возраста, чрезмерного физического или психического переутомления, длительного течения заболевания.
Симптомы свища на ноге
Проявления этой патологии делятся на общие и локальные.
Общие симптомы свища на ноге:
Слабость, повышенная утомляемость;
Повышение температуры в диапазоне от субфебрильной до очень высокой;
Частые респираторные и кишечные инфекции длительного течения из-за ослабленного иммунитета;
При сахарном диабете – боли в мышцах ног, повышенное потоотделение.
Отверстие на коже конечности;
Гиперемия и болезненность тканей возле свища;
Выделение из отверстия гноя и сукровичной жидкости;
Дополнительная симптоматика в зависимости от вызвавшей свищ причины.
Диагностика
Уточнение диагноза при появлении свища на ноге не представляет трудностей. Обычно картина патологии становится ясна специалисту уже при визуальном осмотре.
Для определения направленности и величины свища на ноге применяются следующие методы исследования:
Зондирование свищевого канала;
УЗИ для определения локализации и величины абсцесса;
Рентгеновский снимок с введением в свищевой канал контрастного вещества (фистулография).
Для определения реакции организма врач может назначить проведение общего анализа крови и мочи, биохимического анализа крови. Если свищевой канал еще не нашел выхода, могут возникнуть трудности с его визуализацией, так как он заполнен гноем.
Лечение свища на ноге
Радикальный метод, позволяющий полностью избавиться от свища на ноге – оперативное вмешательство. Во время операции иссекается свищевой канал, устанавливается дренаж, обрабатывается очаг инфекции. Если причиной появления свища стало отторжение лигатуры, хирургическая нить извлекается из раны. При остеомиелите устанавливаются устройства для остеосинтеза, после травмы удаляются осколки костей, инородные тела.
Грануляционные свищи можно вылечить без хирургического вмешательства.
Для этого применяется комплекс мер консервативной терапии, часть которых используется и при лечении пациентов, перенесших операцию:
Лечение основного заболевания, ставшего предпосылкой к появлению свища;
Витаминотерапия (витамины C, B, PP);
Укрепление иммунитета с помощью иммуномодуляторов;
Назначение рассасывающих средств (стекловидное тело, взвесь плаценты);
Применение антисептиков в форме мазей и присыпок;
Антибактериальная терапия для снижения интенсивности воспалительного процесса.
Предпосылками к использованию антибиотиков могут быть показатели анализов и такие симптомы, как покраснение кожи, высокая температура на протяжении нескольких дней, сильные боли. При назначении антибиотиков обязательно учитываются противопоказания и побочные действия препаратов.
Антибактериальные препараты для лечения свища на ноге:
Метронидазол – 0,25-0,5 г 3 раза в сутки;
Ципрофлоксацин – 0,125-0,25 г 3-4 раза в сутки;
Тщательный гигиенический уход за свищом значительно снижает риск появления рецидивов. Обработка раны, своевременная перевязка современными материалами будут способствовать быстрому заживлению.
Чтобы свищ на ноге быстро зажил, нужно при первых же симптомах воспалительного процесса обращаться за медицинской помощью, своевременно лечить основное заболевание.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Свищ – это канал, который соединяет полость тела или полые органы с внешней средой или друг с другом. Еще свищ называют фистулой. Чаще всего он представлен узким канальцем, который изнутри покрыт эпителием или молодой соединительной тканью. Свищи могут формироваться на фоне различных патологических процессов, происходящих в организме, а.
Свищ на десне зуба – это патологические образование, представленное небольшим ходом через десну к очагу поражения. Чаще всего свищ идет от корня больного зуба. По нему из очага воспаления отводится серозный или гнойный экссудат. Увидеть свищ можно в месте проекции зуба, в верхней его части. Он выглядит как воспаленная точка.
Параректальный свищ возникает, как следствие нарушения обменных процессов в клетчатке вокруг ампулы прямой кишки. Чаще всего, это последствия парапроктита, или проктита, симптомом которого становится абсцесс клетчатки. Его основные проявления – гнойные или кровянистые выделения, боль, зуд, раздражение эпидермиса прианальной области.
Лигатурный свищ после хирургических родов – одно из распространенных осложнений этой операции. Он опасен тем, что представляет собой источник инфекции и может стать причиной токсического поражения организма женщины.Каждая операция, и родоразрешение с помощью кесарева сечения не является исключением, заканчивается наложением шва.
Источник статьи: https://www.ayzdorov.ru/lechenie_svish_na_noge.php
Посттравматический остеомиелит
Посттравматический остеомиелит – это гнойное воспаление всех элементов кости, возникшее в результате травмы. Как правило, вызывается золотистым стафилококком, попадающим в рану непосредственно в момент повреждения, во время операции или последующих перевязок. Обычно протекает хронически, но возможно и острое течение. Проявляется повышением температуры, лейкоцитозом, болями и признаками воспаления в области травмы. При хроническом течении образуются свищи. Диагноз выставляется с учетом клинических данных и результатов рентгенографии. Лечение – антибиотикотерапия, вскрытие и дренирование гнойных очагов.
МКБ-10
Общие сведения
Посттравматический остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – одно из самых серьезных осложнений, возникающих после открытых повреждений скелета и операций на костях. По различным данным в 15-49% случаев развивается после открытых переломов и в 3% случаев – после хирургических вмешательств. Может выявляться у лиц любого пола и возраста. Вероятность возникновения увеличивается при тяжелых повреждениях с разрушением костей и обширным повреждением мягких тканей, интенсивном микробном загрязнении, несвоевременной или неадекватной хирургической обработке, наличии сопутствующих травм и заболеваний, снижающих сопротивляемость организма и утяжеляющих общее состояние больного.
Причины
Причинами развития посттравматического остеомиелита при открытых переломах являются обширные поражения окружающих кость мягких тканей, интенсивное загрязнение раны, недостаточно радикальная или слишком поздняя первичная хирургическая обработка и отсутствие дренажа для оттока содержимого. Кроме того, вероятность нагноения возрастает в случаях, когда кость расположена близко к коже и плохо защищена мягкими тканями (например, передневнутренняя боковая поверхность большеберцовой кости).
Послеоперационный остеомиелит связан с инфицированием раны в процессе операции. Предполагается, что увеличение количества нагноений после хирургических вмешательств в последние годы обусловлено широким распространением остеосинтеза, а также появлением новых штаммов болезнетворных микроорганизмов, устойчивых к действию антибиотиков.
Факторами, увеличивающими риск развития остеомиелита после операций, являются:
- чрезмерная травматизация мягких тканей
- нестабильный или недостаточный остеосинтез
- коррозия металлоконструкций
- наличие очагов скрытой инфекции в организме пациента.
Разновидностью данной формы остеомиелита является спицевой остеомиелит – локальное нагноение кости при установке аппарата Илизарова или наложении
Патанатомия
Все виды посттравматического остеомиелита являются не местным процессом, а заболеванием всего организма, поскольку возникают под влиянием комбинации общих и местных факторов и вызывают поражение различных органов и систем, в том числе – расположенных далеко от гнойного очага. При остеомиелите воспаляются все элементы кости: костный мозг, надкостница и компактное вещество, а также окружающие мягкие ткани, однако первичное воспаление обусловлено попаданием патогенных микроорганизмов в костный мозг.
У больных с открытыми повреждениями костей при нагноении зона воспаления, как правило, ограничивается областью перелома, иногда развиваются краевые остеомиелиты. При обширных дефектах кожи и многооскольчатых переломах наблюдаются обширные гнойные процессы, захватывающие как всю кость, так и окружающие мягкие ткани. При посттравматическом остеомиелите воспаление локализуется в области хирургического вмешательства, гнойный процесс распространяется по ходу металлоконструкции (штифта, гвоздя, пластины).
Классификация
В современной травматологии и ортопедии выделяют следующие разновидности посттравматического остеомиелита:
- Собственно посттравматический – развивающийся при открытых переломах.
- Огнестрельный – возникающий после огнестрельных ранений.
- Посттравматический – развивающийся после операций.
Симптомы посттравматического остеомиелита
Для патологии характерно хроническое течение (хронический остеомиелит). Наблюдается повышение температуры, по анализам крови выявляется нарастающий лейкоцитоз. Область раны отечна, гиперемирована, болезненна, из раны выделяется гной. После вскрытия и дренирования воспалительные явления стихают, количество гнойного отделяемого уменьшается, в области послеоперационной раны формируется свищ без тенденции к самостоятельному заживлению. При остром варианте посттравматического остеомиелита отмечаются интенсивные боли, повышение температуры до фебрильных цифр, явления общей интоксикации, значительный отек, ускорение СОЭ, выраженный лейкоцитоз и нарастающая анемия.
Диагностика
Диагноз выставляется врачом-травматологом на основании клинических симптомов. Первые рентгенологические признаки появляются лишь спустя месяц после начала заболевания. На снимках выявляется изъеденность концов костных отломков, секвестры и очаги деструкции, а также остеопороз вокруг металлоконструкций (при их наличии). При огнестрельном остеомиелите наблюдается сужение костномозгового канала, более выраженные периостальные наслоения и зона остеосклероза. Возможно наличие костных полостей. В окружающих мягких тканях иногда видны металлические осколки.
Лечение посттравматического остеомиелита
Основной задачей лечения является полная ликвидация гнойного очага и устранение воспаления. Основной метод лечения оперативный – вскрытие и дренирование. Вопрос об удалении металлоконструкций решается в индивидуальном порядке. При локализованных формах возможно сохранение остеосинтеза. При нагноении по ходу внутрикостных штифтов показано их удаление с последующим монтажом аппарата Илизарова. Во время хирургического вмешательства используют внутривенное или внутрикостное введение антибиотиков.
Для обеспечения устойчивого оттока устанавливают системы активного дренирования, производят постоянную аспирацию раневого отделяемого. Область нагноения орошают нитрофурановыми препаратами или антибиотиками. Все лечебные мероприятия осуществляют на фоне антибиотикотерапии, проводимой с учетом чувствительности возбудителя. При обширных очагах нагноения и выраженной общей интоксикации антибиотики вводят внутривенно или внутриартериально. Применяют иммобилизацию и УВЧ-терапию.
Прогноз и профилактика
Прогноз при посттравматическом остеомиелите зависит от тяжести поражения, своевременности и достаточной радикальности лечения, возраста больного, наличия сопутствующих травм и заболеваний и т. д. Исходом может стать костный дефект, ложный сустав, укорочение или угловая деформация конечности. Возможно образование длительно незаживающих свищей. Из-за подвижности фрагментов в области повреждения инфекция часто распространяется по кости, что затрудняет стабилизацию перелома и препятствует консолидации отломков.
Вероятность полного выздоровления уменьшается при застарелых формах посттравматического остеомиелита, что обусловлено нарушениями трофики, дистрофией кости и дефицитом полноценных мягких тканей в области гнойного очага. Профилактика заключается в предупреждении травм, ранней адекватной обработке ран и открытых переломов, обоснованном проведении хирургических вмешательств, соблюдении техники операций.
Источник статьи: https://www.krasotaimedicina.ru/diseases/traumatology/posttraumatic-osteomyelitis
Источник
