Допустимое смещение лучевой кости при переломе у детей
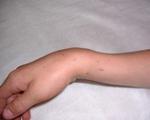

Перелом лучевой кости у детей – это нарушение целостности нижней, реже средней или верхней трети одной из двух костей предплечья, расположенной со стороны большого пальца. Сопровождается болью, отеком, ограничением движений. Деформация и патологическая подвижность присутствуют не всегда, клиническая картина может быть сглаженной, напоминать ушиб. Диагноз выставляется на основании анамнеза, данных внешнего осмотра, результатов рентгенографии, УЗИ. В сомнительных случаях назначаются КТ, МРТ. Лечение чаще консервативное: репозиция, фиксация гипсовой повязкой. При невозможности вправления или удержания отломков производятся операции.
Общие сведения
Перелом лучевой кости у детей – один из самых распространенных переломов детского возраста. Встречаемость травматических поражений предплечья (включая повреждения локтевой кости и обеих костей), по различным данным, составляет от 25 до 53% от общего количества травм костей конечностей. Мальчики страдают чаще девочек. При своевременном обращении травмы хорошо поддаются лечению, функция конечности полностью восстанавливается. В неблагоприятном исходе возможны остаточные деформации, ограничения движений.
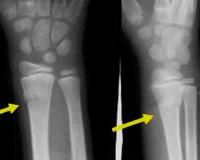
Перелом лучевой кости у детей
Причины
У маленьких детей основной причиной являются бытовые травмы. Дети среднего и старшего возраста чаще травмируются на улице – падают на руку во время подвижных игр, бега, катания на велосипеде, обычных или роликовых коньках. В отдельных случаях причиной становятся автодорожные происшествия, падения с высоты, драки между детьми, семейное насилие. Уровень перелома луча определяется характером травматического воздействия:
- Нижняя треть. Основная причина – падение с упором на ладонь, реже на тыльную поверхность кисти, иногда травма провоцируется ударом по дорсальной поверхности запястья.
- Средняя треть. Кость ломается при ударе по лучевой стороне предплечья.
- Верхняя треть. В качестве причины рассматривают падение на вытянутую и слегка отведенную руку.
Патогенез
Нарушение целостности кости происходит в случае, когда сила воздействия превышает ее прочностные характеристики. В классическом варианте кость ломается полностью. У детей, наряду с классическими переломами, возможны травмы, при которых кость повреждается, но надкостница остается целой. Еще одной разновидностью детского перелома является эпифизеолиз – нарушение целостности хряща в ростковой зоне. Эпифизеолиз может наблюдаться только вблизи от суставных концов кости, рядом с запястьем либо локтевым суставом.
Классификация
С учетом уровня и типа травмы у детей можно выделить следующие повреждения лучевой кости:
- В нижней трети: перелом луча в типичном месте, поднадкостничный перелом, эпифизеолиз, остеоэпифизеолиз (повреждение ростковой зоны с переходом на кость). Наиболее распространенная разновидность травм.
- В средней трети: обычный и поднадкостничный перелом. Встречается редко, что обусловлено неудобством нанесения удара по этой зоне, рефлекторным защитным сгибанием предплечья при драках и несчастных случаях.
- В верхней трети: остеоэпизифеолиз, эпифизеолиз головки, перелом шейки луча. Составляет 20-50% от общего числа переломов луча, нередко сочетается с вывихом, повреждениями других структур локтевого сустава.
Перелом Галеацци может возникать в нижней либо средней трети сегмента, характеризуется нарушением целостности луча в сочетании с вывихом головки локтевой кости в области запястья. Все переломы могут быть закрытыми или открытыми, сопровождаться либо не сопровождаться смещением костных фрагментов.
Симптомы
Переломы нижней трети лучевой кости
Чаще всего у детей наблюдается эпифизеолиз лучевой кости – поражение зоны роста, располагающейся непосредственно рядом с суставом. Возможны изолированные повреждения, сочетание с эпифизеолизом локтевой кости, отрывом шиловидного отростка. Клинические проявления зачастую сглажены. Ребенок жалуется на незначительную или умеренную болезненность, при осмотре обнаруживается локальная припухлость со стороны 1 пальца.
При сочетании с другими травмами дистального отдела предплечья отечность распространяется на весь сустав. Из-за неяркой симптоматики родители нередко рассматривают травму, как ушиб, обращаются к специалистам через несколько дней, когда становится понятно, что проявления слишком стабильные, не уменьшаются с течением времени. При выраженном смещении признаки соответствуют перелому, наблюдаются резкий болевой синдром, деформация, прогрессирующая разлитая отечность.
Поднадкостничные переломы луча располагаются чуть выше эпифизеолизов – по линии метафиза. Симптоматика скудная, боли незначительные, отечность умеренная. Важным признаком, позволяющим отличить перелом от ушиба, является болезненность при осевой нагрузке. При достаточном угловом смещении определяется видимая деформация. Обычные переломы чаще наблюдаются у детей старшего возраста. Проявления аналогичны переломам у взрослых.
Повреждение Галеацци
Ребенка одновременно беспокоит боль в средней либо нижней трети предплечья и болезненность в лучезапястном суставе со стороны мизинца. В обоих местах выявляются кровоизлияния, отек мягких тканей, деформации. Нарастающая отечность обуславливает высокую вероятность развития осложнений.
Диафизарные переломы лучевой кости
Клиническая картина неяркая. Присутствуют жалобы на боль, усиливающуюся при движениях, особенно вращении кисти. При поднадкостничных повреждениях может быть заметна угловая деформация, при полных переломах в зоне травмы может прощупываться «ступенька». Патологическая подвижность и костный хруст обнаруживаются крайне редко, поскольку костные фрагменты удерживаются в фиксированном положении за счет межкостной мембраны и неповрежденной локтевой кости.
Переломы шейки и головки лучевой кости
Возможны поражения на всем протяжении от головки до шейки, но в клинической практике преобладают переломы на границе этих анатомических образований. Из-за внутрисуставного расположения клиника выражена достаточно ярко. Дети жалуются на боль в суставе, преимущественно в зоне локтевой ямки. Сустав отечный, его контуры сглажены, все виды движений ограничены. Наибольшее ограничение отмечается при попытке развернуть руку ладонью кверху. Крепитация отсутствует.
Осложнения
К числу ранних осложнений относятся сдавление нервов и сосудов, развитие компартмент-синдрома из-за нарастающего отека конечности. Негативные последствия чаще наблюдаются при переломе Галеацци, но могут встречаться и при других повреждениях, особенно сопровождающихся значительным смещением. Настораживающими признаками являются нарушения чувствительности и движений, ослабление или исчезновение пульса, прогрессирующие мучительные боли в дистальных отделах конечности.
Поздние осложнения включают уменьшение объема движений, остаточные деформации, замедление роста лучевой кости с развитием лучевой косорукости. Серьезным осложнением, ограничивающим трудоспособность, является контрактура Фолькмана, возникающая на фоне длительно сохраняющегося компартмент-синдрома.
Диагностика
Постановка диагноза осуществляется детским врачом-травматологом. Определение характера травмы базируется на жалобах, данных объективного осмотра, дополнительных исследований. При стертой клинической симптоматике повышается значимость визуализационных методик. Для подтверждения диагноза назначаются:
- Рентгенография. Является базовым исследованием, позволяет обнаруживать обычные и поднадкостничные переломы, но может быть малоинформативной при эпифизеолизе. В зависимости от уровня повреждения производится рентгенография костей предплечья, лучезапястного либо локтевого сустава в двух проекциях.
- Ультрасонография. УЗИ сустава – доступный и информативный метод исследования при подозрении на эпифизеолиз. Позволяет оценивать состояние хрящевой ткани, которая плохо просматривается на рентгеновских снимках. Дополнительным преимуществом метода является его функциональность – возможность оценить состояние зоны поражения при различных положениях конечности.
- КТ и МРТ. Методики назначаются на заключительном этапе обследования при недостаточной информативности базовых исследований. Дают возможность изучить область повреждения в различных плоскостях, создать трехмерную модель пораженной зоны.
Лечение перелома лучевой кости у детей
Помощь на догоспитальном этапе
Руку фиксируют с помощью косыночной повязки. При тяжелых травмах диафиза и верхней части производят иммобилизацию шиной с захватом двух соседних сегментов: кисти и плеча. При наличии ран и ссадин накладывают асептическую повязку. К зоне поражения прикладывают холод: пакет со льдом, завернутый в полотенце, грелку с холодной водой.
Мочить область перелома (прикладывать мокрые салфетки, полотенца) не рекомендуется, это плохо влияет на состояние кожи. При сильных болях дают анальгетик в дозе, соответствующей возрасту. Ребенка немедленно доставляют в специализированное медицинское учреждение.
Консервативная терапия
Лечение чаще амбулаторное. Госпитализация требуется при открытых повреждениях, признаках сдавления сосудов и нервов, значительном отеке, сочетании с иными травмами, неэффективности репозиции, невозможности удержания костных фрагментов в правильном положении. При переломах без смещения накладывают гипсовую повязку. При наличии смещения осуществляют репозицию.
В сложных случаях для предупреждения повторного смещения производят чрескожную фиксацию отломков. Детям старшего возраста манипуляцию выполняют под местной анестезией, у пациентов младшей возрастной группы применяют общий наркоз. Последующее консервативное лечение проводят с использованием следующих методов:
- Охранительный режим. Рекомендуют сохранять возвышенное положение конечности, исключить нагрузку на руку. Продолжительность иммобилизации зависит от вида перелома, в большинстве случаев составляет от 2 до 4 недель.
- Обезболивание. Требуется в первые дни после травмы. Чаще производится с помощью пероральных анальгетиков. При стационарном лечении тяжелых повреждений, после операций на лучевой кости возможно внутримышечное введение.
- Физиотерапия. На начальном этапе назначают УВЧ для уменьшения отека и воспаления. Затем применяют парафин, озокерит. Тепловые процедуры дополняют комплексами ЛФК.
Хирургическое лечение
При переломах луча у детей хирургические вмешательства требуются нечасто. Проводятся:
- Диафизарные переломы. Операция показана при сохраняющемся смещении по ширине более 1/3 диаметра кости, угловом смещении свыше 10 градусов. Металлоостеосинтез выполняется редко, фрагменты чаще фиксируют кетгутовой нитью либо внедряют один отломок в другой. Иногда используют дополнительную чрескожную фиксацию спицей.
- Переломы верхней части луча. Традиционная фиксация головки или шейки луча спицей почти в половине случаев влечет за собой ограничения движений в отдаленном периоде. Хорошие результаты отмечаются при использовании эластичных титановых гвоздей, биодеградируемых спиц и винтов.
- Переломы нижней части луча. В качестве показаний рассматриваются смещение по ширине на треть, угловое смещение 15-20 градусов. Фиксация осуществляется с использованием тех же способов, что при диафизарных переломах.
Прогноз
Прогноз в подавляющем большинстве случаев благоприятный. Переломы луча хорошо срастаются, образование ложных суставов нехарактерно. Небольшие угловые смещения у детей устраняются самостоятельно по мере роста кости. Деформации, ограничения функции конечности, другие последствия возможны при отсутствии репозиции, позднем обращении за медицинской помощью, развитии осложнений.
Профилактика
Основной профилактической мерой является исключение причин травмы путем создания безопасной среды, обучения детей основам правильного поведения дома и на улице. Родителям рекомендуют проявлять повышенную настороженность при жалобах детей на боли в типичных областях, даже если эти жалобы не соответствуют классической картине перелома.
Источник
ðÅÒÅÌÏÍÙ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ ×ÏÚÎÉËÁÀÔ ÄÏÓÔÁÔÏÞÎÏ ÞÁÓÔÏ É ÍÏÇÕÔ ÓÕÝÅÓÔ×ÅÎÎÏ ÒÁÚÌÉÞÁÔØÓÑ ÐÏ ÔÑÖÅÓÔÉ É ÐÏÓÌÅÄÓÔ×ÉÑÍ × ÚÁ×ÉÓÉÍÏÓÔÉ ÏÔ ÕÒÏ×ÎÑ É ÈÁÒÁËÔÅÒÁ ÐÏ×ÒÅÖÄÅÎÉÑ. ðÒÉÞÉÎÏÊ ÔÒÁ×ÍÙ ÞÁÝÅ ÓÔÁÎÏ×ÉÔÓÑ ÐÁÄÅÎÉÅ ÎÁ ÒÕËÕ. ï ÎÁÌÉÞÉÉ ÐÅÒÅÌÏÍÁ Ó×ÉÄÅÔÅÌØÓÔ×ÕÅÔ ÏÔÅË, ÒÅÚËÁÑ ÂÏÌØ É ÎÁÒÕÛÅÎÉÅ Ä×ÉÖÅÎÉÊ. ÷ÏÚÍÏÖÎÙ ËÒÏ×ÏÉÚÌÉÑÎÉÑ, ÎÅÒÅÄËÏ ÎÁÂÌÀÄÁÅÔÓÑ ËÒÅÐÉÔÁÃÉÑ É ÐÏÄ×ÉÖÎÏÓÔØ ÆÒÁÇÍÅÎÔÏ×. óÌÅÄÕÅÔ ÕÞÉÔÙ×ÁÔØ, ÞÔÏ ÎÅÐÏÌÎÙÅ ÐÅÒÅÌÏÍÙ, ÐÅÒÅÌÏÍÙ ÂÅÚ ÓÍÅÝÅÎÉÑ É ÐÏ×ÒÅÖÄÅÎÉÑ ÐÏ ÔÉÐÕ ‘ÓÌÏÍÁÎÎÏÊ ÚÅÌÅÎÏÊ ×ÅÔËÉ’ ÐÏ Ó×ÏÉÍ ÓÉÍÐÔÏÍÁÍ ÍÏÇÕÔ ÎÁÐÏÍÉÎÁÔØ ÕÛÉ ÐÒÅÄÐÌÅÞØÑ, ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÉÌÉ ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á. ïÓÎÏ×ÎÙÍ ÄÏÐÏÌÎÉÔÅÌØÎÙÍ ÉÓÓÌÅÄÏ×ÁÎÉÅÍ, ÉÓÐÏÌØÚÕÅÍÙÍ ÄÌÑ ÐÏÄÔ×ÅÒÖÄÅÎÉÑ ÄÉÁÇÎÏÚÁ, Ñ×ÌÑÅÔÓÑ ÒÅÎÔÇÅÎÏÇÒÁÆÉÑ. ìÅÞÅÎÉÅ ÏÂÙÞÎÏ ËÏÎÓÅÒ×ÁÔÉ×ÎÏÅ: ÇÉÐÓÏ×ÁÑ ÐÏ×ÑÚËÁ Ó ÐÏÓÌÅÄÕÀÝÉÍ ÆÉÚÉÏÌÅÞÅÎÉÅÍ. ïÐÅÒÁÃÉÉ ÔÒÅÂÕÀÔÓÑ ÐÒÉ ÚÎÁÞÉÔÅÌØÎÏÍ ÓÍÅÝÅÎÉÉ ÆÒÁÇÍÅÎÔÏ×, ÐÏ×ÒÅÖÄÅÎÉÉ ÎÅÒ×Ï× É ÓÏÓÕÄÏ×.
ðÅÒÅÌÏÍÙ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ Ñ×ÌÑÀÔÓÑ ÓÁÍÙÍÉ ÒÁÓÐÒÏÓÔÒÁÎÅÎÎÙÍÉ ÐÅÒÅÌÏÍÁÍÉ ËÏÓÔÅÊ ËÏÎÅÞÎÏÓÔÅÊ. ðÏ×ÒÅÖÄÁÔØÓÑ ÍÏÖÅÔ ËÁË ÏÄÎÁ, ÔÁË É ÏÂÅ ËÏÓÔÉ ÐÒÅÄÐÌÅÞØÑ. éÎÏÇÄÁ ÐÅÒÅÌÏÍ ÏÄÎÏÊ ËÏÓÔÉ ÓÏÞÅÔÁÅÔÓÑ Ó ×Ù×ÉÈÏÍ ÄÒÕÇÏÊ. îÁÒÕÛÅÎÉÅ ÃÅÌÏÓÔÎÏÓÔÉ ËÏÓÔÉ ÍÏÖÅÔ ×ÏÚÎÉËÎÕÔØ × ÌÀÂÏÍ ÏÔÄÅÌÅ: × ×ÅÒÈÎÅÊ ÔÒÅÔÉ, × ÏÂÌÁÓÔÉ ÄÉÁÆÉÚÁ ÉÌÉ × ÎÉÖÎÅÊ ÔÒÅÔÉ. þÁÝÅ ×ÓÅÇÏ ×ÏÚÎÉËÁÀÔ ÐÏ×ÒÅÖÄÅÎÉÑ ÎÉÖÎÅÊ ÔÒÅÔÉ ÐÒÅÄÐÌÅÞØÑ ÞÕÔØ ×ÙÛÅ ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á.
ðÒÉ ÂÙÔÏ×ÏÊ ÔÒÁ×ÍÅ ÐÅÒÅÌÏÍÙ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ ÏÂÙÞÎÏ ÉÚÏÌÉÒÏ×ÁÎÎÙÅ. ðÒÉ ÐÁÄÅÎÉÑÈ Ó ×ÙÓÏÔÙ É Á×ÔÏÄÏÒÏÖÎÏÊ ÔÒÁ×ÍÅ ×ÏÚÍÏÖÎÏ ÓÏÞÅÔÁÎÉÅ Ó þíô, ÐÅÒÅÌÏÍÁÍÉ ÄÒÕÇÉÈ ËÏÓÔÅÊ ËÏÎÅÞÎÏÓÔÅÊ, ÐÅÒÅÌÏÍÁÍÉ ÔÁÚÁ, ÐÏ×ÒÅÖÄÅÎÉÑÍÉ ÇÒÕÄÎÏÊ ËÌÅÔËÉ, ÐÅÒÅÌÏÍÁÍÉ ÐÏÚ×ÏÎÏÞÎÉËÁ, ÓÐÉÎÎÏÍÏÚÇÏ×ÏÊ ÔÒÁ×ÍÏÊ É ÔÕÐÏÊ ÔÒÁ×ÍÏÊ ÖÉ×ÏÔÁ.
óÉÍÐÔÏÍÙ
óÉÍÐÔÏÍÙ ÐÅÒÅÌÏÍÏ× ×ÅÒÈÎÅÊ ÔÒÅÔÉ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ
ðÅÒÅÌÏÍ ÌÏËÔÅ×ÏÇÏ ÏÔÒÏÓÔËÁ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ ÍÏÖÅÔ ×ÏÚÎÉËÎÕÔØ ÐÒÉ ÐÁÄÅÎÉÉ ÎÁ ÌÏËÏÔØ. óÕÓÔÁ× ÏÔÅÞÅÎ, ÅÇÏ ËÏÎÔÕÒÙ ÓÇÌÁÖÅÎÙ. îÁ ËÏÖÅ ×ÉÄÎÙ ËÒÏ×ÏÉÚÌÉÑÎÉÑ, × ÓÕÓÔÁ×Å ÍÏÖÅÔ ÏÐÒÅÄÅÌÑÔØÓÑ ÇÅÍÁÒÔÒÏÚ. ä×ÉÖÅÎÉÑ ÒÅÚËÏ ÏÇÒÁÎÉÞÅÎÙ. ðÒÉ ÏÝÕÐÙ×ÁÎÉÉ ×ÙÑ×ÌÑÅÔÓÑ ÌÏËÁÌØÎÁÑ ÒÅÚËÁÑ ÂÏÌÅÚÎÅÎÎÏÓÔØ ÐÏ ÚÁÄÎÅÊ ÐÏ×ÅÒÈÎÏÓÔÉ ÓÕÓÔÁ×Á. ÷ ÒÑÄÅ ÓÌÕÞÁÅ× ÏÂÎÁÒÕÖÉ×ÁÅÔÓÑ ÐÁÔÏÌÏÇÉÞÅÓËÁÑ ÐÏÄ×ÉÖÎÏÓÔØ É ÈÒÕÓÔ. îÁ ÒÅÎÔÇÅÎÏÇÒÁÆÉÉ ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á ÏÐÒÅÄÅÌÑÅÔÓÑ ÐÅÒÅÌÏÍ ÉÌÉ ÜÐÉÆÉÚÅÏÌÉÚ. ðÒÉ ÐÏ×ÒÅÖÄÅÎÉÑÈ ÂÅÚ ÓÍÅÝÅÎÉÑ ÎÅÏÂÈÏÄÉÍÏ ÐÒÏ×ÅÓÔÉ ÓÒÁ×ÎÉÔÅÌØÎÙÅ ÓÎÉÍËÉ ÌÏËÔÅ×ÙÈ ÓÕÓÔÁ×Ï× É ÓÒÁ×ÎÉÔØ ÒÁÓÐÏÌÏÖÅÎÉÅ ÑÄÅÒ ÏËÏÓÔÅÎÅÎÉÊ. ÷ ÄÉÁÇÎÏÓÔÉÞÅÓËÉ ÔÒÕÄÎÙÈ ÓÌÕÞÁÑÈ ÐÏËÁÚÁÎÙ ëô ÉÌÉ íòô ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á.
ðÅÒÅÌÏÍ ×ÅÎÅÞÎÏÇÏ ÏÔÒÏÓÔËÁ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ ÐÏ ËÌÉÎÉÞÅÓËÉÍ ÐÒÏÑ×ÌÅÎÉÑÍ ÐÏÈÏÖ ÎÁ ÕÛÉ ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á. ïÔÅË ÏÂÙÞÎÏ ÎÅ ×ÙÒÁÖÅÎ. ÷ÏÚÎÉËÁÅÔ ÕÍÅÒÅÎÎÁÑ ÂÏÌØ, ÏÂßÅÍ Ä×ÉÖÅÎÉÊ ÕÍÅÎØÛÅÎ ÎÅÚÎÁÞÉÔÅÌØÎÏ.
ðÅÒÅÌÏÍ íÁÌØÇÅÎÑ (ÐÅÒÅÌÏÍ ÌÏËÔÅ×ÏÇÏ ÏÔÒÏÓÔËÁ Ó ×Ù×ÉÈÏÍ ËÏÓÔÅÊ ÐÒÅÄÐÌÅÞØÑ) ÓÏÐÒÏ×ÏÖÄÁÅÔÓÑ ÑÒËÏÊ ËÌÉÎÉÞÅÓËÏÊ ËÁÒÔÉÎÏÊ. òÕËÁ ÐÏÌÕÓÏÇÎÕÔÁ É ÒÁÚ×ÅÒÎÕÔÁ ÌÁÄÏÎØÀ ×ÐÅÒÅÄ. óÕÓÔÁ× Õ×ÅÌÉÞÅÎ × ÐÅÒÅÄÎÅÚÁÄÎÅÍ ÎÁÐÒÁ×ÌÅÎÉÉ, ÓÚÁÄÉ ×ÙÑ×ÌÑÅÔÓÑ ÄÅÆÏÒÍÁÃÉÑ × ×ÉÄÅ ÕÓÔÕÐÁ, ÓÐÅÒÅÄÉ ÌÏËÔÅ×ÏÊ ÓÇÉ ÓÇÌÁÖÅÎ ÉÚ-ÚÁ ÐÒÉÐÕÈÌÏÓÔÉ, ËÏÔÏÒÕÀ ÓÏÚÄÁÀÔ ÓÍÅÓÔÉ×ÛÉÅÓÑ ËÏÓÔÉ ÐÒÅÄÐÌÅÞØÑ. ä×ÉÖÅÎÉÑ ÎÅ×ÏÚÍÏÖÎÙ.
ðÅÒÅÌÏÍ íÏÎÔÅÄÖÁ (ÐÅÒÅÌÏÍ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ Ó ×Ù×ÉÈÏÍ ÇÏÌÏ×ËÉ ÌÕÞÁ) Õ ÄÅÔÅÊ ÎÁÂÌÀÄÁÅÔÓÑ ÒÅÄËÏ. òÕËÁ ÓÌÅÇËÁ ÓÏÇÎÕÔÁ É Ó×ÉÓÁÅÔ ×ÄÏÌØ ÔÅÌÁ, Ä×ÉÖÅÎÉÑ ÎÅ×ÏÚÍÏÖÎÙ. ðÏÌÏÖÅÎÉÅ ËÉÓÔÉ ÚÁ×ÉÓÉÔ ÏÔ ÔÉÐÁ ×Ù×ÉÈÁ, ×ÏÚÍÏÖÅÎ ÐÏ×ÏÒÏÔ ÌÁÄÏÎÉ ËÎÕÔÒÉ, ËÎÁÒÕÖÉ É ÎÅÊÔÒÁÌØÎÏÅ ÐÏÌÏÖÅÎÉÅ. ÷ ÓÒÅÄÎÅÊ ÉÌÉ ×ÅÒÈÎÅÊ ÞÁÓÔÉ ÐÒÅÄÐÌÅÞØÑ ×ÙÑ×ÌÑÅÔÓÑ ÏÔÅË É ÄÅÆÏÒÍÁÃÉÑ. åÓÌÉ ÐÅÒÅÌÏÍ ÒÁÓÐÏÌÏÖÅÎ ÐÏÂÌÉÚÏÓÔÉ ÏÔ ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á, ÏÔÅË ÎÁ ÐÒÅÄÐÌÅÞØÅ ÏÔÓÕÔÓÔ×ÕÅÔ, ÏÐÒÅÄÅÌÑÅÔÓÑ ÔÏÌØËÏ ÏÔÅË É ÄÅÆÏÒÍÁÃÉÑ ÓÕÓÔÁ×Á. ðÒÉ ÐÁÌØÐÁÃÉÉ ÌÏËÔÅ×ÏÊ ÑÍËÉ ÍÏÖÎÏ ÐÒÏÝÕÐÁÔØ ×ÙÓÔÕÐÁÀÝÕÀ ÇÏÌÏ×ËÕ ÌÕÞÁ.
ðÅÒÅÌÏÍ ÛÅÊËÉ ÌÕÞÅ×ÏÊ ËÏÓÔÉ ÓÏÐÒÏ×ÏÖÄÁÅÔÓÑ ÏÔÅËÏÍ É ÂÏÌØÀ × ÐÒÏÅËÃÉÉ ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á. óÕÓÔÁ× ÓÌÅÇËÁ ÓÏÇÎÕÔ, ÌÁÄÏÎØ ÐÏ×ÅÒÎÕÔÁ ËÎÕÔÒÉ. ïÝÕÐÙ×ÁÎÉÅ ÎÁÒÕÖÎÏÊ ÐÏ×ÅÒÈÎÏÓÔÉ ÓÕÓÔÁ×Á ÂÏÌÅÚÎÅÎÎÏ. òÁÚÇÉÂÁÎÉÅ É ÓÇÉÂÁÎÉÅ ×ÏÚÍÏÖÎÏ, ÎÏ ×ÒÁÝÁÔÅÌØÎÙÅ Ä×ÉÖÅÎÉÑ ÒÅÚËÏ ÏÇÒÁÎÉÞÅÎÙ. òÅÎÔÇÅÎÏÇÒÁÆÉÑ ÐÏÚ×ÏÌÑÅÔ ÐÏÄÔ×ÅÒÄÉÔØ ÄÉÁÇÎÏÚ É ÕÔÏÞÎÉÔØ ÈÁÒÁËÔÅÒ ÓÍÅÝÅÎÉÑ ÆÒÁÇÍÅÎÔÏ×.
óÉÍÐÔÏÍÙ ÄÉÁÆÉÚÁÒÎÙÈ ÐÅÒÅÌÏÍÏ× ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ
äÉÁÆÉÚÁÒÎÙÅ ÐÅÒÅÌÏÍÙ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ ÏÔÎÏÓÑÔÓÑ Ë ÇÒÕÐÐÅ ÓÁÍÙÈ ÔÑÖÅÌÙÈ ÐÏ×ÒÅÖÄÅÎÉÊ ÓÒÅÄÉ ÐÅÒÅÌÏÍÏ× ËÏÓÔÅÊ ÐÒÅÄÐÌÅÞØÑ. ÷ÏÚÍÏÖÎÏ ÐÏ×ÒÅÖÄÅÎÉÅ ÏÄÎÏÊ ËÏÓÔÉ, ÏÄÎÁËÏ ÞÁÝÅ ÏÄÎÏ×ÒÅÍÅÎÎÏ ÌÏÍÁÀÔÓÑ É ÌÏËÔÅ×ÁÑ, É ÌÕÞÅ×ÁÑ ËÏÓÔØ. ëÌÉÎÉÞÅÓËÉ ÏÐÒÅÄÅÌÑÅÔÓÑ ×ÙÒÁÖÅÎÎÙÊ ÏÔÅË, ÐÁÔÏÌÏÇÉÞÅÓËÁÑ ÐÏÄ×ÉÖÎÏÓÔØ, ÄÅÆÏÒÍÁÃÉÑ, ËÏÓÔÎÙÊ ÈÒÕÓÔ, ÚÎÁÞÉÔÅÌØÎÏÅ ÏÇÒÁÎÉÞÅÎÉÅ Ä×ÉÖÅÎÉÊ É ÒÅÚËÁÑ ÂÏÌÅÚÎÅÎÎÏÓÔØ.
óÉÍÐÔÏÍÙ ÐÅÒÅÌÏÍÏ× ÎÉÖÎÅÊ ÔÒÅÔÉ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ
îÁÉÂÏÌÅÅ ÒÁÓÐÒÏÓÔÒÁÎÅÎÎÙÍÉ Ñ×ÌÑÀÔÓÑ ÜÐÉÆÉÚÅÏÌÉÚÙ, ÓËÌÁÄÞÁÔÙÅ (ÐÏÄÎÁÄËÏÓÔÎÉÞÎÙÅ) É ÏÂÙÞÎÙÅ ÐÏÌÎÙÅ ÐÅÒÅÌÏÍÙ. òÅÖÅ ÎÁÂÌÀÄÁÅÔÓÑ ÐÏ×ÒÅÖÄÅÎÉÅ çÁÌÅÁÃÃÉ – ÐÅÒÅÌÏÍ ÌÕÞÁ × ÎÉÖÎÅÊ ÔÒÅÔÉ ÄÉÁÆÉÚÁ Ó ×Ù×ÉÈÏÍ ÇÏÌÏ×ËÉ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ.
ðÏ×ÒÅÖÄÅÎÉÅ çÁÌÅÁÃÃÉ ×ÏÚÎÉËÁÅÔ ÐÒÉ ÐÁÄÅÎÉÑÈ ÎÁ ÌÁÄÏÎØ. ÷ ÏÂÌÁÓÔÉ ÐÒÅÄÐÌÅÞØÑ ÓÏ ÓÔÏÒÏÎÙ ÍÉÚÉÎÃÁ ÐÏÑ×ÌÑÅÔÓÑ ÏÔÅË, ÄÅÆÏÒÍÁÃÉÑ, ËÒÏ×ÏÉÚÌÉÑÎÉÑ É ÒÅÚËÁÑ ÂÏÌÅÚÎÅÎÎÏÓÔØ. îÁ ×ÎÕÔÒÅÎÎÅÊ ÐÏ×ÅÒÈÎÏÓÔÉ ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á ÏÐÒÅÄÅÌÑÅÔÓÑ ÂÏÌÅÚÎÅÎÎÁÑ ÐÒÉÐÕÈÌÏÓÔØ.
óËÌÁÄÞÁÔÙÅ ÐÅÒÅÌÏÍÙ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ ÏÂÙÞÎÏ ÌÏËÁÌÉÚÕÀÔÓÑ × ÏÂÌÁÓÔÉ ÄÉÓÔÁÌØÎÏÇÏ ÍÅÔÁÆÉÚÁ. ðÒÉÞÉÎÏÊ ÓÔÁÎÏ×ÉÔÓÑ ÐÁÄÅÎÉÅ ÎÁ ÌÁÄÏÎØ. ëÌÉÎÉËÁ ÓËÕÄÎÁÑ. ïÔÍÅÞÁÀÔÓÑ ÎÅÂÏÌØÛÉÅ ÂÏÌÉ É ÕÍÅÒÅÎÎÁÑ ÐÒÉÐÕÈÌÏÓÔØ ÞÕÔØ ×ÙÛÅ ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á. ïÝÕÐÙ×ÁÎÉÅ É ÏÓÅ×ÁÑ ÎÁÇÒÕÚËÁ ÂÏÌÅÚÎÅÎÎÙ.
üÐÉÆÉÚÅÏÌÉÚ ÄÉÓÔÁÌØÎÏÇÏ ÏÔÄÅÌÁ ÌÕÞÅ×ÏÊ ËÏÓÔÉ – ÓÁÍÁÑ ÒÁÓÐÒÏÓÔÒÁÎÅÎÎÁÑ ÔÒÁ×ÍÁ × ÇÒÕÐÐÅ ÐÅÒÅÌÏÍÏ× ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ. üÐÉÆÉÚÅÏÌÉÚ ÌÕÞÁ ÍÏÖÅÔ ÂÙÔØ ÉÚÏÌÉÒÏ×ÁÎÎÙÍ ÌÉÂÏ ÓÏÞÅÔÁÔØÓÑ Ó ÏÔÒÙ×ÏÍ ÛÉÌÏ×ÉÄÎÏÇÏ ÏÔÒÏÓÔËÁ ÉÌÉ Ó ÜÐÉÆÉÚÅÏÌÉÚÏÍ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ. ëÌÉÎÉÞÅÓËÁÑ ËÁÒÔÉÎÁ ÞÁÓÔÏ ÎÅÄÏÓÔÁÔÏÞÎÏ ÞÅÔËÁÑ. ÷ ÏÂÌÁÓÔÉ ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á ÐÏÑ×ÌÑÅÔÓÑ ÐÒÉÐÕÈÌÏÓÔØ É ÂÏÌÅÚÎÅÎÎÏÓÔØ, ËÏÔÏÒÙÅ ÒÏÄÉÔÅÌÉ ÉÎÏÇÄÁ ÒÁÓÃÅÎÉ×ÁÀÔ, ËÁË ÐÏÓÌÅÄÓÔ×ÉÑ ÕÛÉÂÁ. ðÒÉ ÚÎÁÞÉÔÅÌØÎÏÍ ÓÍÅÝÅÎÉÉ ÓÉÍÐÔÏÍÙ ×ÙÒÁÖÅÎÙ ÂÏÌÅÅ ÑÒËÏ – ×ÏÚÎÉËÁÅÔ ÚÎÁÞÉÔÅÌØÎÙÊ ÏÔÅË, ÄÅÆÏÒÍÁÃÉÑ É ÒÅÚËÁÑ ÂÏÌØ.
ðÅÒ×ÁÑ ÐÏÍÏÝØ
îÁ ÎÁÞÁÌØÎÏÍ ÜÔÁÐÅ ÐÒÉ ÐÅÒÅÌÏÍÅ ÐÒÅÄÐÌÅÞØÑ ÓÌÅÄÕÅÔ ÎÅÍÅÄÌÅÎÎÏ ÏÂÅÚÄ×ÉÖÉÔØ ÐÏ×ÒÅÖÄÅÎÎÕÀ ÏÂÌÁÓÔØ Õ ÒÅÂÅÎËÁ ÐÏÄÒÕÞÎÙÍÉ ÍÅÔÏÄÁÍÉ (ÐÁÌËÁÍÉ, ÄÏÓËÁÍÉ) É ÚÁËÒÅÐÉÔØ ÉÈ ÂÉÎÔÏÍ, ÏÂÒÅÚÏÍ ÔËÁÎÉ ÉÌÉ ÐÌÁÔËÏÍ. ïÂÅÚÄ×ÉÖÉ×ÁÎÉÀ ÐÏÄ×ÅÒÇÁÅÔÓÑ ÎÅ ÔÏÌØËÏ ÔÒÁ×ÍÉÒÏ×ÁÎÎÁÑ ÏÂÌÁÓÔØ, ÏÄÎÁËÏ É Ä×Å ÓÏÓÅÄÎÉÈ ÚÏÎÙ. þÔÏÂÙ ÓÎÑÔØ ÂÏÌØ, ÎÅÏÂÈÏÄÉÍÏ ÉÓÐÏÌØÚÏ×ÁÔØ ÐÒÅÐÁÒÁÔ ÐÁÒÁÃÅÔÁÍÏÌÁ ÉÌÉ ÉÂÕÐÒÏÆÅÎÁ. óÔÏÉÔ ÕÓÐÏËÏÉÔØ ÅÇÏ, ÐÏÔÏÍ ×ÙÚ×ÁÔØ ×ÒÁÞÁ ÎÁ ÄÏÍ. íÏÖÎÏ ÐÒÉ ÐÅÒÅÌÏÍÅ ÐÒÅÄÐÌÅÞØÑ Ó×ÏÉÍ ÈÏÄÏÍ ÄÏÂÒÁÔØÓÑ × ÌÅÞÅÂÎÏÅ ÕÞÒÅÖÄÅÎÉÅ. ëÏÇÄÁ Õ ÒÅÂÅÎËÁ ÎÁÂÌÀÄÁÅÔÓÑ ÆÁËÔ ÏÔËÒÙÔÏÇÏ ÐÅÒÅÌÏÍÁ, ÔÏ ÐÒÉ ÐÏ×ÒÅÖÄÅÎÉÉ ÃÅÌÏÓÔÎÏÓÔÉ ËÏÖÎÏÊ ÔËÁÎÉ ÍÏÖÅÔ ÐÒÏÉÚÏÊÔÉ ÉÎÆÉÃÉÒÏ×ÁÎÉÅ. ðÏÜÔÏÍÕ ÐÅÒÅÄ ÐÒÉÂÙÔÉÅÍ ×ÒÁÞÁ ÒÅËÏÍÅÎÄÕÅÔÓÑ ÏÓÔÁÎÏ×ÉÔØ ËÒÏ×Ø É ÏÂÅÚ×ÒÅÄÉÔØ ÒÁÎÕ ÓÏÏÔ×ÅÔÓÔ×ÕÀÝÉÍÉ ÏÂÅÚÚÁÒÁÖÉ×ÁÀÝÉÍÉ ÓÒÅÄÓÔ×ÁÍÉ, ÐÏÓÌÅ ÞÅÇÏ ÓÄÅÌÁÔØ ÓÔÅÒÉÌØÎÕÀ ÐÏ×ÑÚËÕ (ÐÒÉ ×ÏÚÍÏÖÎÏÓÔÉ).
íÅÓÔÏ ÐÏ×ÒÅÖÄÅÎÉÑ ÎÅÏÂÈÏÄÉÍÏ ÏÓ×ÏÂÏÄÉÔØ ÏÔ ÏÄÅÖÄÙ. ðÒÉ ËÒÏ×ÏÔÅÞÅÎÉÉ ÒÅËÏÍÅÎÄÕÅÔÓÑ ÐÒÉÄÁ×ÉÔØ ÐÏ×ÒÅÖÄÅÎÎÙÊ ÓÏÓÕÄ × ÚÏÎÅ, ÒÁÓÐÏÌÏÖÅÎÎÏÊ ×ÙÛÅ ÍÅÓÔÁ ÐÏ×ÒÅÖÄÅÎÉÑ. åÓÌÉ Õ ÒÅÂÅÎËÁ ÕÓÔÁÎÏ×ÌÅÎ ÆÁËÔ ×ÅÎÏÚÎÏÇÏ ËÒÏ×ÏÔÅÞÅÎÉÑ, ÓÌÅÄÕÅÔ ÐÒÉÄÁ×ÉÔØ ×ÅÎÕ, ÎÉÖÅ ÏÂÌÁÓÔÉ ÐÏ×ÒÅÖÄÅÎÉÑ, É ÚÁÆÉËÓÉÒÏ×ÁÔØ ÒÕËÕ × ÐÒÉÐÏÄÎÑÔÏÍ ÓÏÓÔÏÑÎÉÉ. ÷ ÓÌÕÞÁÅ, ËÏÇÄÁ ËÒÏ×ÏÔÅÞÅÎÉÅ ÎÅ ÐÒÅËÒÁÝÁÅÔÓÑ, ÒÅËÏÍÅÎÄÕÅÔÓÑ ÚÁËÒÙÔØ ÍÅÓÔÏ ÐÏ×ÒÅÖÄÅÎÉÑ ÞÉÓÔÏÊ ÐÒÏËÌÁÄËÏÊ ÌÉÂÏ ÐÏÌÏÔÅÎÃÅÍ, ÓÅÒØÅÚÎÏ ÅÇÏ ÚÁÖÉÍÁÑ, ÐÏËÁ ÎÅ ÐÒÉÅÄÅÔ ×ÒÁÞ.
ðÒÉ ÏÔÓÕÔÓÔ×ÉÉ ËÒÏ×ÏÔÅÞÅÎÉÑ ÐÏ×ÒÅÖÄÅÎÎÕÀ ÐÏ×ÅÒÈÎÏÓÔØ ÓÌÅÄÕÅÔ ÏÞÉÓÔÉÔØ ÏÔ ÇÒÑÚÉ, ÐÒÏÍÙÔØ ÞÉÓÔÏÊ ×ÏÄÏÊ ÉÌÉ ÐÅÒÅËÉÓØÀ ×ÏÄÏÒÏÄÁ. ðÏÔÏÍ ÎÁ ÍÅÓÔÏ ÐÏ×ÒÅÖÄÅÎÉÑ ÎÁÌÏÖÉÔØ ÐÏ×ÑÚËÕ. ðÒÉ ÏÔËÒÙÔÏÊ ÔÒÁ×ÍÅ ÐÏËÁÚÁÎÁ ×ÁËÃÉÎÁÃÉÑ ÏÔ ÓÔÏÌÂÎÑËÁ (ÅÓÌÉ ÔÁËÁÑ ÎÅ ÐÒÏ×ÏÄÉÌÁÓØ ÒÁÎÅÅ). çÏÓÐÉÔÁÌÉÚÁÃÉÑ × ÓÔÁÃÉÏÎÁÒ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ, ËÏÇÄÁ ×ÏÚÎÉËÁÅÔ ÐÅÒÅÌÏÍ ÓÏ ÓÍÅÝÅÎÉÅÍ – ÔÒÅÂÕÅÔÓÑ ÓÏÐÏÓÔÁ×ÌÅÎÉÅ ÞÁÓÔÅÊ ËÏÓÔÉ ÉÌÉ ÐÒÏ×ÅÄÅÎÉÅ ÏÐÅÒÁÃÉÉ. äÉÁÇÎÏÓÔÉÒÕÀÔ ÐÅÒÅÌÏÍ ÐÒÅÄÐÌÅÞØÑ ÔÒÁ×ÍÁÔÏÌÏÇ ÉÌÉ ÈÉÒÕÒÇ. ÷ÁÖÎÏ, ÞÔÏÂÙ ÒÅÂÅÎËÁ ÏÓÍÏÔÒÅÌ ×ÒÁÞ, ÏÐÒÏÓÉÌ ÒÏÄÉÔÅÌÅÊ ÉÌÉ ÌÀÄÅÊ, ËÏÔÏÒÙÅ ÚÎÁÀÔ ÏÂÓÔÏÑÔÅÌØÓÔ×Á ÐÏÌÕÞÅÎÉÑ ÐÏ×ÒÅÖÄÅÎÉÑ. ÷ ÏÂÑÚÁÔÅÌØÎÏÍ ÐÏÒÑÄËÅ ÎÕÖÎÏ ÓÄÅÌÁÔØ ÒÅÎÔÇÅÎÏ×ÓËÉÊ ÓÎÉÍÏË.
ìÅÞÅÎÉÅ
ìÅÞÅÎÉÅ ÚÁ×ÉÓÉÔ ÏÔ ÓÔÅÐÅÎÉ ÓÍÅÝÅÎÉÑ ÇÏÌÏ×ËÉ ÌÕÞÅ×ÏÊ ËÏÓÔÉ ÐÒÅÄÐÌÅÞØÑ. ïÓÔÁ×ÛÅÅÓÑ ÓÍÅÝÅÎÉÅ × ÐÒÅÄÅÌÁÈ 1/3 ÐÏÐÅÒÅÞÎÉËÁ ËÏÓÔÉ É ÐÏÄ ÕÇÌÏÍ ÄÏ 15 ÎÅ ÏÔÒÁÖÁÅÔÓÑ ÎÁ ÆÕÎËÃÉÉ ËÏÎÅÞÎÏÓÔÉ, ÔÁË ËÁË ÐÏ ÍÅÒÅ ÒÏÓÔÁ ÐÒÏÉÓÈÏÄÉÔ ÓÁÍÏËÏÒÒÅËÃÉÑ. ðÒÉ ÓÍÅÝÅÎÉÉ ÇÏÌÏ×ËÉ ÌÕÞÅ×ÏÊ ËÏÓÔÉ ÐÏÄ ÕÇÌÏÍ ÄÏ 60-70 ÅÅ ÓÕÓÔÁ×ÎÁÑ ÐÏ×ÅÒÈÎÏÓÔØ ÒÏÔÉÒÕÅÔÓÑ É Ä×ÉÖÅÎÉÅ × ÐÌÅÞÅÌÕÞÅ×ÏÍ ÓÕÓÔÁ×Å ÓÔÁÎÏ×ÉÔÓÑ ÎÅ×ÏÚÍÏÖÎÙÍ. ðÒÉ ÔÁËÉÈ ÓÍÅÝÅÎÉÑÈ ÐÏËÁÚÁÎÁ ÚÁËÒÙÔÁÑ ÏÄÎÏÍÏÍÅÎÔÎÁÑ ÒÅÐÏÚÉÃÉÑ ÐÏ ó×ÉÎÕÈÏ×Õ.
ìÅÞÅÎÉÅ ÐÅÒÅÌÏÍÏ× ×ÅÒÈÎÅÊ ÔÒÅÔÉ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ
ðÅÒÅÌÏÍ ÌÏËÔÅ×ÏÇÏ ÏÔÒÏÓÔËÁ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ. åÓÌÉ ÓÍÅÝÅÎÉÅ ÏÔÓÕÔÓÔ×ÕÅÔ, ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 10-12 ÄÎÅÊ. ðÒÉ ÓÍÅÝÅÎÉÉ ÂÏÌÅÅ 4-5 ÍÍ ÐÒÏ×ÏÄÑÔ ÚÁËÒÙÔÕÀ ÒÅÐÏÚÉÃÉÀ. îÅÕÄÁÞÎÏÅ Ä×ÕËÒÁÔÎÏÅ ÚÁËÒÙÔÏÅ ×ÐÒÁ×ÌÅÎÉÅ Ñ×ÌÑÅÔÓÑ ÐÏËÁÚÁÎÉÅÍ Ë ÏÐÅÒÁÃÉÉ – ÏÔËÒÙÔÏÊ ÒÅÐÏÚÉÃÉÉ. ÷Ï ×ÒÅÍÑ ÈÉÒÕÒÇÉÞÅÓËÏÇÏ ×ÍÅÛÁÔÅÌØÓÔ×Á ÏÔÌÏÍÏË ÒÅÐÏÎÉÒÕÀÔ É ÐÏÄÛÉ×ÁÀÔ ËÅÔÇÕÔÏ×ÙÍÉ ÎÉÔÑÍÉ Ë ÎÁÄËÏÓÔÎÉÃÅ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ. úÁÔÅÍ ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 2 ÎÅÄ., ÐÏÓÌÅ ÞÅÇÏ ÎÁÚÎÁÞÁÀÔ ìæë. óÌÅÄÕÅÔ ÕÞÉÔÙ×ÁÔØ, ÞÔÏ ÐÒÉ ÏËÏÌÏÓÕÓÔÁ×ÎÙÈ É ×ÎÕÔÒÉÓÕÓÔÁ×ÎÙÈ ÐÏ×ÒÅÖÄÅÎÉÑÈ ËÏÓÔÅÊ ÐÒÅÄÐÌÅÞØÑ ÍÁÓÓÁÖ ÐÒÏÔÉ×ÏÐÏËÁÚÁÎ, ÐÏÓËÏÌØËÕ ÍÏÖÅÔ ÓÐÒÏ×ÏÃÉÒÏ×ÁÔØ ÒÏÓÔ ÉÚÂÙÔÏÞÎÏÊ ËÏÓÔÎÏÊ ÍÏÚÏÌÉ Ó ÐÏÓÌÅÄÕÀÝÉÍ ÞÁÓÔÉÞÎÙÍ ÏËÏÓÔÅÎÅÎÉÅÍ ÓÕÓÔÁ×ÎÏÊ ÓÕÍËÉ.
ðÅÒÅÌÏÍ ×ÅÎÅÞÎÏÇÏ ÏÔÒÏÓÔËÁ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ. äÌÑ ÄÉÆÆÅÒÅÎÃÉÁÌØÎÏÊ ÄÉÁÇÎÏÓÔÉËÉ Ó ÕÛÉÂÏÍ ÎÁÚÎÁÞÁÅÔÓÑ ÒÅÎÔÇÅÎÏÇÒÁÆÉÑ. éÚ-ÚÁ ÍÁÌÏÇÏ ÒÁÚÍÅÒÁ ×ÅÎÅÞÎÏÇÏ ÏÔÒÏÓÔËÁ É ÎÁÓÌÏÅÎÉÑ ÔÅÎÅÊ ÄÒÕÇÉÈ ËÏÓÔÅÊ ÒÅÎÔÇÅÎÏ×ÓËÏÅ ÉÓÓÌÅÄÏ×ÁÎÉÅ ÔÏÖÅ ÎÅ ×ÓÅÇÄÁ ÄÁÅÔ ×ÏÚÍÏÖÎÏÓÔØ ÐÏÌÕÞÉÔØ ÄÏÓÔÏ×ÅÒÎÙÅ ÄÁÎÎÙÅ, ÐÏÜÔÏÍÕ ÄÅÔÅÊ Ó ÐÏÄÏÚÒÅÎÉÅÍ ÎÁ ÔÁËÕÀ ÔÒÁ×ÍÕ × ÒÑÄÅ ÓÌÕÞÁÅ× ÎÁÐÒÁ×ÌÑÀÔ ÎÁ íòô ÉÌÉ ëô ÌÏËÔÅ×ÏÇÏ ÓÕÓÔÁ×Á. ìÅÞÅÎÉÅ ÚÁËÌÀÞÁÅÔÓÑ ÎÁÌÏÖÅÎÉÉ ÇÉÐÓÁ ÎÁ 10-12 ÄÎÅÊ. ðÏÔÏÍ ÒÅÂÅÎËÕ ÎÁÚÎÁÞÁÀÔ ìæë.
ðÅÒÅÌÏÍ íÁÌØÇÅÎÑ. äÌÑ ÐÏÄÔ×ÅÒÖÄÅÎÉÑ ÄÉÁÇÎÏÚÁ ÐÅÒÅÌÏÍÁ íÁÌØÇÅÎÑ (ÐÅÒÅÌÏÍÁ ÌÏËÔÅ×ÏÇÏ ÏÔÒÏÓÔËÁ Ó ×Ù×ÉÈÏÍ ËÏÓÔÅÊ ÐÒÅÄÐÌÅÞØÑ) ×ÙÐÏÌÎÑÀÔÓÑ ÒÅÎÔÇÅÎÏ×ÓËÉÅ ÓÎÉÍËÉ. ðÒÉ ÐÅÒÅÌÏÍÅ íÁÌØÇÅÎÑ ×ÏÚÍÏÖÎÏ ÐÏ×ÒÅÖÄÅÎÉÅ ÎÅÒ×Ï×, ÐÏÜÔÏÍÕ ÐÒÉ ÐÅÒ×ÉÞÎÏÍ ÏÓÍÏÔÒÅ ÔÒÅÂÕÅÔÓÑ ËÏÎÓÕÌØÔÁÃÉÑ ÄÅÔÓËÏÇÏ ÎÅ×ÒÏÐÁÔÏÌÏÇÁ ÉÌÉ ÎÅÊÒÏÈÉÒÕÒÇÁ. ðÏ ÐÏËÁÚÁÎÉÑÍ ÎÁÚÎÁÞÁÀÔ ËÏÎÓÕÌØÔÁÃÉÀ ÓÏÓÕÄÉÓÔÏÇÏ ÈÉÒÕÒÇÁ. ìÅÞÅÎÉÅ ÚÁËÌÀÞÁÅÔÓÑ ×Ï ×ÐÒÁ×ÌÅÎÉÉ ×Ù×ÉÈÁ Ó ÏÄÎÏ×ÒÅÍÅÎÎÏÊ ÒÅÐÏÚÉÃÉÅÊ ÓÍÅÓÔÉ×ÛÅÇÏÓÑ ÏÔÌÏÍËÁ. úÁÔÅÍ ÎÁËÌÁÄÙ×ÁÅÔÓÑ ÇÉÐÓ, É ×ÙÐÏÌÎÑÀÔÓÑ ËÏÎÔÒÏÌØÎÙÅ ÓÎÉÍËÉ. æÉËÓÁÃÉÑ ÐÒÏ×ÏÄÉÔÓÑ 10-12 ÄÎÅÊ, ÐÏÔÏÍ ÎÁÚÎÁÞÁÅÔÓÑ ÆÉÚÉÏÔÅÒÁÐÉÑ É ìæë. ðÒÉ ÎÅÕÓÔÒÁÎÉÍÏÍ ÓÍÅÝÅÎÉÉ ËÏÓÔÎÏÇÏ ÆÒÁÇÍÅÎÔÁ ÎÁ 5 É ÂÏÌÅÅ ÍÍ. ÐÏËÁÚÁÎÁ ÏÐÅÒÁÃÉÑ.
ðÅÒÅÌÏÍ íÏÎÔÅÄÖÁ. òÅÛÁÀÝÕÀ ÒÏÌØ × ÐÏÓÔÁÎÏ×ËÅ ÄÉÁÇÎÏÚÁ ÐÅÒÅÌÏÍÁ íÏÎÔÅÄÖÁ (ÐÅÒÅÌÏÍÁ ÌÏËÔÅ×ÏÊ ËÏÓÔÉ Ó ×Ù×ÉÈÏÍ ÇÏÌÏ×ËÉ ÌÕÞÁ)ÉÇÒÁÅÔ ÒÅÎÔÇÅÎÏÇÒÁÆÉÑ. ïÂÙÞÎÏ ÒÅÎÔÇÅÎÄÉÁÇÎÏÓÔÉËÁ ÎÅ ÐÒÅÄÓÔÁ×ÌÑÅÔ ÚÁÔÒÕÄÎÅÎÉÊ, ÏÄÎÁËÏ ÐÒÉ ÐÅÒÅÌÏÍÁÈ íÏÎÔÅÄÖÁ Õ ÄÏÛËÏÌØÎÉËÏ× ÒÁÓÐÏÚÎÁ×ÁÎÉÅ ×Ù×ÉÈÁ ÇÏÌÏ×ËÉ ÍÏÖÅÔ ÂÙÔØ ÚÁÔÒÕÄÎÅÎÏ. ÷ ÐÏÄÏÂÎÙÈ ÓÌÕÞÁÑÈ ÎÁÚÎÁÞÁÅÔÓÑ ëô ÉÌÉ íòô. ðÒÉ ÐÅÒÅÌÏÍÅ íÏÎÔÅÄÖÁ ×ÏÚÍÏÖÎÏ ÐÏ×ÒÅÖÄÅÎÉÅ ÌÏËÔÅ×ÏÇÏ ÎÅÒ×Á, ÐÏÜÔÏÍÕ ÏÂÓÌÅÄÏ×ÁÎÉÅ ×ËÌÀÞÁÅÔ × ÓÅÂÑ ËÏÎÓÕÌØÔÁÃÉÀ ÎÅ×ÒÏÐÁÔÏÌÏÇÁ ÉÌÉ ÄÅÔÓËÏÇÏ ÎÅÊÒÏÈÉÒÕÒÇÁ.
ìÅÞÅÎÉÅ ÏÂÙÞÎÏ ËÏÎÓÅÒ×ÁÔÉ×ÎÏÅ. ðÏÄ ÎÁÒËÏÚÏÍ ÓÎÁÞÁÌÁ ×ÐÒÁ×ÌÑÀÔ ×Ù×ÉÈ, Á ÚÁÔÅÍ ÕÓÔÒÁÎÑÀÔ ÓÍÅÝÅÎÉÅ ËÏÓÔÎÙÈ ÆÒÁÇÍÅÎÔÏ×. âÅÚÕÓÐÅÛÎÏÅ Ä×ÕËÒÁÔÎÏÅ ×ÐÒÁ×ÌÅÎÉÅ Ñ×ÌÑÅÔÓÑ ÐÏËÁÚÁÎÉÅÍ Ë ÏÐÅÒÁÃÉÉ. çÉÐÓ ËÁË ÐÒÉ ÏÐÅÒÁÔÉ×ÎÏÍ, ÔÁË É ÐÒÉ ËÏÎÓÅÒ×ÁÔÉ×ÎÏÍ ÌÅÞÅÎÉÉ ÓÏÈÒÁÎÑÀÔ ÏÔ 14 ÄÏ 28 ÄÎÅÊ × ÚÁ×ÉÓÉÍÏÓÔÉ ÏÔ ×ÏÚÒÁÓÔÁ ÒÅÂÅÎËÁ É ÕÒÏ×ÎÑ ÐÅÒÅÌÏÍÁ. ðÏÓÌÅ ÎÁÚÎÁÞÁÀÔ ìæë É ÆÉÚÉÏÌÅÞÅÎÉÅ.
ðÅÒÅÌÏÍ ÛÅÊËÉ ÌÕÞÅ×ÏÊ ËÏÓÔÉ.
òÅÎÔÇÅÎÏÇÒÁÆÉÑ ÐÏÚ×ÏÌÑÅÔ ÐÏÄÔ×ÅÒÄÉÔØ ÄÉÁÇÎÏÚ ÐÅÒÅÌÏÍÁ ÛÅÊËÉ ÌÕÞÅ×ÏÊ ËÏÓÔÉ É ÕÔÏÞÎÉÔØ ÈÁÒÁËÔÅÒ ÓÍÅÝÅÎÉÑ ÆÒÁÇÍÅÎÔÏ×.
ðÒÉ ÎÅÂÏÌØÛÏÍ ÓÍÅÝÅÎÉÉ (ÄÏ 1/4 ÄÉÁÍÅÔÒÁ) ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 7-10 ÄÎÅÊ. ðÒÉ ×ÙÒÁÖÅÎÎÏÍ ÒÁÓÈÏÖÄÅÎÉÉ ÏÔÌÏÍËÏ× É ÕÇÌÏ×ÏÍ ÓÍÅÝÅÎÉÉ ÎÅÏÂÈÏÄÉÍÁ ÒÅÐÏÚÉÃÉÑ. ÷ ÂÏÌØÛÉÎÓÔ×Å ÓÌÕÞÁÅ× ÏÔÌÏÍËÉ ÕÄÁÅÔÓÑ ×ÐÒÁ×ÉÔØ ÂÅÚ ÒÁÚÒÅÚÁ, ÐÏËÁÚÁÎÉÅÍ Ë ÏÐÅÒÁÃÉÉ Ñ×ÌÑÅÔÓÑ ÎÅÕÄÁÞÎÏÅ Ä×ÕËÒÁÔÎÏÅ ×ÐÒÁ×ÌÅÎÉÅ. ðÒÉ Ó×ÅÖÅÊ ÔÒÁ×ÍÅ × ÒÑÄÅ ÓÌÕÞÁÅ× ×ÏÚÍÏÖÎÏ ÐÒÏ×ÅÄÅÎÉÅ ‘ÐÏÄËÏÖÎÏÊ ÒÅÐÏÚÉÃÉÉ’ – ×ÐÒÁ×ÌÅÎÉÅ ÏÔÌÏÍËÁ Ó ÐÏÍÏÝØÀ ÔÏÎËÏÇÏ ÚÏÎÄÁ, ××ÅÄÅÎÎÏÇÏ ÞÅÒÅÚ ÎÅÂÏÌØÛÏÊ ÒÁÚÒÅÚ. íÁÎÉÐÕÌÑÃÉÑ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ ÐÏÄ ÒÅÎÔÇÅÎÏ×ÓËÉÍ ËÏÎÔÒÏÌÅÍ. çÉÐÓ ÐÏÓÌÅ ÏÐÅÒÁÃÉÉ, Á ÔÁËÖÅ ÐÏÓÌÅ ÚÁËÒÙÔÏÊ É ÐÏÄËÏÖÎÏÊ ÒÅÐÏÚÉÃÉÉ ÓÏÈÒÁÎÑÅÔÓÑ 10-12 ÄÎÅÊ. ðÏÔÏÍ ÎÁÚÎÁÞÁÀÔ ÏÚÏËÅÒÉÔ ÉÌÉ ÐÁÒÁÆÉÎ É ìæë.
ìÅÞÅÎÉÅ ÄÉÁÆÉÚÁÒÎÙÈ ÐÅÒÅÌÏÍÏ× ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ
ðÏÓÔÁÎÏ×ËÁ ÄÉÁÇÎÏÚÁ ÏÂÙÞÎÏ ÚÁÔÒÕÄÎÅÎÉÊ ÎÅ ×ÙÚÙ×ÁÅÔ. äÌÑ ÏÃÅÎËÉ ÔÑÖÅÓÔÉ ÔÒÁ×ÍÙ É ×ÙÂÏÒÁ ÔÁËÔÉËÉ ÄÁÌØÎÅÊÛÅÇÏ ÌÅÞÅÎÉÑ ÐÒÏ×ÏÄÉÔÓÑ ÒÅÎÔÇÅÎÏÇÒÁÆÉÑ ËÏÓÔÅÊ ÐÒÅÄÐÌÅÞØÑ.
ìÅÞÅÎÉÅ ×ÅÄÅÔÓÑ × ÕÓÌÏ×ÉÑÈ ÄÅÔÓËÏÇÏ ÔÒÁ×ÍÁÔÏÌÏÇÉÞÅÓËÏÇÏ ÏÔÄÅÌÅÎÉÑ. íÅÔÏÄÏÍ ×ÙÂÏÒÁ Ñ×ÌÑÅÔÓÑ ÚÁËÒÙÔÁÑ ÒÅÐÏÚÉÃÉÑ. ïÂÙÞÎÏ ËÏÓÔÎÙÅ ÆÒÁÇÍÅÎÔÙ ÕÄÁÅÔÓÑ ÓÏÐÏÓÔÁ×ÉÔØ, ÏÄÎÁËÏ ÓÌÏÖÎÏÓÔØ ÁÎÁÔÏÍÉÞÅÓËÉÈ ×ÚÁÉÍÏÏÔÎÏÛÅÎÉÊ ÔËÁÎÅÊ × ÜÔÏÊ ÏÂÌÁÓÔÉ ÎÅ ×ÓÅÇÄÁ ÐÏÚ×ÏÌÑÅÔ ÐÏÌÎÏÓÔØÀ ÕÓÔÒÁÎÉÔØ ÓÍÅÝÅÎÉÅ. äÏÐÕÓÔÉÍÙÍ ÓÞÉÔÁÅÔÓÑ ÓÍÅÝÅÎÉÅ ÐÏ ÛÉÒÉÎÅ ÄÏ 1/3 É ÕÇÌÏ×ÏÅ ÓÍÅÝÅÎÉÅ ÄÏ 10 ÇÒÁÄÕÓÏ× × ÏÂÌÁÓÔÉ ÄÉÁÆÉÚÁ É ÄÏ 15-20 ÇÒÁÄÕÓÏ× × ÎÉÖÎÅÊ ÔÒÅÔÉ. åÓÌÉ ÔÁËÏÇÏ ÒÅÚÕÌØÔÁÔÁ ÎÅ ÕÄÁÌÏÓØ ÄÏÓÔÉÞØ, ÐÏËÁÚÁÎÏ ÈÉÒÕÒÇÉÞÅÓËÏÅ ÌÅÞÅÎÉÅ.
ðÒÉ ÄÉÁÆÉÚÁÒÎÙÈ ÐÅÒÅÌÏÍÁÈ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ ÆÉËÓÁÃÉÑ ÍÅÔÁÌÌÏËÏÎÓÔÒÕËÃÉÑÍÉ ÏÂÙÞÎÏ ÎÅ ÔÒÅÂÕÅÔÓÑ. ïÔÌÏÍËÉ ÐÒÏÞÎÏ ÓÃÅÐÌÑÀÔÓÑ; ÅÓÌÉ ÜÔÏÇÏ ÎÅ ÐÒÏÉÓÈÏÄÉÔ, ÉÈ ×ÎÅÄÒÑÀÔ ÏÄÉÎ × ÄÒÕÇÏÊ ÉÌÉ ÓÛÉ×ÁÀÔ ËÅÔÇÕÔÏ×ÏÊ ÎÉÔØÀ. ÷ ÏÔÄÅÌØÎÙÈ ÓÌÕÞÁÑÈ ÐÒÏ×ÏÄÑÔ ×ÒÅÍÅÎÎÕÀ ÞÒÅÓËÏÖÎÕÀ ÆÉËÓÁÃÉÀ ÓÐÉÃÅÊ × ÔÅÞÅÎÉÅ 10-12 ÄÎÅÊ. çÉÐÓ ÓÏÈÒÁÎÑÀÔ ÄÏ 4-5 ÎÅÄ. úÁÔÅÍ ÎÁÚÎÁÞÁÀÔ ÐÁÒÁÆÉÎ, ÏÚÏËÅÒÉÔ, ìæë É ÍÁÓÓÁÖ.
îÁÄÌÏÍÙ × ÄÉÁÆÉÚÁÒÎÏÊ ÞÁÓÔÉ ÐÒÅÄÐÌÅÞØÑ Ñ×ÌÑÀÔÓÑ ÍÅÎÅÅ ÔÑÖÅÌÏÊ ÔÒÁ×ÍÏÊ. ðÒÉ ÔÁËÉÈ ÔÒÁ×ÍÁÈ ËÏÓÔÉ ÌÏÍÁÀÔÓÑ, ËÁË ÍÏÌÏÄÁÑ ÚÅÌÅÎÁÑ ×ÅÔÏÞËÁ – Ó ÓÏÈÒÁÎÅÎÉÅÍ ÃÅÌÏÓÔÎÏÓÔÉ ËÏÒÙ (ÎÁÄËÏÓÔÎÉÃÙ). ðÒÅÄÐÌÅÞØÅ ÂÏÌÅÚÎÅÎÎÏ, ÞÁÓÔÏ ×ÙÑ×ÌÑÅÔÓÑ ÄÅÆÏÒÍÁÃÉÑ ×ÓÌÅÄÓÔ×ÉÅ ÕÇÌÏ×ÏÇÏ ÓÍÅÝÅÎÉÑ. ìÅÞÅÎÉÅ ÁÍÂÕÌÁÔÏÒÎÏÅ. îÁ ÒÕËÕ ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 18-21 ÄÅÎØ. ðÒÉ ×ÙÒÁÖÅÎÎÏÍ ÕÇÌÏ×ÏÍ ÓÍÅÝÅÎÉÉ ÐÒÅÄ×ÁÒÉÔÅÌØÎÏ ÏÓÕÝÅÓÔ×ÌÑÀÔ ÒÅÐÏÚÉÃÉÀ.
ìÅÞÅÎÉÅ ÐÅÒÅÌÏÍÏ× ÎÉÖÎÅÊ ÔÒÅÔÉ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ
ðÏ×ÒÅÖÄÅÎÉÅ çÁÌÅÁÃÃÉ. äÉÁÇÎÏÚ ÐÏÄÔ×ÅÒÖÄÁÅÔÓÑ ÐÒÉ ÐÒÏ×ÅÄÅÎÉÉ ÒÅÎÔÇÅÎÏÇÒÁÆÉÉ. ðÒÏ×ÏÄÉÔÓÑ ÒÅÐÏÚÉÃÉÑ, 3-4 ÎÅÄÅÌÉ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ ÆÉËÓÁÃÉÑ ÇÉÐÓÏÍ. ðÏÔÏÍ ÎÁÚÎÁÞÁÅÔÓÑ ìæë, ÏÚÏËÅÒÉÔ ÉÌÉ ÐÁÒÁÆÉÎ.
óËÌÁÄÞÁÔÙÅ ÐÅÒÅÌÏÍÙ ÐÒÅÄÐÌÅÞØÑ Õ ÄÅÔÅÊ. òÅÎÔÇÅÎÏÇÒÁÆÉÑ ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á ÐÏÄÔ×ÅÒÖÄÁÅÔ ÄÉÁÇÎÏÚ. ÷ ÔÒÕÄÎÙÈ ÓÌÕÞÁÑÈ ÎÁÚÎÁÞÁÀÔ íòô ÉÌÉ ëô ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á. ìÅÞÅÎÉÅ ÐÒÏ×ÏÄÑÔ × ÔÒÁ×ÍÐÕÎËÔÅ. îÁ ÒÕËÕ ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 2 ÎÅÄ. ðÏÔÏÍ ÎÁÚÎÁÞÁÀÔ ìæë.
üÐÉÆÉÚÅÏÌÉÚ ÄÉÓÔÁÌØÎÏÇÏ ÏÔÄÅÌÁ ÌÕÞÅ×ÏÊ ËÏÓÔÉ ÄÅÔÅÊ. òÅÎÔÇÅÎÏÇÒÁÆÉÑ ÌÕÞÅÚÁÐÑÓÔÎÏÇÏ ÓÕÓÔÁ×Á ÐÏÚ×ÏÌÑÅÔ ÕÔÏÞÎÉÔØ ÄÉÁÇÎÏÚ. ìÅÞÅÎÉÅ ÏÓÕÝÅÓÔ×ÌÑÅÔÓÑ × ÔÒÁ×ÍÐÕÎËÔÅ ÄÅÔÓËÉÍ ÔÒÁ×ÍÁÔÏÌÏÇÏÍ. ðÒÉ ÎÅÏÂÈÏÄÉÍÏÓÔÉ ÐÒÏ×ÏÄÑÔ ÒÅÐÏÚÉÃÉÀ É ÎÁËÌÁÄÙ×ÁÀÔ ÇÉÐÓ ÎÁ 3-4 ÎÅÄ. úÁÔÅÍ ÎÁÐÒÁ×ÌÑÀÔ ÒÅÂÅÎËÁ ÎÁ ìæë.
Источник
