Допустимое смещение после перелома

3217 просмотров
30 декабря 2019
Как реагировать на отсутствие действий и рекомендаций со стороны лечащего врача при заключении врача-рентгенолога в контрольном снимке: “Перелом дистального метаэпифиза лучевой кости с ладонным смещением 2 мм, укорочением по продольной оси 3 мм; перелом шиловидного отростка локтевой кости с удовлетворительным состоянием отломков”? Достаточно только гипсовой повязки на 4-6 недель? Каковы последствия таких переломов? Почему постоянные боли? Как активное можно шевелить пальцами (моему перелому 10 дней)?
Хронические болезни: нет
На сервисе СпросиВрача доступна консультация травматолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Ортопед, Травматолог
В любом случае без рентгенограмм сложно вам помочь.Чтобы дать рекомендации, нужно увидеть стояние отломков, оценить возможность консервативного лечения.Так я вам не смогу помочь.

Ортопед, Травматолог
Пальцами шевелить нужно о 2 го дня уже, пить найз при боли под прикрытием омеза, возвышенное положение конечности.

Хирург
Ирина, здравствуйте !
К сожалению, при описании снимка рентгенолог использовал не общепринятые в травматологии термины, что бы была понятна степень смещения !
Имеются понятия : “смещение по ширине” и “смещение по длине” ! Смещение по ширине, это когда оба отломка своими поперечниками не в 100 % соприкасаются, что было до перелома или при переломе без смещения , а на 2/3 ; 1/2 ; 1/3 поперечников и т. д. ! Т. е. поверхности не полностью соприкасаются друг с другом, а с различной степенью смещения ! При этом укорочение конечности не наступает !
А смещение по длине , это когда поперечники обоих отломков полностью смещаются, отсоединяются друг от друга и под действием тяги мышц ещё дополнительно смещаются по длине ! Такое смещение хуже во всех отношениях, требует вмешательства по поправлению !
В Вашем случае , если доктор говоря о 2 – х мм , имел в виду смещение отломков по ширине всего на 2мм ! То это мелочь ! Перелом почти без смещения и ничего поправлять не нужно , только нужна гипсовая иммобилизация 4 – 5 недель !
Если же он имел в виду что – то другое … ?
Все вопросы можно снять быстро, если Вы прикрепите к вопросу снимки !
Прикрепите, пожалуйста и я напишу Вам свою точку зрения !

ЛОР, Детский ЛОР
Здравствуйте.Загрузите снимки

Ортопед, Травматолог
Здравствуйте, прикрепите фото снимка

Ортопед, Травматолог
1. Как реагировать?
Адекватно. Ибо никакие дополнительные рекомендации и действия в связи с новым снимком не нужны.
2. Достаточно ли…? Достаточно.
3. Каковы последствия? Срастется и разработается без последствий.
4. Почему постоянные боли? Руку следует носить на косыночной повязке, таким образом, чтобы кисть была выше локтя. Спать с рукой на груди. Боли исчезнут.
5. Как шевелить пальцами? Никак. Ну, большой беды не будет, если слегка слегка шевелить. Главное – не пытайтесь взять что-то в руку и выполнять какую-то работу. Имейте терпение. Все будет хорошо. Нужно просто подождать.

Ортопед, Травматолог
Такое смещение, допустимое, последствий никаких небудет.
Лонгетка 4-6 нед. Кортрольный снимок через 10-14 дн.
После снятия лонгеты ЛФК для лучезапястного сустава и кисти.
Скорейшего вам выздоровления.

Ортопед, Травматолог
Добрый вечер. Фиксация 4 недели в лонгете ,потом контроль рентген,посмотреть стояние отломков. Если все хорошо,ещё неделя и лонгету снять. Возвышенное положение кисти на косынку,выше локтя. При болях найз 100 мг.Омез по 1т -2 раза в день. Все будет хорошо, но пальцами все таки шевелить нужно.

Хирург
Здравствуйте, Ирина !
В прикрепленном Вами снимке хорошему обзору мешает гипс !
Не могли бы Вы прикрепить снимок до наложения гипса ?
В целом , по по снимку в гипсе признаков значимого смещения нет, а это значит , что перелом срастётся хорошо , вопрос только во времени ! Если закрепите снимок без гипса ,я напишу Вам дополнительный вывод !
Оцените, насколько были полезны ответы врачей
Проголосовало 4 человека,
средняя оценка 4.8
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
ïÔ×ÅÔÉÔØ | |||
| Re: óÐÏÒ Ï ÄÏÐÕÓÔÉÍÙÈ ÓÍÅÝÅÎÉÑÈ âÅÒÅÇÏ×ÏÊ ìÅÏÎÉÄ 18 ñÎ×ÁÒØ 2012, 12:44 | |||
| ÷ ÌÀÂÙÈ ÓÌÕÞÁÑÈ ÈÉÒÕÒÇ ÓÔÁÒÁÅÔÓÑ ÍÁËÓÉÍÁÌØÎÏ ÓÏÐÏÓÔÁ×ÉÔØ ÔÏÞÎÏ, ÅÓÌÉ ÜÔÏ ÎÅ ÕÄÁÅÔÓÑ, ÔÏ ÐÒÉÞÉÎÏÊ Ñ×ÌÑÅÔÓÑ ÔÅÈÎÉÞÅÓËÁÑ ÓÔÏÒÏÎÁ – ÆÉËÓÁÔÏÒÙ, ËÏÔÏÒÙÅ ÐÏ Ó×ÏÉÍ ÈÁÒÁËÔÅÒÉÓÔÉËÁÍ ÎÅ ÓÏÏÔ×ÅÔÓÔ×ÕÀÔ ËÏÎÆÉÇÕÒÁÃÉÉ ÐÏ×ÒÅÖÄÅÎÎÏÇÏ ÓÅÇÍÅÎÔÁ.þÔÏÂÙ ÓÏÐÏÓÔÁ×ÉÔØ, ÈÉÒÕÒÇ ÄÏÌÖÅÎ ×ÎÉÍÁÔÅÌØÎÏ ÓÍÏÔÒÅÔØ É ÐÏÄÂÏÒ ÆÉËÓÁÔÏÒÁ ÓÔÏÉÔ ×ÏÐÒÏÓÏÍ №1.óÔÁÂÉÌØÎÁÑ ÆÉËÓÁÃÉÑ ×ÙÚÏ×ÅÔ ÒÅÐÁÒÁÔÉ×ÎÙÊ ÐÒÏÃÅÓÓ ÏÓÔÅÏÇÅÎÅÚÁ É ÒÅÐÏÒÁÃÉÑ ÐÏËÒÏÅÔ ÓÍÅÝÅÎÉÑ, ÅÓÌÉ ÜÔÏ ÒÅÂÅÎÏË. óÏ ×ÚÒÏÓÌÙÍ ÞÅÌÏ×ÅËÏÍ ÉÎÁÞÅ. ÷Ï ×ÓÑËÏÍ ÓÌÕÞÁÅ ÓÔÁÂÉÌØÎÁÑ ÆÉËÓÁÃÉÑ ×ÓÅ-ÒÁ×ÎÏ ÐÒÉ×ÅÄÅÔ Ë ÂÌÁÇÏÐÒÉÑÔÎÙÍ ÒÅÚÕÌØÔÁÔÁÍ | |||
| [ ïÔ×ÅÔÉÔØ ] | |||
| Re: óÐÏÒ Ï ÄÏÐÕÓÔÉÍÙÈ ÓÍÅÝÅÎÉÑÈ éÇÏÒØ äÅ×ÉÎ 18 ñÎ×ÁÒØ 2012, 18:43 | |||
| õ×ÁÖÁÅÍÙÊ íÉÈÁÉÌ! ÷ ÓÏ×ÒÅÍÅÎÎÏÊ ÔÒÁ×ÍÁÔÏÌÏÇÉÉ ÄÏÐÕÓÔÉÍÙÈ ÕÇÌÏ×ÙÈ ÓÍÅÝÅÎÉÊ ÂÙÔØ ÎÅ ÄÏÌÖÎÏ ÐÒÉ ÏÓËÏÌØÞÁÔÙÈ ÐÅÒÅÌÏÍÁÈ ÍÏÇÕÔ ÓÏÈÒÁÎÑÔØÓÑ ÓÍÅÝÅÎÉÑ ÐÒÏÍÅÖÕÔÏÞÎÙÈ ÆÒÁÇÍÅÎÔÏ×, ÎÏ ÏÓØ, ËÁË É ÄÌÉÎÁ ËÏÓÔÉ ÄÏÌÖÎÙ ÂÙÔØ ×ÏÓÓÔÁÎÏ×ÌÅÎÙ. åÓÌÉ ÓÔÅÒÖÅÎØ ÐÏ ÄÉÁÍÅÔÒÕ ÍÅÎØÛÅ ËÏÓÔÎÏÇÏ ËÁÎÁÌÁ ÎÁ ÕÒÏ×ÎÅ ÐÅÒÅÌÏÍÁ, ÓÌÅÄÕÅÔ ÐÒÉÍÅÎÑÔØ “ÐÉÌÏÔÎÙÅ ×ÉÎÔÙ” É ÃÅÎÔÒÉÒÏ×ÁÔØ ÓÔÅÒÖÅÎØ. üÔÏ × ÉÄÅÁÌÅ. äÒÕÇÏÅ ÄÅÌÏ, ÅÓÌÉ ÷Ù ÓÉÎÔÅÚÉÒÏ×ÁÌÉ ËÏÒÏÔËÉÅ ÆÒÁÇÍÅÎÔÙ É ÚÁÍÅÔÉÌÉ ÄÅÆÏÒÍÁÃÉÀ ÐÏÓÔ-ÆÁËÔÕÍ. îÁ ÇÏÌÅÎÉ Ñ ÂÙ ÏÓÔÁ×ÉÌ ×ÁÌØÇÕÓ 2-4 ÇÒÁÄÕÓÁ ÉÌÉ ×ÁÒÕÓ ÄÏ 3-5 ÇÒÁÄÕÓÏ× × ÎÉÖÎÅÊ ÔÒÅÔÉ, × ×ÅÒÈÎÅÊ ÔÒÅÔÉ ÉÎÏÇÄÁ ÏÓÔÁÅÔÓÑ ÒÅËÕÒ×ÁÃÉÑ ÐÒÉ ËÏÒÏÔËÏÍ ÆÒÁÇÍÅÎÔÅ ÄÏ 5-8 ÇÒÁÄÕÓÏ×. ÷ÓÅ ÜÔÏ ÆÕÎËÃÉÏÎÁÌØÎÏ ÍÁÌÏ ÚÎÁÞÉÍÏ, ÈÏÔÑ É ÎÅËÒÁÓÉ×Ï. îÅÌØÚÑ ÄÏÐÕÓËÁÔØ ÎÉËÁËÉÈ ÏÔËÌÏÎÅÎÉÊ ÏÓÉ ×Ï ÆÒÏÎÔÁÌØÎÏÊ ÐÌÏÓËÏÓÔÉ × ×ÅÒÈÎÅÊ ÔÒÅÔÉ, Ô.Ë. ÜÔÏ ÂÙÓÔÒÏ ÐÒÉ×ÅÄÅÔ Ë ÒÁÚ×ÉÔÉÀ ÇÏÎÁÒÔÒÏÚÁ ÚÁ ÓÞÅÔ ÏÄÎÏÓÔÏÒÏÎÎÅÊ ÐÅÒÅÇÒÕÚËÉ ÓÕÓÔÁ×Á. òÏÔÁÃÉÏÎÎÙÅ ÓÍÅÝÅÎÉÑ ÎÅ ÄÏÐÕÓÔÉÍÙ, ÌÅÇËÏ ÉÓÐÒÁ×ÌÑÀÔÓÑ ÐÅÒÅÐÒÏ×ÅÄÅÎÉÅÍ ÄÉÓÔÁÌØÎÙÈ ÂÌÏËÉÒÕÀÝÉÈ ×ÉÎÔÏ×. á ÞÔÏ ÓËÁÖÅÔ á.þÅÌÎÏËÏ×? ó Õ×ÁÖÅÎÉÅÍ é.äÅ×ÉÎ. | |||
| [ ïÔ×ÅÔÉÔØ ] | |||
| |||
| Re: óÐÏÒ Ï ÄÏÐÕÓÔÉÍÙÈ ÓÍÅÝÅÎÉÑÈ Anatoly Lazarev 18 ñÎ×ÁÒØ 2012, 23:12 | |||
| ÷ åËÁÔÅÒÉÎÂÕÒÇÅ ÂÙÌÁ ÚÁÝÉÝÅÎÁ ÄÏËÔÏÒÓËÁÑ ÄÉÓÓÅÒÔÁÃÉÑ á. é. òÅÕÔÏ×Á, ÇÄÅ Ó ÔÏÞËÉ ÚÒÅÎÉÑ ÂÉÏÍÅÈÁÎÉËÉ ÒÁÓÓÍÁÔÒÉ×ÁÌÓÑ ×ÏÐÒÏÓ Á ×ÅÌÉÞÉÎÅ ÏÓÔÁÔÏÞÎÙÈ ÓÍÅÝÅÎÉÊ ÚÎÁÞÉÍÙÈ ÄÌÑ ÆÕÎËÃÉÉ. ìÁÚÁÒÅ× á.æ. | |||
| [ ïÔ×ÅÔÉÔØ ] | |||
| Re: óÐÏÒ Ï ÄÏÐÕÓÔÉÍÙÈ ÓÍÅÝÅÎÉÑÈ Alexey Semenisty 19 ñÎ×ÁÒØ 2012, 00:29 | |||
| äÏÐÕÓÔÉÍÙÅ ÓÍÅÝÅÎÉÑ ÐÏÓÌÅ ÉÎÔÒÁÍÅÄÕÌÌÑÒÎÏÇÏ ÏÓÔÅÏÓÉÎÔÅÚÁ ÎÉÞÅÍ ÎÅ ÏÔÌÉÞÁÀÔÓÑ ÏÔ ÔÁËÏ×ÙÈ, ËÁË ÅÓÌÉ ÂÙ ÐÅÒÅÌÏÍ ÇÏÌÅÎÉ ÌÅÞÉÓÑ ËÏÎÓÅÒ×ÁÔÉ×ÎÏ. 5 ÇÒÄÕÓÏ× × ÓÁÇÉÔÔÁÌØÎÏÊ ÆÒÏÎÔÁÌØÎÏÊ ÐÌÏÓËÏÓÔÑÈ, 5 ÇÒÁÄÕÓÏ× ÒÏÔÁÃÉÉ, 10 ÍÍ ÕËÏÒÏÞÅÎÉÅ. óÏÂÓÔ×ÅÎÎÏ ÎÅ×ÏÚÍÏÖÎÏÓÔØ ÏÂÅÓÐÅÞÉÔØ ÆÉËÓÁÃÉÀ ÇÉÐÓÏ×ÏÊ ÐÏ×ÑÚËÏÊ × ÜÔÉÈ ÐÒÅÄÅÌÁÈ Ñ×ÌÑÅÔÓÑ ÏÄÎÉÍ ÉÚ ÏÓÎÏ×ÁÎÉÊ ÄÌÑ ÏÐÅÒÁÔÉ×ÎÏÇÏ ÌÅÞÅÎÉÑ. ûÔÉÆÔ, ÇÉÐÓÏ×ÁÑ ÐÏ×ÑÚËÁ, ×ÎÕÔÒÅÎÎÉÊ ÂÌÏËÉÒÏ×ÁÎÎÙÊ ÆÉËÓÁÔÏÒ, ÎÁÒÕÖÎÙÊ ÆÉËÓÁÔÏÒ (ÁÐÐÁÒÁÔ) – ×ÓÅ ÜÔÉ ÍÅÔÏÄÙ ÐÒÅÄÐÏÌÁÇÁÀÔ ×ÔÏÒÉÞÎÏÅ ÚÁÖÉ×ÌÅÎÉÅ ÐÅÒÅÌÏÍÁ Ó ÏÂÒÁÚÏ×ÁÎÉÅÍ ËÏÓÔÎÏÊ ÍÏÚÏÌÉ × ÕÓÌÏ×ÉÑÈ ÏÔÎÏÓÉÔÅÌØÎÏÊ ÓÔÁÂÉÌØÎÏÓÔÉ, É ÏÐÕÓÔÉÍÙÅ ÓÍÅÝÅÎÉÑ ÄÌÑ ÜÔÉÈ ÍÅÔÏÄÏ× ÏÄÉÎÁËÏ×ÙÅ. åÓÌÉ ÍÅÔÏÄÏÍ ÆÉËÓÁÃÉÉ ÐÒÏÓÔÏÇÏ ÓÐÉÒÁÌØÎÏÇÏ ÐÅÒÅÌÏÍÁ ×ÙÂÒÁÎÁ ÏÔËÒÙÔÁÑ ÒÅÐÏÚÉÃÉÑ É ÏÓÔÅÏÓÉÎÔÅÚ ÐÌÁÓÔÉÎÏÊ, ÔÏ ÄÏÌÖÎÁ ÂÙÔØ ÄÏÓÔÉÇÎÕÔÁ ÁÎÁÔÏÍÉÞÎÁÑ ÒÅÐÏÚÉÃÉÑ ÂÅÚ ËÁËÉÈ-ÌÉÂÏ ÄÏÐÕÓËÏ× É ÏÂÅÓÐÅÞÅÎÁ ÁÂÓÏÌÀÔÎÁÑ ÓÔÁÂÉÌØÎÏÓÔØ ÐÕÔÅÍ ÓÏÚÄÁÎÉÑ ÍÅÖÆÒÁÇÍÅÎÔÁÒÎÏÊ ËÏÍÐÒÅÓÓÉÉ ÏÄÎÉÍ ÉÚ ÉÚ×ÅÓÔÎÙÈ ÓÐÏÓÏÂÏ×. ðÏÉÝÉÔÅ Ï ÄÏÐÕÓÔÉÍÙÈ ÓÍÅÝÅÎÉÑÈ ÄÌÑ ÒÁÚÌÉÞÎÙÈ ÓÅÇÍÅÎÔÏ× × ÓÔÁÔØÑÈ A.Sarmiento — | |||
| [ ïÔ×ÅÔÉÔØ ] | |||
| |||
| Re: óÐÏÒ Ï ÄÏÐÕÓÔÉÍÙÈ ÓÍÅÝÅÎÉÑÈ ôÏÖÅ ÄÏËÔÏÒ 19 ñÎ×ÁÒØ 2012, 19:49 | |||
| ÷ Ó×ÏÅÊ ÒÁÂÏÔÅ ÍÙ ÉÓÐÏÌØÚÕÅÍ ÓÌÅÄÕÀÝÅÅ ÐÒÁ×ÉÌÏ: ÐÒÉ ÏÓÍÏÔÒÅ ÒÅÎÔÇÅÎÏ×ÓËÉÈ ÓÎÉÍËÏ× ÓÍÅÝÅÎÉÅ ×ÉÚÕÁÌØÎÏ ÎÅ ÄÏÌÖÎÏ ÏÐÒÅÄÅÌÑÔØÓÑ. üÔÏ ÏÚÎÁÞÁÅÔ, ÞÔÏ ÕÇÌÏ×ÏÅ ÓÍÅÝÅÎÉÅ ÎÅ ÂÏÌÅÅ 3 ÇÒÁÄÕÓÏ×, Á ÐÏÐÅÒÅÞÎÏÅ – ÎÅ ÂÏÌÅÅ ÍÉÌÌÉÍÅÔÒÁ. ÷ ÐÏÄÁ×ÌÑÀÝÅÍ ÂÏÌØÛÉÎÓÔ×Å ÓÌÕÞÁÅ× ÜÔÏ ÄÏÂÉÔØÓÑ ÕÄÁÅÔÓÑ. îÏ ÓÀÄÁ ÎÅ ×ÈÏÄÑÔ ÒÏÔÁÃÉÏÎÎÙÅ ÓÍÅÝÅÎÉÑ, ËÏÔÏÒÙÅ ÄÉÁÇÎÏÓÃÉÒÏ×ÁÔØ ×ÅÓØÍÁ ÓÌÏÖÎÏ, ÐÏÓËÏÌØËÕ ÓÎÉÍËÉ ÐÒÏÉÚ×ÏÄÑÔÓÑ × ÐÒÑÍÏÊ É ÂÏËÏ×ÏÊ ÐÒÏÅËÃÉÑÈ. ïÄÎÁËÏ ÐÒÏÓÔÒÁÎÓÔ×Ï ÔÒÅÈÍÅÒÎÏÅ. ôÒÅÔØÀ ÐÒÏÅÃÉÀ, ËÏÔÏÒÁÑ ÂÙ ÎÁÍ ÄÁ×ÁÌÁ ÉÎÆÏÒÍÁÃÉÀ Ï ÒÏÔÁÃÉÏÎÎÙÈ ÓÍÅÝÅÎÉÑÈ, ÍÙ ÓÄÅÌÁÔØ ÎÅ ÍÏÖÅÍ, ÐÏÜÔÏÍÕ ÍÙ Ï ÎÅÊ ÍÏÖÅÍ ÓÕÄÉÔØ ÔÏÌØËÏ ÐÏ ÐÅÒ×ÙÍ Ä×ÕÍ. òÁÓÞÉÔÁÔØ ÐÏ ÎÉÍ ×ÅÌÉÞÉÎÕ É ÎÁÐÒÁ×ÌÅÎÎÏÓÔØ ÒÏÔÁÃÉÏÎÎÏÇÏ ÓÍÅÝÅÎÉÑ ÔÏÖÅ ÍÏÖÎÏ, ÐÒÉÞÅÍ Ó ÔÏÞÎÏÓÔØÀ ÄÏ 2-3 ÇÒÁÄÕÓÏ×. îÁÍÉ ÒÁÚÒÁÂÏÔÁÎÁ ÔÁËÁÑ ÍÅÔÏÄÉËÁ. åÓÌÉ ÐÏÐÅÒÅÞÎÙÅ É ÕÇÌÏ×ÙÅ ÓÍÅÝÅÎÉÑ ÕÓÔÒÁÎÅÎÙ, ÎÏ ÍÅÖÄÕ ÏÔÌÏÍËÁÍÉ ÏÓÔÁÅÔÓÑ ÝÅÌØ, ÔÏ ÏÎÁ ÏÄÎÏÚÎÁÞÎÏ Ó×ÉÄÅÔÅÌØÓÔ×ÕÅÔ Ï ÎÁÌÉÞÉÉ ÒÏÔÁÃÉÉ. åÅ ÛÉÒÉÎÁ × 1ÍÍ Ó×ÉÄÅÔÅÌØÓÔ×ÕÅÔ Ï 4,5 ÇÒÁÄÕÓÁÈ ÒÏÔÁÃÉÉ ÄÌÑ ÂÏÌØÛÅÂÅÒÃÏ×ÏÊ ËÏÓÔÉ É 3,5 ÇÒÁÄÕÓÁ ÄÌÑ ÂÅÄÒÁ. óÏÏÔ×ÅÔÓÔ×ÅÎÎÏ,ÅÓÌÉ ÜÔÁ ÝÅÌØ ÒÁ×ÎÁ 5ÍÍ, ÔÏ ÒÅÞØ ÉÄÅÔ Ï 22 É 17 ÇÒÁÄÕÓÁÈ ÒÏÔÁÃÉÉ É Ô.Ä. íÙ ÉÓÓÌÅÄÏ×ÁÌÉ ÁÒÈÉ×ÎÙÅ ÓÎÉÍËÉ É ÐÒÉÛÌÉ Ë ×Ù×ÏÄÕ, ÞÔÏ ÒÏÔÁÃÉÏÎÎÁÑ ÄÅÆÏÒÍÁÃÉÑ ÐÏÌÎÏÓÔØÀ ÕÓÔÒÁÎÑÅÔÓÑ ËÒÁÊÎÅ ÒÅÄËÏ, ËÏÓÔÉ, ËÁË ÐÒÁ×ÉÌÏ, ÓÒÁÝÉ×ÁÀÔÓÑ × ÐÏÌÏÖÅÎÉÉ ÒÏÔÁÃÉÏÎÎÏÇÏ ÓÍÅÝÅÎÉÑ ÏÔ 8 ÄÏ 50 ÇÒÁÄÕÓÏ×. ðÒÉ ÜÔÏÍ, ÞÔÏ ÉÎÔÅÒÅÓÎÏ, ÒÅÎÔÇÅÎÏÌÏÇÉÞÅÓËÉ ÒÅÚÕÌØÔÁÔ ×ÙÇÌÑÄÉÔ ×ÅÓØÍÁ ÐÒÉÌÉÞÎÏ. ëÏÎÅÞÎÏ ÖÅ, ÎÉÞÅÇÏ ÈÏÒÏÛÅÇÏ × ÜÔÏÍ ÎÅÔ. íÙ ÄÏÌÖÎÙ ÓËÁÚÁÔØ ÓÐÁÓÉÂÏ ÏÒÇÁÎÉÚÍÕ ÚÁ ÔÏ, ÞÔÏ ÏÎ ÕÓÔÒÁÎÑÅÔ ÎÁÛÉ ÏÛÉÂËÉ. îÏ ÎÅ ÓÔÏÉÔ ÕÐÏ×ÁÔØ ÎÁ ÜÔÏ, ×ÅÄØ ÎÁ Ä×ÏÒÅ 21 ×ÅË – ÜÐÏÈÁ ÍÅÔÏÄÏ× ×ÙÂÏÒÁ É ÚÏÌÏÔÙÈ ÓÔÁÎÄÁÒÔÏ×. ÷ÏÔ ÎÅÓËÏÌØËÏ ÐÏÐÁ×ÛÉÈ ÐÏÄ ÒÕËÕ ÉÓÔÏÞÎÉËÏ×: | |||
| [ ïÔ×ÅÔÉÔØ ] | |||
| ( ïÔ×ÅÔÉÔØ ) |
Источник
Второй основной рентгенологический симптом перелома, а именно смещение отломков, имеет большее диагностическое значение, чем наличие линии перелома. Строго говоря, перелом кости может стать рентгенологически определяемым только в том случае, когда налицо смещение — хотя бы самое ничтожное, в пределах долей миллиметра.
Смещение отломков есть решающий практический признак перелома, ибо смещение в пределах одной кости мыслимо лишь при нарушенной целости этой кости. Правда, смещение может иметь место и при псевдартрозе, но отличие между свежим переломом и ложным суставом с элементарной легкостью проводится анамнестически, клинически и на основании других рентгенологических признаков. Поэтому и в тех случаях, где на рентгенограмме обнаруживается несомненное смещение отломков, а сама линия перелома не видна, диагноз перелома может считаться установленным без сомнений.
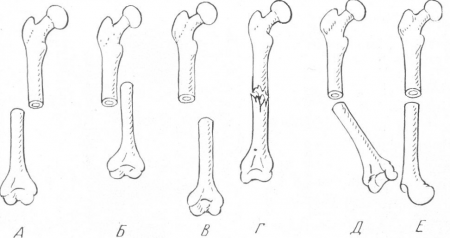
Рис. 18. Схема различных видов смещения отломков. А — боковое смещение; Б — продольное смещение с захождением отломков; В — продольное смещение с расхождением отломков; г— продольное смещение с вклинением отломков; Д — угловое смещение; Е — периферическое смещение.
Отломки могут сместиться в различных плоскостях (рис. 18), смещение может быть : А — боковое, Б, В, Г — продольное, причем в случае Б отломки могут заходить один задругой, В — расходиться и Г — вклиниться один в другой. Смещение может происходить Д — под углом (угловое смещение), и, наконец, Е — с поворотом по окружности, периферическое смещение.
Боковое смещение (рис. 18, А) происходит часто. Оно легко узнается на снимке по штыкообразному положению отломков, а при небольших степенях — по тому признаку, что прямая линия, проведенная через корковый слой одного из отломков, проходит за линию перелома либо по костномозговому каналу второго отломка — неполное боковое смещение, либо по мягким тканям, оставаясь параллельной длинной оси второго отломка — полное боковое смещение. Снимок дает правильное представление о степени бокового смещения только в том случае, когда плоскость смещения параллельна плоскости рентгеновской пленки, или, другими словами, когда центральный луч перпендикулярен к плоскости смещения. При обратных условиях небольшое боковое смещение остается просмотренным; значительное смещение еще может быть распознано, так как контуры отломка, лежащего ближе к пленке, резче, чем контуры другого отломка, стоящего ближе к аноду (рис. 19).
Рентгенологическая картина продольного смещения зависит в первую очередь от того, в каком направлении подлиннику кости смещены отломки — с расхождением, с захождением или с вклинением. Продольное смещение с захождением (рис. 18, Б) встречается довольно часто при переломах диафизов больших трубчатых костей. Рентгенологическое заключение безошибочно лишь в том случае, когда на снимке отломки лежат рядом. Если же снимок произведен в такой проекции,
что концы отломков расположены по ходу центрального луча один за другим, то их тени накладываются друг на друга, сливаются, происходит так называемая суперпозиция теней с увеличением интенсивности тени в 2 раза. Поэтому, имея перед собой один единственный подобный снимок цилиндрической кости, рентгенолог не может исключить вклинения отломков. При переломах плоских костей, например лопатки, суперпозиция отломков имеет большое диагностическое значение, так как сама линия перелома в виде просветления не видна, она дает только полоску затемнения, и смещение служит собственно единственным рентгенологическим симптомом перелома (рис. 20, 87).
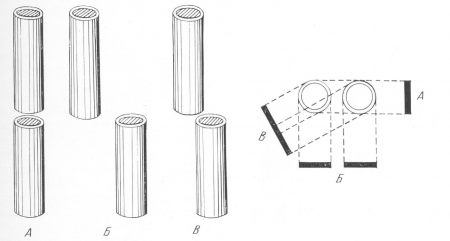
Рис. 19. Схема бокового смещения отломков в рентгеновском изображении. А — отломки смещены в плоскости, перпендикулярной к пленке; в этой проекции смещение рентгенологически не определяется; Б — отломки смещены в плоскости, параллельной пленке; рентгенограмма дает истинное представление о характере и степени смещения; В — промежуточное положение, неправильно ориентирующее исследователя.
Определение продольного смещения с расхождением отломков (см. рис. 18, В) — это всегда самая легкая задача для рентгенодиагностики. Этот вид смещения встречается редко, он характерен для переломов надколенной чашки, локтевого отростка локтевой кости, одного из вертелов бедра и различных костных выступов, к которым прикрепляются сильно сокращающиеся мышцы. Попадается диастаз отломков иногда и при переломах плечевой кости, где сказывается действие силы тяжести дистальной части конечности, или при применении слишком большого вытяжения. При любом обычном положении исследования рентгенограмма дает точное представление о степени смещения.
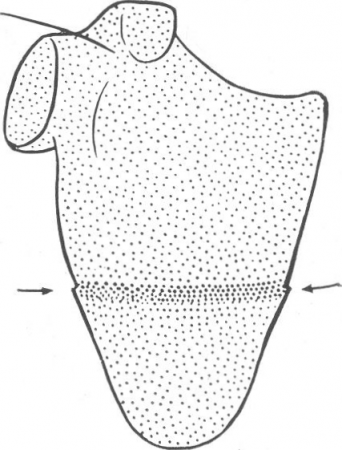
Рис. 20. Перелом лопатки. Продольное и боковое смещение с захождением отломков является единственным симптомом перелома. Линия перелома видна как полоска затемнения.
Вклиненные (вколоченные, импактированные, имплантированные) переломы (см. рис. 18, Г) встречаются главным образом близ суставных концов длинных трубчатых костей. Как правило, крепкий корковый слой диафиза врезывается в эпифизарное губчатое вещество, вызывая подчас большое разрушение костных балок. Типичные места для вклинения отломков — это шейка бедра, верхний конец плеча, дистальный эпифиз лучевой кости, проксимальный эпифиз первой пястной кости и т. д. Некоторые авторы, как, например, К. Ф. Вегнер, проводят резкую грань между „вклиненными” и „сколоченными” переломами; при вклиненном переломе один из отломков разрушен, расколот на несколько частей, при сколоченном же переломе непременным условием является шероховатая поверхность обоих отломков, вследствие чего отдельные зубцы и выступы сцепляются друг с другом, и отломки фиксированы.
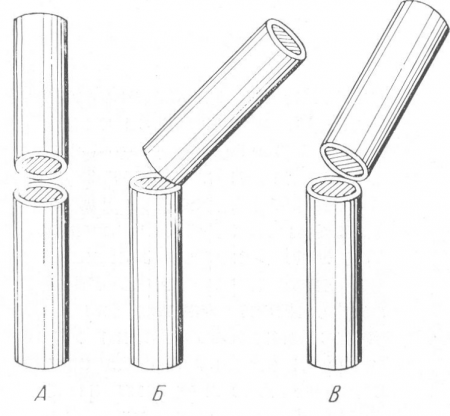
Рис. 21. Схема углового смещения отломков в рентгеновском изображении. А — отломки лежат в плоскости, перпендикулярной I? пленке; смещения не видно; Б — отломки смещены в плоскости, параллельной пленке; рентгенограмма дает правильное представление о характере и степени смещения; В — промежуточное положение, показывающее на рентгенограмме меньшее смещение, чем в действительности.
Вколоченные переломы могут представлять значительные трудности при клинической диагностике, так как основные симптомы перелома (подвижность в пределах кости, боли, нарушение функции, крепитация, припухлость и пр.) могут отсутствовать. Поэтому рентгенологическое исследование является здесь особенно ответственным. Рентгенодиагностика не трудна, если на снимке видна линия перелома или если имеется еще другое смещение, кроме вклинения, хотя бы и самое незначительное. Нередко, однако, линия перелома в губчатом веществе не видна, а всякое другое смещение отсутствует; в этих случаях распознавание вклиненного перелома и рентгеновыми лучами представляет нелегкую задачу. Единственным рентгенологическим симптомом вклинения может иногда служить деформация кости, как, например, варусная деформация при переломе шейки бедра.
Угловое смещение (см. рис. 18,Д) — это наиболее частый вид смещения, и он происходит при всевозможных переломах. Оси отломков образуют угол, величина которого колеблется в широких пределах, от нескольких градусов до почти прямого угла. Длинная ось одного из отломков, продолженная за линию перелома, при этом проходит мимо длинника другого отломка. Рентгенограмма дает истинное представление о направлении угла и о его размерах только в том случае (рис. 21), если центральный луч идет перпендикулярно к той плоскости, в которой лежат смещенные под углом отломки и которая параллельна плоскости пленки. Если же отломки лежат в плоскости центрального луча, то смещение под углом не видно совсем или же едва только намечается по одному вторичному признаку. Этот косвенный рентгенологический симптом выражается в том, что резкость контуров отломков нарастает по направлению к линии перелома, когда верхушка угла смотрит в сторону пленки, или же, наоборот, когда более резко контурируются в случае направления угла смещения вверх эпифизарные концы трубчатой кости. Таким образом, если на одном снимке определяется большое смещение под углом, а на втором снимке, произведенном в плоскости, перпендикулярной к плоскости первого снимка, углового смещения не видно совсем, то, значит, первый снимок показывает максимальную, т. е. истинную величину угла. Если же угловое смещение обнаруживается на обоих снимках, то рентгенограммы.
Если угловое смещение обнаруживается на обоих снимках, то рентгенограммы показывают промежуточную, какую-то среднюю степень смещения, и истинное смещение отломков на самом деле еще больше, чем это видно на каждой рентгенограмме в отдельности. Этот вид смещения всегда имеет важное клиническое значение, и даже небольшое угловое смещение, особенно вблизи суставов, должно быть в протоколе рентгенологического исследования подчеркнуто (рис. 22).
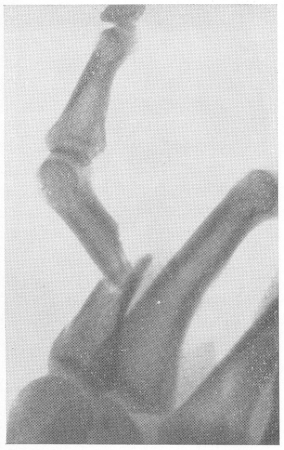
Рис. 22. Резко выраженное угловое смещение отломков при переломе диафиза основной фаланги одного из пальцев руки. Всякое угловое смещение, даже самое незначительное, требует исправления.
Смещение по периферии (рис. 18, Е), наконец, также встречается часто, почти при всех переломах конечностей, причем вокруг длинной оси конечности обычно поворачивается дистальный отломок. Таково, например, характерное периферическое смещение при переломах диафиза бедра, когда надколенник и передний конец стопы смотрят наружу, и поэтому по одному виду нижних конечностей на носилках под одеялом опытный травматолог правильно оценит положение. Рентгенодиагностика этого вида смещения является простым делом в том случае, если на снимке видны оба эпифизарных конца длинной трубчатой кости с характерными опознавательными образованиями; поворот кости обнаруживается по косому или боковому рисунку одного суставного конца кости при неизмененной картине другого эпифиза. Вообще, смещение по периферии легче узнать, если линия перелома находится вблизи сустава. Просматривается же этот, наиболее трудный для рентгенологического исследования вид смещения в том случае, если снимок произведен на небольшой пленке, захватывающей только небольшую область перелома, в особенности же если переломана трубчатая цилиндрическая кость. Поэтому в принципе прав Г. А. Зедгенидзе, когда он выставляет требование всегда производить рентгенологическое исследование при переломах костей так, чтобы на снимках были захвачены обязательно оба соседних с переломом сустава и прилегающие к ним кости, т. е. когда он распространяет на рентгенологическое исследование общеизвестный принцип фиксации отломков при их лечении. Периферическое смещение и степень его определяются клинически и проще и точнее, чем рентгенологически.
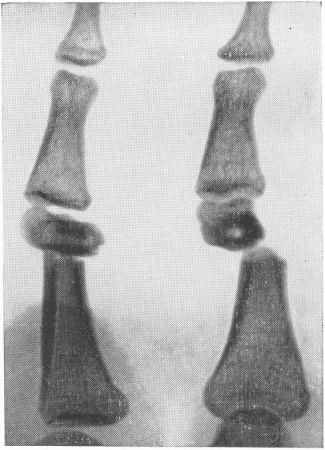
Рис. 23. Т-образное смещение отломков при поперечном переломе диафиза основной фаланги пальца руки.
Практически смещение отломков происходит при переломах не в одной плоскости, а в нескольких, т. е. имеется комбинация различных только что описанных элементарных видов смещения. Так, например, продольное смещение с захождением отломков невозможно без бокового смещения. При переломе диафиза может одновременно быть и боковое, и угловое, и продольное, и периферическое смещение отломков. Примером значительного комбинированного смещения может служить Т-образное смещение, когда один из отломков „сидит верхом”, т. е. своим корковым слоем упирается в конец другого отломка (рис. 23). Для типичных переломов в определенных местах костей в зависимости от механизма происхождения перелома и натяжения мышц, как известно, типичным является и характер смещения. Наиболее резкие смещения отломков наблюдаются при огнестрельных переломах. При описании смещения в заключении в каждом отдельном случае лучше не следует пользоваться словами „большое”, „небольшое”, „значительное” и пр.; здесь в особенности подобные выражения слишком субъективны и ведут к недоразумениям, поэтому необходимо давать точные цифры — число градусов, измеренное простым гониометром при угловом смещении, сантиметры и миллиметры при других видах, а также, само собой разумеется, направление смещения (в анатомических выражениях — дистально, в латеральном направлении и т. д.).
Для правильной оценки смещения отломков с клинических позиций голая рентгенологическая характеристика совершенно недостаточна. Рентгенолог должен вкладывать и в это дело, как во всех областях клинической рентгенодиагностики, компетентное знание клиники травматических повреждений. Ведь некоторые, совсем небольшие смещения при одних переломах могут давать очень плохие клинические исходы и поэтому обязательно требуют немедленного исправления, между тем как при других переломах грубые и бросающиеся в глаза смещения отломков относительно безразличны для будущей функции, поэтому вполне терпимы и исправлению совсем не подлежат.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
