Футбол перелом ладьевидной кости
| Часовой пояс: UTC Правила форума1. ВНИМАНИЕ! ПРАВИЛА ВИРТУАЛЬНЫХ КОНСУЛЬТАЦИЙ – ВСЕМ ЧИТАТЬ ОБЯЗАТЕЛЬНО! 2. НЕКОРРЕКТНЫЕ ВОПРОСЫ – вопросы, которые задавать виртуально не надо. На них нет ответа.
Несросшийся перелом ладьевидной кости
Часовой пояс: UTC
|
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[ Любое использование материала сайта, полностью или частично, без размещения прямой гиперссылки на www.sportmedicine.ru запрещается ]
Sportmedicine.ru © 2006 – 2012
Источник

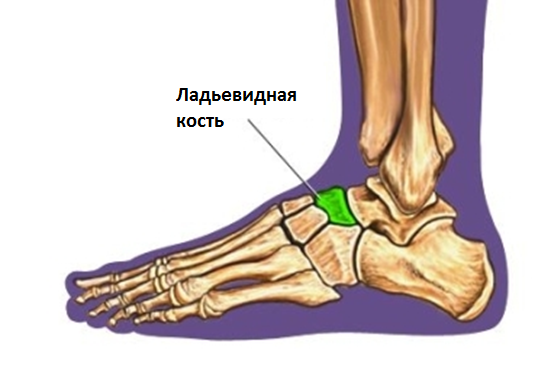
Переломы ладьевидной кости стопы – редкая патология в общей популяции, но широко представлена в среде легкоатлетов и людей, занимающихся спортом, связанным с бегом и прыжками.
Переломы ладьевидной кости стопы подразделяются на две основные группы: травматические переломы и стресс-переломы. Травматические переломы в свою очередь подразделяются на отрывные переломы, переломы бугристости и переломы тела ладьевидной кости.
Отрывные переломы часто становятся следствием резкого подошвенного сгибания стопы. В большинстве случаев лечение консервативное, за исключением отрывного перелома бугристости ладьевидной кости сухожилием задней большеберцовой мышцы, когда требуется операция для предотвращения развития плоскостопия.
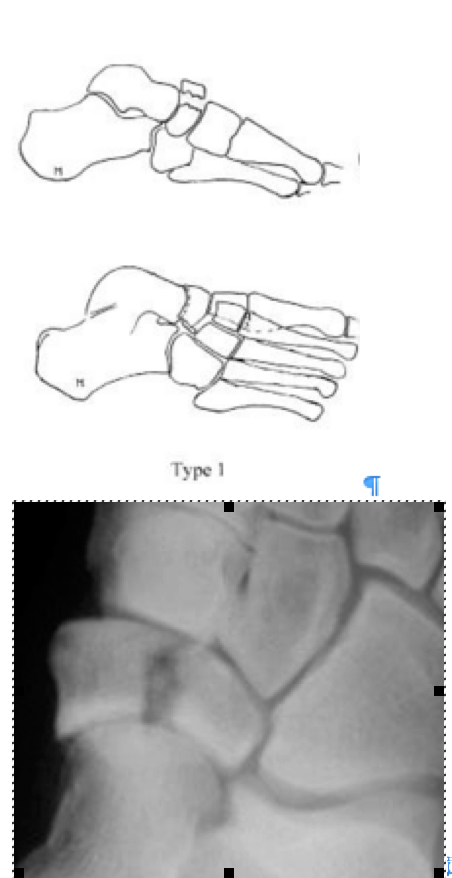
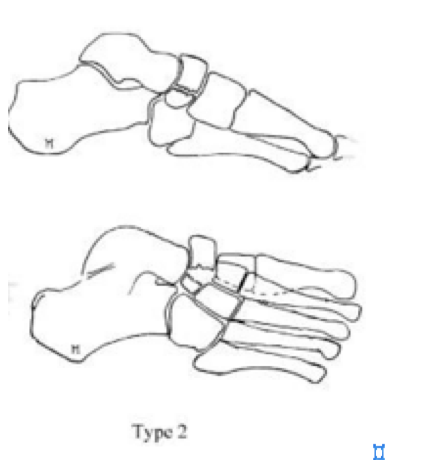
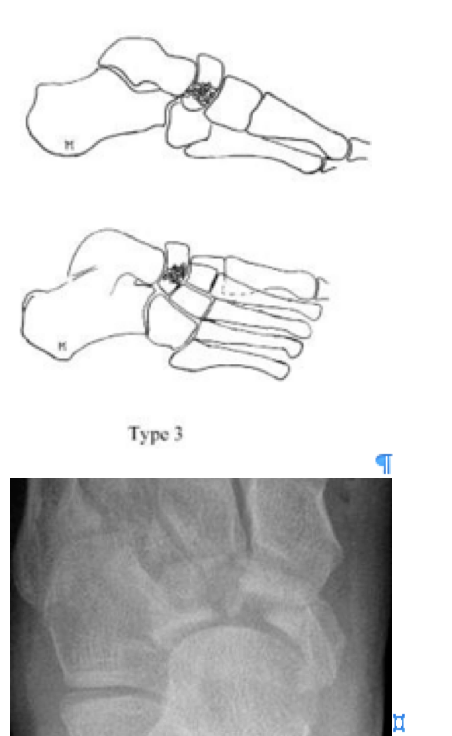
Переломы тела кости часто связаны с высокоэнергетической травмой, по своей тяжести подразделяются на 3 типа. 1 тип – переломы без смещения отломков, 2 тип – переломы с медиальным смещением переднего отдела стопы, 3-тип оскольчатые импрессионные переломы, с наружным смещением переднего отдела стопы.
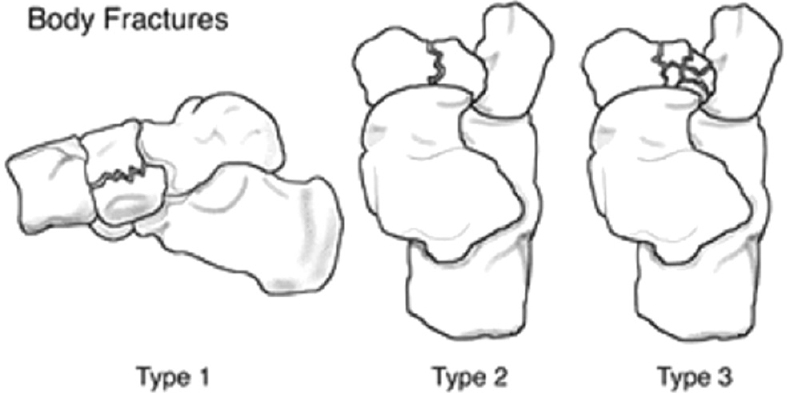
1 тип | Поперечный перелом тыльной части <50% кости вовлечено |
|
2 тип | Косой перелом, от тыльной наружной части к подошвенной внутреней части. Часто сопровождается медиальным смещением переднего отдела стопы |
|
3 тип | Центральный и латеральный оскольчатый, импрессионный перелом. |
|
Стресс переломы ладьевидной кости впервые были описаны Brehaulpt в 1855 году у солдат после длительного марш-броска. По мере популяризации бега частота данного вида переломов возрасла и в общей популяции.
-Тупая, ноющая боль в среднем отделе стопы
-Отёк
-Боль при пальпации
-Часто, полная амплитуда движений
Помимо стандартных прямой и боковой проекции необходимо выполнить рентгенографию под углом 45 °. Если рентгенография ничего не показала но клинически есть признаки перелома рекомендуется выполнение КТ или МРТ.
При отрывных переломах и большинстве переломов бугристости а также переломах тела кости 1 типа показано консервативное лечение. Используется гипсовая циркулярная повязка до в3 голени, ходьба с помощью костылей 6-8 недель с момента травмы, с последующей лечебной физкультурой.
В случае острых травматических переломов 2 и 3 типа, а также переломах бугристости со значительным смещением, чаще всего показано оперативное лечение – открытая репозиция и остеосинтез.
В зависимости от морфологии перелома операция может состоять из простого остеосинтеза одним винтом, или сложной реконструкции с использованием костных трансплантатов и мостовидной фиксацией пластиной или даже артродезом.
Различные методики остеосинтеза блестяще представлены на сайте ассоциации остеосинтеза https://www2.aofoundation.org.
При стресс-переломах ладьевидной кости практически всегда в качестве первой меры применяется консервативное лечение по той же методике что и для травматических переломов, то есть иммобилизация в циркулярной гипсовой повязке или жёстком ортезе от пальцев стопы до коленного сустава сроком на 6-8 недель. Однако в группе профессиональных спортсменов целесообразно рассмотреть вариант раннего оперативного лечения, с целью снижения времени реабилитации, и скорейшего возвращения к тренировкам.
Стресс переломы ладьевидной кости встречаются всё чаще в среде физически-активных людей. Диагноз часто ставится несвоевременно, так как многие травматологи не знакомы с данной патологией и имеются определённые трудности в диагностике. Спортсмен часто жалуется на тупую боль, постепенно нарастающую на протяжении длительного периода времени и иррадиирующую в дистальные отделы стопы, по ходу медиального продольного свода. Рентгенограммы часто не демонстрируют никаких изменений, и в этой ситуации надо иметь клиническое чутьё, для того чтобы назначить сцинтиграфию или КТМРТ.
Ладьевидная кость анатомически предрасположена к стресс-переломам. Она имеет вогнутую форму и зажата между головкой таранной кости с одной стороны и тремя клиновидными костями с другой. Во время толчка стопой ладьевидная кость испытывает высокие сжимающие нагрузки. Помимо такого физиологического импинджмента, ладьевидная кость характеризуется довольно бедным кровоснабжением, с водораздельной зоной как раз в средней своей части.
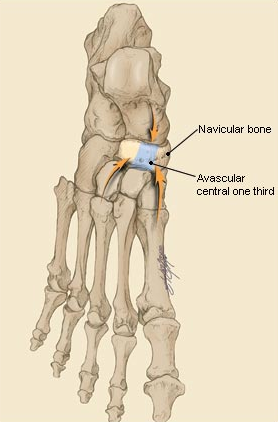
Собственно перелому предшествует длительный период ишемии и повышенного стресса, костной резорбции, которые можно выявить при сцинтиграфии до появления самой линии перелома на КТ или МРТ.
В ряде исследований выявлены несколько возможных предрасполагающих к перелому факторов: кавоварусная деформация стоп, короткая первая плюсневая кость, обувь с избыточно широкой задней частью, метатарсус аддуктус, ограничение движений в подтаранном суставе, ограниченное тыльное сгибание стопы. Однако основным фактором всё равно остаётся избыточная физическая нагрузка, которая становится следствием неправильного режима тренировок, неправильной техники бега, плохого обмундирования, превышения предела доступных данной анатомической конституции возможностей.
Размытая клиническая картина делает диагностику стресс-переломов ладьевидной кости трудной задачей. Тупые ноющие боли в области свода стопы могут быть настолько слабыми что спортсмен будет продолжать тренироваться через боль, сохраняется полный объём движений, боли провоцируются стоянием на мысках, пальпацией области ладьевидной кости. Обычные рентгенограммы выявляют стресс переломы ладьевидной кости только в 30 % случаев. Сцинтиграфия, наоборот, является самым точным методом, позволяющим выявить изменения в кости до возникновения собственно линии перелома. Однако все результаты костного сканирования должны дополнительно контролироваться при помощи КТ или МРТ, так как в случае наличия перелома они не позволяют оценить его морфологию.
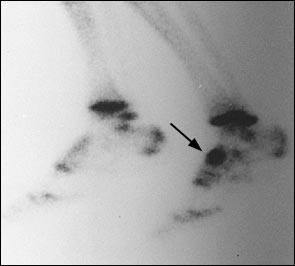
При выполнении КТ оптимально использовать малый шаг (1,5мм) и делать срезы в плоскости таранно-ладьевидного сустава. КТ часто позволяет выявить неполный перелом, начинающийся проксимально по тыльной поверхности и идущий в косом направлении к дистальной части подошвенной поверхности.
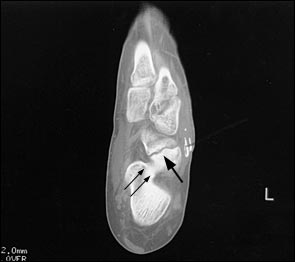
Большой стрелкой обозначен перелом ладьевидной кости, двумя маленькими стрелками – синостоз пяточной и ладьевидной кости.
На основании КТ-картины можно подразделить пациентов на 3 группы, 1 тип – изолированные переломы дорсальной кортикальной пластинки, 2 тип – перелом дорсального кортекса и тела кости, 3 тип – полный перелом ладьевидной кости. Тяжесть течения и сроки сращения увеличиваются соответственно от 1 типа к 3.
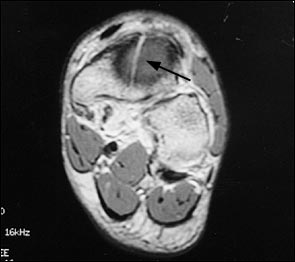
МРТ является вторым по сенситивности исследованием и становится альтернативой сцинтиграфии. Отёк кости на Т-2 взвешенных изображениях обнаруживает костные изменения предшествующие перелому. МРТ нецелесообразно выполнять если уже выполнены сцинтиграфия и КТ.
 ‘
‘
В 80 % случаев переломов ладьевидной кости без смещения для выздоровления достаточно 6 недель в циркулярной гипсовой повязке без нагрузки на повреждённую конечность. После иммобилизации начинается физическая реабилитация, нагрузка постепенно увеличивается под контролем специалиста, при возобновлении болей нагрузка снижается. При неэффективности консервативного лечения рекомендуется оперативное лечение. Чаще всего хирургическое лечение сводится к компрессионному остеосинтезу одним или двумя винтами, иногда с использованием остеокондуктивных материалов.
Среднее время до полной реабилитации составляет от 3 до 6 месяцев в зависимости от морфологии перелома.
Возможно вам также будут интересны статьи:
-перелом лодыжки
-перелом 5-й плюсневой кости
-сустав Лисфранка
-разрыв ахиллова сухожилия
-плоскостопие у взрослых
Источник
Стрессовые переломы костей у футболистов
Орджоникидзе З.Г., Гершбург М.И.
Московский научно-практический центр спортивной медицины
Костная ткань, особенно в детском и юношеском возрасте, обла дает выраженной пластической способностью приспосабливаться к воздействию физической нагрузки. Однако при физических перегрузках однотипного характера, превышающих физиологический предел, развивается локальное мышечное утомление, снижение функции мышц в поглощении ударных нагрузок что ведет к еще большей нагрузке на кость. Это в свою очередь инициирует все большее ремоделирование остеокластических элементов и, в случае, если отдых и восстановительные мероприятия не уравновешивают этот процесс, появляются зоны патологической перестройки костной ткани, а затем и – стрессовые переломы (СП).
По данным исследований СП составляют около 10% всех спортивных повреждений, причем 95% их происходят в костях голени и стопы [1].
СП характерны в первую очередь для футбола с его большими нагрузками на кости тазового пояса (мощные удары по мячу, быстрый бег, финты, прыжки). Согласно исследованиям травматизма австралийской футбольной лиги СП 1997/2000 гг. в среднем составили 4,9 случая на клуб в течение сезона [2].
Главным этиологическим фактором развития СП являются дисплазии скелета: полая, либо плоская стопа, гиперпронация стопы, различная длина ног, варусная или вальгусная деформация коленных суставов и др., которые создают неправильное нагружение костей с зонами гиперпрессии; слабо развитые, ригидные мышцы; мышечный дисбаланс и недостаточная гибкость суставов, создающие у спортсменов неоптимальный двигательный стереотип.
Провоцирующими факторами риска СП являются тренерские ошибки: чрезмерная, однотипная, превышающая физиологические пределы тренировочно-соревновательная нагрузка, не учитывающая возрастные и половые особенности спортсменов. Особенно опасны внезапные увеличения физической нагрузки без использования средств восстановления, внезапная смена грунта на излишне жесткий (асфальт) или мягкий (песчаный).
Сопутствующие факторы риска: использование спортивной обуви, утратившей амортизационные свойства; остеопороз гормонального (у девочек-подростков) или алиментарного происхождения, приводящий к снижению механической прочности костей.
В начальной стадии в зоне повреждения появляются после интенсивных нагрузок боли, иногда неточно локализованные, небольшая отечность, чувство «забитости» мышц. После снижения тренировочных нагрузок боли исчезают.
В дальнейшем они неизменно появляются после каждой тренировки, во время ее и даже при бытовых нагрузках. Пальпаторно определяется утолщенный, болезненный периост, локальная припухлость. Длительность продромального периода бывает различной – от нескольких недель до нескольких месяцев. Если спортсмен во-время не обращается к врачу и продолжает интенсивные тренировки, боли появляются даже после небольших нагрузок, на рентгенограмме выявляются характерные признаки – утолщение периоста. Вблизи периоста иногда могут появляться облаковидные тени костной мозоли. С течением времени в этой зоне, под истонченным корковым слоем может образоваться тень «надлома» или зона мелкоочаговых овальных разряжений (т.н. зоны Лоозера), При продолжении тренировочных нагрузок формируется линия перелома. Рентгенологические изменения как правило запаздывают и четко проявляются только через несколько недель после начала заболевания. К тому же рентгенография не всегда выявляют патологию. Более информативными методами исследований являются сцинтиграфия и МРТ.
Диагноз ставится на основании в первую очередь клинико-анамнестических данных, дополненных рентгенологическим, сцинтографическим и МРТ исследованиями.
У футболистов, наиболее уязвимыми зонами являются кости плюсны, ладьевидная, пяточная, большеберцовая, бедренная кость и кости таза. Особенностью строения ладьевидной кости является наличие частично аваскулярной зоны, особенно уязвимой для физических перегрузок. На рентгенограмме стрессовый перелом ладьевидной кости визуализируется не всегда. В этих случаях помогает МРТ
Как показали исследования, наиболее нагружаемыми частями стопы футболиста при быстром беге и резкой остановке после быстрого бега с поворотом на наружном отделе стопы является 5-я плюсневая кость[3] . Переломы локализуются между дистальным эпифизом и диафизом.
У футболистов-подростков чаще всего наблюдаются авульсионные (отрывные) переломы области бугристости 5-й плюсневой кости. В результате незавершенного остеогенеза и несоразмерно больших тренировочных нагрузок снижается прочность костной ткани. Внезапная тяга сухожилия короткой перонеальной мышцы и подошвенного апоневроза, прикрепляющихся в области бугристости 5-й плюсневой кости, вызывают отрыв костного фрагмента.
Непременным условием успешного лечения стрессовых переломов является раннее обращение к врачу. Начальные стадии СП успешно лечатся консервативно. Необходим отказ от тренировок. В этот период для поддержания общей работоспособности успешно используется плавание и интенсивные общеразвивающие упражнения для здоровых частей тела, прием энзимов, препаратов кальция и специальная диета.
При выраженном болевом синдроме используются разгрузка конечности с помощью костылей, иммобилизация гипсовой лонгетой или брейсом. Такая схема лечения вполне применима для футболистов-любителей, однако неэффективна для профессиональных футболистов: сращение переломов крайне замедленно и даже в случаях мнимого выздоровления дает частые рецидивы, поэтому для профессиональных футболистов методом выбора является оперативное лечение, вполне надежно сокращающее сроки восстановления спортивной работоспособности. При СП 5-й плюсневой кости используется металлоостеосинтез отломков компрессирующим винтом. После операции на 4 недели накладывается иммобилизация. В этот период используются общеразвивающие упражнения для поддержания общей работоспособности спортсмена, прием препаратов кальция и энзимотерапия (флогэнзим, вобэнзим), ускоряющих сращение перелома и предупреждающих различные осложнения.
СП ладьевидной кости, учитывая дефицит кровоснабжения, требуют 6-недельной иммобилизации, в отдельных случаях оперативного лечения. Восстановление спортивной работоспособности наступает только через 5-6 месяцев.
После прекращения иммобилизации проводится комплексная реабилитация.
Источник