Картинки переломов костей предплечья
Анатомия предплечья.
Предплечье состоит из двух костей – локтевой и лучевой. Если вы вытянете свои руки вперёд ладонями вверх то локтевая кость окажется со стороны мизинца, а лучевая со стороны большого пальца. Локтевая кость имеет расширение со стороны локтя, а лучевая кость расширяется к запястью.
Основное движение совершаемое предплечьем это ротация. При этом локтевая кость жёстко зафиксирована в блоке с плечевой костью, а лучевая вращается вокруг неё. Это движение происходит например при закручивании лампочки или открывании двери ключом.
В ряде случаев происходит значительное смещение отломков, в результате которого они перфорируют кожу. Такой тип перелома называется открытым, и он требует немедленного оперативного вмешательства, так как характеризуется высоким риском инфекционных осложнений.
Механизм травмы при переломе предплечья в средней трети.
Наиболее часто к переломам предплечья приводит прямая травма. Переломы предплечья в средней трети довольно распространённая травма. Чаще всего такие переломы являются следствием высокоэнергетической травмы, падения с высоты, падения с велосипеда, падения на камень, бордюр, удар об руль мотоцикла или автомобиля.
Симптомы перелома предплечья в средней трети.
Симптомы перелома предплечья в средней трети стандартные для любого перелома – боль, отёк, кровоподтёк, костная крепитация, деформация, нарушение функции кисти.
При открытых повреждениях также происходит нарушение целостности кожных покровов. При очень сильно выраженном повреждении мягких тканей перелом может осложняться возникновением компартмент-синдрома, при котором высокое внутритканевое давление приводит к необратимому повреждению мышечной ткани. В любом случае если у вас есть вышеперечисленные симптомы стоит немедленно обратиться к врачу травматологу.
Диагностика переломов средней трети предплечья.
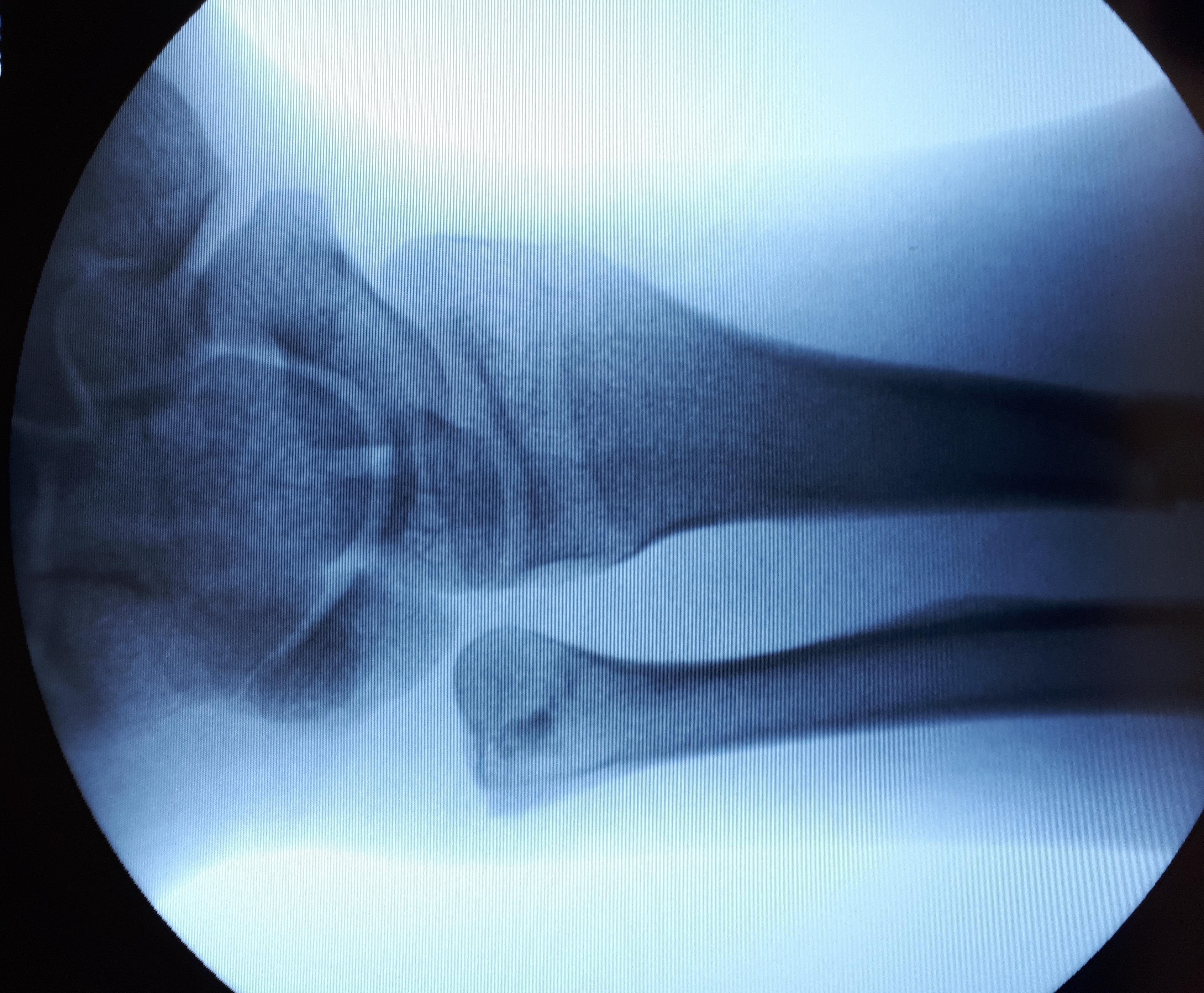
Помимо клинической картины, характерной для переломов предплечья в средней трети, важное значение в диагностике имеют рентгенограммы. При выполнении рентгенограмм необходимо захватывать локтевой и лучезапястный суставы. Так как в ряде случаев там может быть обнаружено повреждение связочного аппарата, например вывих головки локтевой или лучевой кости, которое требует отдельного лечения.
Лечение переломов средней трети предплечья.
Переломы обеих костей предплечья в средней трети у взрослых практически всегда должны лечиться оперативно. В гипсе невозможно адекватно сопоставить костные отломки при переломе предплечья в средней трети, а даже если удаётся, всегда происходит вторичное смещение. В последующем это приводит к нарушению функции конечности. Гипсовая иммобилизация практически всегда используется как временная мера для предотвращения вторичного смещения, перфорации кожи костными отломками, повреждения сосудисто-нервных пучков, уменьшения болей. Оперативное лечение в настоящее время наиболее часто представлено открытой репозицией и остеосинтезом пластинами. В ряде случаев может применяться закрытый остеосинтез штифтами с блокированием, спицами, гибкими стержнями, а при открытых переломах предпочтительно наложение аппарата внешней фиксации. У детей эта группа переломов может лечиться консервативно если удаётся добиться адекватной репозиции в гипсовой повязке.
Ниже представлен клинический пример лечения пациента с переломом предплечья.
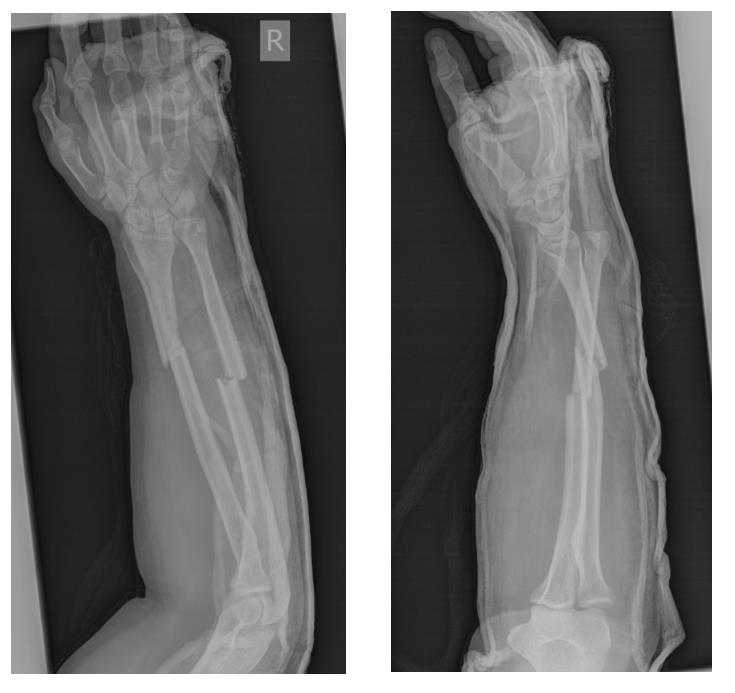
Пациент Х. Травма в быту, упал на бордюрный камень, получил закрытый перелом обеих костей правого предплечья со смещением, разрывом дистального радио-ульнарного сочленения. Обратился в РТП, выполнены рентгенограммы. Наложена гипсовая лонгетная повязка.
Пациент обратился в К+31, учитывая характер перелома пациенту предложено оперативное вмешательство.

Интраоперационная оценка стабильности дистального радиоульнарного сочленения.
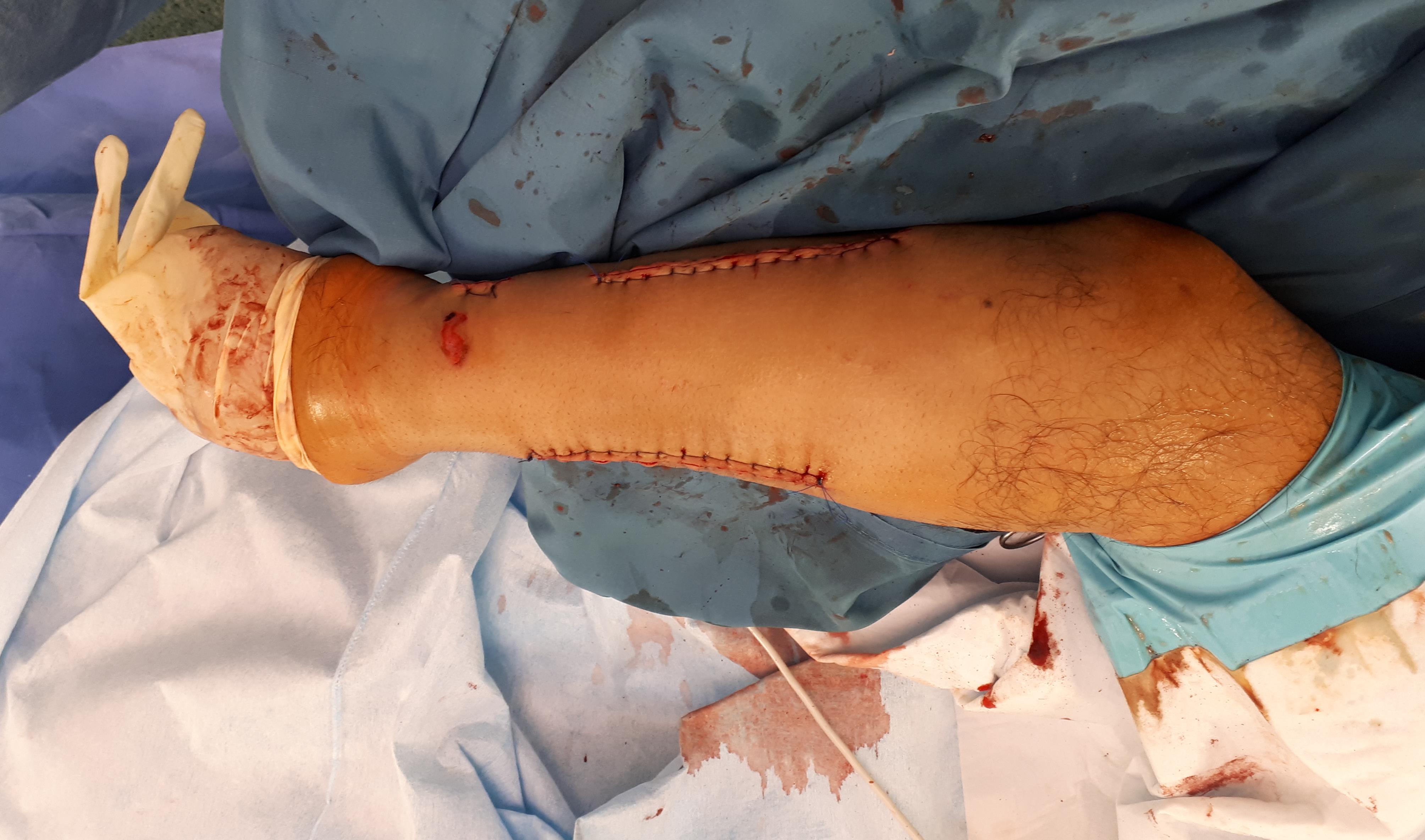
Выполнен остеосинтез обеих костей правого предплечья метафизарными пластинами 3,5 мм, фиксация дистального радио-ульнарного сочленения винтом.
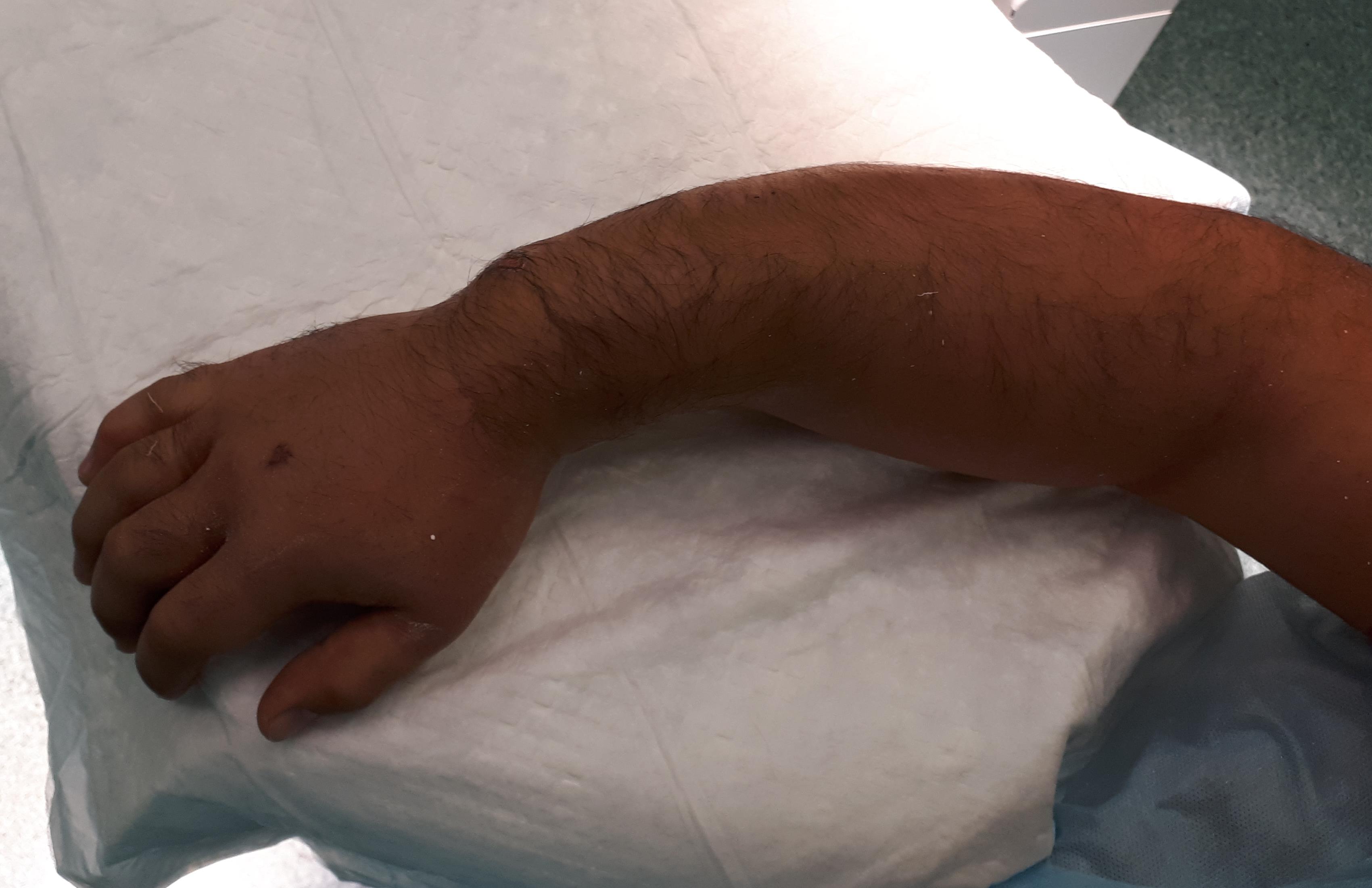
Внешний вид конечности после операции, угловая деформация устранена. Сегмент конечности стабилен, движения в локтевом и лучезапястном суставах не ограничены, ротация предплечья ограничена из-за наличия позиционного винта, который будет удаляться через 6 недель.
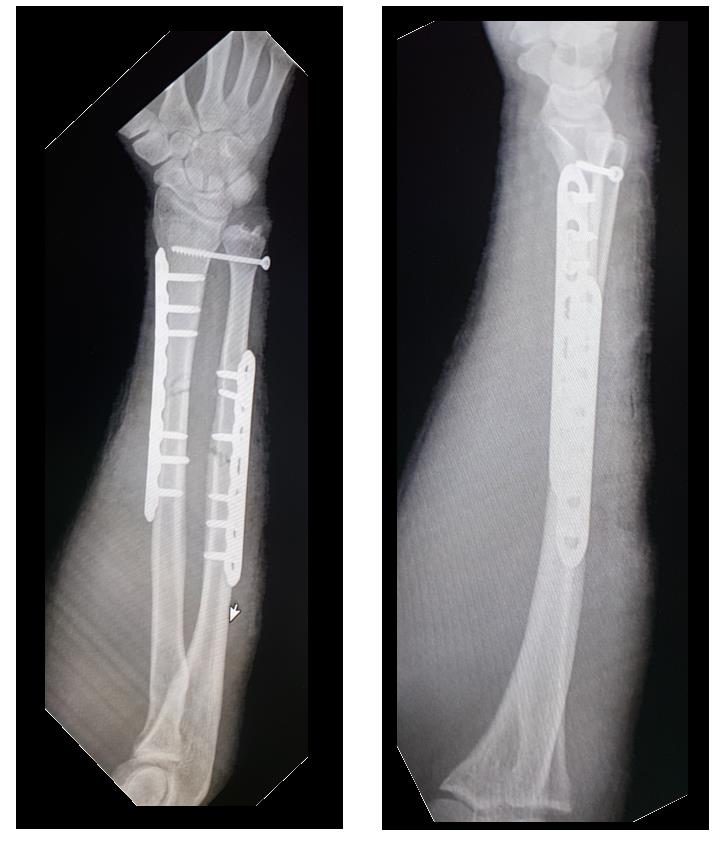
Реннтгенограммы после операции.
Такой остеосинтез весьма стабилен и позволяет начать реабилитацию уже через сутки после операции. Форсированные нагрузки на предплечье естественно ограничены до рентгенологического подтверждения консолидации. Рентгенконтроль целесообразно производить через 6 и 12 недель. При хорошо выраженных признаках сращения полная нагрузка возможна через 12 недель после операции.
Возможные осложнения после операции остеосинтеза средней трети предплечья.
Инфекция. Существуют определённые риски инфекционных осложнений при любом хирургическом вмешательстве, остеосинтез предплечья не исключение.
Повреждение нервов и сосудов. Существует небольшой риск повреждения нервов и сосудов на уровне предплечья во время операции. Если после операции возникает слабость и онемение в области кисти, или появляется стойкое ограничение движений это повод обратиться к доктору, так как без экстренного вмешательства такая нейропатия может не разрешится.
Синостоз. В ряде случаев после перелома обеих костей предплечья между ними может возникнуть костный мостик, который будет ограничивать ротационные движения предплечья.
Несращение. Операция не гарантирует сращение перелома. Иногда кость не срастается, и в таких случаях требуется повторная более сложная операция.
Курение и употребление алкоголя замедляет процесс сращения, и может приводить к замедленной консолидации перелома.
Реабилитация после операции остеосинтеза средней трети предплечья.
После операции остеосинтеза потребуется небольшой период времени для спадения отёка и уменьшения боли прежде чем вы приступите к активной реабилитации. В раннем послеоперационном периоде возможно использование косыночной повязки для уменьшения болевого синдрома и с дисциплинарной целью. Местное использование льда, или гелевых мешков для криотерапии, которые продаются в любой аптеке, позволяют эффективно бороться с болью и отёком. Их использование возможно и в более отдалённые от операции сроки.
Первые 2-3 недели лечебная физкультура сводится к выполнению движений в смежных суставах – локтевом и лучезапястном, начиная с 3 недели возможно постепенное начало ротационных движений. Полная амплитуда восстанавливается к 6 неделям после вмешательства. Физические нагрузки не разрешаются раньше отчётливой рентгенологической картины сращения, обычно это происходит к 3 месяцам. Решение вопроса об удалении металлофиксаторов производится не раньше 2 лет с момента операции.
Источник
Переломы костей предплечья.
Эти переломы являются довольно распространенным повреждением верхней конечности и составляют 20-25% от всех переломов.
Различают следующие виды переломов предплечья:
1. Переломы диафиза костей предплечья со смещением и без смещения отломков, которые в свою очередь подразделяются на:
· Переломы обеих костей в верхней, средней и нижней трети диафиза;
· Изолированные переломы лучевой кости;
· Изолированные переломы локтевой кости;
2. Переломо-вывихи костей предплечья:
· Повреждения Монтеджи (изолированный перелом верхней трети локтевой кости и вывих головки луча):
· Повреждения Галеацци (перелом лучевой кости в нижней трети и вывих головки локтевой кости).
3. Переломы дистальной части лучевой кости:
· Переломы луча в типичном месте типа Колеса;
· Переломы луча в типичном месте типа Смита
Перелом Коллеса (разгибательный). Смещение отломка происходит к тылу и в лучевую сторону. Это наиболее частый вариант.
Перелом Смита (сгибательный). Происходит при согнутой кисти. Отломок смещается в ладонную сторону.
Переломы лучевой кости в типичном месте встречаются значительно чаще, чем все остальные локализации переломов костей предплечья. Зона перелома локализуется в месте перехода нижней трети диафиза луча с более прочным кортикальным слоем в эпиметафиз, в основном состоящий из губчатой кости и тонким кортикальным слоем. Возникают они во всех возрастных группах, но наиболее часто – у женщин пожилого возраста.
В зависимости от механизма травмы и вида смещения отломков различают 2 типа переломов луча в классическом месте :
Тип I (экстензионный, разгибательный, Колеса). Возникает при падении на разогнутую в лучезапястном суставе кисть. При этом дистальный отломок смещается в тыльную сторону. Линия перелома имеет косое направление. Нередко такой перелом сопровождается отрывом шиловидного отростка локтевой кости .
Тип П (флексионный, сгибательный, Смита). Встречается значительно реже, чем переломы I типа. Возникает при падении на согнутую в лучезапястном суставе кисть. Дистальный отломок при этом смещается в ладонную сторону. Направление линии перелома обратное перелому Колеса. Не всегда на рентгенограмме удается выявить направление плоскости излома или выяснить у больного механизм травмы. В этих случаях ведущим при установлении типа перелома луча является направление смещения периферического отломка.
Клиника. Больные жалуются на умеренные боли в месте поврежденья, ограничение двигательной активности кисти и пальцев из-за боли. При осмотре выявляется характерная штыкообраэная или “вилкообразная” деформация с отклонением кисти в лучевую сторону. Деформация выше лучезапястного сустава обусловлена смещением отломков. Пальпация перелома вызывает усиление боли. Крепитация отломков выявляется редко. Ограничение активных движений в лучезапястном суставе выражено из-за наличия болевого синдрома.
У детей в этом месте чаще возникают разгибательные неполные поднадкостничные переломы по типу “зеленой ветки”. У подростков и детей старшего возраста – нередки эпифизеолизы дистального эпифиза лучевой кости. Механизм травмы и механогенез смещения отломков таков же, как и при переломах луча I или П типа. Диагноз устанавливается клинически с дополнительным рентгенологическим исследованием.
Вид перелома
Смещение периферического отломкаСмещение под углом, открытымНаправление линии перелома (кисть на негатоскопе обращена кверху)
Колеса
В тыльную сторонуВ тыльную сторонуС ладонной поверхности снизу, в тыльную сторону кверху
Смита
В ладонную сторонуВ ладонную сторонуС тыльной поверхности сверху в ладонную сторону книзу
Источник
Перелом костей предплечья – одно из самых распространенных повреждений скелета. По данным различных зарубежных и отечественных авторов, частота переломов костей предплечья колеблется в пределах 11,3-30,5% от общего числа переломов. Переломы костей предплечья характеризуются отечностью, синюшностью и нарушением формы конечности в месте перелома; крепитацией и резкой болью при попытке движений. Внутрисуставные переломы могут сопровождаться гемартрозом. Основной метод диагностики – рентгенологический, при подозрении на гемартроз показана пункция сустава. Лечение переломов костей предплечья включает открытое или закрытое сопоставление отломков, их фиксацию и наложение гипсовой повязки, реабилитационные мероприятия (лечебную гимнастику в сочетании с массажем).
Общие сведения
Перелом костей предплечья – одно из самых распространенных повреждений скелета. По данным различных зарубежных и отечественных авторов, частота переломов костей предплечья колеблется в пределах 11,3-30,5% от общего числа переломов.
Анатомия
Скелет предплечья образован локтевой (ulna) и лучевой (radius) костями. Лучевая кость располагается со стороны I пальца, локтевая – со стороны мизинца. Расширенная в верхней части локтевая кость сверху соединяется с плечевой костью, образуя локтевой сустав. Тонкая сверху и массивная снизу лучевая кость сочленяется с костями запястья, участвуя в образовании лучезапястного сустава. В верхней и нижней части кости предплечья соединяются посредством сочленений, в средней части – посредством межкостной мембраны.
На верхнем широком конце локтевой кости имеется углубление (полулунная выемка) для сочленения с плечевой костью. Позади выемки расположен локтевой отросток, впереди – венечный отросток локтевой кости. Сбоку от венечного отростка находится небольшая выемка для сочленения с головкой лучевой кости. Нижний узкий конец локтевой кости сочленяется с лучевой костью и в образовании лучезапястного сустава не участвует.
Классификация
В травматологии выделяют следующие переломы костей предплечья (все виды переломов костей предплечья перечисляются от периферии к центру):
- переломы лучевой кости в типичном месте;
- переломы диафиза (средней части) обеих костей предплечья;
- переломы локтевой кости в ее средней части (переломы диафиза);
- переломы лучевой кости в ее средней части (переломы диафиза);
- переломы шейки или головки лучевой кости;
- переломы Монтеджа (переломы локтевой кости в верхней трети, сочетающиеся с вывихом головки луча);
- переломы Галеацци (переломы нижней трети лучевой кости, сочетающиеся с вывихом нижнего конца локтевой кости и разрывом периферического сочленения костей предплечья).
- переломы локтевого отростка;
- переломы венечного отростка.
Частота различных переломов костей предплечья у людей разных возрастов неодинакова. В верхних отделах переломы костей предплечья у детей наблюдаются реже, чем у взрослых пациентов.
Перелом локтевого отростка
Следствие падения на локоть, удара в область локтя или резкого сокращения трицепса (мышцы, разгибающей предплечье). Область локтевого сустава синюшна, отечна, деформирована. Выпрямленная рука больного свисает. При попытке движений возникает резкая боль. При смещении осколков пациент не может самостоятельно разогнуть предплечье.
При переломе локтевого отростка без смещения на согнутый под углом 90 градусов локтевой сустав накладывают гипс. Срок иммобилизации – 3-4 недели. При переломе локтевого отростка со смещением костных фрагментов более, чем на 5 мм проводится остеосинтез.
Перелом венечного отростка
Повреждение является следствием падения на согнутый локоть. При обследовании выявляется гематома и отек в области локтевой ямки. Сгибание предплечья ограничено. При прощупывании определяется боль в области локтевой ямки. При переломах без смещения на согнутый под углом 90 градусов локтевой сустав накладывают лонгету на 3-4 недели. При вклинении фрагмента отростка в локтевой сустав проводят операцию по его удалению.
Перелом шейки и головки лучевой кости
Причиной становится падение на прямую руку. Выявляется отек и боль чуть ниже локтевого сустава. Сгибание предплечья ограничено. Возникают резкие боли при вращении предплечья кнаружи. При переломах без смещения на область согнутого локтевого сустава накладывают лонгету на 3 недели. При смещении показан остеосинтез, при раздроблении – удаление головки луча.
Диафизарный перелом локтевой кости
Механизм повреждения – прямой удар по предплечью. При обследовании пациента с переломом локтевой кости выявляется отек, деформация, резкие боли при прощупывании, осевой нагрузке и сдавлении предплечья с боков. Движения ограничены. При переломе локтевой кости без смещения травматолог фиксирует согнутое предплечье на 4-6 недели. Лонгетой обязательно захватывается два соседних сустава – лучезапястный и локтевой. При переломе локтевой кости со смещением предварительно выполняют репозицию.
Диафизарный перелом лучевой кости
Развивается при прямом ударе по предплечью. При осмотре больного с переломом лучевой кости выявляют деформацию, отек, подвижность отломков, резкие боли при прощупывании места повреждения и осевой нагрузке. Активное вращение предплечья невозможно. При переломах лучевой кости без смещения накладывают гипсовую лонгету, захватывающую два соседних сустава (лучезапястный и локтевой) на согнутое предплечье. Иммобилизация на срок 4-5 недель. При переломах лучевой кости со смещением предварительно выполняют репозицию. Срок иммобилизации в этом случае составляет 5-6 недель.

Рентгенография предплечья. Диафизарный перелом лучевой кости с угловым смещением отломков.
Диафизарный перелом обеих костей предплечья
Распространенное повреждение. Возникает при непрямой (падение на руку) или прямой (удар по предплечью) травме. Практически всегда сопровождается смещением отломков. Из-за сокращения расположенной между костями мембраны фрагменты лучевой и локтевой костей обычно сближаются между собой. Предплечье деформировано, укорочено. Больной придерживает конечность здоровой рукой. Выявляется подвижность отломков, резкая боль при прощупывании места повреждения, осевой нагрузке и боковом сжатии предплечья вдали от места перелома костей предплечья.
При переломах костей предплечья без смещения на согнутую руку накладывают лонгету, захватывающую два соседних сустава, сроком до 8 недель. При переломах костей предплечья со смещением предварительно выполняется репозиция. При невозможности сопоставить и/или удержать отломки проводится остеосинтез с использованием накостных, внутрикостных или наружных металлоконструкций. Остеосинтез абсолютно показан в случае углового или вторичного смещения, интерпозиции мягких тканей, а также смещения фрагментов на половину и более диаметра костей. После операции при переломах костей предплечья гипс накладывают на 10-12 недель.
Перелом Монтеджа
Комбинированное повреждение, включающее в себя перелом локтевой кости, сочетающийся с вывихом головки лучевой кости, а нередко – и с повреждением ветви локтевого нерва. Возникает при падении на руку или отражении удара поднятым и согнутым предплечьем. В зависимости от смещения осколков выделяют сгибательный (фрагменты локтевой кости смещаются кзади, головка лучевой кости – кпереди; в результате образуется открытый кпереди угол) и разгибательный (фрагменты локтевой кости смещаются кпереди, головка лучевой кости – кнаружи и кзади; в результате образуется открытый кзади угол) переломы Монтеджа.
Выявляется укорочение поврежденного предплечья, выпячивание со стороны лучевой кости и западение – со стороны локтевой, пружинящее сопротивление при попытке пассивного сгибания. Для подтверждения перелома Монтеджа выполняется рентгенография с захватом области повреждения и локтевого сустава. При сгибательных переломах Монтеджа травматолог выполняет репозицию и вправление вывиха. Затем конечность фиксируют в разогнутом положении с развернутой кверху ладонью на 6-8 недель. При разгибательных переломах Монтеджа после репозиции и вправления вывиха руку фиксируют на 4-5 недель в положении ладонью кверху, а затем переводят ладонь в среднее положение и накладывают лонгету еще на 4-6 недель. Операция проводится при невозможности одномоментной репозиции, при интерпозиции мягких тканей и разрыве кольцевидной связки.
Перелом Галеацци
Комбинированное повреждение, включающее в себя перелом луча в нижней трети, сочетающийся с вывихом головки локтевой кости. Возникает при ударе по предплечью или падении на прямую руку. При этом фрагменты луча смещаются кпереди, а головка локтевой кости – в сторону ладони или тыла.
При обследовании выявляется выбухание на предплечье со стороны ладони и западение – со стороны тыла. Ось лучевой кости искривлена. Головку локтевой кости можно прощупать в области лучезапястного сустава с его локтевой стороны. При надавливании головка вправляется, однако при прекращении давления она снова вывихивается. Для подтверждения перелома Галеацци выполняют рентгенографию с сустава и области повреждения. Выполняется репозиция, накладывается обычная или полимерная гипсовая повязка сроком на 8-10 недель. Если отломки невозможно сопоставить и/или удержать, показана операция.
Перелом лучевой кости в типичном месте
Широко распространенное повреждение. Чаще страдают пожилые женщины. Причиной травмы становится падение на прямую руку с упором на ладонь, реже – на тыльную сторону кисти. Целостность кости нарушается на 2-3 см выше лучезапястного сустава.
Встречаются сгибательные и разгибательные переломы лучевой кости в типичном месте. Чаще возникают разгибательные переломы лучевой кости в типичном месте, характеризующиеся смещением дистального (расположенного дальше от туловища) фрагмента в лучевую сторону и к тылу и некоторым его разворотом кнаружи. Проксимальный (расположенный ближе к туловищу) фрагмент смещается в локтевую и ладонную сторону. При сгибательном переломе лучевой кости в типичном месте периферический фрагмент смещается в сторону ладони и немного разворачивается кнутри, а центральный – смещается к тылу и немного разворачивается кнаружи.
Предплечье над лучезапястным суставом отечно, синюшно, деформировано, резко болезненно при прощупывании и осевой нагрузке. При сопутствующем повреждении ветвей срединного и лучевого нерва выявляются нарушения чувствительности, ограничение движений четвертого пальца. При переломах лучевой кости без смещения на руку накладывают лонгету сроком на 3-4 недели. При переломах со смещением предварительно выполняется репозиция (обычно – ручная, реже – аппаратная), после чего накладывается гипс сроком на 4-5 недель. При повреждениях нервов пациентам назначают тиреокальцитонин, анаболические гормоны, неостигмин и витамины группы В.
Источник
