Классификация переломов проксимального отдела большеберцовой кости
Переломы плато большеберцовой кости или внутрисуставной перелом мыщелка большеберцовой кости составляют 1% от всех переломов.
В 75-80% случаев поражает латеральное плато большеберцовой кости (в 50% случаев сочетается с повреждением латерального мениска) и в 5-10% – медиальное плато большеберцовой кости 5-10% – двусторонний перелом.
Эпидемиология
- 50% пациентов являются пешеходами при дорожно-транспортных происшествиях
- Падение с винтообразной травмой
- Часто пожилые женщины (остеопороз, преимущественно компрессионные переломы) и молодые мужчины (спортивные травмы)
Этиология, патофизиология, патогенез
- Наиболее распространенные патомеханизмы перелома проксимального отдела большеберцовой кости является вальгусное стрессовое воздействие с/без осевого компрессионного приложения силы или, при оскольчатых переломах, вертикальное компрессионное приложение силы воздействия (при падении на разогну¬тые нижние конечности)
- Перелом медиального плато большеберцовой кости вызван травмой с воздействием значительно большей силы, чем перелом латерального плато
- Латеральное плато большеберцовой кости имеет меньшую поперечную поверхность трабекул, чем медиальное плато большеберцовой кости.
Классификация Schatzker:
Наиболее распространенными является классификация Schatzker J. (1979), согласно которой переломы подразделяются на 6 типов, которые подробнее описаны далее.Классификация переломов проксимального отдела голени по Schatzker:
I тип: перелом с расщеплением латерального плато большеберцовой кости и углублением (преимущественно у молодых людей).
Чистый раскол со смещением нераздробленного клиновидного фрагмента наружного мыщелка латерально и книзу. Чаще встречается у лиц молодого возраста без явлений остеопороза. При наличии смещения, после закрытой или открытой репозиции может быть фиксирован спонгиозными винтами.
II тип: перелом с расщеплением большеберцовой кости со смещением (вывихом) латеральной суставной поверхности (преимущественно у пожилых пациентов с остеопорозом).
Раскол с элементами импрессии. Перелом наружного мыщелка, при котором наряду с фрагментом клиновидной формы имеется вдавление суставной поверхности в метафизарную кость. Данные повреждения встречаются чаще у лиц старшей возрастной группы при наличии остеопороза. Если импрессия достигает 5 – 8 мм, или имеются признаки нестабильности коленного сустава, то необходима открытая репозиция с восстановлением суставной поверхности и замещением костного дефекта ауто-, аллотрансплантатом или заменителем кости. В качестве фиксатора используется опорная пластина по наружной поверхности.
III тип: углубление латерального плато большеберцовой кости без перелома с расщеплением через суставную поверхность.
Чистая импрессия. Вдавление суставной поверхности в метафизарную часть. Латеральный кортикальный слой при этом не поврежден. Характерно для пациентов с явлениями остепороза. При значительном смещении или нестабильности коленного сустава, необходима репозиция с поднятием тибиального плато и замещением дефекта. Фиксируется опорной пластиной по наружной поверхности.
IV тип: перелом с расщеплением медиального плато большеберцовой кости с/без углубления.
Переломы внутреннего мыщелка обычно представлены отдельным клиновидным фрагментом, однако при высокоэнергетичных травмах может наблюдаться его раздробление. Необходима открытая репозиция с остеосинтезом опорной пластиной по внутренней поверхности.
V тип: перелом с расщеплением через медиальное и латеральное плато большеберцовой кости.
Бикондилярные переломы с отколом обоих мыщелков требуют фиксации обоих мыщелков. Вследствие обычно высокой энергии такие переломы часто сопровождаются тяжелым повреждением мягких тканей, что может требовать отсрочки хирургического лечения. В таких случаях до нормализации состояния мягких тканей (спадение отека, появление кожных морщинок) может быть применена временная иммобилизация аппаратами внешней фиксации, скелетным вытяжением, либо гипсовой повязкой.
VI тип: отделение плато большеберцовой кости от подлежащего метафиза/диафиза (массивная травма).
Перелом обоих мыщелков с потерей связи между диафизом и метафизом. Оба мыщелка требуют фиксации опорными пластинами и спонгиозными шурупами, либо – с учетом тяжести повреждения мягких тканей – аппаратами внешней фиксации. Нередко сроки в которые становиться возможным выполнение окончательного остеосинтеза составляют 2-3 недели с момента травмы, и для облегчения репозиции перелома на операционном столе становится необходимым применение дистрактора, позволяющего растянуть контрагированные мышцы, восстановить ось конечности и достичь частичной репозиции перелома с помощью лигаментотаксиса.
Источник:
- Radiopaedia
Классификации открытых переломов длинных костей (обзор литературы)
Е.Т. Жунусов1, Ш.А. Баймагамбетов2, Р.С. Ботаев2
Classifications of open fractures of long bones (review of literature)
E.T. Zhounousov1, Sh.A. Baimagambetov2, R.S.Botayev2
Бондарев О.Н., Ситник А.А., Белецкий А.В.
Переломы проксимального отдела большеберцовой кости: современные методы диагностики и лечения
Источник
Переломы проксимального конца большеберцовой кости наблюдаются при политравме достаточно часто и в большинстве случаев имеют сложный многооскольчатый характер.
Внутрисуставные переломы мыщелков большеберцовой кости в последние годы принято называть переломами «плато». От точности восстановления проксимальной суставной поверхности большеберцовой кости напрямуюзависят последующая функция коленного сустава и скорость развития деформирующего артроза. Одновременно с переломом плато в той или иной степени повреждаются мягкотканые образования коленного сустава — мениски, наружная и внутренняя боковые связки в месте их прикрепления. Собственно крестообразные связки обычно не повреждены, но может возникнуть их функциональная недостаточность вследствие отрыва межмыщелкового возвышения. Переломы проксимального конца большеберцовой кости удобнее всего классифицировать по AO/ASIF (рис. 10-9).
Рис. 10-9. Классификация переломов проксимального конца большеберцовой кости по AO/ASIF.
Тип А. Внутрисуставные переломы.
А1 — отрывные переломы головки малоберцовой кости, бугристости большеберцовой кости и межмыщелкового возвышения. Эти переломы всегда свидетельствуют об отрыве соответствующих связок коленного сустава — наружной боковой связки, собственной связки надколенника и крестообразных связок, поскольку они прикрепляются к указанным костным фрагментам;
А2 — простые внутрисуставные метафизарные переломы;
A3 — сложные оскольчатые метафизарные переломы, которые могут распространяться на диафиз большеберцовой кости.
Тип В. Неполные внутрисуставные переломы.
B1 — переломы наружного или внутреннего мыщелка без вдавления;
B2 — то же с вдавлением суставной поверхности;
B3 — то же, оскольчатые переломы с вдавлением.
Тип С. Полные внутрисуставные переломы.
С1 — переломы обоих мыщелков;
С2 — оскольчатые переломы обоих мыщелков без компрессии;
СЗ — многооскольчатые переломы обоих мыщелков с компрессией суставной поверхности.
Механизм переломов проксимального отдела большеберцовой кости при политравме чаще всего прямой — удар в область коленного сустава, при наезде на пешехода («бамперный» перелом) или деталями автомобиля при внутриавтомобильной травме. Тип перелома зависит от того, в каком положении находился коленный сустав. При согнутом коленном суставе чаще всего возникают оскольчатые переломы типа С, при разогнутом — изолированные переломы мыщелков типа В. Отрывные переломы возникают при отбрасывании пешехода и падении на слегка согнутую ногу в положении варуса или вальгуса в коленном суставе, но они могут возникнуть и при прямом ударе.
Причиной около 15% переломов плато являются падения с высоты, и здесь имеет место как прямой механизм (удар о землю), так и, чаще, непрямой, когда при приземлении на слегка согнутую ногу в положении варуса или вальгуса мыщелки бедра оказываются более прочными и ломают мыщелки голени. По нашим данным, переломы наружного мыщелка большеберцовой кости наблюдаются в 48,3% случаев, переломы обоих мыщелков — в 29,4%, внутреннего мыщелка — в 7%, внесуставные переломы метафиза большеберцовой кости — в 14,1%, отрывные переломы — в 0,2% случаев. Отрывные переломы были представлены в подавляющем большинстве случаев в виде отрыва головки малоберцовой кости вместе с наружной боковой связкойи перелома межмыщелкового возвышения. Отрывы бугристости большеберцовой кости с собственной связкой надколенника и места прикрепления внутренней боковой связки были крайне редки.
На реанимационном этапе переломы проксимального конца большеберцовой кости иммобилизовали в большинстве случаев задней гипсовой лонгетой от верхней трети бедра до голеностопного сустава. Как правило, предварительно приходилось выполнять пункцию коленного сустава для удаления гемартроза. При метафизарных переломах с большим смещением и захождением отломков накладывали скелетное вытяжение за пяточную кость. Открытые переломы составляли 8,1% всех переломов рассматриваемой локализации. При переломах с небольшим смещением ограничивались хирургической обработкой и иммобилизацией задней гипсовой лонгетой. Открытые переломы со смещением во время хирургической обработки фиксировали стержневым АНФ, вводя стержни в нижнюю треть бедра и среднюю треть большеберцовой кости.
Точную репозицию и фиксацию отломков мы выполняли на профильном клиническом этапе после перевода пострадавшего из реанимационного отделения. В подавляющем большинстве случаев это удавалось при оперативном лечении.
Консервативное лечение было показано при переломах без смещения, у пациентов старческого возраста и при отказе от операции по личным мотивам или вследствие медицинских противопоказаний из-за тяжелых соматических заболеваний, нагноения открытого перелома, общей гнойной инфекции (пневмония, сепсис), неадекватности поведения и невменяемости вследствие психического заболевания.
Во всех этих случаях мы стремились по возможности устранить или уменьшить смещение отломков и, самое главное, варусную или вальгусную деформацию коленного сустава, которые в последующем являются причиной укорочения конечности и резкого нарушения походки и вообще опороспособности нижней конечности.
Репозиция была возможна, если она выполнялась в течение 7— 10 дней с момента травмы. Ее делали под внутрисуставной анестезией 1% раствором новокаина (30—40 мл) после предварительной эвакуации гемартроза. Через пяточную кость проводили спицу, которую закрепляли в скобе для скелетного вытяжения. Помощник травматолога осуществлял тракцию за скобу по длине выпрямленной конечности в течение 7—10 мин.
Затем накладывали глубокую заднюю гипсовую лонгету по типу разрезного тутора от верхней третибедра до голеностопного сустава. Лонгета должна быть сильно влажной и замочена в холодной воде, с тем чтобы срок первичного застывания гипса был не менее 7—10 мин. Гипсовую лонгету тщательно моделируют и затем травматолог ладонями рук создает положение варуса (при переломе наружного мыщелка) или вальгуса (при переломе внутреннего мыщелка) до первичного застывания гипса. Необходим рентгенологический контроль. Срок гипсовой иммобилизации 6—8 нед. При точной закрытой репозиции изолированных переломов мыщелков большеберцовой кости отличные и хорошие результаты составляют 85—90%.
Оперативное лечение было основным методом у пострадавших с политравмой, так как более 70% переломов имели сложный характер и имелись переломы соседних сегментов конечности (бедро, голеностопный сустав и стопа). Стабильная фиксация переломов давала возможность ранних движений в коленном суставе, которые были необходимы для максимального восстановления его функции.
Знание биомеханики коленного сустава придает действиям хирурга-травматолога должную осмысленность и обеспечивает хороший результат.
Коленный сустав функционирует как гинглимус (шарнир) и как трохоид. Шарнир обеспечивает сгибание-разгибание сустава (в норме в пределах 180—40°) и даже гиперэкстензию в суставе (до 10°). Гиперэкстензия возможна у женщин и наиболее выражена у балерин и гимнасток. Ротация голени в коленном суставе наибольшая в положении сгибания до 90° и составляет 25—30°, причем внутренняя преобладает над внешней.
При тяжелых повреждениях коленного сустава в ряде случаев достичь полного восстановления функции не удается, однако умеренное ограничение движений дает возможность больному вести достаточно комфортный образ жизни. Так, для нормальной походки достаточно сгибания в коленном суставе до 110°, для нормального сидения за столом и вставания из-за стола — 60—70°.
Сгибание в коленном суставе сопровождается перемещением мыщелков бедра кзади относительно плато большеберцовой кости, благодаря чему появляется возможность осмотреть мениски и убедиться в точности восстановления суставной поверхности большеберцовой кости (рис. 10-10).
Рис. 10-10. Перемещение мыщелков бедра кзади относительно «плато» большеберцовой кости.
А и В – крайние положения надколенника,
D — направление перемещения,
R и Г — расстояния от центра вращения до передней поверхности мыщелков,
О — место прикрепления собственной связки надколенника.
Отрывные переломы головки малоберцовой кости подлежат оперативному лечению, поскольку они свидетельствуют об отрыве наружной боковой связки, что приводит к грубой латеральной нестабильности в коленном суставе. Консервативное лечение в этих случаях не дает эффекта.
Техника операции
Нащупывают оторвавшийся фрагмент и малоберцовую кость и делают небольшой разрез от фрагмента до верхней трети последней. Однозубым крючком низводят оторвавшийся фрагмент головки малоберцовой кости и фиксируют его винтом с шайбой, дополнительно укрепляя внутрикостным проволочным швом. Часто фрагмент бывает небольшим, поэтому для фиксации наружнобоковой связки используют только внутрикостный шов.
Аналогичным образом поступают при отрывных переломах бугристости большеберцовой кости и внутренней боковой связки, которые наблюдаются крайне редко. Отрыв межмыщелкового возвышения лечат консервативно гипсовой иммобилизацией.
Внутрисуставные переломы верхнего метафиза большеберцовой кости со смещением являются показанием для остеосинтеза. Разрезвыполняют ниже щели коленного сустава с внутренней или наружной стороны. Отломки фиксируют Т- или Г-образной пластиной АО или специальной мыщелковой пластиной LC-DCP. У тяжелобольных с полисегментарными переломами мы использовали малоинвазивную систему LISS.
Внутрисуставные переломы в рамках политравмы имеют сложный многооскольчатый характер. Изолированные переломы мыщелков встречаются достаточно редко (10—12%). Изолированные переломы мыщелков можно фиксировать двумя спонгиозными канюлированными винтами под контролем ЭОП закрытым способом. Конечность растягивают на ортопедическом столе, коленному суставу придают положение варуса при переломе наружного мыщелка и вальгуса — внутреннего. Мыщелок сопоставляют при помощи шила и фиксируют перкутально двумя спицами, которые заменяют канюлированными винтами. Операцию производят в срок до 10—14 дней с момента травмы, в более поздние сроки мыщелки сопоставляют и фиксируют винтами открыто.
Переломы типов ВЗ и С составляют большинство при высокоэнергетической травме и являются прямым показанием к оперативному лечению, без которого восстановить опорность конечности и функцию коленного сустава в большинстве случаев невозможно.
В большинстве случаев мы использовали прямой доступ с наружной или внутренней стороны собственной связки надколенника в зависимости от того, какой мыщелок голени был больше разрушен. Начинали его от средней трети надколенника и продолжали дистально до границ и с верхней третью большеберцовой кости. Обнажали осколки мыщелка, вскрывали коленный сустав, осматривали мениск и приподнимали его элеватором. Разрывы менисков обычно наблюдаются очень редко.
Колено умеренно сгибали и проводили реконструкцию суставной поверхности под контролем глаза и пальца хирурга (в задних отделах). Осколки временно фиксировали спицами. Из скрепителей наиболее удобной и высокоэффективной является специальная мыщелковая пластина, изготавливаемая для левой и правой ноги. Пластина прикрепляется блокируемыми винтами, создающими угловую стабильность. При ее отсутствии вполне удовлетворительный результат можно получить путем использования Т- и Г-образных пластин (рис. 10-11).
Приводим наблюдение.
Больная 3., 58 лет, 14.05.03 пострадала в автоаварии и была доставлена в НИИСП им. Н.В. Склифосовского. Получила множественный двусторонний перелом 16 ребер с левосторонним гемотораксом, «взрывной» перелом L1M,закрытый перелом наружного мыщелка правой большеберцовой кости.
Рис. 10-11. Различные способы остеосинтеза переломов внутреннего и наружного мыщелков большеберцовой кости:
а — остеосинтез винтами простого перелома наружного мыщелка;
б — то же, остеосинтез с костной пластикой вдавленного перелома;
в — то же, остеосинтез многооскольчатого вдавленного перелома.
В течение 3 нед проводилась ИВЛ с целью внутренней пневматической стабилизации реберного каркаса, затем течение травмы осложнилось двусторонней пневмонией и гнойным трахеобронхитом. Всего находилась в реанимационном отделении 36 дней, затем была переведена в ОМСТ. Через 42 дня с момента травмы в связи с наружной нестабильностью правого коленного сустава произведен остеосинтез наружного мыщелка Г-образной фигурной пластиной (рис. 10-12). В дальнейшем в другом лечебном учреждении оперирована по поводу перелома L,,,, но возникло нагноение и металлоконструкции были удалены. Несмотря на то что специальной реабилитации практически не проводилось, перелом большеберцовой кости сросся, коленный сустав стабилен, сгибание до 90°. Ходит в корсете с полной опорой на правую ногу. Через 2 года после травмы металлоконструкции удалены.
Рис. 10-12. Остеосинтез наружного мыщелка болыиеберцовой кости больной 3.
Г- образной пластиной;
а — рентгенограмма до операции;
б,в — то же, после операции.
В.А. Соколов
Множественные и сочетанные травмы
Источник
Лечение переломов проксимального конца большеберцовой кости может быть консервативным и хирургическим. Каждый из этих методов имеет свои преимущества и недостатки.
Решение об оперативном лечении должно приниматься совместно пациентом, членами его семьи и лечащим врачом. Предпочтительный метод лечения выбирается исходя из типа перелома и индивидуальных запросов пациента.
Составляя план лечения, доктор учитывает несколько вопросов, в т.ч. ваши ожидания, образ жизни и состояние вашего здоровья.
У физически активных пациентов хирургическое восстановление сустава обычно является оптимальным методом лечения, позволяющим максимально полно восстановить стабильность и подвижность сустава и минимизировать риск развития посттравматического остеоартрита.
У других пациентов, однако, преимущества хирургического лечения могут быть не так очевидны. Некоторые сопутствующие заболевания или исходные проблемы с нижней конечностью могут свести на нет возможные преимущества операции. В таких случаях операция лишь увеличивает возможные риски для пациента (риски анестезии или инфекции, например).
Экстренная помощь
Открытые переломы. При повреждении кожных покровов в области перелома возможна контаминация перелома бактериальной флорой и развитие инфекции. В таких случаях показано максимально раннее хирургическое лечение, направленное в т.ч. на очищение загрязненных мягких тканей и снижение риска инфекции.
Наружная фиксация. При значительном повреждении мягких тканей (кожи и мышц) в области перелома или если состояние вашего здоровья внушает опасения относительного того, как вы перенесете обширную операцию, доктор может временно наложить вам наружный фиксатор. При этой операции в кости выше и ниже уровня перелома вводятся металлические спицы или стержни, которые фиксируются к аппарату наружной фиксации. Последний представляет собой рамку, удерживающую кости в правильном положении до тех пор, пока вы не будете готовы к операции.

В ранние сроки после травмы и без того поврежденные кожа и мягкие ткани в области перелома могут подвергнуться еще более значительному повреждению в результате операции. В таких случаях с целью временной стабилизации перелома и создания условий для заживления мягких тканей может быть наложен наружный фиксатор.
Компартмент-синдром. В небольшом числе случаев отек мягких тканей голени может быть выраженным настолько, что начинает угрожать кровоснабжению мышц и нервов голени и стопы. Это состояние называется компартмент-синдромом, и оно требуют немедленного хирургического лечения. Во время операции, называемой фасциотомией, выполняются вертикальные разрезы стенок мышечных футляров голени. Эти разрезы оставляются открытыми и закрываются только через несколько дней или недель после операции, когда отек купируется. В некоторых случаях для закрытия таких разрезов необходима кожная пластика.
Консервативное лечение
Консервативное лечение включает иммобилизацию гипсом или брейсом, а также ограничение движений и нагрузки на ногу. В процессе такого лечения доктор периодически будет назначать вам контрольную рентгенографию для оценки сращения костей. Движения в коленном суставе и нагрузка на ногу будут зависеть от типа перелома и особенностей выбранного метода лечения.
Хирургическое лечение
Существует несколько методов, позволяющих хирургу добиться восстановления правильного положения костных фрагментов и удержания их в этом положении до наступления сращения.
Внутренняя фиксация. Во время этой операции костные фрагменты сначала возвращаются в свое нормальное положение. В этом положении они удерживаются специальными фиксаторами – интрамедуллярными стержнями или пластинами и винтами.
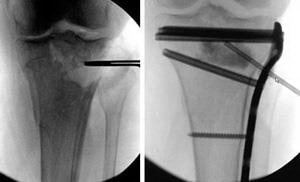
(Слева) Перелом проксимального конца большеберцовой кости. (Справа) Такой же тип перелома, фиксированный интрамедуллярным стержнем.
При переломах проксимальной четверти большеберцовой кости, если линия перелома не проникает в сустав, возможная фиксация как стержнем, так и пластиной. Стержень вводится в костномозговой канал в центре кости, а пластина фиксируется винтами к наружной поверхности кости.
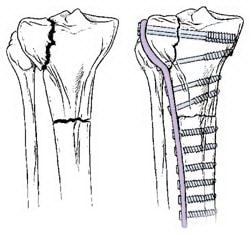
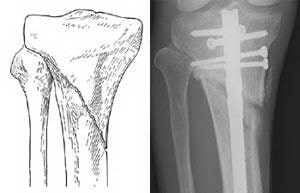
Переломы, проникающие в сустав, обычно требуют стабилизации пластиной. Пластина фиксируется к наружной поверхности кости.
Пластины и винты обычно используются при переломах, проникающих в сустав. Если перелом сопровождается вдавлением суставной поверхности, для восстановления нормальной анатомии и функции сустава необходимо восстановить эту суставную поверхность. После этого обычно образуется дефект кости в области перелома. Такие дефекты заполняются костным материалом, взятым у самого пациента или из костного банка. Также возможно использование синтетических или естественных продуктов, стимулирующих регенерацию кости.

При вдавленных переломах для восстановления сустава необходимо вернуть вдавленный фрагмент не место. Это уменьшает риск развития остеоартрита и нестабильности. После этого в области перелома обычно образуется дефект (слева), который заполняется костью, синтетическими или естественными материалами (справа).
Наружные фиксаторы. В некоторых случаях мягкие ткани в области перелома могут быть повреждены настолько, что использование внутренних методов фиксации не представляется возможным. В таких случаях описанный выше наружный фиксатор может использоваться в качестве окончательного метода лечения и снимается только после сращения перелома.
Источник
