Миеломная болезнь переломы ребер


Миелома костей — это не совсем верный термин. Так в народе называют множественную миелому — злокачественное заболевание, одним из симптомов которого является разрушение костной ткани, которое, соответственно, сопровождается возникновением сильных болей.
Заболевание начинает развиваться в костном мозге, который называют фабрикой по производству клеток крови. Одной из его популяций являются плазматические клетки — это зрелые В-лимфоциты, которые в норме должны продуцировать антитела, направленные на борьбу с инфекциями и опухолями. При злокачественном перерождении этих клеток развивается миелома костей, которая характеризуется следующими особенностями:
- Миеломные клетки начинают бесконтрольно размножаться и колонизировать костный мозг. Это приводит к вытеснению здоровых клеток, что сопровождается нарушением кроветворения со всеми вытекающими последствиями в виде анемий, иммунодефицитов и кровоточивости.
- Миеломные клетки продуцируют особый белок (М-белок), который системно действует на организм, приводя к поражению внутренних органов.
- Кроме того, миеломные клетки продуцируют вещества, которые способствуют локальному расплавлению кости и снижению плотности костной ткани.
Поражение костей при миеломе может быть представлено двумя вариантами:
- Единичные очаги остеолизиса. Такой вариант заболевания называется солитарная плазмоцитома.
- При множественной миеломе костей имеются множественные очаги остеодеструкции, количество которых постоянно увеличивается.
Симптомы множественной миеломы
Костные боли. На начальных этапах они не интенсивные, возникают при движениях и перемене положения тела. По мере развития миеломной болезни, боли становятся нестерпимыми и могут вызвать полную обездвиженность больного.
Из-за расплавления костей, в кровь поступает большое количество кальция, что приводит к явлениям интоксикации. Это сопровождается тошнотой, рвотой, кровотечениями, спутанностью сознания, вплоть до комы.
Из-за уменьшения плотности костей и очагов лизиса, возникают патологические переломы. Также по причине уменьшения плотности костей, происходит «проседание позвонков», что сопровождается неврологической симптоматикой — боли, парезы, параличи, чувство онемения и др.
При высоких показателях М-белка развивается синдром гипервязкости крови, для которого характерны кровотечения, нарушение зрения и сознания. Кроме того, такое состояние приводит к почечной недостаточности, которая характеризуется уменьшением количества выделяемой мочи, отеками. На терминальных стадиях происходит нарушение сознания.
Из-за нарушения кроветворения развиваются анемии, иммунодефициты и тромбоцитопении, что сопровождается инфекционными осложнениями, кровотечениями, слабостью и бледностью кожных покровов.
Классификация миеломы
Миелома — это разнородная группа заболеваний, часть из которых могут находиться годами в стабильном состоянии, другие — быстро прогрессируют.
- Плазмоцитома. Ей более всего подходит термин миелома костей. Она характеризуется единичными очагами остеодеструкции, хорошо поддается лечению и может существовать в стабильном состоянии в течение многих лет и даже десятилетий. Но у большинства больных она со временем диссеминирует по всему организму, трансформируясь во множественную миелому.
- Тлеющая миелома. При ней не обнаруживается поражение костей, но в костном мозге количество плазматических клеток превышает 10%, а в крови обнаруживается М-белок в значениях более 30 г/л. Такое состояние также может оставаться стабильным в течение нескольких лет.
- Симптоматическая миелома. Здесь уже имеется развернутая клиническая картина, заболевание характеризуется быстрым прогрессированием и неблагоприятным прогнозом.
Стадии миеломной болезни
1 стадия — характеризуется анемией легкой степени, кальций остается в пределах нормальных значений, М-протеин низкий, количество очагов поражения костей не более 5.

2 стадия. Анемия средней степени (гемоглобин в пределах 85-100 г/л), происходит увеличение кальция (до 3 ммоль/л) и М-белка. Также происходит увеличение количества очагов остеолизиса. Для второй стадии их количество не должно превышать 20.
3 стадию множественной миеломы выставляют, когда обнаруживается хотя бы 1 из следующих симптомов:
- Гемоглобин ниже 85 г/л, что соответствует тяжелой анемии.
- Превышение значения кальция более 3 ммоль/л.
- Уровень М-белка более 70г/л.
- Количество очагов поражения костей более 30.
Диагностика
Для постановки диагноза требуется комплексное обследование, включающее следующие процедуры.
Рентгенография скелета
Данное исследование позволяет определить очаги остеомаляции и, тем самым, уточнить диагноз и стадию развития заболевания. Солитарная плазмоцитома характеризуется единичными очагами остеолизиса. При множественной миеломе будут обнаруживаться множественные очаги остеодеструкции на фоне остеопении (снижения плотности костной массы). В рамках исследования выполняют снимки в двух проекциях, если они малоинформативны, прибегают к компьютерной томографии или МРТ.
Лабораторные исследования
- В общем анализе крови определяется анемия, при распространенных стадиях заболевания наблюдается снижение количества лейкоцитов (лейкопения) и тромбоцитов (тромбоцитопения). Одним из характерных, но неспецифических признаков является резкое увеличение СОЭ. У некоторых больных оно может превышать 100 мм/час.
- В анализе мочи обнаруживается протеинурия (высокое содержание белка), которая развивается из-за нарушения функции почек. При специальных исследованиях выявляются М-белок и белок Бенс-Джонса.
- Одним из специфических методов диагностики является исследование белковых фракций крови, при котором обнаруживаются парапротеинемии — при электрофорезе выявляется дополнительная фракция однородного (моноклонального) белка. Если его количество превышает 15%, это говорит в пользу миеломы.
- Миелограмма — исследование клеток костного мозга. При миеломе в миелограмме будет обнаружено увеличение количества плазматических клеток. В норме они составляют не более 5% от общей популяции, при миеломе их количество превышает 10%.
Лечение
Лечение миеломы костей будет зависеть от вида заболевания и его стадии. Основой лечения солитарной плазмоцитомы является лучевая терапия. Она дает хороший эффект, поскольку миеломные клетки очень чувствительны к облучению. Стандартом является суммарная очаговая доза в 40Гр. Если очаг остеодеструкции превышает 5 см, дозу могут увеличивать до 50 Гр. Эффективность терапии оценивается по склерозированию и реминерализации очага остеолизиса. Такая терапия позволяет стабилизировать заболевание на долгие годы и даже десятилетия, однако все равно сохраняется риск прогрессирования во множественную миелому.
К сожалению, радикальное лечение множественной миеломы на сегодняшний день невозможно. Все усилия направлены на достижение ремиссии и предотвращение развития рецидива или прогрессирования заболевания.
Основным методом лечения множественной миеломы является химиотерапия, и здесь есть несколько подходов, в зависимости от возраста и общего состояния больного. Ослабленным больным и пациентам старше 65 лет, которые не могут перенести интенсивную высокодозную химиотерапию, показано лечение с применением мелфалана, бортезомиба и преднизолона. Если имеется тяжелая почечная недостаточность, мелфалан отменяют. Также, чтобы снизить токсичность, могут быть снижены дозировки.
Пациентам младше 65 лет, а также пациентам в группе 65-70 лет с хорошим соматическим статусом и при отсутствии противопоказаний рекомендуется проводить высокодозную химиотерапию (ВХП) в миелоаблятивных режимах. Такое лечение отличается большей эффективностью даже в случае химиорезистентности к стандартным схемам ХТ, однако оно приводит к полному опустошению костного мозга с угнетением всех ростков кроветворения. Это очень опасно для здоровья, поскольку человек полностью лишается иммунной защиты, плюс возникают кровотечения из-за нехватки тромбоцитов. Чтобы восстановить кроветворение, необходима трансплантация гемопоэтических стволовых клеток (ТГСК). Стволовые клетки можно брать у самого больного, в этом случае говорят об аутотрансплантации, или пересаживать клетки от донора — аллогенная трансплантация.
Аллогенная трансплантация является палкой о двух концах. С одной стороны, пациент получает полноценный противоопухолевый иммунитет, поскольку донорские иммунные клетки будут атаковать клон злокачественных миелоцитов. С другой стороны, есть риск развития реакции трансплантат против хозяина, которая в тяжелых случаях может привести к летальному исходу. В настоящее время аллогенные трансплантации используются для лечения рецидивов после ВПХ.
Высокодозная полихимиотерапия
ВПХ проводится в несколько этапов:
- Индукционная терапия. Цель данного этапа является достижение ремиссии, которая в случае миеломы означает нормализацию количества плазматических клеток в костном мозге, исчезновение М-протеина в крови и моче, а также исчезновение очагов остеодеструкции. С этой целью назначаются 2-3 компонентные химиотерапевтические схемы первой линии. Если пациент хорошо ответил на терапию, и у него наступила полная ремиссия или очень хорошая ремиссия, он направляется на ТГСК. Если результаты неудовлетворительны, и опухоль резистентна к данным схемам, применяют более мощные схемы высокодозной полихимиотерапии в миелоаблятивных режимах, которые позволяют преодолеть опухолевую резистентность.
- Забор стволовых клеток. Для трансплантации используются мезенхимальные СК, которые в небольшом количестве присутствуют в крови. Чтобы увеличить их число, проводят мобилизацию, которая подразумевает применение препаратов, стимулирующих выход СК из костного мозга в кровь. Мобилизацию и сбор СК выполняют между 4 и 6 курсом индукционной терапии. Чтобы снизить опухолевую контаминацию полученного материала, может применяться его очистка с помощью моноклональных антител, но такая процедура все равно не влияет на вероятность развития рецидива.
- Этап кондиционирования. Его целью является максимально полное уничтожение опухолевых клеток. При множественной миеломе кондиционирование проводят с использованием высоких доз мелфалана. Этот этап должен выполняться не позднее, чем через 6 недель после сбора стволовых клеток.
- Трансплантация стволовых клеток. Материал вводится внутривенно с помощью инфузии. Внешне это выглядит как переливание крови. Для улучшения результатов лечения множественной миеломы у пациентов с высокими рисками рецидива и прогрессирования, может быть показана тандемная ТГСК. В этом случае через 3-6 месяцев после первой трансплантации проводят повторную, при этом могут быть использованы собственные или донорские стволовые клетки.
Далее идет поддерживающая терапия. Она назначается как после индукции ремиссии стандартной химиотерапией, так и после ТГСК. Ее целью является подавление роста остаточного клона миеломных клеток, продление ремиссии и предотвращение прогрессирования заболевания.
Прогноз
Прогноз определяется видом миеломы костей и ее стадией. При солитарной плазмоцитоме болезнь может быть стабильной годами. Продолжительность жизни при 1 стадии симптоматической миеломы составляет 6-7 лет, при второй — 3-4 года. Медиана выживаемости при 3 стадии не превышает 2 лет.
Источник
Рентгенологический метод исследования при миеломатозе представляется ведущим.
После обнаружения деструктивных изменений в костях скелета возникает необходимость в проведении лабораторных, биохимических и цитологических исследований для подтверждения предположительного диагноза. Необходимо отметить, что в литературе имеются указания на возможность течения миеломной болезни без костных изменений.
В единичных случаях (по данным литературы) поражение скелета не фиксировалось, что подтверждалось патолого-анатомическими исследованиями (Lichtenstein, Jafle, 1947; Heiser, Schwarzman, 1952).
При миеломной болезни чаще всего поражаются плоские кости (череп, ребра, лопатки, грудина, ключица, кости таза) и позвоночник. Реже выявляются изменения в длинных трубчатых костях, в костях лицевого черепа и мелких трубчатых костях, (кисть, стопа). Обычно поражаются одновременно несколько костей, что очень характерно для данного страдания.
Наиболее типичные клинико-рентгенологические варианты миеломной болезни.
С. А. Рейнберг различает три клинико-рентгенологических типа:
– множественно-очаговый;
– диффузно – поротический;
– изолированный.
А. А. Лемберг рентгенологические изменения при миеломной болезни делит на 6 основных групп:
– очаговые;
– узловатые;
– остеолитические;
– сетчатые;
– остепоротические;
– смешанные.
Г.И. Володина выделяет следующие рентгенологические варианты изменений костей при миеломатозе:
– очаговый;
– остеопоротический;
– мелкоячеистый;
– смешанный.
Очаговые изменения – участки деструкции костной ткани округлой, реже — неправильной формы диаметром от 2 мм до 5 см и более.
Как отмечает С.А. Рейнберг – «Характерным рентгенологичеcким симптомом множественных миелом служит резкая контурированность каждого отдельного дефекта, который представляется как бы выбитым из кости острым пробойником».
Иллюстрация 1 – на фоне «заднего фрагмента» ребра дифференцируются участки деструкции костной ткани округлой формы.
Контуры – неровные, нечеткие. Возможно наличие округлых с чёткими и ровными контурами очагов (Snapper, Turner, Moscowitz, 1953) или как бы «выбитых из кости острым пробойником» (С. А. Рейнберг).
2.
Иллюстрация 2 – определяются множественные очаги деструкции костной ткани, хорошо дифференцирующиеся в области седалищной кости и её ветви, в области шейки, проксимального мета – диафиза левой бедренной кости.
3.
Иллюстрация 3 – множественные очаги деструкции округлой формы, как бы «выбитые из кости острым пробойником» определяются в области седалищного бугра, ветвях седалищной и лонной костей, с локальной «нечеткостью» кортикального слоя ветви лонной кости по нижнему контуру.
Количество – множественные и локализуются в нескольких костях скелета.
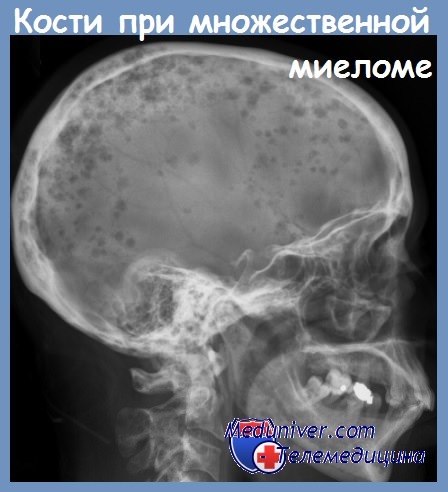
Характерным для миеломной болезни является выраженный деструктивный процесс в костях свода черепа.
Однако известны случаи, когда в костях свода черепа при миеломной болезни изменения не выявлялись.
4.
5.
Иллюстрации 4, 5 – очаги деструкции костной ткани в костях мозгового черепа округлой формы.
6.
Иллюстрация 6 – фрагмент рентгенограммы мозгового черепа. Кроме очагов деструкции округлой формы, различных размеров, определяется нечеткость дифференциации наружной пластинки в области чешуи лобной кости и теменных костей.
По литературным данным, и такие случаи описаны, очаги деструкции костной ткани могут локализоваться в длинных трубчатых костях. Форма очагов деструкции в длинных трубчатых костях полиморфна. Распространенность поражения от отдельных деструкций, до вовлечения в процесс всего поперечника кости. При массивности поражения отмечается выраженное истончение кортикального слоя, вплоть до нарушения его целостности, при значительном поражении кости не редки патологические переломы.
7.
8.
Иллюстрации 7, 8. Кроме седалищной кости и её ветви очаги деструкции хорошо дифференцируются в области головки, шейки, большого вертела и проксимального мета – диафиза левой бедренной кости. Очаги полиморфны
Соответственно крупным очагам деструкции в мягких тканях могут определяться плотные, неподвижные опухолевые узлы.
9.
10.
11.
Иллюстрации 9, 10, 11. Множественные очаги деструкции костной ткани в поясничных позвонках и в крестце
12.
13.
14.
Иллюстрации 12, 13, 14. Остеопоротическая трансформация костной ткани грудных позвонков с формированием патологического гиперкифоза, в результате клиновидной деформации тел позвонков и их уплощения (патологические переломы). Множественные очаги деструкции костной ткани округлой формы, без четких контуров.
15.
16.
Иллюстрации 15, 16. Аналогичные изменения в поясничных позвонках.
17.
Иллюстрация 17. Изменения в шейных позвонках – участки деструкции округлой формы.
Остеопоротические изменения – диффузный или очаговый остеопороз, который чаще всего наблюдается в позвонках и костях таза. Остеопоротический вариант встречается реже, чем очаговый.
Остеопороз костей скелета может сочетаться с другими проявлениями поражений костей.
Мелкоячеистые изменения наблюдаются в плоских костях — ребрах, лопатке, костях таза, а также в ключице.
Пораженный участок кости несколько вздут, кортикальный слой истончен, неравномерный по толщине, контуры его неровные, волнистые.
Структура кости изменена по мелкоячеистому типу: участки деструкции костной ткани разделены неравномерными по величине и толщине костными перемычками. Рентгенологическая картина напоминает ячеисто-трабекулярный вариант остеобластокластомы или эозинофильную гранулему плоских костей.
Смешанный вариант представлен сочетанием перечисленных вариантов изменений в костях. В одной кости, возможно сочетание очаговых и остеопоротических изменений, в других костях при этом могут определяться изменения по мелкоячеистому типу.
18.
19.
Иллюстрации 18, 19. Справа в области акромиального отдела ключицы и акромиального отростка лопатки определяются очаги деструкции с неровными, не чёткими контурами. На фоне некоторых деструкций определяются не правильной формы мелкие секвестры. Мелкие деструктивные очаги дифференцируются в области головки плечевой кости. Слева акромиальный отдел ключицы несколько деформирован, с ячеистыми остеопоротическими изменениями, местами не дифференцирующимся кортикальным слоем по верхнему контуру. В области акромиального отдела ключицы остеопороз с очагами деструкции
Явления склероза не характерны для миеломной болезни. Однако в отдельных и редких случаях возможно наличие ободка склероза вокруг очага деструкции костной ткани или участка эностальной реакции в позвонке, костях таза.
Дифференцировать заболевание приходится с:
– метастазами рака в кости;
– лимфогранулематозом;
– хроническим лейкозом;
– остеобластокластомой;
– эозинофильной гранулемой.
Большое значение при этом уделяется данным клиники и лабораторных исследований.
Источник
Клиника множественной миеломы – проявленияНаиболее явными симптомами множественной миеломы являются: боль, костьные опухоли с деформациями или без таковых, патологические переломы, неврологические синдромы и почечная недостаточность. Костная боль при множественной миеломе присутствует в 90% случаев. Чаще всего она локализирована на уровне позвоночника или таза, но генерализируется в дальнейшем во всех затронутых костях. Боли имеют глухой характер, с периодами обострения и спонтанными ремиссиями. Движения усугубляют интенсивность болей, так что через некоторое время больной иммобилизирован. Эти больные кочуют в течение многих месяцев по разным ревматологическим или терапевтическим отделениям, из-за затруднений постановки диагноза. Чрезмерная пролиферация неопластической ткани в костном мозге может привести к утончению и выталкиванию костной кортикальной ткани с образованием подкожных опухолей, упругих, очень хрупких при надавливании. Наиболее частые локализации детерминаций при множественной миеломе являются кости с красным костным мозгом: ребра, ключица, череп, позвонки, тазовый и плечевой пояса. Затронутые кости очень легко ломаются по поводу таких минимальных травм, как резкие движения тела, дыхание, кашель, чиханье.
Рентгенологически, костное повреждение выступает в виде очагов остеолиза, без признаков уплотнения вокруг. Эти зоны остеолиза бывают обычно круглыми, разных размеров и иногда с тенденцией к слиянию. Череп, в развитых случаях может давать решетовидное изображение. Ребра имеют веретенообразные опухоли с декальцификациями, иногда с патологическими переломами. Позвонки, кроме очагов остеолиза, представляют изменения формы (уплощения, переломы, тассирования). Таз бывает затронут в высоком проценте случаев, с зонами остеолиза и/или диффузными декальцификациями. На уровне длинных костей, зоны декальцификации могут ассоциироваться с патологическими переломами и туморальными пролиферациями. Кроме классических остеолитических поражений, больные с множественной миеломой могут представлять аспекты диффузного, нехарактерного остеолиза, а небольшая пропорция пациентов (13%) не представляет рентгенологически очевидных костных изменений. Согласно Salmon и Durie, интенсивность костных поражений пропорциональна количеству существующих в организме туморальных клеток. Внекостные туморальные детерминации бывают реже. Отмечались ганглиозные, спленические, гепатические, легочные, диггестивные локализации. В 2—10% случаев цитируется появление единичных плазмоцитарных опухолей. Они выступают в виде более широких кистозных образований, имеющих более неровный контур, чем ото наблюдается при классических миеломах. Эволюция этой формы повидимому более доброкачественная, а спустя вариабильный промежуток времени у больного развивается диффузная плазмоцитома.
Неврологические проявления множественной миеломы. Наиболее частые неврологические проявления вызваны тассированием поврежденных позвонков, которое влечет за собой ишиалгии, парезы или параплегии. Появляются также и межреберные невралгии и радикулиты, которые могут быть вызванными «амилоидными» инфильтрациями на нервных корешках. Инфильтрации черепномозговых нервов вызывают ряд расстройств, таких как диплопия, анизокория, модификации зрения вплоть до слепоты. Эти последние явления происходят и по поводу тромбозов артерии сетчатки. У некоторых больных наблюдается состояние сонливости обнубиляция, дезориентация во времени и пространстве, без симптомов, неврологичесской локализации. К этому могут добавляться геморрагии, особенно на слизистых оболочках. Исследование конъюнктивальных сосудов показывает загрязненный вид крови. Это так называемый синдром гипервязкости. Симптоматология может отягощаться до субкоматозного или даже коматозного состояния. Покровы больных с миеломой бывают обычно бледными из-за анемии. Изредка встречаются диффузные инфильтрации с утолщением дермы, происходящие в связи с отложвнием «амилоида» на этом уровне. Отмечалось также появление кожных узелков или пемфигоидных высыпаний. Нередко появляются синяки, кожные петехии, которые иногда сочетаются с явлениями повышенной кровоточивости, как например эпистаксис, гингиворрагии, гепатемезы, мелены и пр. Гепатомегалия со спленомегалией или без нее, появляется у больных с множественной миеломой, согласно разным статистикам, в размере 23—24% случаев (Wintrobe). Почечная недостаточность с азотемией и альтерацией клиренса входит в состав обычной картины множественной миеломы. Чаще всего эта почечная недостаточность не сопровождается артериальной гипертензией. Нередко появляются почечные колики, так как почечный литиаз весьма частое явление в течение миеломы. Это может являться единственным клиническим проявлением, порой сопровождающимся и почечной недостаточностью. Общие явления нехарактерны. Астения — весьма часто встречающийся симптом. Ее интенсивность варьирует от одного больного к другому. Лихорадка нехарактерна для этого заболевания, ее появление обычно связано с наслоенной инфекцией. Состояние питания альтерируется в течение болезни, а в конце появляется кахексия. – Также рекомендуем “Лабораторная диагностика множественной миеломы – анализы” Оглавление темы “Миеломная болезнь”:
|
Источник