Мкб 10 консолидированный перелом пястной кости
Содержание
- Описание
- Дополнительные факты
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Перелом пястной кости.
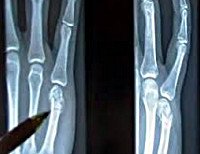
Перелом пястной кости
Описание
Перелом пястной кости. Нарушение целостности пястной кости в результате травмы. Обычно возникает при прямом травматическом воздействии (падении тяжелого предмета, падении на кисть), реже выявляется непрямой механизм повреждения (удар кулаком). Проявляется болью, отечностью и нарушением функции кисти. В ряде случаев выявляется костный хруст и патологическая подвижность. В области перелома нередко образуются кровоподтеки. Основным инструментальным методом диагностики является рентгенография, иногда используют КТ и МРТ. Лечение чаще консервативное.
Дополнительные факты
Перелом пястной кости – достаточно распространенное травматическое повреждение. Составляет около 2,5% от общего числа переломов. Чаще страдают I и V пястные кости, наиболее неблагоприятным считается перелом основания I пястной кости. Причиной повреждения I пястной кости обычно становится бытовая травма, V пястная кость чаще повреждается в результате криминальных инцидентов (драк) или занятий боксом. У женщин переломы пястных костей выявляются реже, чем у мужчин.
Переломы пястных костей могут быть закрытыми или открытыми, со смещением или без смещения, внутрисуставными или внесуставными, одиночными или множественными. В отдельных случаях выявляются в составе сочетанной травмы, могут сочетаться с переломами фаланг пальцев и переломами костей запястья (обычно – при падении тяжестей на кисть), переломами крупных костей конечностей, переломами таза, тупой травмой живота, переломами позвоночника, повреждением грудной клетки, ЧМТ, повреждением почки. Лечение переломов пястных костей осуществляют травматологи.
Перелом основания I пястной кости.
Возникает достаточно часто, среди пациентов преобладают мужчины трудоспособного возраста. Образуется вследствие форсированного воздействия по оси пальца в сочетании с резким сгибанием и приведением I пястной кости. Требует особого внимания, поскольку при недостаточно точном сопоставлении отломков может негативно повлиять на приведение, отведение и противопоставление большого пальца, существенно снизив функциональность кисти и трудоспособность пациента.
В травматологии выделяют два типа таких повреждений. При первом типе (переломе Беннета) от основания кости с локтевой стороны отламывается треугольный фрагмент, остающийся на месте, а периферическая часть кости вывихивается к тылу и в лучевую сторону. Данный перелом является внутрисуставным и относится к категории переломовывихов. При втором типе линия излома располагается в 1,5 см от суставной щели и не проникает в сустав. Дистальная часть кости смещается под углом, обращенным в тыльную сторону.
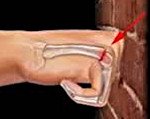
В момент повреждения возникает резкая боль. При осмотре область тенара отечна, возможна синюшность и кровоподтеки. Большой палец приведен, движения болезненны, ограничены. На тыльной поверхности в основании кости прощупывается выступ. Пальпация, давление по оси и поколачивание по основанию кости болезненны. При вытяжении за палец появляется резкая боль, костный хруст и патологическая подвижность, палец устанавливается в нормальное положение, но после прекращения тяги опять «уходит» в положение приведения.
Перелом основания I пястной кости дифференцируют с вывихом и повреждением связок пястно-фалангового сочленения. Для уточнения диагноза выполняют рентгенографию костей кисти в двух плоскостях. Данное исследование позволяет определить характер повреждения и тип перелома. В сомнительных случаях дополнительно назначают КТ кости. При необходимости оценить состояние мягких тканей пациентов направляют на МРТ кисти.
Тактика лечения определяется типом и стабильностью перелома. В большинстве случаев проводят одномоментное вправление под местной анестезией. Большой палец тянут по оси, отводят в сторону, а затем, выждав некоторое время, надавливают на основание кости с лучевой стороны, одновременно еще больше увеличивая отведение большого пальца. Затем накладывают гипс и делают контрольные снимки. С первых дней рекомендуют выполнять движения в свободных суставах конечности. Иммобилизацию продолжают 1-1,5 мес.
При переломах первого типа, а также при нестабильных оскольчатых и косых переломах осуществляют скелетное вытяжение. На руку накладывают гипс до локтевого сустава, через ногтевую фалангу большого пальца проводят спицу и прикрепляют ее к рамке, а рамку, в свою очередь, пригипсовывают к лонгете. В последующем выполняют контрольные рентгенограммы. Гипс и вытяжение сохраняют в течение 1-1,5 мес. Еще одним вариантом лечения при подобных повреждениях является закрытая фиксация отломка спицей.
Оперативное лечение показано при невправимых переломах. Хирургическое вмешательство осуществляют под местной или проводниковой анестезией. На тыльной поверхности кисти делают разрез, выделяют сломанную кость, рассекают капсулу сустава, сопоставляют отломки и фиксируют их спицей, оставляя конец спицы над поверхностью кожи. Рану послойно ушивают, накладывают гипс. Спицу удаляют через 3 нед. , иммобилизацию прекращают через 5-6 нед. С момента операции. При всех видах переломов пациентам назначают ЛФК. После снятия гипса больных направляют на массаж и парафинотерапию.
Переломы тела I пястной кости.
Образуются при прямой травме. Проявляются болью, припухлостью, кровоподтеками и ограничением движений. Возможна патологическая подвижность и костный хруст. При пальпации выявляется болезненность и деформация (при наличии смещения) в средней части тенара. Диагноз подтверждают при помощи рентгенографии. Переломы без смещения фиксируют гипсовой повязкой, выводя палец в положение противопоставления, абдукции и легкого сгибания. Переломы со смещением предварительно репонируют, затем накладывают гипс в том же положении.
При неустойчивых косых и оскольчатых повреждениях накладывают скелетное вытяжение за ногтевую фалангу (вытяжения по Клаппу). Оперативное вправление производят при легко смещающихся и невправимых переломах. В качестве фиксатора используют спицу. С первых дней после операции назначают ЛФК. Скелетное вытяжение и гипс во всех случаях сохраняют в течение 3-4 нед. Если отломки сопоставлялись открытым способом, спицу удаляют одновременно с прекращением иммобилизации.
Переломы II-V пястных костей.
В большинстве случаев переломы пястных костей образуются вследствие прямой травмы. При ударе молотком по тылу кисти часто возникают поперечные повреждения, если кисть в момент удара прилегает к твердой поверхности, формируются раздробленные переломы. Возможен также непрямой механизм травмы – удар кулаком в ходе криминального инцидента, занятий боксом и некоторыми другими видами спорта. Для таких повреждений характерно косое направление линии излома, иногда диафиз внедряется в головку кости в области шейки. Изредка под влиянием выкручивания образуются винтообразные переломы.
Линия излома может располагаться в области головки, диафиза или основания. Нередко наблюдаются переломы двух и более пястных костей. Закрытые переломы пястных костей диагностируются чаще открытых. Часто возникает угловое смещение с вершиной угла, обращенной в тыльную сторону. Боковое смещение обнаруживается редко, как правило – при множественных повреждениях. При боковом смещении существует высокая вероятность интерпозиции мягких тканей.
Беспокоит боль, ограничение движений и отечность кисти. При осмотре выявляется кровоизлияние и припухлость в области повреждения. Иногда на тыле кисти обнаруживается выступ. При пальпации, потягивании за палец и давлении по оси возникает болезненность, иногда слышна крепитация. Для подтверждения диагноза, уточнения локализации и характера перелома выполняют рентгенографию в двух проекциях. Повреждения без смещения фиксируют гипсовой повязкой на 4 нед.
При угловом смещении производят закрытую репозицию под местной анестезией, с тыльной стороны кисти осуществляя давление в области перелома, а с ладонной – в области головки пястной кости. При неустойчивых и множественных переломах возможно использование скелетного вытяжения сроком на 3 нед. Гипс в таких случаях также снимают через 4 нед. Однако наилучшим вариантом лечения нестабильных переломов пястных костей является операция.
Хирургическое вмешательство проводят на 1-5 сутки. Выполняют разрез на тыле кисти, место повреждения освобождают, отломки сопоставляют. При поперечной линии излома остеосинтез не требуется, при косых повреждениях с тенденцией к повторному смещению осуществляют внутрикостную фиксацию спицей, оставляя край спицы над кожей. Рану ушивают, накладывают лонгету. Спицу удаляют через 3 нед. , иммобилизацию прекращают через 4 нед. При всех переломах назначают ЛФК и тепловые процедуры.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|

Источник
Переломы пястных костей
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2015
Общая информация
Краткое описание
Переломы пястных костей — полное или частичное нарушение целостности пястной кости в результате травмы или при нагрузке, превышающей прочность травмируемого участка скелета [1].
Название протокола: Переломы пястных костей.
Код(ы) МКБ-10:
S62.2 перелом первой пястной кости
S62.3 перелом другой пястной кости
S62.4 множественные переломы пястных костей
Сокращения, используемые в протоколе:
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: хирурги, травматологи, врачи общей практики.
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и/или общепризнаны
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс IIb – польза/эффективность менее убедительны
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/неэффективно и в некоторых случаях может быть вредным
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
— Профессиональные медицинские справочники
— Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Клиническая классификация:
Переломы II -V пястных костей:
— Класс Б: внутрисуставные переломы основания.
Классификация АО [2]:
25 – В2.1 – спиральный перелом пястной кости.
25 – В2.2 – косой перелом пястной кости.
25 – В2.4 – многооскольчатый перелом пястной кости.
25 – В3.3 – простой внутрисуставный перелом пястной кости.
25 – В1.2 – перелом обоих мыщелков пястной кости.
Классификация открытых переломов по Swanson, Szabo, Anderson [2]
Тип 1: чистая рана без признаков контаминации или срок, прошедший с момента травмы менее 24 часов, отсутствие сопутствующей патологии, осложняющей течение раневого процесса.
Тип 2: наличие одного или нескольких следующих признаков: загрязненная рана; отсроченное лечение более, чем на 24 часа; сопутствующая системная патология такая, как диабет, гипертоническая болезнь; ревматоидный артрит, гепатиты, бронхиальная астма.
Переломы основания 1 пястной кости:
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Рентгенологическое обследование: Производятся рентгенограммы в стандартных двух проекциях (переднезадней и боковой), при необходимости – в косой проекции.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне (по показаниям):
— биохимический анализ крови: билирубин общий, АлТ, АсТ, мочевина, креатинин, белок общий.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
Дополнительные диагностические обследования, проводимые на стационарном уровне: не проводится.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
Диагностические критерии постановки диагноза:
— деформация пястных костей.
Анамнез: указание на травму.
Физикальное обследование:
— боль, локальный отек;
Инструментальные исследования:
Рентгенография кисти в двух плоскостях: нарушение костной структуры пястной кости, наличие линии излома. Для переломов пястных костей характерно типичное смещение отломков с углом, открытым в ладонную сторону. Возникает деформация за счѐт сокращения межостных и червеобразных мышц. Значительных смещений по длине и ширине, как правило, не бывает, так как пястные кости в проксимальном и дистальном отделах скреплены связками. Однако при косой или спиральной линии излома смещение происходит почти всегда, в некоторых случаях удержать отломки после сопоставления невозможно. В результате прямой травмы возможны множественные, а также сложные многооскольчатые переломы, вплоть до размозжения кисти.
Показания для консультации узких специалистов:
Дифференциальный диагноз
При переломах I пястной кости проводят дифференциальную диагностику между переломом Беннета и Роланда.
— Перелом Беннета – характеризуется наличием продольного перелома ладонно-ульнарного края основания I пальца. Как правило, при данном переломе отломок треугольной формы, незначительно смещается, так как удерживается связками.
— Перелом Роланда – это многооскольчатый перелом основания I пястной кости данный вид перелома. При осмотре выявляется деформация и отѐк в области 1-го пястно-запястного сустава. Осевая нагрузка на 1-й палец болезненна. При переломе I пястной кости большой палец приведѐн и несколько согнут.
Лечение
На догоспитальном этапе при переломе пястных костей осуществляют обезболивание анальгетиками, шинирование с последующим направлением в медицинскую организацию для оказания квалифицированной помощи. При переломе без смещения костных отломков и при удовлетворительном состоянии костных фрагментов после одномоментной ручной репозиции проводится консервативное лечение в амбулаторных условиях. При неудовлетворительном стоянии отломков и вторичном смещении пациента направляют на оперативное лечение в стационар.
Немедикаментозное лечение:
Медикаментозное лечение: [5]
Таблица 1. Лекарственные средства, применяемые при переломе пястных костей
| № | Препарат | Дозирование | Длительность применения | Уровень доказательности |
| Препарат для проведения блокады | ||||
| 1 | Прокаин | не более 1 г для однократного введения | однократно при поступлении пациента в стационар или при обращении в амбулаторно-поликлиническую службу | |
| Антибиотикопрофилактика при проведении хирургического вмешательства | ||||
| 2 | Цефазолин | |||
или
или
или
или
или
или
Внутривенно однократная доза составляет 1000 мг, при наличии факторов риска гепатотоксичности 500 мг. Максимальная суточная доза 3000 мг, при наличии факторов риска гепатотоксичности 1500 мг.
В амбулаторных условиях и под контролем семейного врача лечат больных с закрытыми переломами пястных костей без смещения отломков, с поперечными переломами одной или нескольких костей, с угловой деформацией. При консервативном лечении производят закрытую ручную репозицию после обезболивания мест переломов 1% раствором прокаина, по 5-7 мл в каждую точку.
Помощник выполняет тракцию за пальцы кисти. Хирург надавливает на тыльную поверхность в месте перелома, смещая отломки в ладонную сторону, и одновременно давит на головки сломанных пястных костей, пытаясь сместить их к тылу. Конечность фиксируют тыльной гипсовой лонгетой от верхней трети предплечья до кончиков пальцев.
Срок постоянной иммобилизации при одиночных переломах – 4 недель, при множественных – 4-5 недель, затем в течение 2-3 недель конечность фиксируют съѐмной лонгетой.
наложение иммобилизационных средств (шины, мягкие повязки, гипсовой лонгеты, брейс) в ранние сроки, срок иммобилизации до 4 недель. Необходим постоянный контроль за шиной или повязкой для профилактики ишемии дистального отдела конечности и пролежня.
Другие виды лечения, оказываемые на этапе скорой медицинской помощи:
Наложение иммобилизационных средств (шины, мягкие повязки, гипсовой лонгеты, брейс). Необходим постоянный контроль за шиной или повязкой для профилактики ишемии дистального отдела конечности.
Хирургическое вмешательство:
Оперативные вмешательства производятся под проводниковой (на уровне плечевого сплетения или кистевого сустава) или внутривенной регионарной анестезией с использованием жгута (турникета).
— наложение аппарата внешней фиксации.
Мероприятия по ранней медицинской реабилитации: [6]
— при стабильной фиксации фрагментов пястных костей разрешается ранняя разработка движений в суставах кисти и пальцах;
Конфликт интересов: отсутствует.
Рецензенты: Тулеубаев Берик Еркебуланович – доктор медицинских наук РГП на ПХВ «Карагандинский государственный медицинский университет», профессор кафедры общей хирургии, травматологии и ортопедии.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Источник статьи: https://diseases.medelement.com/disease/%D0%BF%D0%B5%D1%80%D0%B5%D0%BB%D0%BE%D0%BC%D1%8B-%D0%BF%D1%8F%D1%81%D1%82%D0%BD%D1%8B%D1%85-%D0%BA%D0%BE%D1%81%D1%82%D0%B5%D0%B9/14427
Источник
