Не срастается перелом бедренной кости
Статья из газеты: АиФ Здоровье № 40 03/10/2017
Бытует мнение, что перелом шейки бедра – это травма, которая происходит исключительно в пожилом возрасте. Но, оказывается, это совсем не так.
Всё чаще к травматологам и хирургам поступают пациенты молодого и среднего возраста с этим диагнозом. Почему это происходит?
Слово – нашему эксперту, травматологу-ортопеду ГКБ им. В. В. Вересаева ДЗМ Дмитрию Хряпину.
Источник бед
Причин, по которым этот вид травмы всё чаще поражает людей ещё совсем нестарых, множество. Рацион, в котором отсутствуют богатые кальцием продукты, овощи и фрукты, а преобладает фастфуд, сидячий образ жизни, нет адекватных физических нагрузок – всё это подтачивает наш каркас. В результате страдает костная и мышечная ткань, а также ткани суставов. А там и до перелома недалеко.
Механизм травмы тазобедренного сустава обычно простой: упал, ударился боком, встать самостоятельно уже не смог. У пожилых, малоподвижных людей перелом может случиться даже без падения. Травма обычно происходит во время ходьбы, когда пациент вдруг ощущает острую боль в суставе.
В отличие от остальных видов переломов в тазобедренной области, которые обычно срастаются, шейка бедра восстанавливается очень плохо, так как у неё другая анатомия кровоснабжения. После травмы кровь практически не поступает в зону перелома. Кроме того, нарушается питание головки бедра, развивается асептический некроз или коксартроз. В этих случаях жизнь пациента оказывается под угрозой. Особенно часто тяжёлые осложнения случаются в пожилом возрасте, когда страдает процесс восстановления тканей.
Срастётся – не срастётся…
Считается, что вероятность срастания перелома шейки бедра напрямую зависит от возраста человека. Чем пациент моложе, тем эта вероятность выше. Скажем, если такая травма произошла у 80‑летней пациентки, то врачи могут быть на 80% уверены, что кость не срастётся. А если это 30‑летняя женщина – то на 30%, что тоже очень много. Поэтому в случае перелома шейки бедра врачи предпочитают сделать операцию.
У молодых операции, как правило, приводят к сращению кости и возвращению к нормальной жизни, однако после операции требуется длительный восстановительный период – массаж, гимнастика, тренировки в ходьбе. У пожилых, к сожалению, даже операция помогает далеко не всегда.
Движение – жизнь
Почему же у пожилых людей травмы преодолеваются значительно сложнее? Дело в том, что с возрастом двигательная активность падает. Кость без нагрузки ослабевает, становится хрупкой, кровообращение в зоне сустава сводится к минимуму, поэтому пожилому человеку достаточно слегка оступиться, чтобы получить перелом.
Всё это означает, что сохранение подвижности в любом возрасте, в том числе в пожилом, – залог минимизации подобных травм. Лечебная физкультура, гимнастика, а также правильное, полноценное питание, бесспорно, ключ к долголетию.
Профилактика перелома шейки бедра
Людям молодого и среднего возраста рекомендуется:
o Плавать. А вот злоупотреблять бегом и особенно прыжками на батуте не следует – эти виды спорта травматологи называют убийцами суставов.
o Следить за массой тела.
o Выполнять упражнения на тренажёрах, направленные на уменьшение жировой ткани и увеличение мышечной массы в зоне тазобедренного сустава.
Источник
Уважаемые специалисты, требуется “третье мнение”.
Травма получена 07.09.2007.
Закрытый перелом нижней трети диафиза правого бедра со смещением отломков.
11.09.2007 проведен остеосинтез.
Далее в течении 2-х лет бедро не срасталось и в месте перелома образовался винтовой ложный сустав.
26.04.2009 произведен реостеосинтез с заменой стержня.
После операции и повторной консолидации нога стала короче на 2-4 см.
Приложенные снимки от 28.05.2010.
Женщина, 35 лет. Рост 170, вес 70 кг.
Курю, работаю (работа сидячая, но частые командировки).
Передвигаюсь с опорой на трость в ортезе с компенсацией высоты примерно 3 см.
Месяц назад, лечащий врач сказал, что костная мозоль образуется и есть прогресс. Повторная операция не требуется. Тот факт, что блокирующий винт сломался не влияет на срастание. Единственное, что неплохо было бы удалить верхний блокирующий винт. Но это носило, видимо, рекомендательный характер.
То есть нужно еще время для срастания и дозированные нагрузки. Ходить можно с тростью.
Однако, недавно, консультируясь у другого специалиста относительно возможной операции на стопе, услышала для себя неожиданное про бедро, проблему с которым я считала исчерпанной:
Бедро не срастается. В отломках нет кровоснабжения. И шансов на то, что оно срастется нет, потому как если оно не срослось в течении 6-8 месяцев после операции – речь идет уже о паталогии. Кроме того, консолидации помешал и средний сломанный винт ( как одна из причин, возможно не основная). Насколько я помню, он сломался в первый месяц после операции (если не раньше).
Кроме того, мне не показаны нагрузки, т.е. ходить только с костылями иначе стержень может не выдержать нагрузки.
И одним из вариантов мне предлагают пластику бедра – с помещением собственной костной ткани из тазобедренного сустава в место перелома.
На мой взгляд, оставлять ситуацию на мое усмотрение из серии “мне решать” и “кому я доверяю больше”- это не этично. К операции должны быть однозначные показания.
Что касается “третьего” мнения, то на самом деле ситуация 2:2. Твое специалистов высказали мнение, что бедро можно оставить в покое и рано или поздно оно срастется, а двое однозначно, что срастания нет и оно не предвидится и без операции не обойтись.
В настоящее время место перелома при ходьбе продолжает болеть, в спокойном состоянии не беспокоит.
[Ссылки могут видеть только зарегистрированные и активированные пользователи] ([Ссылки могут видеть только зарегистрированные и активированные пользователи])
[Ссылки могут видеть только зарегистрированные и активированные пользователи] ([Ссылки могут видеть только зарегистрированные и активированные пользователи])
В предыдущем сообщении картинки получились слишком маленькие, здесь покрупнее:
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
SergeyPlyasunov
30.05.2010, 14:29
Сцинтиграфию скелета не делали? Уровень остеобразования хорошо виден на сцинтиграмме.
Сцинтиграфию скелета не делали? Уровень остеобразования хорошо виден на сцинтиграмме.
Нет, показаний для этого не было. И вопрос о таком исследовании не стоял. Но делали томографию.
Вы считаете, что качество представленных снимков недостаточно для однозначной диагностики состояния перелома?
alex2006mobile
30.05.2010, 21:23
Далее в течении 2-х лет бедро не срасталось
А стержень динамизировали? В смысле, удаляли винт
вверху?
После операции и повторной консолидации нога стала короче на 2-4 см.
Лучше бы измерить поточнее. И за счет чего так много?
Курю
Один из источников проблемы.
Единственное, что неплохо было бы удалить верхний блокирующий винт.
Причем этак с год назад. Или вообще не нужно было его вводить
консолидации помешал и средний сломанный винт
Помешал, видимо, не винт, а то, что стержень не динамизировали, и когда случилась “самодинамизация” путем разрушения винта, уже несращение сформировалось.
Кроме того, мне не показаны нагрузки, т.е. ходить только с костылями иначе стержень может не выдержать нагрузки.
Надо давно убрать вверху винт или винты (не представлен снимок верхнего отдела бедра), чтобы нагрузка шла через кость.
И одним из вариантов мне предлагают пластику бедра – с помещением собственной
Что-то тут делать безусловно надо, хотя и необязательно с такой пластикой. Если действительно такое большое укорочение, то лучше бы и длину восстановить.
Вариантов действий много, чтобы поределиться конкретно, нужны дополнительные данные – и точно дефицит длины, и за счет чего, и что на верхнем конце стержня делается…
Почему не динамизировали раньше? Где происходят эти события?
можно оставить в покое и рано или поздно оно срастется, а двое однозначно, что срастания нет и оно не предвидится
Срастись оно действительно скорее всего срастется, но это может быть года через 2-3. При наличии болезненных проявлений – и болит, и укорочение есть – выжидательная тактика поэтому вряд ли оправдана. Разве что есть какие-то еще обстоятельства, о которых нам неизвестно.
Поэтому лучше стержень заменить еще раз на больший, и если укорочение действительно больше 2 см, перед этим восстановить длину аппаратом.
alex2006mobile
30.05.2010, 21:24
Сцинтиграфию скелета не делали? Уровень остеобразования хорошо виден на сцинтиграмме.
Ситуация вполне очевидная без этого.
А стержень динамизировали? В смысле, удаляли винт
вверху?
Нет, не удаляли.
Лучше бы измерить поточнее. И за счет чего так много?
Не знаю. Перед операцией 24.04.2009 томография показала разницу в длинне ног 0,8 см. После операции мне сказали, что лишь “подточили края отломков” и рекомендацией компенсировать 1 см. с помощью обуви. А остальное “наверное осело само”. В связи с этим дополнительных исследований не проводилось. По моим ощущениям 3 см, специалисты говорят, что около 5см.
Один из источников проблемы.
После первой операции я год не курила. Однако срастания не произошло.
Причем этак с год назад. Или вообще не нужно было его вводить.
Я такие вопросы лично решать не могу. Это решения лечащих врачей, а оно мне озвучено не было.
Помешал, видимо, не винт, а то, что стержень не динамизировали, и когда случилась “самодинамизация” путем разрушения винта, уже несращение сформировалось.
Надо давно убрать вверху винт или винты (не представлен снимок верхнего отдела бедра), чтобы нагрузка шла через кость.
Ок, выложу.
Что-то тут делать безусловно надо, хотя и необязательно с такой пластикой. Если действительно такое большое укорочение, то лучше бы и длину восстановить.
Вариантов действий много, чтобы поределиться конкретно, нужны дополнительные данные – и точно дефицит длины, и за счет чего, и что на верхнем конце стержня делается…
Почему не динамизировали раньше? Где происходят эти события?
События происходят в Москве. Основная клиника – ЦИТО.
Крайние консультации проводились в Германии сеть клиник Asklepios.
Срастись оно действительно скорее всего срастется, но это может быть года через 2-3. При наличии болезненных проявлений – и болит, и укорочение есть – выжидательная тактика поэтому вряд ли оправдана. Разве что есть какие-то еще обстоятельства, о которых нам неизвестно.
Есть. В моих предыдущих сообщениях на этом форуме можно ознакомиться.
Поэтому лучше стержень заменить еще раз на больший, и если укорочение действительно больше 2 см, перед этим восстановить длину аппаратом.
Как раз насчет этого есть другое мнение: сперва добиться, что бедро срастется, а потом уже ( в следующем году ) заниматься длинной. Потому как если речь идет о хроническом несрастании, то и аппарат может не помочь.
Спасибо за мнение.
Верхняя часть стержня:
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
То что верхний винт на месте хороши видно на этом снимке от декабря 2009.
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
alex2006mobile
30.05.2010, 22:10
Как раз насчет этого есть другое мнение: сперва добиться, что бедро срастется, а потом уже ( в следующем году ) заниматься длинной. Потому как если речь идет о хроническом несрастании, то и аппарат может не помочь.
Еще раз, вариантов действий много, в том числе и что-то такое.
Я не имел ввиду использовать аппарат для того, чтобы “помочь” при “хроническом несрастании”. Аппарат в этой ситуации рациональнее использовать только для удлинения. Как только длина восстановлена, его можно тут же заменить на внутрикостный стержень. То есть в аппарате придется пробыть всего несколько недель.
Можно и на стержне удлинять, да много тут всяких вариантов.
В какой местности Вы лечитесь?
alex2006mobile
30.05.2010, 22:13
То что верхний винт на месте хороши видно на этом снимке от декабря 2009.
Да. Но не видно, почему он не был своевременно убран. Что на этот счет говорят местные доктора?
alex2006mobile
30.05.2010, 22:14
Верхняя часть стержня:
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Это фас.
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
А тут нет снимка.
Еще раз, вариантов действий много, в том числе и что-то такое.
Я не имел ввиду использовать аппарат для того, чтобы “помочь” при “хроническом несрастании”. Аппарат в этой ситуации рациональнее использовать только для удлинения. Как только длина восстановлена, его можно тут же заменить на внутрикостный стержень. То есть в аппарате придется пробыть всего несколько недель.
Можно и на стержне удлинять, да много тут всяких вариантов.
В какой местности Вы лечитесь?
Я сейчас не лечусь, а только продумываю варианты дальнейшего лечения. В Москве. Все операции проводились в ЦИТО.
Последние исследования и консультации проводились в Германии.
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Еще один снимок в профиль.
Да. Но не видно, почему он не был своевременно убран. Что на этот счет говорят местные доктора?
Мне об этом не говорили. На приеме бываю почти каждый месяц. Что-то рекомендательное звучало, но не более того. Я же не могу сама его себе удалить…
А вообще-то, возможность его вытащить была. В сентябре с голеностопа снимали аппарат Илизарова. И до поступления в клинику велась речь о том, что возможно имеет смысл его удалить. Но потом, мне сказали, что в этом смысла нет. И не удалили.
alex2006mobile
30.05.2010, 22:30
Я сейчас не лечусь, а только продумываю варианты дальнейшего лечения.
Пока результат не достигнут, это все одно – лечитесь, наблюдаетесь и т.п.
В Москве. Все операции проводились в ЦИТО.
В 1 отделении?
Последние исследования и консультации проводились в Германии.
Для решения этой проблемы Германия избыточна, пожалуй.
alex2006mobile
30.05.2010, 22:35
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Еще один снимок в профиль.
Не видно его. Не надо отправлять файлы tif, только jpg.
Пока результат не достигнут, это все одно – лечитесь, наблюдаетесь и т.п.
В 1 отделении?
Для решения этой проблемы Германия избыточна, пожалуй.
Да, в 1-ом.
В Германию я обратилась по другому поводу – относительно проблем с деформацией стопы. Они предложили интересный вариант, на который я согласилась. Но посмотрев снимки бедра выдали заключение, что требуется оперативное вмешательство.
alex2006mobile
30.05.2010, 22:38
велась речь о том, что возможно имеет смысл его удалить. Но потом, мне сказали, что в этом смысла нет. И не удалили.
Если месяца через два после операции нет признаков сращения, то лучше убрать.
Но это опять же абстрактно. Что было изначально, неизвестно, может быть, уже были очевидны проблемы с длиной сегмента, и пытались ее сохранить…
Если месяца через два после операции нет признаков сращения, то лучше убрать.
Но это опять же абстрактно. Что было изначально, неизвестно, может быть, уже были очевидны проблемы с длиной сегмента, и пытались ее сохранить…
Сейчас, я так понимаю, что смысла убирать его уже нет?
alex2006mobile
30.05.2010, 22:49
В Германию я обратилась по другому поводу
Понятно. Раз надо еще что-то делать на других сегментах, и уже определились, где и когда, можно попутно и этой проблемой заняться.
Хотя можно пока только удалить верхний винт, и отложить вопрос о бедре на несколько месяцев, а пока делать что-то другое.
Ну и важно точно знать, какое все-таки укорочение. Если до 2 см, то динамизации может быть достаточно.
alex2006mobile
30.05.2010, 22:51
Сейчас, я так понимаю, что смысла убирать его уже нет?
Есть. Нагрузка с металла снимется, будет возможность для сближения фрагментов.
Есть. Нагрузка с металла снимется, будет возможность для сближения фрагментов.
Но как мне сказали, что в этих отломках нет кровоснабжения, они нежизнеспособны и как не динамизируй, сращения уже не произойдет. Таково мнение немецких коллег.
Видите ли, в одной проекции снимка ясно видно то, что костная мозоль образуется.
В другой проекции – так же ясно видно, что есть расстояние между отломками. И они уже не срастутся.
Я не понимаю, как могут существовать два диаметрально противоположных мнения в таком, казалось бы, не сложном вопросе. Ведь в обоих случаях специалисты оперируют одними и теми же снимками. Единственная разница, что в врачи в ЦИТО видели мои снимки в динамике на протяжении года.
alex2006mobile
31.05.2010, 16:07
Но как мне сказали, что в этих отломках нет кровоснабжения, они нежизнеспособны и как не динамизируй, сращения уже не произойдет. Таково мнение немецких коллег.
Судя по признакам костеобразования, которые и Вы заметили, концы отломков все-таки уже признаки жизни подают. Да и времени не восстановление кровоснабжения было достаточно.
В любом случае, удаление винта – небольшое вмешательство. Бедро со стержнем вполне опороспособно, ситуация стабильная, и реостеосинтез можно сделать и сегодня, и через 3 мес., и через полгода или еще позже.
Меня тоже в цито оперировали, вернее колечили ради денег и обманывали.Сбежали оттуда при первой возможности. Ужасное место и врачи неквалифицированные сосвем были. ИМХо , без знакомств с руководством или четким знанием своего заболевания и квалификации врачей, туда очень рискованно соваться.
потом врачей по всей России доставала и в Минздраве, и Росздравнадзоре ругалась, куда они отправляют по квотам??? Почему результаты “лечения” никого не волнуют потом?
Я кста тоже с немцами говорила, мне в нескольких немецких клиниках даже отказали в лечении. Вообще все фигня- ведущие специалисты, центры. Мне простой врач- ортопед помог , он куда лучше разобрался в лечении, чем “профессура” в ЦИТО.
Источник
Бедренная кость — это самая длинная и прочная кость человеческого тела. Чтобы произошел ее перелом, необходимо воздействие достаточно высокой силы. Одной из таких причин может быть, например, автомобильная авария.
Длинная прямая часть бедренной кости называется диафизом. Перелом может происходить на любом его участке. Такие переломы практически всегда требуют хирургического лечения.
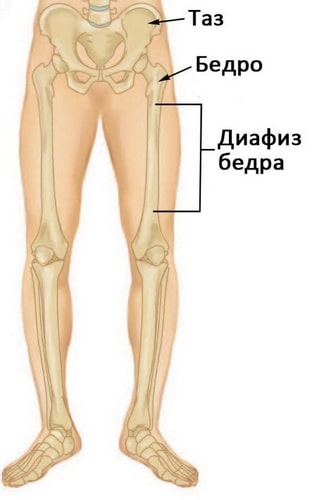
Диафизом называется длинная часть бедренной кости между тазобедренным и коленным суставами.
Типы переломов бедренной кости
+
В зависимости от энергии травмы характер переломов бедренной кости может варьировать в значительной степени. Фрагменты могут сохранять свое нормальное положение (стабильные переломы) или значительно смещаться (переломы со смещением). Кожные покровы в области перелома могут быть интактными (закрытый перелом) или могут быть повреждены, и перелом может сообщаться с внешней средой (открытый перелом).
Доктора называют переломы в соответствии с различными классификационными системами. Переломы бедра классифицируются в зависимости от:
- Локализации перелома (диафиз бедра делится на трети — дистальную, среднюю и проксимальную)
- Характера перелома (линия перелома может быть расположена по-разному: поперечно, косо и т.д.)
- Повреждения кожи и мягких тканей в области перелома.
Наиболее распространенные типы переломов диафиза бедра:
Поперечный перелом. При этом переломе линия проходит горизонтально поперек длинной оси бедра.
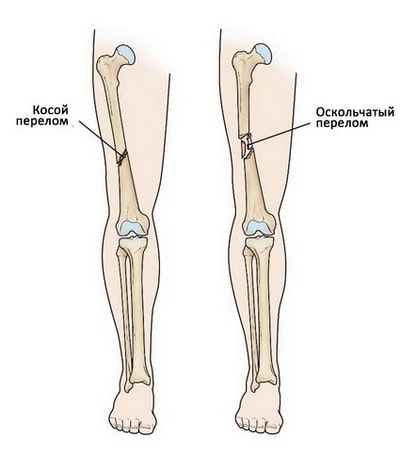
Косой перелом. Линия перелома расположена под углом к оси бедра.
Спиральный перелом. Линия перелома располагается по спирали, как бы окружая диафиз бедра. Механизмом таких переломов является скручивание вдоль длинной оси бедра.
Оскольчатый перелом. При таких переломах образуется три и более костных фрагментов. В большинстве случаев число костных фрагментов пропорционально силе травматического воздействия, вызвавшего перелом.
Открытый перелом. В таких случаях костный фрагмент может перфорировать кожу либо в области перелома имеется открытая рана, сообщающаяся с зоной перелома. Открытые переломы нередко характеризуются более значительным повреждением окружающих мышц, сухожилий и связок. Эти переломы отличаются наиболее высоким риском осложнений, особенно инфекционных, и обычно заживают дольше обычного.

(Слева) При косом переломе линия перелома расположена под углом к оси бедра. (Справа) При оскольчатом переломе образуется три и более костных фрагментов.
Переломы бедренной кости у лиц молодого возраста нередко являются результатом какого-либо высокоэнергетического воздействия. Наиболее частой причиной переломов диафиза бедра являются автомобильные аварии. Другими распространенными причинами являются столкновение пешехода с движущимся транспортным средством и падение с высоты.
Низкоэнергетические травмы, например, падение с высоты собственного роста, могут быть причиной перелома диафиза бедра у пожилых людей с низким качеством костной ткани.
Симптомы и диагностика переломов
+
Перелом диафиза бедра обычно сразу приводит к появлению выраженной боли в соответствующей области. Пострадавший утрачивает способность опираться на травмированную ногу, бедро может выглядеть деформированным — оно может быть короче и принимать нехарактерное положение.
Анамнез и физикальное обследование
Доктор должен знать обстоятельства полученной вами травмы. Например, если травма произошла в результате автомобильной аварии, важной будет информация о том, с какой скоростью вы ехали, были вы водителем или пассажиром, были ли пристегнуты, сработали ли подушки безопасности. Эта информация поможет доктору оценить энергию травмы и наличие возможных сопутствующих повреждений.
Важно, чтобы доктор знал об имеющихся у вас сопутствующих заболеваниях — гипертонии, сахарном диабете, астме или аллергии. Также доктор спросит вас, курите ли вы или принимаете какие-либо лекарственные препараты.
Обсудив с вами характер травмы и анамнез, доктор выполнить тщательное физикальное обследование. При этом доктор оценит ваше общее состояние и затем состояние травмированной конечности. При этом доктор обратит внимание на такие детали, как:
- Видимая деформация конечности (необычный угол, ротация или укорочение конечности)
- Повреждение кожных покровов
- Кровоизлияния
- Перфорация костными фрагментами кожи
После визуального осмотра доктор пропальпирует бедро, голень и стопу не предмет возможных патологических изменений, напряжения кожи и мышц в области перелома. Также доктор оценит характер пульса на стопе. Если вы находитесь в сознании, доктор оценит чувствительность и движения в голени и стопе.
Лучевые методы исследования
Лучевые методы исследования позволяют доктору получить более подробную информацию о вашей травме.
Рентгенография. Это наиболее часто используемый метод диагностики переломов костей. Он позволяет не только увидеть перелом, но и охарактеризовать его тип и локализацию.
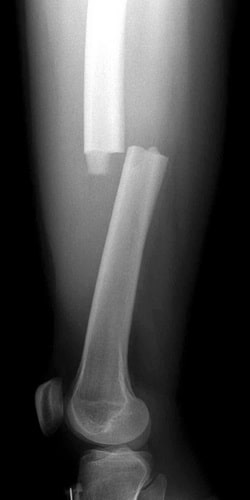
На данной рентгенограмме представлен поперечный перелом бедра.
Компьютерная томография. Если доктору необходима более подробная информация о характере перелома, чем представлена на рентгенограмме, доктор может назначить КТ. Иногда линия перелома очень тонкая и практически не видна на рентгенограммах. КТ позволяет более четко визуализировать такие переломы.
Консервативное лечение
Большинство переломов диафиза бедра требуют хирургического лечения и редко когда их можно лечить консервативно. Так, методом гипсовой иммобилизации иногда лечат переломы бедра у детей раннего возраста.
Хирургическое лечение
Сроки операции. Большинство переломов бедра лучше оперировать в первые 24-48 часов после травмы. Иногда операция откладывается в связи с наличием жизнеугрожающих состояний или необходимости стабилизации состояния пациента. Для снижения риска инфекции при открытых переломах пациентам сразу после госпитализации назначаются антибиотики. Во время операции выполняется обработка открытых ран, тканей и костных фрагментов от загрязнения.
На период ожидания между поступлением в стационар и операцией доктор может временно зафиксировать вашу ногу гипсом или с помощью скелетного вытяжения. Это позволяет сохранить более или менее оптимальное положение фрагментов и длину конечности.
Скелетное вытяжение — это система блоков и грузов, с помощью которых костные фрагменты удерживаются в одном положении. Оно позволяет не только добиться правильного положения фрагментов, но и купировать болевой синдром.
Наружная фиксация. При такой операции в бедренную кость выше и ниже места перелома вводятся металлические спицы или стержни, которые фиксируются к аппарату наружной фиксации. Это позволяет удержать фрагменты в правильном положении.
Наружная фиксация чаще всего используется в качестве метода временной стабилизации перелома у пациентов с множественными повреждениями, состояние которых не позволяет выполнить более травматичную операцию внутренней фиксации перелома. Второй этап в таких случаях выполняется после стабилизации состояния пациента. В некоторых случаях наружный фиксатор оставляется до полного заживления перелома, однако бывает такое нечасто.
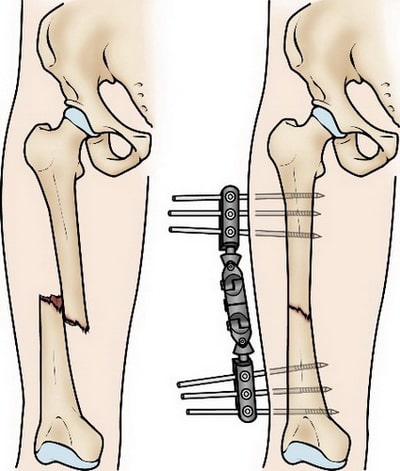
Наружная фиксация обычно используется для временной стабилизации перелома при значительных повреждениях кожи и мышц.
Интрамедуллярный остеосинтез. На сегодняшний день это наиболее часто применяемый метод внутренней фиксации переломов диафиза бедра. При этом используются специальные металлические стержни, которые вводятся в костномозговой канал бедренной кости. Стержень проходит через зону перелома и удерживает фрагменты в правильном положении.
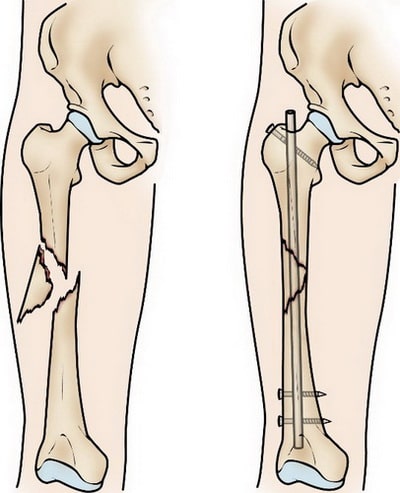
Интрамедуллярный остеосинтез обеспечивает прочную и стабильную фиксацию перелома.
Интрамедуллярный стержень вводится в костномозговой канал со стороны тазобедренного или коленного сустава. Выше и ниже места перелома стержень блокируется винтами для исключения подвижности в области перелома.
Интрамедуллярные стержни обычно изготавливаются из титана. Они имеют различную длину и диаметр, подходящие для большинства бедренных костей.
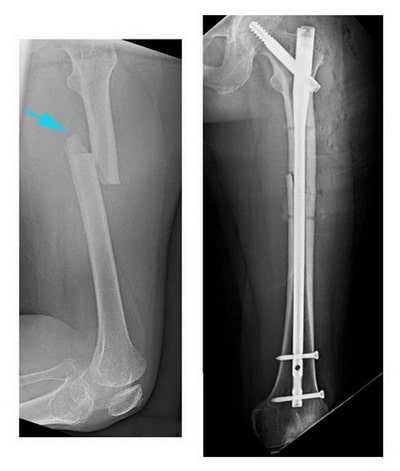
(Слева) На данной рентгенограмме представлен поперечный перелом бедренной кости. (Справа) Выполнена фиксация перелома интрамедуллярным стержнем.
Пластины и винты. При таких операциях сначала выполняется репозиция костных фрагментов, т.е. возвращение их в нормальное положение, после чего фрагменты фиксируются со стороны наружной поверхности кости металлической пластиной и винтами.
Этот метод используется тогда, когда интрамедуллярный остеосинтез невозможен, например, когда линия перелома распространяется на тазобедренный или коленный сустав.
Восстановление и реабилитация
+
Большинство переломов диафиза бедренной кости заживают в течение 3-6 месяцев. Иногда, например, при открытых или оскольчатых переломах, а также у курильщиков, это происходит дольше.
Купирование болевого синдрома
Боль после травмы или операции является естественным компонентом процесса заживления. Доктор и медицинские сестры сделают все необходимое, чтобы уменьшить выраженность болевого синдрома и сделать ваше восстановление более комфортным.
Для купирования болевого синдрома после травмы или операции обычно используются различные лекарственные препараты. Это парацетамол, нестероидные противовоспалительные препараты, мышечные релаксанты, опиоды и препараты для местного применения. С тем, чтобы оптимизировать обезболивающий эффект и снизить потребность пациента в наркотических анальгетиках, эти препараты нередко используются в комбинации друг с другом. Некоторые из этих препаратов могут иметь побочные эффекты, влияющие на способность водить автомобиль или заниматься другими видами деятельности. Доктор обязательно расскажет о возможных побочных эффектах назначенных вам препаратов.
Нагрузка
Многие доктора рекомендуют максимально рано начинать движения в суставах оперированной конечности, а вот нагружать ногу при ходьбе нужно только так и только тогда, как и когда разрешит ваш лечащий врач.
В некоторых случаях практически полная нагрузка допускается сразу же после операции, однако иногда это возможно только после появления первых признаков сращения перелома. Поэтому рекомендуем четко соблюдать все инструкции вашего лечащего врача.
При ходьбе какое-то время вам придется пользоваться костылями или ходунками.
Физиотерапия
После операции мышцы в области перелома скорее всего окажутся значительно ослабленными, поэтому в процессе реабилитации очень важны упражнения, способствующие восстановлению силы мышц. Физиотерапия позволит восстановить нормальную силу мышц и подвижность суставов. Также она поможет вам справиться с послеоперационными болевыми ощущениями.
Физиотерапевт скорее всего начнет с вами заниматься пока вы еще находитесь в стационаре. Также он научит вас, как правильно пользоваться костылями или ходунками.
Осложнения при неправильном лечении
+
Осложнения переломов диафиза бедра
Переломы диафиза бедра сами по себе могут сопровождаться различными осложнениями.
- Костные фрагменты при переломах нередко имеют острые концы, которые могут повредить сосуды и нервы, хотя встречается такое относительно редко.
- Еще одним осложнением перелома может быть острый компартмент-синдром. Этот синдром развивается, когда давление в тканях превышает критический уровень, препятствующий нормальному кровоснабжению нервов и мышц. Если быстро не снизить это давление, возможны катастрофические последствия. Это неотложное состояние, требующее хирургического лечения. Операция заключается в рассечении стенок мышечных футляров, за счет чего добиваются снижения внутритканевого давления.
- Открытые переломы характеризуются наличием сообщения между зоной перелома и внешней средой. Даже при адекватной хирургической обработке таких переломов возможно инфицирование кости. Костные инфекции трудно поддаются лечению и нередко требуют многочисленных операций и длительного приема антибиотиков.
- Иногда переломы диафиза бедра сопровождаются повреждением связок в области коленного сустава. Если после операции вас беспокоит боль в коленном суставе, поговорите об этом со своим доктором.
Осложнения операции
В дополнение к общехирургическим рискам, включающим кровопотерю и риски анестезии, осложнения операции включают:
- Инфекции
- Травмы сосудов и нервов
- Тромбозы вен
- Жировую эмболию (попадание частичек костного мозга в общий кровоток и далее в легкие, такое осложнение перелома не обязательно может быть связано с операцией)
- Фиксацию фрагментов в порочном положении или невозможность добиться правильного их положения
- Замедление консолидации фрагментов или формирование ложного сустава (когда перелом срастается медленней обычного или не срастается вовсе)
- Дискомфортные ощущения в области стоящих металлоконструкций (иногда винты или стержень могут раздражать расположенные над ними мышцы и сухожилия)
ПОЧЕМУ ВАМ НЕОБХОДИМО ЛЕЧИТЬСЯ У НАС
+
В нашей клинике мы можем предложить Вам специально разработанные металлоконструкции для фиксации переломов бедренной кости, изготовленные из различных материалов, а также подобрать наиболее подходящий в Вашем конкретном случае. Результат операции в большой степени зависит не только от качества импланта, но и от навыка и опыта хирурга. Специалисты нашей клиники имеет опыт лечения нескольких сотен переломов данной локализации в течении более 10 лет.
Мы применяем только минимально инвазивные методики операций на бедре. Пациенты, которым выполнялась операция в условиях нашей клиники, возвращаются к двигательной активности уже на следующий день после операции.
Видео о нашей клинике травматологии и ортопедии
ПРИМЕРЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ БЕДРА В НАШЕЙ КЛИНИКЕ
+
