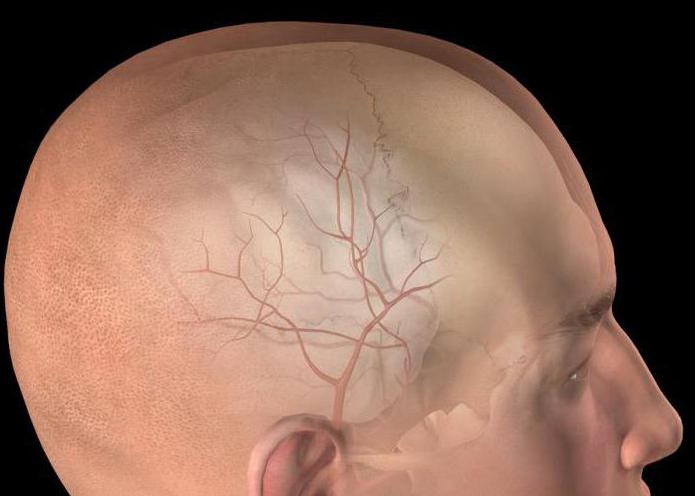
Операция на головном мозге после ушиба
- 22 Июня, 2018
- Хирургия
- Nika
Хирургическое вмешательство в 8 % случаев влечёт формирование гематомы. Кровоизлияние при этом оказывает давление на вещество мозга, нарушает его работу, повышает внутричерепное давление. Отсутствие положительной динамики после операции головы даёт основание предположить наличие внутреннего кровоизлияния. Лазерная хирургия и другие современные методики подразумевают прижигание сосудов, что снижает вероятность подобного явления. Во избежание сложных последствий гематомы головного мозга после операции целесообразно своевременное выявление показателей в пользу реоперирования.
Опасность гематомы
Гематома – опасное явление, сводящее на нет все усилия специалистов и саму операцию, часто требующее повторного оперирования. Необходимо тщательное соблюдение указаний врача и стационарное лечение. Опасность гематомы головного мозга заключается в риске поражения этого органа, что влечёт за собой летальный исход. Отёк охватывает соседние участки. Усиливается давление на продолговатый мозг, регулирующий сердечную деятельность, возможно также его смещение. Прогноз в 40 % случаев неблагоприятный.
Опасность гематомы головного мозга заключается в риске поражения этого органа, что влечёт за собой летальный исход. Отёк охватывает соседние участки. Усиливается давление на продолговатый мозг, регулирующий сердечную деятельность, возможно также его смещение. Прогноз в 40 % случаев неблагоприятный.
Диагностика
Диагноз возможен по анализу трехфазного изменения сознания пациента с полным обзором всех частей мозга. Используются МРТ, КТ, УЗИ, ангиография. Основой диагностики является адекватный анализ динамики мозговых и неврологических признаков, очаговых симптомов, данные КТ, МРТ. Компьютерная томография даёт однозначный ответ о наличии гематомы и сопутствующих реакциях мозга, чего достаточно для реоперирования. Методы ЭХО-ЭГ и каротидной ангиографии малорезультативны, так как смещение сосудов после первично удалённых гематом происходит в течение трех недель, тогда как рецидив формируется намного раньше.
Виды гематом
Первичная гематома образуется при кровоизлиянии до истечения суток, вторичная – по прошествии суток и более. Острая гематома формируется в течение 3 суток, подострая – от 4 суток, но не позднее 14 суток. Хроническая гематома представляет собой картину самую непредсказуемую, недуг напоминает о себе спустя недели и месяцы.
Разновидности гематом по диаметру повреждённого сосуда:
- до 20 мл – малая;
- 25-50 мл – средняя;
- от 50 мл – большая.
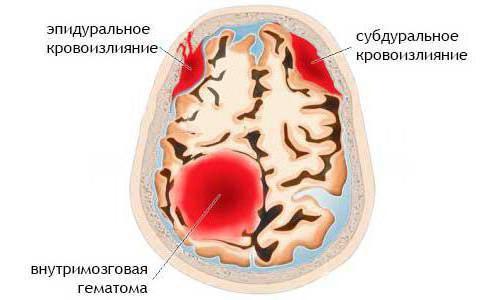
Субдуральное кровоизлияние
Субдуральная гематома – это скопление крови под оболочкой мозга вследствие разрыва вен. Предпосылкой становится сотрясение мозга. После операции кровь скапливается между черепно-головными костями и твёрдой оболочкой, что смертельно опасно. Показаны костно-пластическая, резекционная трепанация: вскрытие твердой оболочки, удаление сгустков крови, установка суточного дренажа, затем оболочка зашивается. Возможна эндоскопия и извлечение гематомы с помощью миниатюрного отверстия в кости.
Лечение субдуральной гематомы влечёт разноплановые осложнения. Осторожное поведение во избежание травмирования, своевременная терапия послужат предотвращением летального исхода. При негативной реакции организма на операцию последствия могут быть самыми тяжелыми. Пациенту назначают инвалидность на 3 года, которая может быть аннулирована при отсутствии осложнений.
Симптомы:
- головная боль;
- неадекватность восприятия;
- рвотный рефлекс;
- потеря сознания;
- судороги;
- форма гематомы серповидная.
Последствия операции:
- внутричерепная гипертензия;
- утрата работоспособности (умственной, физической);
- головные боли;
- деформация участка черепа;
- нарушение восприятия (зрительного, слухового);
- расстройство речевой функциональности;
- нарушение мышления, памяти;
- лабильность поведения;
- головокружение;
- недостаточность координации;
- сбой в работе выделительной системы;
- нарушение сердечной деятельности;
- нарушение дыхательной системы;
- судороги, параличи;
- неврологические нарушения;
- инфекции головного мозга;
- кровотечения и отёки.
Рекомендовано:
- курсы терапии;
- диагностика;
- избежание стрессов, мышечного напряжения;
- рациональное питание;
- реабилитация в специализированном медико-курортном заведении.
Эпидуральное кровоизлияние
Эпидуральная гематома мозга выражается в скоплении крови между мозговой оболочкой и черепом. Чаще это происходит в височных областях. Излияние локализовано, так как участки скопления кровяных выделений ограничены костными соединениями с оболочкой мозга. Кровяные скопления нарушают взаимодействие отделов мозга, большое количество которых ведёт к смерти.
Развитие гематомы головного мозга иногда спровоцировано нарушением целостности оболочечной артерии. Опасность заключается в повышенном давлении артериального кровотечения, и в кратчайшее время возможны необратимые изменения.
Эпидуральное кровоизлияние требует срочной операции. Часть гематомы возможно удалить при помощи фрезевого отверстия. Следующим шагом является костно-пластическая трепанация. Гематому извлекают в полной мере, и кровотечение прекращается.
Клиническая симптоматика:
- наличие интервала осознанности (минуты, часы);
- резкое ухудшение состояния;
- высокое давление артериальной системы;
- выраженная головная боль;
- частый пульс;
- покраснение кожи лица;
- рвота;
- двигательное возбуждение;
- парезы, параличи;
- потеря сознания;
- отсутствие у зрачков реакции на свет;
- расширение зрачка со стороны гематомы;
- двояковыгнутая форма (при КТ);
- достаточно высокая смертность.
Хроническая гематома
Хроническая гематома головного мозга отличается капсульным ограничением кровоизлияния. Время формирования капсулы может составлять несколько месяцев и лет. Новообразование содержит соединительную ткань и сосуды. С новыми травмами оно может увеличиваться в объёме (средний размер – 100 мл).
Четверть людей, страдающих данной формой гематомы, не припоминают причину травмы, так как их состояние ухудшается спустя недели, месяцы.
Симптомы:
- головные боли, меняющиеся при смене положения;
- заторможенное восприятие;
- нарушение функций сознания;
- изменение личностных качеств;
- эпилептические припадки;
- симуляция опухоли мозга.
Лечение
Обильное кровоизлияние – причина кровопотери и интоксикации из-за распада клеток. В ближайшие сроки требуется удаление гематомы. От качества и скорости оказываемой помощи зависит жизнь пациента, не исключены нарушения мозга и летальный исход. Методами МРТ и КТ производят осмотр и выбор терапии: при острой форме – хирургическое вмешательство, при хронической – консервативное лечение. В случае субдурального излияния производится костно-пластическая операция (удаляют кровяные сгустки), затем зашивают оболочку.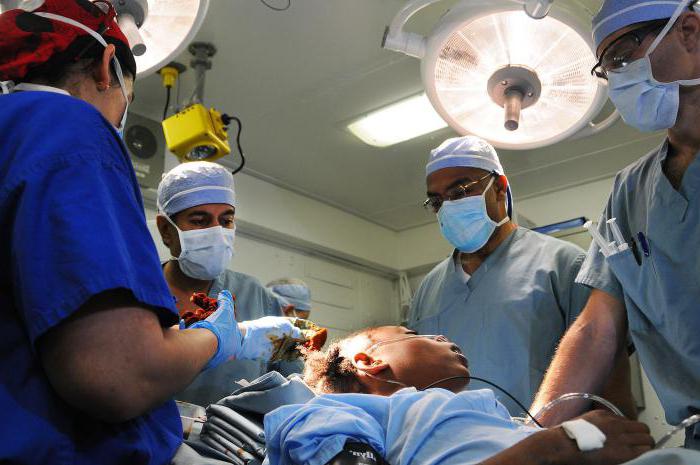 Хирург предпринимает массу усилий для извлечения крови, устранения прессинга и смещения, после чего целью становится нормализация давления. При недостаточности дыхания показано искусственное вентилирование легких. При ослабевании сердца используют электростимуляцию. При медикаментозном лечении для начала внутримозговое кровотечение нужно остановить, затем провести рассасывающую терапию. В завершение применяют мочегонные лекарства для сохранения давления на допустимых отметках. Если послеоперационную гематому удалось успешно эвакуировать хирургическим путём, назначают кортикостероиды и противовоспалительные средства от 2 недель. При незначительных гематомах, которые исчезают через месяц, используют холодные и сдавливающие повязки.
Хирург предпринимает массу усилий для извлечения крови, устранения прессинга и смещения, после чего целью становится нормализация давления. При недостаточности дыхания показано искусственное вентилирование легких. При ослабевании сердца используют электростимуляцию. При медикаментозном лечении для начала внутримозговое кровотечение нужно остановить, затем провести рассасывающую терапию. В завершение применяют мочегонные лекарства для сохранения давления на допустимых отметках. Если послеоперационную гематому удалось успешно эвакуировать хирургическим путём, назначают кортикостероиды и противовоспалительные средства от 2 недель. При незначительных гематомах, которые исчезают через месяц, используют холодные и сдавливающие повязки.
Учитывая возможные тяжёлые последствия гематомы головного мозга после операции, периоду восстановления должно уделяться огромное внимание. Следует посещать специалистов для профилактического обследования головного мозга.
Консервативное лечение
- Применяются кровоостанавливающие препараты, способствующие необходимому тромбообразованию.
- Уменьшение кровотечения компрессами из льда.
- Снижение отёчности с помощью антибиотиков.
- Пункции для устранения гематом.
Препараты
- «Амидопирин», «Анальгин», «Кетан», «Ибупрофен», «Диклофенак», анальгетики наркотической группы («Морфин», «Бупренорфин», «Промедол») – для облегчения головной боли.
- «Метоклопрамид» («Церукал») – при тошноте и рвоте.
- «Маннитол» – при отёчности мозговой ткани.
- «Гепарин», «Пентоксифиллин» – для улучшения состояния сосудистой системы, нормализации микроциркуляции.
- «Верапамил», «Дилтиазем» – как блокаторы кальциевых каналов.
- Для нормализации артериального давления – «Эуфиллин», «Дибазол», «Папаверин».
- С целью предупреждения увеличения гематом – «Этамзилат».
- Для снижения проницаемости мозговых сосудов – «Гидрокортизол», «Преднизолон».
- При сильной возбудимости пациента назначают нейролептики и транквилизаторы.
- Для восстановления организма – ноотропные препараты, поливитамины, витамины группы В.
Хирургическая операция
Хирургия обоснована при отёчности мозга, нарушениях сознания, наличии очаговых симптомов и безуспешном консервативном лечении. Оперативное вмешательство подразумевает трепанацию черепа или пункционно-аспирационный метод, при котором удаление гематомы происходит с минимальной травматизацией – при единственном проколе. В последнем случае повышается вероятность неблагоприятных последствий. Терапия ведётся исходя из степени повреждений, локализации и типа гематомы.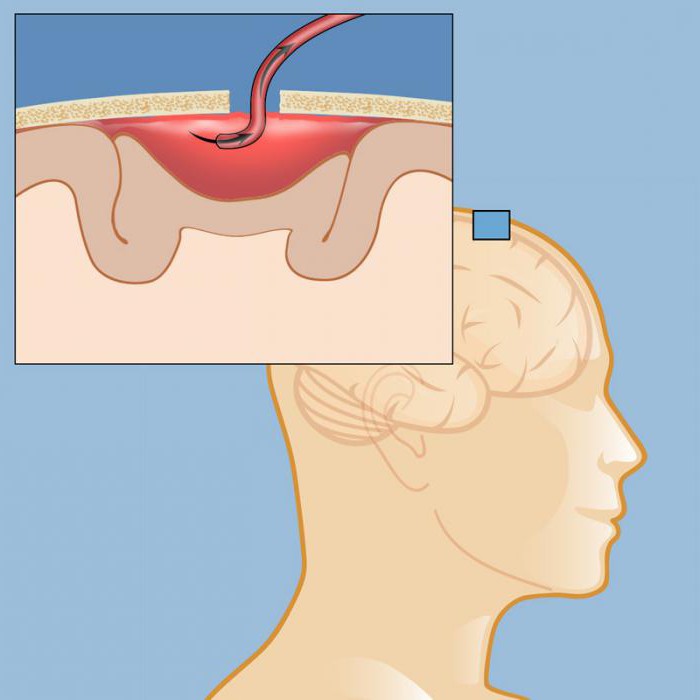 Этапы хирургического вмешательства:
Этапы хирургического вмешательства:
- вскрытие черепа, удаление кровяных масс;
- обследование мозга на имеющиеся повреждения;
- при обнаружении кровотечений и гематом производится обследование целостности сосудов;
- в случае непрекращающегося кровотечения сосуды ушиваются;
- эндоскопия (извлечение скоплений крови эндоскопом через отверстие в черепной кости) – при подострой и хронической формах;
- производится контроль АД и ВД;
- снятие отёчности мозга диуретиками и ноотропами.
Рецидивы внутричерепных гематом
В результате удаления первичной гематомы возможно повторное скопление крови. Причины этого – невыявленное кровотечение при первом оперировании, ненадёжность гемостаза с возникновением вторичной геморрагии. Локализация рецидива субдуральной гематомы – теменно-височные участки, а эпидуральной – лобно-височно-базальные. Рецидив субдурального кровоизлияния возможен из-за разрыва вен, примыкающих к сагиттальному синусу, а рецидив эпидуральной гематомы формируется после удаления подострых, острых внутричерепных и хронических гематом.
Повторная хирургическая операция
Действия при реоперировании:
- снятие швов;
- подъём кожного лоскута;
- вымывание кровяных сгустков;
- удаление уплотнений с твёрдой оболочки;
- уделяется внимание тщательному гемостазу при электрокоагуляции и тампонаде перекисью водорода (3 %);
- если отёк мозга не наблюдается, костный лоскут не удаляют, твёрдую оболочку подшивают к надкостнице;
- обеспечивают дренаж раны.
В случае рецидива субдуральной гематомы вероятен объёмный отёк мозга. Если при первом оперировании костный лоскут был оставлен, его удаляют, аспирируют гематому, сгустки крови вымывают физраствором. Задача заключается в выявлении источника кровотечения и обеспечении качественного гемостаза. Если мозг в большой степени набухает, процесс усложняется. Применяется многократная тампонада с перекисью до достижения окончательной остановки кровотечения. В завершение производится дренаж раны.
Предупреждение гематомы
Избежать послеоперационных гематом можно при следующих условиях:
- качественный гемостаз на каждом этапе операции;
- хирург должен прижечь повреждённые сосуды до наложения швов;
- осмотр на наличие кровотечений;
- завершение оперирования и работа с раной должны производиться при норме артериального давления;
- применение микрохирургической техники, особенно при удалении гематом и гемостазе;
- обеспечение условий для самостоятельного выхода гематом с помощью фрезевого отверстия и системы дренажа;
- подшивание твёрдой оболочки мозга к надкостнице по краям раны с целью исключения её отслойки при неокончательно расправившемся мозге;
- тщательный дренаж надоболочного пространства с сохранением возможности его очищения после первых часов операции;
- исключение бесконтрольной дегидратации, коллапса и кровотечения;
- со стороны пациента подготовка сводится к прекращению приёма лекарств, отрицательно воздействующих на свёртываемость крови, – за 14 дней до операции;
- абсолютный покой после операции (незначительная нагрузка способна спровоцировать кровотечение и гематому).
Прогноз
Прогноз благоприятный при своевременной диагностике послеоперационной эпидуральной гематомы, удаленной до возникновения симптомов смещения и ущемления ствола. Усугубляется прогноз при первичном оперировании в фазе острой клинической декомпенсации. При ПЭГ летальный исход составляет менее 5 %. При рецидиве внутричерепной гематомы вероятность смертельного прогноза возрастает. 40 % случаев рецидивов послеоперационных гематом завершаются летальным исходом.
Повторное хирургическое вмешательство обуславливает удлинение стационарного срока лечения. При рецидиве внутричерепной гематомы краниопластика переносится на год вперёд. Возрастает интервал временной нетрудоспособности и степень инвалидности.
Последствия гематомы
При отсутствии лечения гематомы головного мозга после операции последствия бывают тяжёлые, в половине случаев все оканчивается смертельным исходом. Наибольшую опасность представляют дислокационный синдром и повреждение ствола мозга, инфекционный процесс, рецидив.
Возможные последствия гематомы:
- астения;
- нарушение координации движений;
- нарушение двигательной активности, онемение, паралич;
- посттравматические судороги;
- хроническое чувство усталости;
- нарушение функции глотания;
- недержание мочи;
- неконтролируемая дефекация;
- зависимость самочувствия от погодных условий;
- депрессия;
- нарушение сна;
- снижение мозговой активности;
- посттравматическое слабоумие;
- серьезные когнитивные расстройства;
- проблемы с восприятием (неспособность анализировать видимое);
- нарушение речевой функции;
- повышенная раздражительность;
- невроз, психозы, перепады настроения – от агрессии до плача.
Гематома у новорождённого
Гематома у новорожденных имеет благоприятный и неблагоприятный прогноз. В последнем случае не исключены психические расстройства, замедление умственного развития, гидроцефалия, проблемы с координацией движений и церебральный паралич, двигательная активность долгое время не наблюдается, возможны эпилептиформные судороги.
Признаки детской гематомы включают анемию, беспокойство, напряжённость и набухание большого родничка, заметны изменения в голосе ребёнка, учащается срыгивание, возможны периоды возбуждения и судороги. У новорождённых симптомы могут ограничиться лишь анемией с высоким внутричерепным давлением. В тяжёлом случае гематомы необходимо поэтапное пункционное вмешательство, краниотомия. В процессе лечения руководствуются самочувствием ребёнка и тяжестью заболевания.
Причины гематомы у младенцев:
- родовая травма;
- кислородное голодание;
- нарушение свёртываемости крови.
Послеоперационное наблюдение
После нейрохирургического вмешательства пациентам требуются продолжительное наблюдение специалистов и терапия, направленная на психологическую и трудовую реабилитацию. В качестве последствия гематомы головного мозга после операции у больных с эпилепсией, гидроцефалией, различными психоорганическими синдромами происходит развитие атрофических, рубцово-спаечных, воспалительных процессов, наблюдается иммунная несостоятельность. Возможно восстановление нарушенных церебральных функций.  Показана противосудорожная терапия с электроэнцефалографией. Против эпилептических состояний назначают комплексное лечение с фенобарбиталом на год и дольше. Все зависит от индивидуальных данных. Применяют барбитураты, транквилизаторы, ноотропные, противосудорожные и седативные средства. Для положительной динамики умственной активности назначают вазоактивные препараты: «Теоникол», «Кавинтон», «Стугерон», «Сермион»; ноотропные: «Аминалон», «Пирацетам», «Энцефабол» курсом от двух и более лет.
Показана противосудорожная терапия с электроэнцефалографией. Против эпилептических состояний назначают комплексное лечение с фенобарбиталом на год и дольше. Все зависит от индивидуальных данных. Применяют барбитураты, транквилизаторы, ноотропные, противосудорожные и седативные средства. Для положительной динамики умственной активности назначают вазоактивные препараты: «Теоникол», «Кавинтон», «Стугерон», «Сермион»; ноотропные: «Аминалон», «Пирацетам», «Энцефабол» курсом от двух и более лет.
В условиях стационара проводят терапию общемозговых синдромов – внутричерепной гипотензии и гипертензии, вестибулярного, цефальгического, астенического, гипоталамического, а также очаговых – пирамидного, мозжечкового, подкоркового. В случае нарушений психики предусматривается наблюдение психиатра.
Источник
Показания к трепанации черепа при черепно-мозговой травме. Операции
Пациентам с открытыми (сложными) вдавленными переломами черепа необходимо оперативное вмешательство для декомпрессии мозга и предотвращения инфекции, если присутствуют клинические или рентгенологические признаки проникновения через твердую мозговую оболочку, вдавления кости более чем на 1 см, вовлечения лобной пазухи, выраженной косметической деформации, раневой инфекции, пневмоцефалии или значительного загрязнения раны.
Консервативное лечение подходит только для пациентов, не имеющих этих признаков.
Методом выбора при хирургическом вмешательстве является «поднятие перелома» и хирургическая обработка черепа, скальпа и мозга с последующим закрытием твердой мозговой оболочки. Замещение кости во время операции допустимо, хотя при замене костных фрагментов в условиях открытого перелома нужно учитывать риск инфекции. Однако такое замещение может быть безопасным, если сочетается с тщательным промыванием и хирургической обработкой.
Антибиотикотерапию можно начать у всех пациентов с открытыми (сложными) вдавленными переломами. Для снижения риска инфекции рекомендуется ранняя операция.
Закрытые (простые) вдавленные переломы черепа, имеющие глубину меньше, чем толщина черепной кости, можно лечить консервативно.
У детей, вдавленные переломы или большие вдавления на выпуклости черепа, по типу вмятин на шариках для настольного тенниса, иногда требуют поднятия, если вдавление глубже, чем толщина черепной кости. Эти переломы можно поднять путем простого сверления трепанационного отверстия в прилежащей кости, осторожного подведения прочного инструмента под перелом и выведения фрагмента кнаружи рычажным движением.
Переломы основания черепа, вовлекающие лобные пазухи или решетчатые пазухи, наиболее сложны для лечения и часто требуют совместных усилий отоларинголога, пластического и челюстно-лицевого хирурга.
Принятие оперативного решения при переломах лобной пазухи может быть трудным. Некоторые авторы выступают за хирургическую ревизию во всех случаях перелома задней стенки пазухи. Другие рекомендуют операцию, только если перелом имеет смещение, тогда как прочие используют в качестве критерия для хирургического вмешательства признаки разрыва твердой мозговой оболочки. Однако задачи такой операции те же, что и при всех вдавленных переломах, с дополнительной целью восстановления целостности пазухи, профилактики мукоцеле пазухи и пломбировки или реконструкции дна лобной ямки.
Операции при проникающих повреждениях головы
Задачи хирургического лечения у пострадавших с проникающим повреждением головы состоят в устранении эффекта массы, остановке кровотечения, борьбе с инфекцией, предотвращении течи СМЖ и закрытии черепа. Агрессивное удаление всех фрагментов кости и ранящего снаряда, хотя и рекомендовалось в прошлом, уже не входит в план операции.
Оставшиеся фрагменты кости и ранящего снаряда не оказывают большого влияния на частоту инфекции после проникающего повреждения головы, в отличие от ликвореи. Герметичное закрытие твердой мозговой оболочки является основой хирургического вмешательства по поводу проникающего повреждения головы. Образующиеся вследствие ППО разрывы скальпа часто сложны. Разрезы скальпа для операций по поводу проникающего повреждения головы должны планироваться с учетом возможности комплексной реконструкции скальпа при завершении.
Операции при повреждении сосудов мозга
При признаках артериального кровотечения изо рта, носа, ушей или ран, нарастающих гематомах в области шеи, аускультативном шуме у пациентов до 50 лет или же при несоответствующей латерализации неврологической симптоматики, не объясняемой при КТ, необходима ревизия сонных артерий в соответствии с диагностическими данными. Помимо этого у пациентов с травмой, поступающих с признаками инфаркта мозга, в диагностике нужно учитывать возможность повреждения сонной, а также позвоночной артерии, хотя, как и ушиб, инфаркт не виден на КТ на протяжении 12-24 часов после его наступления.
Пациентам с подозрением на скрытое повреждение сонной артерии необходима экстренная ангиография, если они стабильны в других отношениях. Координация соответствующего лечения сосудистых и внутричерепных повреждений требует хорошо согласованного мультидисциплинарного подхода.
Экстренные трепанационные отверстия при черепно-мозговой травме
При поступлении пациента с четко указывающими на быстрое расширение внутричерепной гематомы симптомами (доказанная внезапная потеря сознания, быстро расширяющийся зрачок) возможно лучше начать непосредственно с операции или даже с наложения трепанационных отверстий в отделении неотложной помощи. Проблемы связанные с экстренными трепанационными отверстиями касаются локализации очага и эффективности эвакуации. При локализации очага с помощью КТ можно определить точное положение отверстий.
Без такой локализации можно потратить много времени на наложение множества поисковых отверстий. Кроме того, студенистые свежие сгустки, удаляемые через трепанационные отверстия, могут представлять собой только часть объема. В большинстве случаев декомпрессия не произойдет, пока не будет выполнена полная краниотомия. Лучшим вариантом помощи является быстрая транспортировка в подразделение, в котором можно будет выполнить полную краниотомию. Экстренные трепанационные отверстия оставляют в качестве резерва для случаев, когда выживание при транспортировке исключается.
– Также рекомендуем “Неврологическое лечение при черепно-мозговой травме. Коррекция внутричерепного давления (ВЧД)”
Оглавление темы “Черепно-мозговая травма”:
- Черепно-мозговые травмы (ЧМТ). Эпидемиология, этиология
- Внутричерепные гематомы и ушибы после травмы. Частота, причины
- Вторичное повреждение мозга при черепно-мозговой травме. Механизмы
- Диффузные поражения головного мозга. Диффузное аксональное повреждение
- Тактика при черепно-мозговой травме у пациента. Прогноз
- Неотложные обследования при черепно-мозговой травме. Показания к КТ
- Хирургическое лечение внутричерепных гематом, ушибов. Показания
- Показания к трепанации черепа при черепно-мозговой травме. Операции
- Неврологическое лечение при черепно-мозговой травме. Коррекция внутричерепного давления (ВЧД)
- Альбумин при черепно-мозговой травме. Показания, эффективность
Источник
