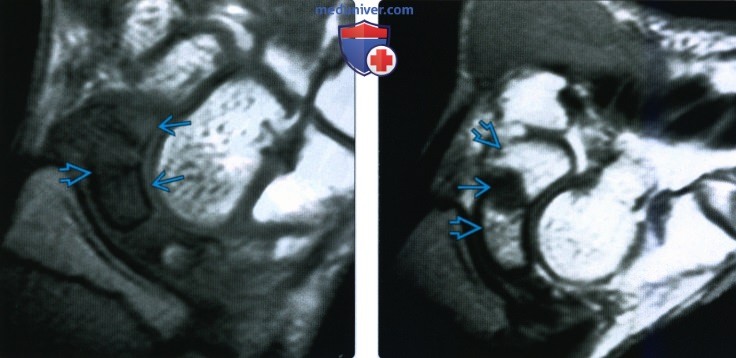
Оптимальная проекция для выявления перелома ладьевидной кости запястья

 25.12.2019
25.12.2019
Атлас укладок при рентгенологических исследованиях (Кишковский А.Н.) – Глава 5 Часть 5
УКЛАДКИ ДЛЯ РЕНТГЕНОГРАФИИ КИСТИ СНИМКИ ЗАПЯСТЬЯ
Назначение исследования.
Укладки больного для выполнения снимков. Предложен ряд укладок как для рентгенографии запястья в целом, так и для изучения отдельных костей. К типичным укладкам относят рентгенографию запястья в прямой, боковой проекции, косой ульнарной и косой радиальной проекциях; к специальным — укладки для рентгенографии ладьевидной, трехгранной, гороховидной кости и канала запястья. При съемке можно использовать либо кассеты размером 13Х 18 см для каждого снимка, либо кассеты большего размера (18X24 или 24X30 см), перекрывая поочередно неэкспонируемые участки листами просвинцованной резины.
Снимок запястья в прямой проекции может быть выполнен как при ладонном, так и при тыльном прилежании кисти к кассете. Больной сидит боком к столу. Рука согнута в локтевом суставе, лежит на столе.
Кисть в положении пронации или супинации укладывают на горизонтально расположенную кассету.
Пучок рентгеновского излучения направляют перпендикулярно к кассете на середину запястья (рис. 349).
На рентгенограмме хорошо дифференцируются все кости запястья, за исключением гороховидной, которая проекционно наслаивается на трехгранную кость. В проксимальном ряду запястья определяются ладьевидная, полулунная и трехгранная кости, в дистальном ряду — кость-трапеция, трапециевидная, головчатая и крючковатая кости. Между этими двумя рядами костей выявляется щель межзапястного сустава. Между дистальным рядом костей запястья и основаниями пястных костей прослеживаются запястно-пястные суставы (рис. 350)..png)
Снимок запястья в боковой проекции — выполняется при том же положении больного и кассеты. Кисть укладывают на кассету медиальным (ульнарным) краем строго боком. I палец отводят вперед.
Пучок рентгеновского излучения центрируют на ладьевидную кость (рис.351).
На рентгенограмме запястья в боковой проекции кости запястья проекционно наслаиваются друг на друга. Однако можно проследить контуры костей, зная их анатомическое расположение (рис. 352)..png)
Снимок запястья в косой тыльной ( ульнарной ) проекции . Исследуемая конечность прилежит к кассете ульнарным краем.
Тыльная поверхность кисти образует с плоскостью кассеты угол в 45°.
Пучок рентгеновского излучения направляют на локтевое возвышение запястья (рис. 353).
На рентгенограмме наиболее четко выявляются гороховидная, трехгранная кость и крючок крючковатой кости, а также основание и тело I пястной кости. При необходимости получить неискаженное изображение V пястной кости применяют именно эту укладку, но пучок рентгеновского
излучения центрируют дистальнее на проекцию тела V пястной кости (рис. 354)..png)
Снимок в косой лодоной( ульнарной ) проекции. Кисть прилежит к кассете ульнарным краем, отклонена кпереди; ладонная ее поверхность образует с поверхностью кассеты угол в 45°.
Пучок рентгеновского излучения направлен на проекцию межзапястного сустава (рис. 355).
На рентгенограмме хорошо прослеживаются кость-трапеция, ладьевидная и трапециевидная кости (рис. 356)..png)
Специальные укладки для выявления отдельных костей запястья.
Для выявления ладьевидной кости применяют два варианта укладок:
1) кисть лежит ладонью на кассете, отведена в локтевую сторону Пальцы выпрямлены или согнуты. Пучок рентгеновского излучения направлен на проекцию ладьевидной кости (рис. 357, 358); 2) кисть примыкает ульнарным краем к кассете, находится в положении максимального тыльного сгибания. .png)
Пальцы согнуты в кулак. Пучок рентгеновского излучения направлен на проекцию ладьевидной кости (рис. 359, 360)..png)
Для выявления гороховидной кости. Кисть прилежит к кассете ульнарным краем, отклонена кзади так, что тыльная ее поверхность образует с плоскостью кассеты угол в 60°. Пучок рентгеновского излучения центрируют на проекцию гороховидной кости (рис.361, 362)..png)
Для выявления трехгранной кости. Кисть прилежит к кассете ульнарным краем, наклонена вперед так, что ладонная ее поверхность образует с плоскостью кассеты угол в 60° и согнута в лучезапястном суставе под углом 45°. Пучок рентгеновского излучения направляют на проекцию трехгранной кости (рис. 363, 364)..png)
Снимок передней поверхности костей запястья (канала запястья) осуществляют следующим образом: предплечье передней поверхностью прилежит к поверхности стола. Область лучезапястного сустава соответствует средней линии кассеты. Кисть максимально отогнута кзади так, что плоскость ладони находится под углом 90° к плоскости кассеты. Пучок рентгеновского излучения направляют под углом 45° к плоскости ладони, центрируя на проекцию межзапястного сустава (рис. 365, 366).
.png)
СНИМКИ КИСТИ В ПРЯМОЙ ЛАДОННОЙ ПРОЕКЦИИ
Назначение снимка — изучение скелета кисти в целом, включая запястье, пястье и фаланги.
Укладка больного для выполнения снимка. Больной сидит боком к краю стола. Рука отведена, согнута в локтевом суставе; кисть находится в положении пронации. Пальцы выпрямлены и сомкнуты.
Кассета размером 18Х 24 см расположена в плоскости стола. Ладонь плотно прилежит к кассете.
Средней поперечной линии кассеты соответствует проекция головок пястных костей.
Пучок рентгеновского излучения направлен отвесно на головку III пястной кости (рис. 367).
Информативность снимка. На снимке выявляются дистальные метаэпифизы костей предплечья, рентгеновская суставная щель лучезапястного сустава, запястье, пястные кости и фаланги. Хорошо видны рентгеновские суставные щели мелких суставов кисти.
При правильно подобранных физико-технических параметрах съемки четко видна губчатая структура костей запястья, концов пястных костей и фаланг. В телах коротких трубчатых костей определяются мозговые полости и корковое вещество (рис. 368).
.png)
СНИМОК КИСТИ В БОКОВОЙ ПРОЕКЦИИ
Назначение снимка. Снимок кисти в боковой проекции сравнительно мало информативен, так как II—V пястные кости и фаланги II—V пальцев проекционно наслаиваются друг на друга; изолированно видны лишь I пястная кость и фаланги I пальца. Поэтому в практической работе боковой снимок кисти часто заменяют снимком кисти в косой проекции.
Укладка больного для выполнения снимка. Кисть прилежит к кассете ульнарным краем. Пальцы выпрямлены и сомкнуты.
Плоскость ладони перпендикулярна плоскости кассеты. Пучок рентгеновского излучения направлен в проекции головок пястных костей в центр кассеты (рис. 369).
Информативность снимка. Снимок используют в травматологии как дополнительный снимок для определения смещения отломков пястных костей (рис. 370).
.png)
СНИМОК КИСТИ В КОСОЙ УЛЬНАРНОЙ ПРОЕКЦИИ
Назначение снимка. Снимок кисти в косой проекции значительно более информативен, чем снимок кисти в боковой проекции, и именно его чаще всего вместе со снимком в прямой проекции выполняют при исследовании кисти.
Укладка больного для выполнения снимка. Кисть прилежит к кассете ульнарным краем и отклонена вперед таким образом, что плоскость ладони образует с плоскостью стола угол в 45°. Пальцы слегка согнуты и веерообразно раздвинуты, концы пальцев прилежат к кассете. Пучок рентгеновского излучения направляют на проекцию головки 111 пястной кости (рис.371).
Информативность снимка. На снимке видны дистальные метаэпифизы костей предплечья, рентгеновская суставная щель лучезапястного сустава.
Из костей запястья лучше всего прослеживаются кость-трапеция, трапециевидная и ладьевидная кости. Пястные кости и фаланги отображены изолированно, доступны анализу их тыльная и ладонная поверхности. На снимке хорошо видны структура костей, рентгеновские суставные щели мелких суставов кисти (рис. 372).
.png)
СНИМКИ ПАЛЬЦЕВ КИСТИ
Назначение снимков. Снимки пальцев выполняют при травме и при воспалительных заболеваниях (костный панариций, артриты и др-).
Укладки при выполнении снимков. Снимки пальцев производят в прямой и боковой проекциях.
Укладки при рентгенографии I пальца и II —V пальцев имеют ряд отличий.
Снимок I пальцакисти в прямой тыльной проекции.
I палец прилежит к кассете тыльной поверхностью. Кисть и предплечье максимально ротированы кнутри. Для фиксации кисти в заданном положении больной удерживает ее здоровой рукой.
Используют кассету размером 13X1 8 см, перекрывая ее поперек листом просвинцованной резины.
Пучок рентгеновского излучения направляют отвесно на проекцию пястно-фалангового сустава (рис. 373).
На рентгенограмме видны фаланги и частично I пястная кость, их медиальные и латеральные поверхности, рентгеновские суставные щели пястно-фалангового и межфалангового суставов, бугристость дистальной фаланги (рис. 374).
Снимок I пальца в боковой проекции. I палец прилежит к кассете лучвым (наружным) краем. .png)
Остальные пальцы слегка согнуты, опираются концами на перекрытую листом просвинцованно резины уже проэкспонированную половину кассеты.
Пучок рентгеновского излучения направлен на проекцию пястно-фалангового сустава (рис. 375).
На рентгенограмме выявляются тыльная и ладонная поверхности фаланг и частично I пястной кости.
Видны наслаивающиеся друг на друга сесамовидные кости рядом с головкой I пястной кости (рис. 376). Снимки необходимо выполнять в двух взаимно перпендикулярных проекциях (рис. 377, а, б).
.png)
.png)
Снимки 11—V пальцев в прямой ладонной проекции .
Исследуемый палец укладывают ладонной поверхностью на неперекрытую половину кассеты размером 13X18 см. Пучок рентгеновского излучения направляют на проекцию проксимального межфалангового сустава (рис. 378).
На рентгенограмме видны фаланги и может быть частично видна I пястная кость, их медиальные и латеральные края, щели межфаланговых суставов (рис. 379)..png)
Снимки 11—V пальцев в боковой проекции. Исследуемый палец укладывают на свободную половину кассеты размером 13X18 см ульнарным или радиальным краем (как удобнее для данного пальца).
Остальные пальцы отгибают, для фиксации удерживают противоположной кистью.
Пучок рентгеновского излучения направляют отвесно на проекцию проксимального межфалангового сустава (рис. 380).
На рентгенограмме видны фаланги пальцев, их тыльная и ладонная поверхности, бугристость дистальной фаланги, рентгеновские суставные щели межфаланговых суставов (рис.381).
.png)
Теги: кисть
234567
Описание для анонса:
234567
Начало активности (дата): 25.12.2019 15:00:00
234567
Кем создан (ID): 989
234567
Ключевые слова:
гороховидная кость, кисть, прямая проекция, боковая проекция, ладонь, пальцы
12354567899
Источник
КОНЕЧНОСТИ
343
шего размера (18X24 или 24X30 см), перекрывая поочередно неэкспони-
руемые участки листами просвинцованной резины.
С н и м о к з а п я с т ь я в п р я м о й п р о е к ц и и может быть выполнен
как при ладонном, так и при тыльном прилежании кисти к кассете. Больной
сидит боком к столу. Рука согнута в локтевом суставе, лежит на столе.
Кисть в положении пронации или супинации укладывают на горизонтально
расположенную кассету. Пучок рентгеновского излучения направляют
перпендикулярно к кассете на середину запястья (рис. 349).
На рентгенограмме хорошо дифференцируются все кости запястья,
за исключением гороховидной, которая проекционно наслаивается на трех-
гранную кость. В проксимальном ряду запястья определяются ладьевидная,
полулунная и трехгранная кости, в дистальном ряду — кость-трапеция,
трапециевидная, головчатая и крючковатая кости. Между этими двумя
рядами костей выявляется щель межзапястного сустава. Между дистальным
рядом костей запястья и основаниями пястных костей прослеживаются
запястно-пястные суставы (рис. 350).
С н и м о к з а п я с т ь я в б о к о в о й п р о е к ц и и — выполняется при
том же положении больного и кассеты. Кисть укладывают на кассету
медиальным (ульнарным) краем строго боком. I палец отводят вперед.
Пучок рентгеновского излучения центрируют на ладьевидную кость
(рис.351).
На рентгенограмме запястья в боковой проекции кости запястья
проекционно наслаиваются друг на друга. Однако можно проследить
контуры костей, зная их анатомическое расположение (рис. 352).
С н и м о к з а п я с т ь я в к о с о й т ы л ь н о й ( у л ь н а р н о й ) п р о е к –
ц и и . Исследуемая конечность прилежит к кассете ульнарным краем. Тыль-
ная поверхность кисти образует с плоскостью кассеты угол в 45°. Пучок
рентгеновского излучения направляют на локтевое возвышение запястья
(рис. 353).
На рентгенограмме наиболее четко выявляются гороховидная, трех-
гранная кость и крючок крючковатой кости, а также основание и тело
I пястной кости. При необходимости получить неискаженное изображение
V пястной кости применяют именно эту укладку, но пучок рентгеновского
излучения центрируют
4
дистальнее на проекцию тела V пястной кости
(рис. 354).
С н и м о к з а п я с т ь я в к о с о й л а д о н н о й ( у л ь н а р н о й ) п р о –
е к ц и и . Кисть прилежит к кассете ульнарным краем, отклонена кпереди;
ладонная ее поверхность образует с поверхностью кассеты угол в 45°.
Пучок рентгеновского излучения направлен на проекцию межзапястного
сустава (рис. 355).
На рентгенограмме хорошо прослеживаются кость-трапеция, ладьевид-
ная и трапециевидная кости (рис. 356).
• Специальные укладки для выявления отдельных костей запястья.
Д л я в ы я в л е н и я л а д ь е в и д н о й к о с т и применяют два варианта
укладок: 1) кисть лежит ладонью на кассете, отведена в локтевую сторону.
Пальцы выпрямлены или согнуты. Пучок рентгеновского излучения направ-
лен на проекцию ладьевидной кости (рис. 357, 358); 2) кисть примыкает
ульнарным краем к кассете, находится в положении максимального тыль-
ного сгибания. Пальцы согнуты в кулак. Пучок рентгеновского излучения
направлен на проекцию ладьевидной кости (рис. 359, 360).
Д л я в ы я в л е н и я г о р о х о в и д н о й к о с т и . Кисть прилежит к кас-
сете ульнарным краем, отклонена кзади так, что тыльная ее поверхность

Рис. 349. Укладка для рентге-
нографии запястья в прямой
ладонной проекции.
Рис. 350, Схема с рентгено-
граммы запястья в прямой
ладонной проекции.
t— ладьевидная кость; 2— по-
лулуннвя кость; 3— трехгранная
кость; 4— гороховидная кость;
5— кость-трапеция; 6— трапе-
циевидная кость; 7— головча-
тая кость; 8— крючкоаидная
кость; 9— ! пястная кость;
10—V пястная кость.
образует с плоскостью кассеты угол в 60°. Пучок рентгеновского излучения
центрируют на проекцию гороховидной кости (рис.361, 362).
Д л я в ы я в л е н и я т р е х г р а н н о й к о с т и . Кисть прилежит к кассе-
те ульнарным краем, наклонена вперед так, что ладонная ее поверхность
Источник
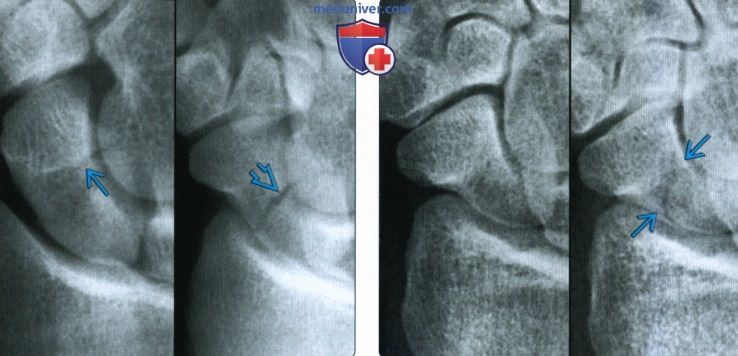
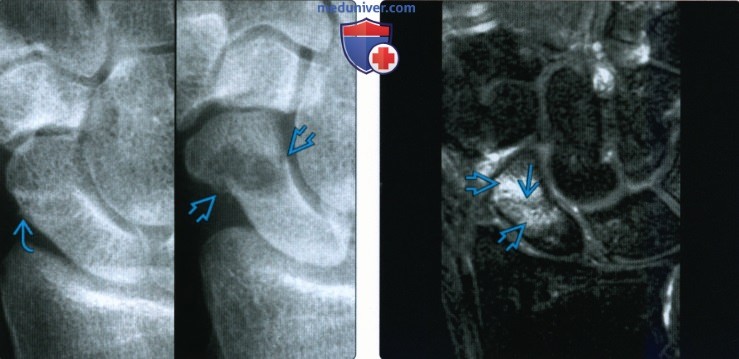
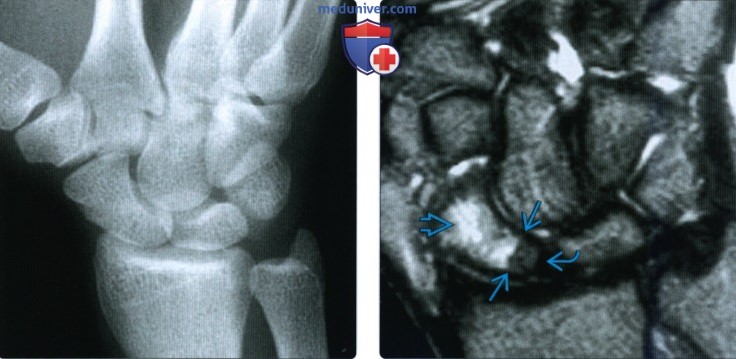
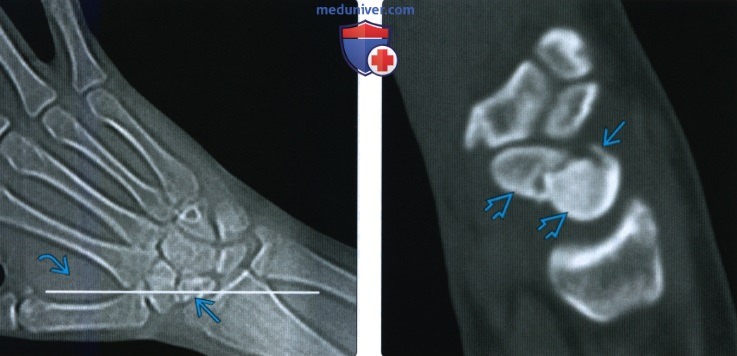
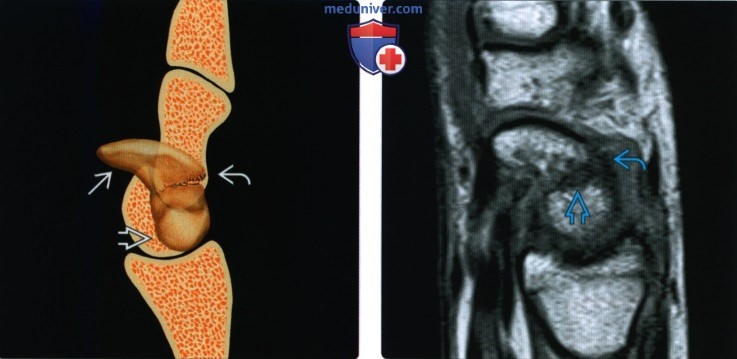
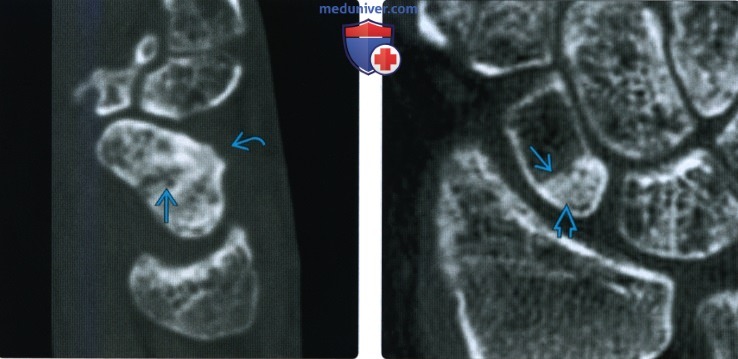
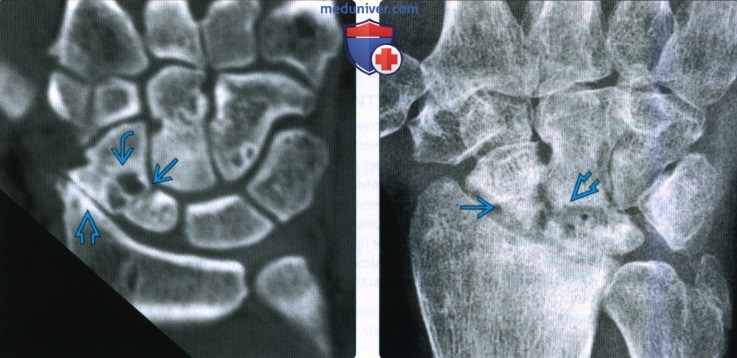
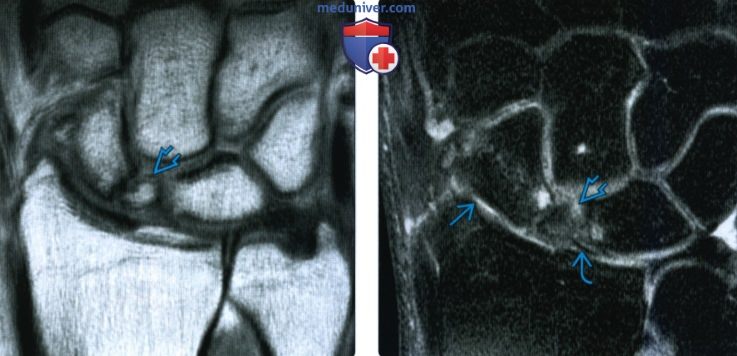
Рентгенограмма, КТ, МРТ при переломе ладьевидной костиа) Синоним: б) Визуализация: 1. Общая характеристика:
2. Рентгенография при переломе ладьевидной кости: 3. КТ при переломе ладьевидной кости: 4. МРТ при переломе ладьевидной кости: 5. Остеосцинтиграфия: 6. Рекомендации по визуализации:
г) Патология: 1. Общая характеристика: 2. Стадирование, градации и классификация перелома ладьевидной кости: • Руссе (1960): на основании механизма повреждения: • Герберт (1990): на основании стабильности перелома:
д) Клинические особенности: 1. Проявления: 2. Демография: 3. Течение и прогноз: • Срастание: • Замедленное срастание: • Несрастание: • Неправильное срастание: • Остеонекроз: • Клинические осложнения: • Сопутствующая патология: 3. Лечение: е) Диагностическая памятка: 1. Следует учесть: 2. Советы по интерпретации изображений: ж) Список использованной литературы: – Также рекомендуем “Послеоперационная оценка перелома ладьевидной кости” Редактор: Искандер Милевски. Дата публикации: 16.10.2020 |
Источник