Ортез при переломе головки лучевой кости

Переломы головки лучевой кости встречаются во всех возрастных группах, они, как правило, происходят у взрослых (85% от 20 до 60 лет) и чаще у женщин и составляют 1/3 всех переломов в локтевом суставе.
Анатомия перелома головки лучевой кости
Как же устроен локтевой сустав. Лучевая кость в нем сочленяется с плечевой и проксимальным отделом локтевой кости. Этот сустав позволяют сгибать и разгибать предплечье, а так же пронацию (разворот ладони вниз) и супинацию (разворот ладони вверх) предплечья.
Головка лучевой кости покрыта суставным хрящем. Что обеспечивает скольжение суставной поверхности в двух плоскостях, что крайне важно для локтевого сустава. Таким образом, суставные переломы с посттравматическим артрозом могут привести к механическому препятствию для движений.
Так же головка является важным стабилизатором локотевого сустава.
Перелом головки лучевой кости, помимо резкой боли, характеризуется:
- значительным снижением подвижности локтевого сустава, в том числе пассивных и ротационных движений,
- гемартрозом,
- деформациями наружной поверхности, локтевого сустава.
При подозрении на перелом головки лучевой кости локтевого сустава, необходимо исключать возможность переломовывиха головки лучевой кости, сопровождающегося нарушением межкостной мембраны. Поэтому при подозрении на перелом, должны быть подвергнуты обследованию и смежные суставы.
Большинство переломов головки лучевой носят изолированный характер, но иногда сопровождаются следующими повреждениями:
- перелом венечного отростка локтевой кости
- разрыв коллатеральной связки локтевого сустава
- разрыв межкостной мембраны
- Переломо-вывих Голиацци
Такая травма, сопровождающаяся также переломом головки плечевой кости, может протекать с повреждением медиальных боковых связок и переломом локтевых костей с их укорочением.
Причины и механизм перелома головки лучевой кости
Как правило перелом, происходит в результате непрямой травмы, а в результате падения на вытянутую руку с минимальным или умеренным сгибанием в локтевом суставе при пронации предплечья. Основная осевая нагрузка в таком случает идет на луче-плечевоое сочленение. При травме возникает столкновение головки лучевой и блока плечевой кости. Прямой удар в область головки лучевой кости очень редко может вызвать её перелом.
Симптомы переломов головки лучевой кости
При данной травме наблюдается:
- острая болезненность, локализующаяся в области локтевого сустава,
- отек области локтевого сустава,
- ограничение сгибания и/или разгибания предплечья,
- острые боли при осевом давлении на руку.
Диагностика переломов лучевой кости
Диагностика травмы локтевого сустава начинается с опроса пациента. Врач должен выяснить каков был механизм травмы. Оценить есть ли видымые деформации, отек, крепитация ксотных отломков (хруст), подкожное кровоизлияние (если перелому 2 и более дня), т.е. сиптомы характерные для перелома.
Практически во всех случаях повреждения локтевого сустава выполняется рентгенография. Как правило, в прямой и боковой проекциях, хотя в косой проекции головка лучевой кости очень хорошо визуализируется. Если травма была незначительная и на рентгенограммах мы видим нормальное расположение головки лучевой кости, то диагноз перелома ставится под сомнение.
Переломы головки лучевой кости часто могут быть без смещения и поэтому их легко пропустить на простых рентгенограммах. Даже если перелом не видно на рентген снимке, это не значит что его нет. Через 7 дней необходимо выполнить контрольные рентгенограммы, для исключения перелома. Именно за это время происходит резорбция места перелома и его можно отчетливо увидеть на снимках.
Внутрисуставные переломы обязательно попровождаются кровоизлиянием в сустав, что можно определить на УЗИ.
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) используются в диагностике сложных переломов головки лучевой кости, а также для предоперационного и послеоперационного ведения.
Классификация переломов головки лучевой кости
Исторически сложилось так, что переломы головки лучевой кости были разграничены в соответствии с классификацией Mason, в которой выделяют три типа повреждения:
1. Краевой перелом(без смещения и движения отломков).
2. Краевой перелом(со смещением и движением отломков).
3. Многооскольчатый (при котором в процессе участвует вся головка лучевых костей).
(Четвертый тип был добавлен, чтобы обозначить перелом головки с вывихом.)
4. Перелом, сопровождающийся вывихом костей предплечья.
Так же выделяют перелом Эссекс-Лопрести (Essex-Lopresti),описанный в 1951 г. Он характеризуется многооскольчатым переломом головки лучевой кости, разрывом дистального лучелоктевого сочленения и вывихом головки локтевой кости в направлении запястья.
И так называемую страшную триаду локтя (вывих костей предплечья, перелом венечного отростка и перелом головки лучевой кости).
Как правило только перый тип переломов не требует хирургического вмешательства.
Лечение переломов головки лучевой кости
Основными задачами терапии при данной травме можно назвать:
- восстановление возможности ротационного движения,
- восстановление всего объема движения и предплечий и локтей,
- проведение профилактики возможности раннего возникновения артрозов локтевых суставов.
Тактика лечение основывается на степени смещения, размера фрагментов и наличия внутрисуставного компонента при переломах головки лучевой кости. И зависит от типа приведенной выше классификации.
Консервативно лечатся переломы головки локтя без смещений. Для данного вида лечения применяется иммобилизация при помощи гипса, пластиковой полимерной повязкой и жестким ортезом.
Иммобилизация проводится сроком не более 3-х недель в положении сгибания руки в локтевом суставе под углом 100-110 градусов и супинации (разворот ладони кверху) предплечья под углом 45 градусов!!! Локтевой сустав очень “капризен” в отношение длительности иммобилизации. Так по данным исследований и личного опыта, заверяю вас, что разработать локтевой сустав до полного объема движений после нахождения в гипсе более 3-х недель катастрофически сложно.
По истечении трех недель гипс или полимерный бинт срезают или заменяют шарнирным отрезом для начала разработки движений в локтевом суставе.
Хирургическое лечение переломов головки лучевой кости применяется, когда:
- наблюдается открытый перелом,
- консервативное лечение не дает результата,
- наблюдается сегментарный перелом,
- имеется сложный перелом,
- наблюдается перелом с отсутствием возможности проводить движения локтевым суставом в результате смещения,
- при повреждении Голеацци.
Фиксация отломков или эндопротезирование головки лучевой кости, как правило, осуществляется через задне-латеральный доступ (Кохера), между локтевым разгибателем запястья и локтевой мышцей. В положении пронации предплечья с отведением и защитой лучевого нерва во время операции.
При данном виде лечения используются:
- эндопротезирование,
- накостный остеосинтез,
- резекция головки лучевых костей,
- установка спиц Киршнера.
Удаление головки лучевой кости происходит при тяжелых переломах с наличием множества осколков и отломков. При этом у пациентов отмечается вальгусная нестабильность и боль. Тем не менее, данный метод широко используется в России, ввиду отсутсвия опыта эндопротезирования головки лучевой кости у хирургов или чаще ввиду отсутсвия эндопротеза в медицинском учреждении. Не многие пациенты имеют финансовую возможность приобрести протез за свой счет.
Реабилитация после перелома
Сразу после уменьшения болей в области перелома, врачами разрешаются умеренные движения в локтевом суставе. Спортсменам категорически запрещено проводить реабилитацию с использованием чрезмерных нагрузок при разработке сустава во избежание повторного травмирования. Только после консолидации перелома головки лучевой кости можно проводить мероприятия по разработке с умеренной нагрузкой.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
| Лечение переломов головки лучевой кости | Цена, руб |
|---|---|
| Остеосинтез переломов головки лучевой кости | от 38 000 |
| Проводниковая анестезия | от 3 000 |
| Перевязка, снятие швов | от 500 |
Источник
Перелом – это полное/частичное нарушение целостности кости в случаях, когда нагрузка превышает её прочность.
Под «переломом кисти» подразумевается перелом костей предплечья в их дистальном отделе, то есть в области лучезапястного сустава и костей кисти.
Один из основных видов лечения в таких случаях – иммобилизация места перелома. Наиболее современное и удобное – кистевой ортез.Это ортопедическое изделие для полной фиксации лучезапястного сустава в анатомически правильном положении и оказания небольшого компрессионного воздействия для ускорения заживления поврежденных тканей. Он применяется не только при переломах, но и при ушибах, растяжениях и прочих травмах.
Какие фиксаторы используются при переломах
Ортезы отличаются конструкцией, длиной и материалом. Самый главный критерий – степень фиксации (жесткость).
Ортезы при повреждениях лучезапястного сустава и кисти по жесткости делятся на мягкие, полужесткие и жесткие. У каждого свои свойства, функции и показания для ношения.
Мягкие
Как правило, в качестве материала используют эластичную ткань. Модель обеспечивает легкую степень фиксации (не ограничивая функций сустава).
Действует как аналог эластичного бинта, но его проще использовать.
Основные функции мягких ортезов на кисти:
- Профилактика заболеваний лучезапястного сустава и растяжений.
- Снятие нагрузки с кисти на последних этапах реабилитации после операций в этой области.
- Поддержка сустава при занятиях спортом, где есть чрезмерная нагрузка на кисть.
- Снятие напряжения с лучезапястного сустава (пианисты, строители и др.)
Полужесткие
Конструкция состоит из плотной эластичной ткани, фиксаторов (ремешки и липучки) и ребер жесткости (опционально).
Показания для ношения полужестких ортезов:
- Растяжение связок кисти.
- Профилактика и лечение воспалительных заболеваний лучезапястного сустава и кисти.
- Артрит, артроз.
- Нейропатия (чаще травматическая).
- Реабилитация после травмы, перелома или операции на кисти или лучезапястном суставе.
Жесткие
Основные компоненты конструкции – плотная ткань и жесткие фиксаторы. Альтернатива гипсу. Полностью блокирует движения в лучезапястном суставе.
- Жесткий ортез на кисть накладывается при:
- Переломах костей предплечья (дистальная часть) или кисти.
- Растяжение или разрыв связок.
- Тяжелое течение артрита, артроза.
- Ранний период реабилитации после операции на кисти.
По мере заживления тканей ремни жесткого ортеза можно расслаблять, постепенно восстанавливая подвижность кисти.
Правила наложения и ношения
Самому правильно подобрать модель пациенту невозможно. Это должен делать только врач-ортопед-травматолог, исходя из объема поврежденных тканей, сложности перелома и анатомических особенностей руки пациента.
Неправильно подобранный ортез может спровоцировать серьезные осложнения, включая частичную или полную утрату работоспособности лучезапястного сустава и/или кисти.
Эффективность ортеза и комфорт для пациента во многом зависит от материала изделия. Самые популярные:
- Нейлон. Отличается долговечностью.
- Эластин. Хороший согревающий эффект и воздухопроницаемость.
- Спандекс. Не пропускает воздух (кожа запотевает, появляются раздражения), полностью повторяет контуры кисти.
Ортезы ORDEKT изготавливаются из низкотемпературного термопластика. Это инновационная разработка, включающая в себя все плюсы вышеперечисленных материалов.
Показания для применения кистевых ортезов ORDEKT:
- Иммобилизация разной степени для снижения боли после повреждений связок и сухожилий,растяжений, переломах и операций на лучезапястном суставе, костях запястья и предплечья.
- Травматическая нейропатия периферических нервов (туннельный синдром и стилоидит).
- Поражение лучевого нерва.
- Ревматоидный артрит с поражением лучезапястного сустава.
- Профилактика сгибательных контрактур кисти.
Ортезы не рекомендуется снимать самостоятельно. Лучше доверить это дело врачу.
Ношение фиксаторов сопровождается рядом ограничений. Так, большинство моделей нельзя мочить (портится материал или фиксирующие элементы). Подобные минусы у термопластичных моделей отсутствуют. И в уходе они менее прихотливы.
Какой эффект дают термопластиковые фиксаторы при переломах кисти?
Основные действия термопластичных кистевых ортезов:
- Иммобилизация лучезапястного сустава и/или костей предплечья;
- Разгрузка сустава;
- Снятия болей (включая хронические боли при нейропатии, артрозе, ревматоидном артрите, остеопорозе и др.);
- Фиксация костей и связок в анатомически правильном положении;
- Ускорение сращения костей;
- Ускорение заживления мягких тканей.
При нагревании до 60-100 °С ортез ORDEKT размягчается и легко меняет свою форму. За несколько минут врач накладывает фиксатор на конечность, моделируя под анатомические особенности руки пациента. По мере спадения отека ортез можно снять, нагреть и заново зафиксировать на кисти. Подобная быстрая и простая коррекция удобна как врачам, так и пациентам.
Почему стоит выбрать изделия из низкотемпературного пластика?
Преимущества продукции ORDEKT:
- Яркое цветное оформление понравится детям
- Легкие и комфортные
- Простой уход за изделием
- Эргономичный и стильный дизайн
- Гипоаллергенный материал
- Время фиксации – менее 10 минут
- Можно моделировать ортез фрагментами
- Не виден на рентгенограмме
- Их можно мочить
- Доступная цена
Чтобы купить ортез кисти из низкотемпературного пластика в нашем магазине, оформите заказ онлайн или по телефону 8 800 500 8333.
Если у Вас остались вопросы, вы можете оставить их в виде сообщения на сайте (заполните форму обратной связи), обратиться к онлайн-консультанту или пообщаться с менеджером по телефону.
Статью проверил Страхов Максим Алексеевич – кандидат медицинских наук, доцент кафедры травматологии-ортопедии и военно-полевой хирургии ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, доцент кафедры травматологии и ортопедии ФГБУ ФНКЦ ФМБА России (г. Москва).
Источник
Перелом головки лучевой кости – это повреждение верхней части лучевой кости, расположенной в области локтевого сустава. Относится к внутрисуставным переломам. Проявляется отеком, ограничением функции и болями по наружной поверхности локтевого сустава. Боли усиливаются при попытке выполнить вращательные движения предплечьем. Для подтверждения диагноза используют рентгенографию, МРТ и КТ. В зависимости от особенностей перелома лечение может быть оперативным (фиксация с помощью металлоконструкции, эндопротезирование головки) или консервативным (иммобилизация гипсовой повязкой).
Общие сведения
Перелом головки лучевой кости относится к числу достаточно распространенных повреждений. Составляет примерно 20% от общего числа травм локтевого сустава, встречающихся в травматологии и ортопедии. В каждом втором случае сочетается с повреждением медиальной боковой связки и других мягкотканных структур локтевого сустава. В 10% случаев возникает одновременно с вывихом костей предплечья. Левая рука страдает чаще правой. Лечение осуществляют врачи-травматологи.
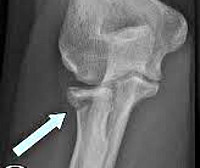
Перелом головки лучевой кости
Причины
Причиной перелома головки луча обычно становится бытовая или спортивная травма. У спортсменов такие переломы костей предплечья обычно образуется при падении на разогнутую и пронированную руку. При бытовой травме чаще страдают женщины пожилого и среднего возраста, у них перелом головки, как правило, возникает при падении на локоть. Иногда повреждения головки луча наблюдаются при высокоэнергетических травмах: автодорожных происшествиях, падениях с высоты, несчастных случаях на производстве и т. д. При подобных травмах возможны сочетания с переломами и вывихами других костей, ЧМТ, повреждением грудной клетки и тупой травмой живота.
Симптомы перелома
При переломе головки луча появляется резкая боль в локтевом суставе. При осмотре выявляется деформация сустава, отек, гемартроз и ограничение движений. Особенно резкое ограничение определяется при попытке совершения ротационных движений (вращения предплечьем). При сочетании перелома головки с вывихом предплечья деформация более грубая, движения в суставе отсутствуют, достаточно часто наблюдаются нарушения чувствительности и кровоснабжения в дистальных отделах.
Осложнения
Перелом головки луча, как и другие внутрисуставные повреждения, относится к категории сложных переломов лучевой кости, что обусловливает значительное количество возможных осложнений. В раннем послеоперационном периоде в 3% случаев наблюдаются инфекционные осложнения. В отдельных случаях, как при консервативном, так и при оперативном лечении возможно сохранение остаточной деформации, ноющие боли, развитие ишемической контрактуры Фолькмана, сосудистые или неврологические нарушения (обычно наблюдаются при открытых повреждениях).
Диагностика
Для уточнения диагноза используют рентгенографию локтевого сустава, выполняемую в двух стандартных и одной дополнительной (косой) проекции. Переломы без смещения зачастую тяжело распознаются из-за нечетко видимой линии излома, поэтому в сомнительных случаях назначают МРТ и КТ локтевого сустава. Кроме того, КТ применяют при определении тактики хирургического лечения многооскольчатых переломов со смещением отломков. Скелетная травма области локтевого сустава нередко сочетается со сдавлением или разрывом нервов и сосудов, поэтому у всех пациентов проверяют пульс на периферических артериях и исследуют чувствительность дистальных отделов конечности. При подозрении на повреждение сосудов и повреждение нервов назначают консультации сосудистого хирурга и нейрохирурга или невролога.
Лечение перелома головки луча
Лечение осуществляется в травматологическом отделении. Основными задачами являются устранение препятствия ротационным движениям, восстановление стабильности и движений в локтевом суставе, а также профилактика посттравматического артроза. Консервативную терапию применяют при изолированных переломах без смещения фрагментов или с минимальным смещением. На согнутую под углом 90 градусов руку накладывают гипс на 2-3 недели, в последующем гипс заменяют специальным ортезом, позволяющим совершать движения в суставе.
Показаниями к хирургическому вмешательству считаются открытые переломы, разрывы или сдавление нервов или сосудов, сегментарные переломы, неэффективность консервативной терапии, переломы со смещением 2 и более мм, а также сопутствующие повреждения дистального лучевого сочленения или боковой связки. Операция противопоказана при тяжелом состоянии больного и наличии серьезной соматической патологии. В зависимости от вида перелома используются различные металлоконструкции (винты, мостовидные пластины), выполняется резекция или эндопротезирование головки.
Винты используют при изолированных переломах головки и косых переломах шейки луча. Накостный остеосинтез с использованием Т-образной или мостовидной пластины выполняют при вколоченных и многооскольчатых переломах головки. При тяжелых многооскольчатых повреждениях осуществляют резекцию головки луча. Если при проведении открытого остеосинтеза не удается восстановить стабильность локтевого сустава, дополнительно проводят спицы Киршнера или монтируют шарнирные аппараты внешней фиксации. К числу показаний для эндопротезирования относятся нестабильные переломы со значительной деформацией области локтевого сустава и многооскольчатые переломы в сочетании с вывихом предплечья.
Все оперативные вмешательства выполняют под жгутом, под общим наркозом, с использованием двойного или переднего доступа. После установки металлоконструкции рану послойно ушивают и дренируют. Руку фиксируют при помощи съемной функциональной повязки. После уменьшения болей и исчезновения отека в области локтевого сустава пациентам назначают ЛФК. Повязку снимают через 6 недель. Нагрузку на руку ограничивают до полного сращения перелома.
Прогноз и профилактика
Достаточно часто исходом таких переломов становятся более или менее выраженные ограничения движений, в 50% случаев наблюдается ограничение разгибания. В 10-20% случаев возникает асептический некроз головки луча. После травмы возрастает вероятность развития посттравматического артроза, обусловленного как нарушением конгруэнтности суставных поверхностей, так и рубцовыми изменениями, возникшими вследствие травмы или оперативного вмешательства. Профилактика заключается в предупреждении бытовых и спортивных травм.
Источник
