Остеопороз при переломе пяточной кости
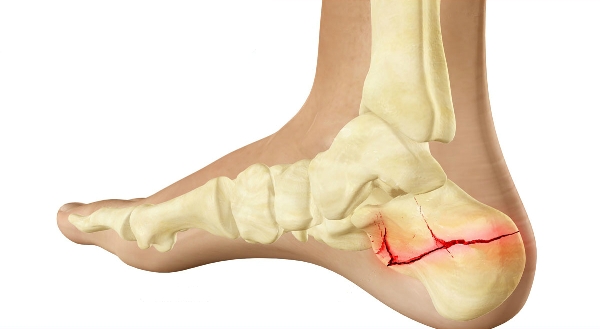
Перелом пяточной кости достаточно редкое повреждение и относиться к сложным травмам. Такая кость является одной из самых крепких и вследствие этого период восстановления продолжается долгое время. Такие переломы происходят:
- Вследствие падения с высоты на прямые ноги
- Удар в область пятки
- При большом давлении на пятку в результате производственной травмы и дорожно-транспортном происшествии

Разновидность травмы зависит от высоты падения и положения стопы во время удара.
Выделяют открытые и закрытые переломы.
- При открытом переломе наблюдается разрыв защитных тканей, сильное кровотечение и выход осколков пяточной кости наружу.
- При закрытом переломе пяточной кости без смещения не наблюдается разрыв кожных тканей, но при этом образуется гематома и боли в области травмы. Боли также могут отдавать эхом по всей ноге и в позвоночник.
Признаки
Перелом пятки сопровождается болевыми ощущениями при пальпации места травмы, сильно выраженные отек стопы, гематома, боль при нагрузке наступая на ногу. Можно наблюдать деформацию костей.
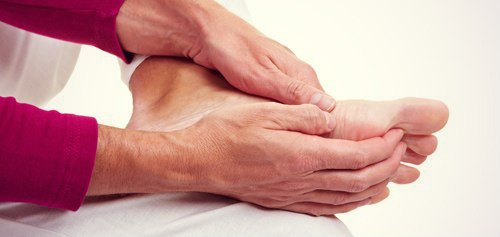
При таких симптомах стоит незамедлительно обратиться в пункт скорой помощи или больницу для дальнейшего обследования. В случае запоздалого лечения могут наблюдаться серьёзные осложнения как:
- Остеопороз
- Неправильное срастание кости
- Развитие посттравматического плоскостопия
- Потеря подвижности ноги
Диагностика
Лечение назначает специалист, опираясь на тип травмы и её тяжесть. Рекомендации составляются индивидуально для каждого пациента, в зависимости от типа травмы, возраста больного, общего состояния здоровья. Из-за сильной боли, симптомы перелома пятки можно спутать с повреждениями других конечностей. Для определения точного диагноза будет назначен рентген. Снимок делается в нескольких ракурсах для более детальной оценки ситуации. При чтении рентгенограммы основное внимание уделяется суставной части бугра кости. Большинство травматологов определяют степень тяжести травмы, опираясь на угол этого сустава. Компьютерная томография, после перелома пятки назначается в случае подозрения на повреждение близлежащих тканей и сухожилий.
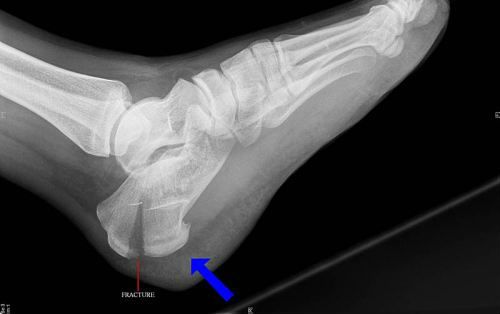
Перелом пяточной кости со смещением считается очень сложной травмой. В данной ситуации необходимо будет их вправление под местной анестезией. Врач вручную сделает репозицию и будет наложен гипс в виде циркулярной повязки до гипсового сустава.
Лечение
После установления точного диагноза и сбора всех анализов выбирается тип лечения. Переломы пяточной кости лечатся оперативно и консервативно
В настоящее время к методам консервативного лечения можно отнести:
- Закрытую репозиция отломков и последующее наложение фиксирующих конструкций
- Скелетное вытяжение
- Репозицию с помощью специальных аппаратов и спиц с упорными площадками
 Скелетное вытяжение применяется при переломе со смещением костных отломков. Суть этого метода лежит в вводе металлической спицы через пяточный бугор, затем через фронтальную плоскость и плюсневые кости. Следующим шагом является затягивание спиц с помощью скоб и последующей её фиксацией. Сроки иммобилизации составляют до 5 месяцев. После чего спица извлекается, и накладываются гипс или лангет. Такой способ требует особых навыков и опыта специалиста, чтобы не повредить связочный аппарат и избежать диастаза после осколочного перелома. Реабилитационный период обязывает пациента находиться в постельном режиме на протяжении 3 месяцев.
Скелетное вытяжение применяется при переломе со смещением костных отломков. Суть этого метода лежит в вводе металлической спицы через пяточный бугор, затем через фронтальную плоскость и плюсневые кости. Следующим шагом является затягивание спиц с помощью скоб и последующей её фиксацией. Сроки иммобилизации составляют до 5 месяцев. После чего спица извлекается, и накладываются гипс или лангет. Такой способ требует особых навыков и опыта специалиста, чтобы не повредить связочный аппарат и избежать диастаза после осколочного перелома. Реабилитационный период обязывает пациента находиться в постельном режиме на протяжении 3 месяцев.
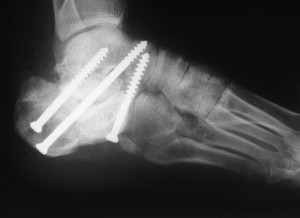 В качестве репозиции с помощью специальных аппаратов лучшие показатели у аппарата Илизарова и Волкова—Оганесяна. На коже прорисовываются отметки для введения спиц в голень. Затем, с помощью ассистента производится введение спиц так, чтобы они соответствовали заранее подготовленным отметкам. Спицы вводятся с помощью специализированных каналов на скобах и после фиксируются на противоположной стороне стопы. С помощью штуцерного устройства происходит натяжение спиц.
В качестве репозиции с помощью специальных аппаратов лучшие показатели у аппарата Илизарова и Волкова—Оганесяна. На коже прорисовываются отметки для введения спиц в голень. Затем, с помощью ассистента производится введение спиц так, чтобы они соответствовали заранее подготовленным отметкам. Спицы вводятся с помощью специализированных каналов на скобах и после фиксируются на противоположной стороне стопы. С помощью штуцерного устройства происходит натяжение спиц.
К распространённым методам оперативного вмешательства в медицине относятся:
- Открытая репозиция осколков хирургом без последующего фиксирования
- Открытая репозиция осколков, с последующей фиксацией металлическими конструкциями
Реабилитация
После снятия гипса необходимо соблюдать курс реабилитации. Он обеспечивает снятие отека и болевых ощущений, возвращение активности ноги. Общепринятыми методами в период заживления являются физиотерапия, лечебная физкультура и массаж. Не соблюдение предписаний врача могут негативно сказаться на дальнейшем выздоровлении. Возникает деформация стопы, костные выступы и в крайнем случае деформирующий остеоартроз, который сделает больного инвалидом.
Такой период является длительным и трудоемким, поэтому его стоит проходить под постоянным наблюдением вашего врача для избегания рисков и осложнений.
Вследствие долгого отсутствия нагрузки на ногу происходит атрофия мышц. Её необходимо предотвратить в первую очередь. Для этого требуется увеличивать активность на лечебной физкультуре и вернуть прежнее кровообращение в сосудах. Реабилитологами разработаны специальные программы, которые медленно возвращают ногу к прежним нагрузкам. Первой рекомендацией является начинать ходить, опираясь на больную ногу. Делать это стоит постепенно и для начала лучше практиковаться дома, используя в качестве опоры две спинки стула. Однако такие тренировки следует начинать со второй недели после снятия гипса, так как нога совершенно не подготовлена к нагрузке. А для начала следует приступить к выполнению круговых вращений стопой.
Для возобновления прежнего кровообращения назначается массаж, растирания и физиопроцедуры. Можно использовать согревающие мази или грелку для большего заживающего эффекта.
В необходимый рацион закладывается пища содержащая белок, кальций и фосфор. Такие вещества содержаться в мясе, рыбе, молоке и орехах.
Сроки возвращения к полной трудоспособности составляют порядка 4 месяцев. Также, на последующие 8 месяцев больному понадобиться супинатор в обувь, который снизит нагрузку на пятку. Подбирать его самому не рекомендуется, а следует проконсультироваться предварительно со специалистом.
Источник
Как лечить?
Только в сотрудничестве с врачом, самодеятельность тут губительна. Цель лечения – уменьшить рассасывание костей и повысить их минеральную плотность, предупредить переломы. Это возможно, если последовательно и настойчиво выполнять все врачебные назначения. Лечение включает несколько важных направлений.
Прежде всего нужно нормализовать питание, чтобы в организм поступало достаточно минералов, особенно кальция с фосфором. Рекомендуют молочные продукты, орехи, рыбу, яйца, зелень и свежие овощи, кунжут. На какие конкретно продукты нужно «налегать», подскажет лечащий врач. У человека могут быть другие хронические болезни, важно придерживаться баланса.
В некоторых случаях врач может назначить полный покой или ортопедическую обувь для снятия нагрузки с хрупких костей. ЛФК назначают по миновании остроты процесса. Лечение без умеренной физической нагрузки невозможно.
Острые боли стараются снимать физиопроцедурами – магнитотерапией иил электрофорезом. Обезболивающие стараются — по возможности, конечно – ограничить, потому что другие лекарства человеку придется принимать годами. Медикаментозное лечение заключается в постоянном приеме средств, противодействующих резорбции (рассасыванию) костной ткани.
Читать также: Питание при остеоартрозе коленного сустава
Из медикаментозных средств могут назначить:
- бисфосфонаты – вещества, препятствующие рассасыванию костной ткани;
- флавоны – улучшают внутрикостный метаболизм;
- лекарства, содержащие кальций;
- витамины, в том числе D;
- гормоны;
- соли фтора;
- стронций – некоторые его формы защищают костную ткань от разрушения.
Принимать самостоятельное решение об отмене лекарств, изменению дозировки не стоит, это может «откатить» лечение назад. Эффективность народных средств – толченой яичной скорлупы, красного вина, мумие и отваров трав – спорна, она не идет ни в какое сравнение с лекарствами. Дополнять ними основное лечение можно, но заменять – опасно для жизни.
Лучшая профилактика – здоровый образ жизни, полноценное питание, отдых, спокойный физические нагрузки и достаточный сон.
ПРОФИЛАКТИКА
Для профилактики остеопороза применяются:
- отказ от вредных привычек;
- физическая активность;
- частые прогулки на свежем воздухе;
- массаж;
- сбалансированное питание;
- лечение хронических недугов;
- контроль гормональных нарушений;
- применение ЗГТ у женщин в постменопаузе (назначается гинекологом после предварительного обследования);
- употребление витаминно-минеральных комплексов;
- борьба с недостатком массы тела;
- оптимальный режим отдыха и труда;
- регулярное наблюдение у ортопеда, хирурга, а также гинеколога (для женщин).
Прогноз
Своевременное лечение дает шанс на успешное выздоровление
Поскольку пятнистый остеопороз не захватывает костную ткань полностью, а разрушает лишь отдельные ее участки, то при правильном подходе к лечению прогноз благоприятный. При этом очень важно начать терапию как можно раньше.
Остеопороз – заболевание, при котором происходит разрушение структуры (дистрофия) кости. Истончение костей в области стоп – довольно частое явление. Это объясняется тем, что стопы испытывают большую нагрузку. Отсутствие лечения чревато получением инвалидности и утратой работоспособности.
На начальных этапах заболевания происходят изменения не во всех костях стопы —, страдают отдельные участки. Такое состояние называют пятнистым остеопорозом костей стопы. Если его не лечить, он грозит необратимыми последствиями. Остеопороз стопы представляет серьезную угрозу и влечет за собой смену привычного образа жизни.
ПРИЧИНЫ
Ведущая причина остеопороза – это снижение уровня плотности костей, заметное уменьшение их прочности, вымывание солей кальция из организма.
Данные изменения считаются нормой для людей в возрасте после 60 лет. Однако у некоторых пациентов такие отклонения отмечаются раньше.
Существует множество факторов риска (ФР), провоцирующих формирование этого заболевания. Их условно можно подразделить на несколько групп.
Генетические ФР:
- Наследственность – наличие остеопороза, патологических переломов костей у кровных родственников.
- Возраст больного старше 60 лет.
- Женский пол.
- Дефицит массы тела.
- Высокий рост.
- Непереносимость лактозы (молочного белка).
- Низкая пиковая масса костной ткани.
Гормональные ФР:
- Позднее менархе (начало менструаций).
- Раннее наступление менопаузы.
- Бесплодие.
- Гормональные расстройства любой этиологии (эндокринная патология).
- Нарушения менструального цикла по типу аменореи.
Образ жизни:
- Злоупотребление вредными привычками (в частности, курением и спиртными напитками).
- Гиподинамия (недостаточно подвижный образ жизни).
- Длительное и/или чрезмерное физическое перенапряжение.
- Увлечение кофеин-содержащими напитками.
- Нерациональное питание – недостаточное содержание в еде микроэлементов (кальция, магния, фосфора) и витамина D.
- Чрезмерное употребление мясных продуктов.
Длительное применение некоторых лекарственных средств:
- Глюкокортикостероиды и некоторые другие гормональные препараты.
- Диуретики.
- Антациды (например, содержащие в своем составе алюминий).
- Антикоагулянты.
- Литийсодержащие препараты.
- Антагонисты гонадотропинов и гонадотропин-рилизинг гормона.
- Тетрациклин и его производные.
- Фенотиазин и его производные.
- Препараты для проведения химиотерапии онкологических заболеваний.
Сопутствующая патология:
- Аутоиммунные заболевания.
- Эндокринные нарушения – сахарный диабет, болезни щитовидной и паращитовидных желез, надпочечников и других структур.
- Патология крови и органов кроветворения (анемии, лейкозы и т. п.).
- Хроническая недостаточность системы кровообращения или функции почек.
- Заболевания ЖКТ, сопровождающиеся нарушением всасывания.
- Состояния после трансплантации.
Почему возникает боль в пятке и как она лечится?
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Остеопороз – это заболевание метаболической формы, при котором отмечается нарушение обменных процессов кальция в костях. Он постепенно вымывается из них, из-за чего они утончаются, становятся более хрупкими и склонными к переломам.
Развитие данной болезни может проходить в любой части нашего тела и ступни не являются исключением. Причины нарушений подобного рода довольно типичны для большинства проблем со здоровьем.
Болезненность в стопах при ходьбе, или, другими словами — боль в пятке, знакома каждому, и разница лишь в причинах появления такой боли. У некоторых боль появляется как следствие усталости и носит разовый характер, у других это может быть симптомом непростого заболевания.
Остеопороз стопы: симптомы и лечение дистрофии голеностопного сустава
Чтобы знать, как лечить, надо знать, что мы лечим.
Кость имеет пористое строение. Большая часть костной ткани состоит из кальция. Когда он не усваивается организмом, или быстро вымывается из костей, пористость увеличивается и кость становится менее прочной. Если это происходит во всём организме — речь идёт о диффузном остеопорозе. Но может он развиться и в одном конкретном отделе скелета.
Что может послужить причиной ломкости костей? Принято делить предпосылки на те, которые не зависят от нас, и те, на которые мы можем влиять. К первым относится:
- возраст после сорока;
- пол — женщины, особенно в климактерический период, болеют чаще, чем мужчины;
- тип телосложения — чаще болеют астеники;
- наследственность;
- место проживания — хроническая недостаточность солей в воде и другие факторы;
- продолжительность половой активности, то есть, выработки мужских и женских половых гормонов — чем дольше, тем лучше;
- радиационный фон и иные излучения, нарушающие выработку гормонов.
Есть ещё факторы, которые зависят от нас лишь частично, от нашего образа жизни и умения вовремя обращаться к врачу:
- употребление кортикостероидов, которые усиливают выведения кальция;
- некоторые заболевания желудка, печени и почек, при которых нарушается усвояемость кальция, фосфора, цинка и магния;
- приём препаратов от рака, судорог;
- рассеянный склероз;
- сахарный диабет;
- ревматоидный артрит;
- повышенная выработка гормонов коры надпочечников при болезни Иценко-Кушинга;
- поражение околощитовидных желёз при синдроме Бернета.
Болевые приступы возникают, если костная ткань ущемляет нервные окончания. Это может случаться при:
- переломах;
- поднятии тяжестей;
- неудобном положении тела.
Боли при остеопорозе в начальной стадии могут появляться при длительной ходьбе, выполнении работы сидя, после нагрузок, связанных с поднятием и переносом грузов. В запущенных случаях болевые ощущения более острые, особенно при переломах.
Остеопороз приводит к повышенной хрупкости костей. Обычный человек в аналогичных ситуациях бы сохранил целостность скелета, а у больного образуются переломы.
Когда заболевание начнет прогрессировать, кости не выдерживают даже минимальной нагрузки – кашля или чихания.
Чаще всего эта травма возникает при падении и вызывает нестерпимую боль. В запущенных случаях для получения перелома достаточно лишь оступиться, а привести он может к инвалидности.
Вторыми по степени опасности считаются микропереломы позвоночника. При этой травме возникают трещины, которые в дальнейшем могут стать причиной получения инвалидности или даже привести к летальному исходу. При микропереломах сильных болей пациент не ощущает, что является еще одним фактором риска.
Даже у здорового человека неправильное положение тела при поднятии тяжестей может привести к болям в пояснице. У больного остеопорозом она характеризуется как тупая, ноющая и отдающая в лопатки. Нередко пациенты с этой патологией жалуются на жжение и онемение в области позвоночника после нагрузок или длительной сидячей работы.
Неудобное положение тело может принимать не только в течение дня, но часто люди неудачно засыпают, используют неудобные подушки и матрасы. Во время работы способна возникнуть ломота в костях, а также ноющие боли в суставах. Именно поэтому рекомендуется выполнять несколько простых упражнений для разминки.
Болезнь хрупких костей
Остеопороз переводится как «разрежение кости». Под электронным микроскопом такая кость напоминает губку, в ней есть только островки костного вещества, а остальное – пустота. Медики называют это состояние «остеопения» («остео» — кость и «пения» — недостаток).
В норме плотность костной ткани, ее обновление и длительность жизни регулируются двумя типами клеток: остеобластами и остеокластами. Первые «строят» кость, а вторые разрушают – так происходит постоянное обновление.
Наиболее активно процесс обновления протекает в детском и юношеском возрасте, за год у молодых людей обновляется примерно половина всей костной ткани.
У людей второй половины жизни за год обновляется всего около 5% всех костей.
Активность обоих типов клеток – «строителей» и «разрушителей» — находится в динамическом равновесии примерно до 30 лет, затем разрушители-остеокласты увеличивают свою деятельность. Если их активность выходит за физиологические рамки, развивается остеопороз, проявляются его основные симптомы.
Читать также: Деформирующий остеоартроз плечевого сустава
Костная ткань состоит из трабекул или костных балок, расположенных под разными углами относительно друг друга, а также губчатого вещества. Такое расположение обеспечивает костям исключительную прочность. При остеопорозе эти несущие балки или трабекулы разрушаются, и от прочности ничего не остается.
Остеопороз первое время протекает бессимптомно.
Диагностика
На ранних стадиях выявить остеопороз практически невозможно. Для диагностики остеопороза потребуется проведение комплекса специальных процедур:
- рентгенография костей;
- остеоденситометрия. Представляет собой двухэнергетическую рентгеновскую денситометрию, сокращённо – DEXA, компьютерная томография, ультразвуковая денситометрия.
Читать также: Полиостеоартроз симптомы
Для точной диагностики рентгенография не используется. Снимки не показывают потери костной массы до 30%. Костная денситометрия представляет собой количественную неинвазивную оценку состояния костной массы пациента. С помощью этого метода измеряется плотность костей, минеральные составляющие. Только опытный специалист на основе полученных результатов выявит патологический процесс, поставит правильный диагноз, назначит соответствующий курс терапии.
Какое назначают лечение?
Медикаментозная терапия
После того, как диагноз подтвердится, пациенту рекомендуется пользоваться ортопедической обувью.
При назначении лекарственных средств учитываются результаты обследования, возраст пациента. Лечить остеопороз костей стопы нужно препаратами, благотворно влияющими на костный метаболизм. Людям, страдающим истончением костной ткани, назначают средства, содержащие следующие вещества:
Сущность и виды патологии
В зависимости от причин, выделяются первичный остеопороз и вторичный остеопороз.
«>
Виды первичного остеопороза:
- идиопатический остеопороз взрослых (причины появления не выяснены);
- постменопаузальный остеопороз (тип 1);
- идеопатический ювенильный остеопороз;
- сенильный остеопороз (тип 2, у пожилых людей).
Вторичный остеопороз появляется вследствие различных причин, таких как эндокринные нарушения, воспалительные заболевания суставов, болезни крови и др.
Остеопороз может ограничиваться одной костью (локальный остеопороз, очаговый остеопороз), охватывать несколько находящихся рядом костей (остеопороз регионарный) или всю костную систему (системный остеопороз или диффузный остеопороз). Также выделяют пятнистый остеопороз.
Классификация остеопороза по степени тяжести
( 1 оценка, среднее 5 из 5 )
Источник
