Перелом ладьевидной кости голеностопного сустава

Переломы ладьевидной кости стопы – редкая патология в общей популяции, но широко представлена в среде легкоатлетов и людей, занимающихся спортом, связанным с бегом и прыжками.
Переломы ладьевидной кости стопы подразделяются на две основные группы: травматические переломы и стресс-переломы. Травматические переломы в свою очередь подразделяются на отрывные переломы, переломы бугристости и переломы тела ладьевидной кости.
Отрывные переломы часто становятся следствием резкого подошвенного сгибания стопы. В большинстве случаев лечение консервативное, за исключением отрывного перелома бугристости ладьевидной кости сухожилием задней большеберцовой мышцы, когда требуется операция для предотвращения развития плоскостопия.
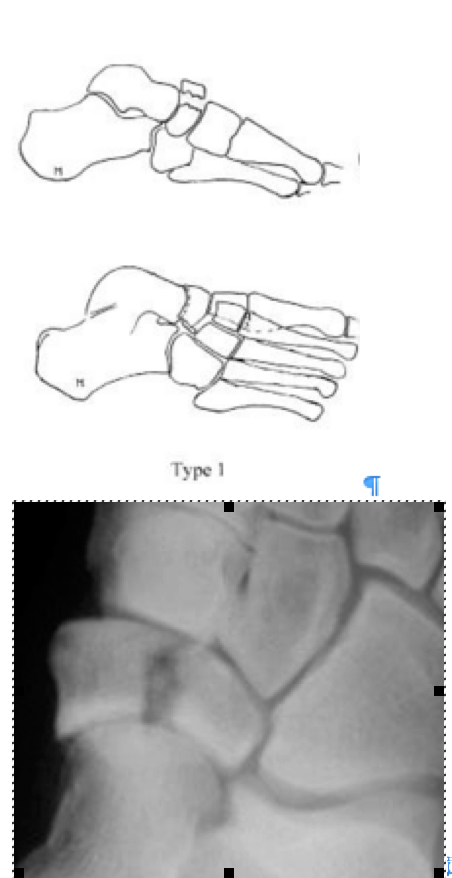
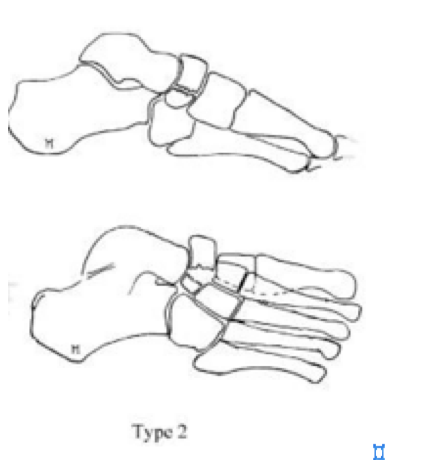
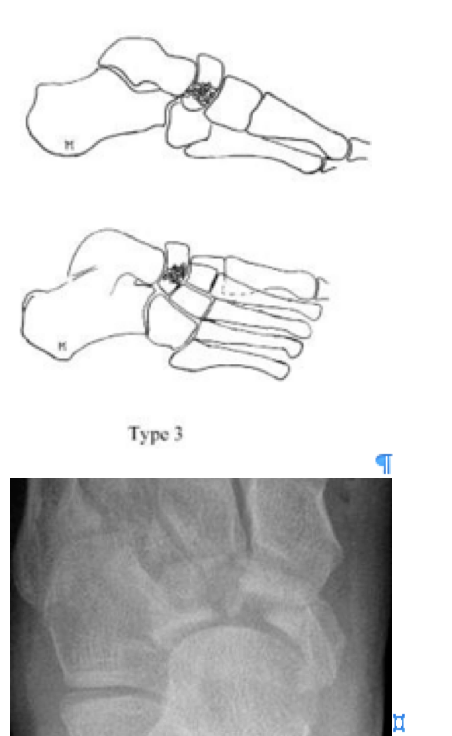
Переломы тела кости часто связаны с высокоэнергетической травмой, по своей тяжести подразделяются на 3 типа. 1 тип – переломы без смещения отломков, 2 тип – переломы с медиальным смещением переднего отдела стопы, 3-тип оскольчатые импрессионные переломы, с наружным смещением переднего отдела стопы.
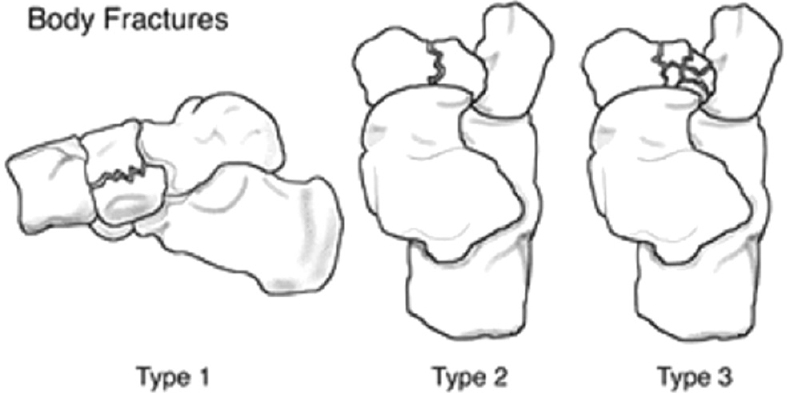
1 тип | Поперечный перелом тыльной части <50% кости вовлечено |
|
2 тип | Косой перелом, от тыльной наружной части к подошвенной внутреней части. Часто сопровождается медиальным смещением переднего отдела стопы |
|
3 тип | Центральный и латеральный оскольчатый, импрессионный перелом. |
|
Стресс переломы ладьевидной кости впервые были описаны Brehaulpt в 1855 году у солдат после длительного марш-броска. По мере популяризации бега частота данного вида переломов возрасла и в общей популяции.
-Тупая, ноющая боль в среднем отделе стопы
-Отёк
-Боль при пальпации
-Часто, полная амплитуда движений
Помимо стандартных прямой и боковой проекции необходимо выполнить рентгенографию под углом 45 °. Если рентгенография ничего не показала но клинически есть признаки перелома рекомендуется выполнение КТ или МРТ.
При отрывных переломах и большинстве переломов бугристости а также переломах тела кости 1 типа показано консервативное лечение. Используется гипсовая циркулярная повязка до в3 голени, ходьба с помощью костылей 6-8 недель с момента травмы, с последующей лечебной физкультурой.
В случае острых травматических переломов 2 и 3 типа, а также переломах бугристости со значительным смещением, чаще всего показано оперативное лечение – открытая репозиция и остеосинтез.
В зависимости от морфологии перелома операция может состоять из простого остеосинтеза одним винтом, или сложной реконструкции с использованием костных трансплантатов и мостовидной фиксацией пластиной или даже артродезом.
Различные методики остеосинтеза блестяще представлены на сайте ассоциации остеосинтеза https://www2.aofoundation.org.
При стресс-переломах ладьевидной кости практически всегда в качестве первой меры применяется консервативное лечение по той же методике что и для травматических переломов, то есть иммобилизация в циркулярной гипсовой повязке или жёстком ортезе от пальцев стопы до коленного сустава сроком на 6-8 недель. Однако в группе профессиональных спортсменов целесообразно рассмотреть вариант раннего оперативного лечения, с целью снижения времени реабилитации, и скорейшего возвращения к тренировкам.
Стресс переломы ладьевидной кости встречаются всё чаще в среде физически-активных людей. Диагноз часто ставится несвоевременно, так как многие травматологи не знакомы с данной патологией и имеются определённые трудности в диагностике. Спортсмен часто жалуется на тупую боль, постепенно нарастающую на протяжении длительного периода времени и иррадиирующую в дистальные отделы стопы, по ходу медиального продольного свода. Рентгенограммы часто не демонстрируют никаких изменений, и в этой ситуации надо иметь клиническое чутьё, для того чтобы назначить сцинтиграфию или КТМРТ.
Ладьевидная кость анатомически предрасположена к стресс-переломам. Она имеет вогнутую форму и зажата между головкой таранной кости с одной стороны и тремя клиновидными костями с другой. Во время толчка стопой ладьевидная кость испытывает высокие сжимающие нагрузки. Помимо такого физиологического импинджмента, ладьевидная кость характеризуется довольно бедным кровоснабжением, с водораздельной зоной как раз в средней своей части.
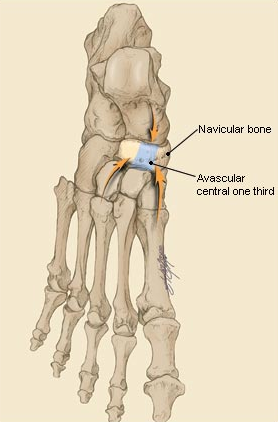
Собственно перелому предшествует длительный период ишемии и повышенного стресса, костной резорбции, которые можно выявить при сцинтиграфии до появления самой линии перелома на КТ или МРТ.
В ряде исследований выявлены несколько возможных предрасполагающих к перелому факторов: кавоварусная деформация стоп, короткая первая плюсневая кость, обувь с избыточно широкой задней частью, метатарсус аддуктус, ограничение движений в подтаранном суставе, ограниченное тыльное сгибание стопы. Однако основным фактором всё равно остаётся избыточная физическая нагрузка, которая становится следствием неправильного режима тренировок, неправильной техники бега, плохого обмундирования, превышения предела доступных данной анатомической конституции возможностей.
Размытая клиническая картина делает диагностику стресс-переломов ладьевидной кости трудной задачей. Тупые ноющие боли в области свода стопы могут быть настолько слабыми что спортсмен будет продолжать тренироваться через боль, сохраняется полный объём движений, боли провоцируются стоянием на мысках, пальпацией области ладьевидной кости. Обычные рентгенограммы выявляют стресс переломы ладьевидной кости только в 30 % случаев. Сцинтиграфия, наоборот, является самым точным методом, позволяющим выявить изменения в кости до возникновения собственно линии перелома. Однако все результаты костного сканирования должны дополнительно контролироваться при помощи КТ или МРТ, так как в случае наличия перелома они не позволяют оценить его морфологию.
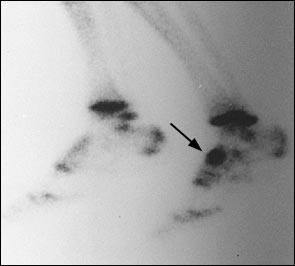
При выполнении КТ оптимально использовать малый шаг (1,5мм) и делать срезы в плоскости таранно-ладьевидного сустава. КТ часто позволяет выявить неполный перелом, начинающийся проксимально по тыльной поверхности и идущий в косом направлении к дистальной части подошвенной поверхности.
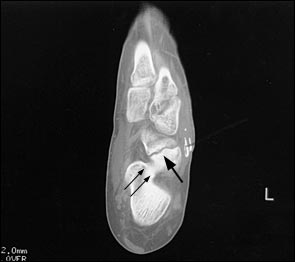
Большой стрелкой обозначен перелом ладьевидной кости, двумя маленькими стрелками – синостоз пяточной и ладьевидной кости.
На основании КТ-картины можно подразделить пациентов на 3 группы, 1 тип – изолированные переломы дорсальной кортикальной пластинки, 2 тип – перелом дорсального кортекса и тела кости, 3 тип – полный перелом ладьевидной кости. Тяжесть течения и сроки сращения увеличиваются соответственно от 1 типа к 3.
МРТ является вторым по сенситивности исследованием и становится альтернативой сцинтиграфии. Отёк кости на Т-2 взвешенных изображениях обнаруживает костные изменения предшествующие перелому. МРТ нецелесообразно выполнять если уже выполнены сцинтиграфия и КТ.
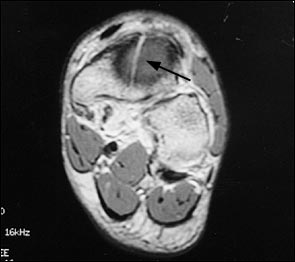 ‘
‘
В 80 % случаев переломов ладьевидной кости без смещения для выздоровления достаточно 6 недель в циркулярной гипсовой повязке без нагрузки на повреждённую конечность. После иммобилизации начинается физическая реабилитация, нагрузка постепенно увеличивается под контролем специалиста, при возобновлении болей нагрузка снижается. При неэффективности консервативного лечения рекомендуется оперативное лечение. Чаще всего хирургическое лечение сводится к компрессионному остеосинтезу одним или двумя винтами, иногда с использованием остеокондуктивных материалов.
Среднее время до полной реабилитации составляет от 3 до 6 месяцев в зависимости от морфологии перелома.
Возможно вам также будут интересны статьи:
-перелом лодыжки
-перелом 5-й плюсневой кости
-сустав Лисфранка
-разрыв ахиллова сухожилия
-плоскостопие у взрослых
Источник
При травмировании костей чаще всего встречаются переломы верхних или нижних конечностей, вследствие чего нередко происходит нарушение целостности ладьевидной кости запястья или стопы. Переломы последних встречаются реже, но вследствие такой травмы может остаться хромота и хронические боли в поврежденной ноге. Опасность переломов ладьевидных костей в том, что их часто путают с ушибом или трещиной в силу слабо выраженной симптоматики. Но отсутствие своевременного лечения может повлечь осложнения, а также ограничения работоспособности и подвижности больной конечности.
1
Анатомия запястья и стопы, виды переломов
Ладьевидная кость запястья (на латыни os scaphoideum) является важным элементом верхней конечности и помогает координировать движения руки. Ее можно почувствовать, выполнив пальпацию в области «анатомической табакерки» – впадине между сухожилиями большого пальца и отводящей мышцы. Особенность структуры запястья в том, что кости фиксируются лишь связками, они очень мягкие и не имеют надкостницы. Отсутствие последней обуславливает их плохое кровоснабжение, что имеет важное значение в лечении переломов.
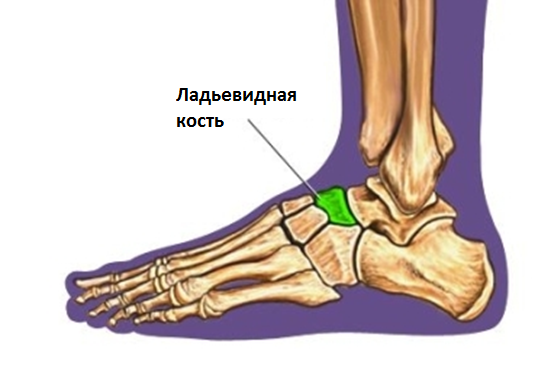
Ладьевидная кость стопы (на латыни os naviculare pedis) расположена в ее среднем отделе, соединяется с таранной, кубовидной и клиновидными костями. Стопа состоит из 26 соединенных хрящевой тканью костей. Такое строение конечности делает ее очень гибкой и одновременно уязвимой – при нарушении целостности ладьевидной часто повреждаются и расположенные рядом кости.
По направлению линии повреждения возможны 2 вида нарушения целостности ладьевидной кости: поперечные и косые. По локализации выделяют 4 варианта переломов:
- 1. Средней трети.
- 2. Проксимальной трети.
- 3. Дистальной трети.
- 4. Бугорка.
Повреждения бывают со смещением и без него, а также внутрисуставные и внесуставные. Переломы практически всегда закрытые. Если происходит травмирование мягких тканей, то их провоцируют действия повреждающего фактора, а не костные обломки.
Перелом плюсневой кости стопы: признаки и лечение
2
Причины и признаки травмы
Перелом ладьевидной кости кисти возникает чаще всего при падении на вытянутую руку. Происходит переразгибание в зоне кистевого сустава. Максимальную нагрузку получает ладьевидная кость. Иногда травмирование становится следствием прямого воздействия. Перелом ладьевидной кости стопы относится к костным повреждениям средней части ступни. Нарушение целостности происходит при сильном сжатии конечности или падении на нее массивного предмета. Другими причинами перелома становятся занятия спортом или дорожно-транспортные происшествия.
Симптоматика при нарушении целостности ладьевидной кости часто напоминает ушиб или трещину.
Перелом ладьевидной кости кисти
Признаки перелома кисти:
- боль в области «анатомической табакерки», усиливающаяся при движениях или надавливании;
- припухлость в пораженной области;
- крепитация (хруст) отломков;
- ограничение функционирования руки.
Возможно появление кровоизлияния вокруг запястья вследствие повреждения связок.
Симптомы перелома ладьевидной кости стопы:
- ноющая боль, усиливающаяся при ходьбе;
- появление отека вокруг травмированного участка;
- при переломе со смещением на тыльной стороне стопы выпирает видимый бугор.
Ладьевидная кость стопы
Если дискомфорт в поврежденной конечности не проходит в течение дня – высока вероятность перелома.
Почему болит запястье правой или левой руки и что делать?
3
Диагностика и первая помощь
Диагностика начинается со сбора анамнеза и осмотра. Пациент сообщает о причине, спровоцировавшей травму. Также специалисту необходимо знать о перенесенных недугах опорно-двигательного аппарата. Затем доктор начинает осмотр поврежденного участка. Пальпация позволяет выявить место, которое максимально болит. Врач может попросить пациента выполнить движения травмированной конечностью.
Для уточнения вида травмы назначается рентгенография лучезапястного или голеностопного сустава в 2 проекциях: прямой и боковой. При переломе без смещения линия разлома может быть не видна на снимке. Выполняют шинирование и назначают повторную процедуру через 10 дней. За этот период времени происходит резорбция кости. Повторная рентгенограмма показывает щель по линии излома. Иногда становится необходимой компьютерная томография для получения трехмерного изображения поврежденной кости.
После получения травмы необходимо оказать больному первую помощь. На ноге или руке нужно зафиксировать повязку, поскольку движение конечности или напряжение мышц провоцируют смещение костных отломков и травмирование мягких тканей. Для уменьшения дискомфортных ощущений можно зафиксировать на пораженном месте холодный компресс (бутылку с водой, снег, лед, мокрое полотенце, кусок замороженного мяса и т. д.). Держать его нужно, проложив между ним и кожными покровами ткань. Время воздействия холода – не более 15 минут, иначе может произойти обморожение. Нельзя допускать загрязнения открытой раны.
Классификация, симптомы и методы лечения перелома голени
4
Терапия и возможные последствия
При переломах с отсутствием смещения выполняется обездвиживание травмированного сустава (иммобилизация). На руку – от сустава локтя до пястных костей – с обязательной фиксацией большого пальца накладывается гипсовая повязка. При травмировании стопы необходима повязка «сапожок». Она накладывается от плюснефаланговых суставов до середины голени, с фиксацией сустава в области голеностопа. Под свод стопы вправляют предотвращающий уплощение стопы металлический супинатор. Гипсование необходимо на срок от 1 до 3 месяцев. При ослаблении повязки выполняется ее обновление. Раз в месяц проводится рентгенологический контроль. Сроки сращения перелома индивидуальны и зависят от его локализации, состояния здоровья, возрастной категории пациента, повреждения связок. Самый благоприятный вариант заживления – через формирование костной мозоли.
При многооскольчатом переломе со смещением отломков или при невозможности другим образом сопоставить осколки необходимо хирургическое вмешательство, целью которого является стабилизация поврежденной конечности. Во время операции специалист через разрез длиной 3-5 мм корректирует костные фрагменты, скрепляет их имплантатом (винтом).
Если повреждение срослось в неправильном положении, необходим разрез и проведение остеотомии (искусственного перелома), чтобы восстановить правильную анатомию конечности.
Если ладьевидная кость ломается более чем на 2 части, проводится операция, даже с полным удалением костных отломков. Опустевшее место закрывают специальным костным трансплантатом. Для этого чаще всего применяют части большеберцовой кости.
Несвоевременно проведенная терапия может стать причиной появления осложнений, например:
- неправильного сращения кости – под небольшим углом;
- контрактуры – ограничения подвижности конечности;
- остеоартроза – нарушения дистрофического характера в суставе;
- асептического некроза – отмирания костной ткани на фоне недостаточного кровоснабжения;
- анкилоза – неподвижность сустава.
Удаление ладьевидной кости приводит к ухудшению подвижности кисти из-за сильной деформации. При устранении этого фрагмента из стопы меняется походка, появляется хромота.
5
Восстановительный период
Для сокращения риска развития осложнений, стимуляции метаболических процессов через 4-5 недель после травмирования рекомендуется начинать выполнять комплекс специальных упражнений.
Сначала делаются круговые, маятниковые движения в лучезапястном, локтевом суставах, упражнения на сгибание и разгибание пальцев. Через 14 дней нагрузки усиливаются, добавляются комплексы на станке и с гимнастическим мячом. Спустя некоторое время включаются отжимания, ходьба, упражнения на шведской стенке, подтягивания, приседания.
Могут быть назначены физиотерапевтические процедуры:
- лазеротерапия;
- парафин-озокеритовые аппликации;
- магнитотерапия;
- электрофорез;
- массаж.
Полное восстановление возможно через 4-5 месяцев.
После перелома ладьевидной кости стопы в течение года для профилактики плоскостопия нужно носить ортопедическую обувь и стельки, специальные супинаторы.
Источник
Перелом ладьевидной кости. Классификация, диагностика и лечение
Предплюсна является наименее подвижной частью стопы и включает ладьевидную, кубовидную и три клиновидные кости. В основном типичные повреждения составляют множественные переломы или переломовывихи. Самый частый перелом ладьевидной кости захватывают ее дорсальную губу. Перелом бугорка является вторым по частоте, вслед за которым следует перелом тела ладьевидной кости, который может быть поперечным или горизонтальным. Переломы кубовидной и клиновидных костей обычно происходят в сочетании друг с другом и в основном являются результатом повреждения от сдавления.
Переломы костей предплюсны классифицируют на основе анатомического принципа:
Класс А: переломы ладьевидной кости:
– I тип: дорсальные отщепленные переломы
– II тип: переломы бугорка
– III тип: переломы тела
– IV тип: компрессионные переломы
Класс Б: переломы кубовидной и клиновидных костей:
– I тип: переломы кубовидной кости
– II тип: переломы клиновидных костей
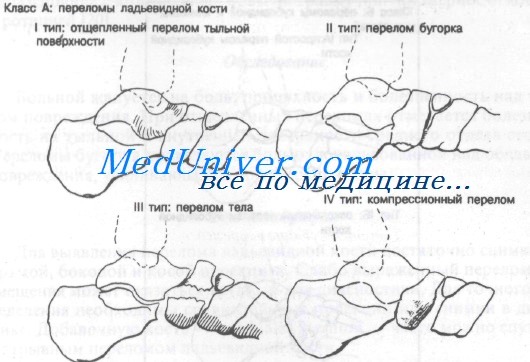
Класс А: переломы ладьевидной кости
Отщепленный перелом I типа обычно является результатом резкого сгибания с инверсией стопы. При этом натягивается таранно-ладьевидная суставная капсула и может произойти отрыв дорсальной поверхности ладьевидной кости. Перелом бугристости II типа, как правило, возникает при резкой эверсии стопы. Эверсия стопы приводит к сильному натяжению сухожилия задней большеберцовой мышцы, которое может оторвать часть бугристости ладьевидной кости. Переломы тела III типа и компрессионные переломы IV типа встречаются редко.
Упомянутые прежде механизмы повреждения включают резкое переразгибание с компрессией, прямую травму или чрезмерное огибание с ротацией.
Больной жалуется на боль, припухлость и болезненность над местом повреждения. При отщепленных переломах отмечается болезненность на тыльной и внутренней поверхности среднего отдела стопы. Переломы бугорка проявляются болью, локализованной над областью повреждения, усиливающейся при эверсии стопы.
Для выявления перелома ладьевидной кости достаточно снимков в прямой, боковой и косой проекциях. Слабо выраженный перелом без смещения может оказаться трудным для диагностики. Для точного определения необходимы сравнительные проекции или снимки в динамике. Добавочную кость — os tibiale externum — часто можно спутать с отрывным переломом ладьевидной кости.
Дорсальный отщепленный перелом нередко сочетается с повреждением связок наружной лодыжки. Перелом бугристости часто сопровождается переломом кубовидной кости.
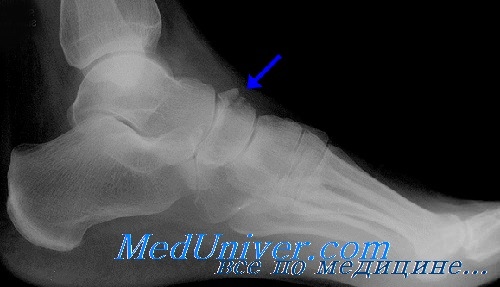
Лечение перелома ладьевидной кости
Класс А: I тип (дорсальный отщепленный перелом). Небольшой отщепленный перелом лечат симптоматически применением льда, приподнятым положением конечности и наложением эластической давящей повязки с ходьбой на костылях в течение 2 нед или до стихания боли. Давящую повязку накладывают от среднего отдела предплюсны до уровня выше голеностопного сустава, включая пятку. При отщеплении большого фрагмента необходим короткий гипсовый сапожок на 3—4 нед.
Класс А: II тип (перелом бугорка). Неактивных больных можно лечить симптоматически применением льда, приподнятым положением конечности и давящей эластической повязкой от среднего отдела предплюсны до места выше голеностопного сустава. Эти больные пользуются при ходьбе костылями до стихания болей. Повязку необходимо менять каждые 10 дней на протяжении 4 нед. Активные больные требуют хорошо отмоделированного гипсового сапожка с продольным сводом и внутренним вкладышем-супинатором сроком на 4 нед.
Класс А: III тип (перелом тела ладьевидной кости), IV тип (компрессионный перелом). Перелом тела без смещения следует лечить ношением хорошо отмоделированного гипсового сапожка ниже коленного сустава в течение 6—8 нед. После этого следует носить продольный супинатор. У ходячих больных перелом тела ладьевидной кости со смещением требует открытой репозиции с внутренней фиксацией. Больных на постельном режиме можно лечить симптоматически давящей эластопластической повязкой. Переломовывихи ладьевидной кости требуют открытой репозиции с внутренней фиксацией.
Переломы бугра ладьевидной кости часто осложняются несращением. После переломов тела может развиться асептический некроз или травматический артрит.
– Также рекомендуем “Перелом кубовидной или клиновидных костей. Диагностика и лечение”
Оглавление темы “Переломы костей голени, стопы”:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник