Перелом медиального надмыщелка плечевой кости рентген
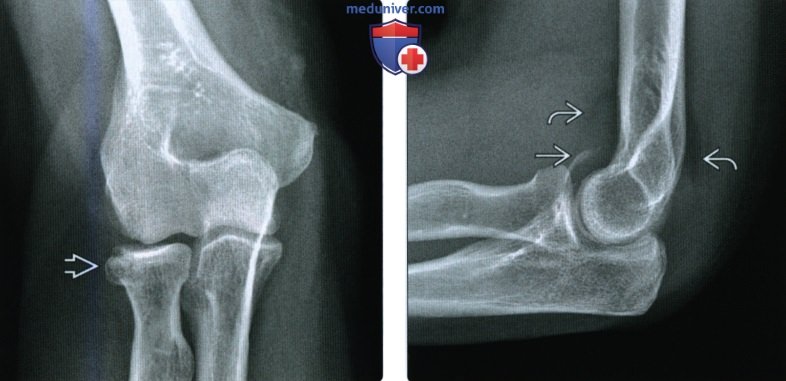
Перелом медиального надмыщелка плечевой кости. Диагностика и лечение
Переломы надмыщелков плечевой кости обычно встречаются у детей. Медиальный надмыщелок повреждается чаще латерального. Центр окостенения медиального надмыщелка появляется в возрасте 5—7 лет и сливается с дистальным отделом плечевой кости приблизительно в возрасте 20 лет. Смещение медиального надмыщелка как изолированное повреждение нетипично. Чаще наблюдается пальпируемый отрывной перелом в сочетании с задним вывихом предплечья.
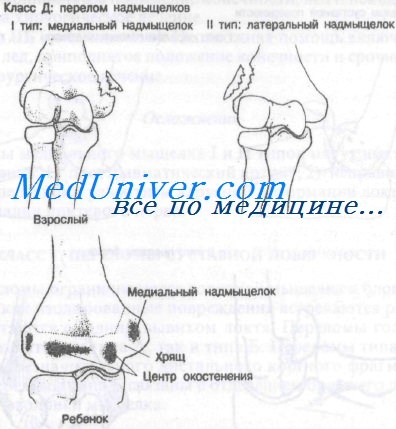
Класс Д: I тип – перелом медиального надмыщелка плечевой кости
Существуют три механизма, приводящих к переломам надмыщелка:
1. Наиболее типичный отрывной перелом у детей и подростков сочетается с задними вывихами. В возрасте старше 20 лет этот перелом редко связан с задними вывихами.
2. Сухожилие пронатора прикреплено к центру окостенения внутреннего надмыщелка. Повторное стрессовое напряжение, действующее в вальгусном направлении, может привести к перелому с дистальным смещением фрагмента. Как правило, это повреждение встречается у игроков в бейсбол в подростковом возрасте.
3. Изолированный перелом медиального надмыщелка у взрослых обычно является следствием прямого удара.
Если этот перелом сочетается с задним вывихом, локоть находится в положении сгибания и происходит выступание локтевого отростка. При изолированном переломе отмечается боль над медиальным надмыщелком, усиливающаяся при сгибании локтевого сустава или кисти и при пронации предплечья.
Предостережение: при обследовании больного с переломом этого типа врач должен исследовать и документировать функцию локтевого нерва до начала лечения.
У детей и подростков необходимы снимки в сравнительных проекциях. Сместившиеся фрагменты могут мигрировать в полость сустава. Предостережение: если на рентгенограмме отмечается миграция фрагмента к линии суставной щели, перелом следует рассматривать как внутрисуставной.
Лечение перелома медиального надмыщелка плечевой кости
Класс Д: I тип (вывих). Делают репозицию вывиха и оценивают положение костных фрагментов.
Если надмыщелок переместился в полость сустава, показана открытая репозиция.
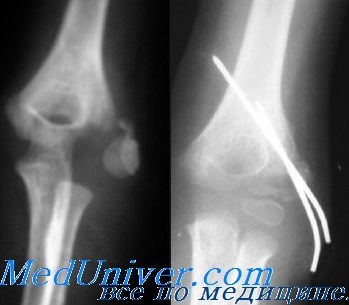
Класс Д: I тип (без смещения). Фрагменты, смещенные менее чем на 4 мм, что определяется измерением расстояния между фрагментом и костью, могут быть иммобилизованы длинной задней лонгетой. Локтевой и лучезапястный суставы фиксируют в согнутом положении, предплечье — в положении пронации. Лонгету накладывают на 7—10 дней.
Осложнения перелома медиального надмыщелка плечевой кости
Переломам медиального надмыщелка класса Д сопутствуют два основных осложнения.
1. Сдавление локтевого нерва вследствие продолжающегося смещения.
2. Осложнения характерные для вывиха в локтевом суставе (осложнения при переломовывихах).
Класс Д: II тип – перелом наружного надмыщелка плечевой кости чрезвычайно редкое осложнение, обычно являющееся результатом прямого удара. Гораздо чаще встречаются переломы не надмыщелков, а мыщелков. Большинство переломов не имеют смещения и могут лечиться так же, как и переломы наружных мыщелков.
– Также рекомендуем “Перелом диафиза плечевой кости. Классификация, диагностика и лечение”
Оглавление темы “Переломы плечевой кости”:
- Чрезмыщелковый перелом плечевой кости Посадаса. Диагностика и лечение
- Межмыщелковые переломы плечевой кости. Диагностика и лечение
- Перелом латерального мыщелка плечевой кости. Диагностика и лечение
- Перелом медиального мыщелка плечевой кости. Диагностика и лечение
- Перелом головки мыщелка плечевой кости. Диагностика и лечение
- Перелом медиального надмыщелка плечевой кости. Диагностика и лечение
- Перелом диафиза плечевой кости. Классификация, диагностика и лечение
- Переломы проксимального отдела плечевой кости. Классификация, диагностика и лечение
- Переломы хирургической шейки плечевой кости. Классификация, диагностика и лечение
- Перелом анатомической шейки плечевой кости. Диагностика и лечение
Источник
Рентгенограмма, КТ, МРТ при переломе головки мыщелка плечевой кости
а) Терминология:
1. Синонимы:
• Перелом головки мыщелка плечевой кости:
о Головка мыщелка плечевой кости: оригинальное анатомическое название головки мыщелка плечевой кости
• Костно-хрящевой перелом:
о Термин для острых травм
о Более тонкий отломок суставного хряща и субхондральной кости
• Рассекающий остеохондрит:
о Хроническая повторная травма в результате вальгусного действия
о Юные спортсмены-метатели и акробаты
о Данные соответствуют острому костно-хрящевому перелому
• Болезнь Паннера:
о Неопределенная этиология: нарушенный рост хряща в сравнении с травматическим повреждением
о Дети раннего возраста
о Рентгенологическая неровность центра роста всей головки мыщелка плечевой кости
о Обычно ремоделируется к зрелому возрасту
• Перелом Хана-Штейнталя
• Перелом Кохера-Лоренца
• Перелом Броберга-Морри
• Перелом МакКи
• Повреждение Осборна-Коттерилла
2. Определения:
• Перелом ограничен суставной поверхностью латерального мыщелка плечевой кости
• Может быть костный, костно-хрящевой или чисто хрящевой
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Смещенный и ротированный полукруглый отломок кпереди от дистального эпиметафиза плечевой кости на боковой рентгенограмме
• Локализация:
о Суставная поверхность латерального мыщелка плечевой кости (головки мыщелка плечевой кости)
• Размер:
о Величина отломка может быть разной:
– 1 тип: большой ротированный костный отломок
– 2 тип: костно-хрящевой отломок может быть очень маленьким
– 3 или 4 тип: множество отломков
– Повреждение, вызванное вальгусным давлением, может быть чисто хрящевым
• Морфология:
о Описаны различные типы:
– Большой отломок отделен фронтальным переломом
– Более тонкий костно-хрящевой смещенный отломок
– Многооскольчатый
– Локальный хрящевой или костно-хрящевой вдавленный отломок:
Обычно передний
Задний при травме в результате переразгибания
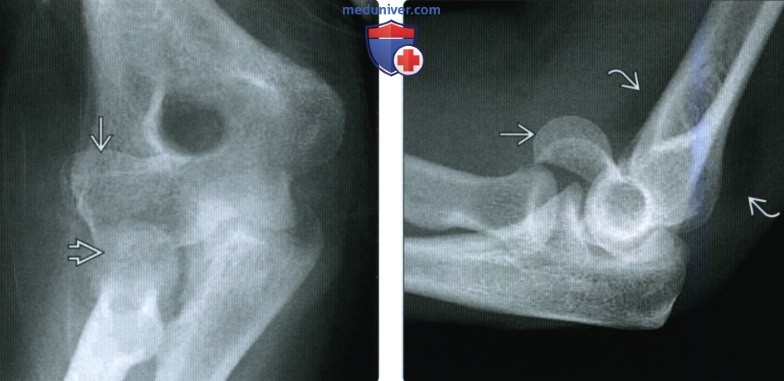
(Слева) На передне-задней рентгенограмме у пациента с ротированным переломом головки I типа определяется передне-задняя ротация суставной поверхности головки мыщелка плечевой кости. Данные в передне-задней проекции могут быть весьма скудными; часто единственной находкой является слабовыраженный контур нормальной суставной поверхности головки мыщелка плечевой кости.
(Справа) На боковой рентгенограмме у этою же пациента определяется передне-задняя ротация на 90° суставной поверхности головки мыщелка плечевой кости. Обратите внимание на приподнятые околосуставные жировые подушки, указывающие на гемартроз в результате острой травмы.
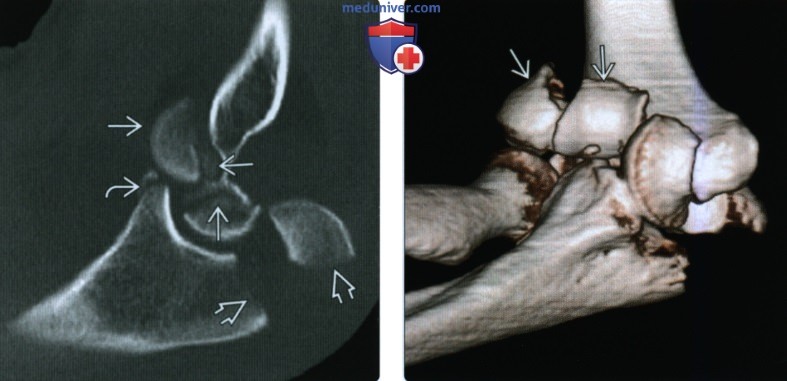
(Слева) На сагиттальной 2D КТ с реформатированием определяется оскольчатый перелом головки мыщелка плечевой кости со смещением. Основной отломок часто смещается кпереди и может быть сильно ротирован. Кроме того, имеется перелом венечною и локтевого отростков.
(Справа) На поверхностной 3D КГ у этою же пациента определяется оскольчатый перелом юловки мыщелка плечевой кости. Это 3 тип повреждения согласно как стандартной классификации (перелом Броберг-Моррея), так и системе Брайена и Моррея.
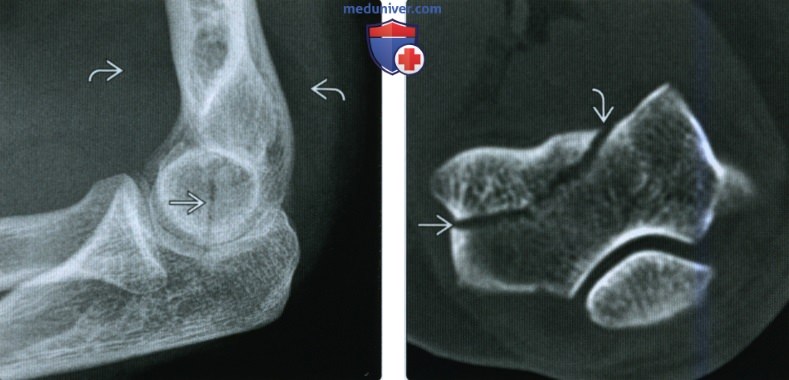
(Слева) На боковой рентгенограмме видна вертикальная линия перелома в дистальном эпиметафизе плечевой кости. Ее точную локализацию определить сложно. В передне-задней проекции (не показано) перелом не был виден. Оценка жировых подушек указывает на гемартроз.
(Справа) На осевой КТ у этого же пациента определяется фронтально ориентированный перелом юловки мыщелка плечевой кости, переходящий медиально на блок. По классификации Брайена и Моррея переход перелома на блок соответствует 4 типу повреждения.
2. Рентгенография при переломе головки мыщелка плечевой кости:
• В передне-задней проекции часто отсутствуют изменения
• В боковой проекции → ротированный и смещенный костный отломок
• Положительный симптом жировой подушки, указывающий на выпот
• ± внутрисуставные отломки
3. КТ при переломе головки мыщелка плечевой кости:
• Линия перелома при 1 типе повреждения во фронтальной плоскости
• Перелом может переходить на латеральный край блока
• Костно-хрящевые повреждения хорошо видны
• Чисто хрящевые повреждения не видны:
о КТ-артрография дает лучшую визуализацию
• Внутрисуставные отломки/тела
• Суставной выпот
4. МРТ при переломе головки мыщелка плечевой кости:
• Травму хряща можно увидеть только на Т2ВИ
• Отек костного мозга на Т1ВИ и FS Т2ВИ
• Суставной выпот
• Внутрисуставные тела:
о Обычно в локтевой ямке
о В некоторых случаях в венечной ямке
• Возможно, медиальная дистракционная травма:
о Локтевая коллатеральная связка:
– Разрыв
– Отек
о Сухожилие сгибателя/пронатора:
– Разрыв
– Отек
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Боковая рентгенограмма при травме 1 типа
о МРТ при травме по типу вальгусного давления:
– Часто включает мелкий отломок (и)
– В некоторых случаях чисто хрящевое повреждение
• Рекомендация по протоколу:
о МРТ:
– Сагиттальная Т1 ВИ и Т2ВИ лучше при определении:
Плоскости перелома
Величины отломка и локализации
Состояния суставного хряща
– Фронтальная Т2ВИ лучше при определении:
Целостности локтевой коллатеральной связки
Состояния комплекса сухожилий сгибателя-пронатора
– Осевая Т2ВИ лучше при определении:
Локализации свободных тел
Состояния комплекса сухожилий сгибателя-пронатора

(Слева) На передне-задней рентгенограмме определяется перелом головки лучевой кости с небольшим смещением у пациента со 2 типом перелома головки. Головка имеет нормальный вид.
(Справа) На боковой рентгенограмме у этого же пациента виден отломок криволинейного коано-хрящевого перелома, исходящего из суаавной поверхноаи головки мыщелка плечевой коаи. Перелом не виден в передне-задней проекции в связи с тем, что он расположен во фронтальной плоскоаи. Обратите внимание на околосуаавные жировые подушки, указывающие на гемартроз.
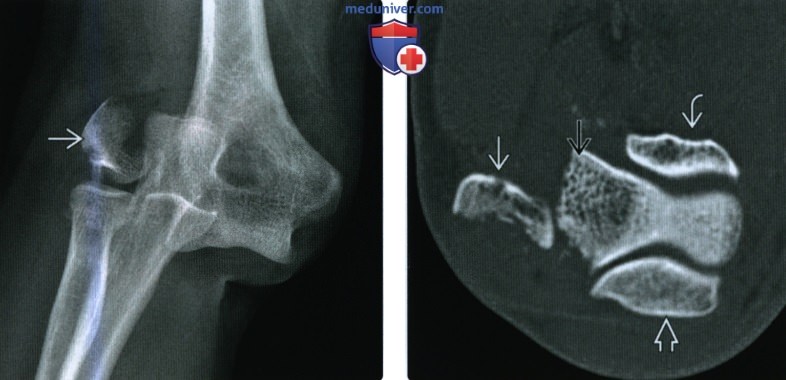
(Слева) На передне-задней рентгенограмме определяется заднебоковой вывих предплечья. Обратите внимание на ротированный и смещенный латерально отломок головки мыщелка плечевой кости, находящийся в одной оси с головкой лучевой коаи. У этого пациента подтвердился оскольчатый перелом (3 тип) головки мыщелка плечевой коаи в сочетании с вывихом предплечья.
(Справа) На осевой КТ через локтелучевой сустав у этого же пациента определяется значительное латеральное смещение оскольчатого перелома головки мыщелка плечевой кости относительнолатерального мыщелка. Видны локтевой и венечный отростки.
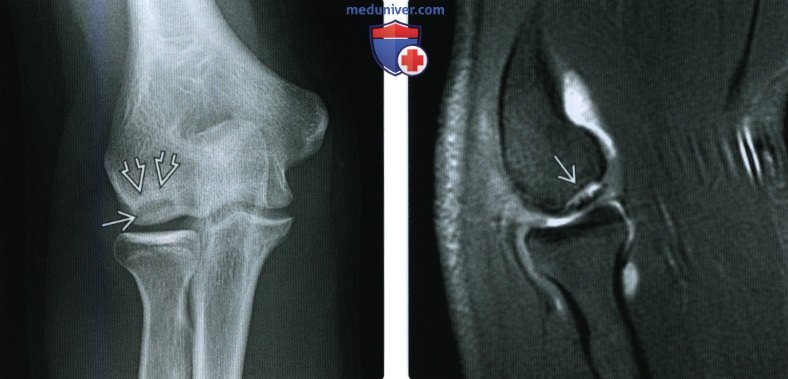
(Слева) На передне-задней рентгенограмме локтевого сустава у юноши-питчера 14 лет с болью по латеральному краю локтевого суаава определяется чечевицеобразное просветление в головке мыщелка плечевой кости с незначительным окружающим склерозом, указывающим на рассекающий оаеохондрит. У подроаков с болью в локтевом суааве всегда следует искать именно такие патологические изменения.
(Справа) На сагиттальной МР артрограмме Т1 FS у этого же пациента виден контраст, проникающий под неаабильный, слегка смещенный отломок рассекающего оаеохондрита.
в) Дифференциальная диагностика:
1. Псевдодефект головки плечевой кости:
• Нормальная вырезка в задней латеральной поверхности головки мыщелка плечевой кости
• Лучше видно на сагиттальных изображениях
• Не ассоциирован с отеком костного мозга или клиническими симптомами
г) Патология:
1. Общая характеристика:
• Этиология:
о Острый травматический тип:
– Травма при согнутом локтевом суставе → передний перелом
– Травма при разогнутом локтевом суставе → задний перелом
– 1 тип (тип Хан-Штайнтала):
Сдвигающая сила через головку мыщелка плечевой кости
Вследствие давления на головку лучевой кости
– 2 тип (тип Кохлера-Лоренца):
Вальгусное давление на лучеголовчатый сустав
о Повторный травматический тип:
– Механизм травмы в виде вальгусного давления
– Спортсмены, бросающие над головой
– Травма может быть получена при переразгибании:
Задний перелом
Спортивная гимнастика
Волейбол
• Сопутствующие патологические изменения:
о Перелом головки лучевой кости
о Повреждение с локтевой стороны:
– Разрыв локтевой коллатеральной связки
– Травма сухожилия флексора-пронатора
о Внутрисуставные тела
2. Стадирование, градации и классификация перелома головки мыщелка плечевой кости:
• Стандартная система:
о 1 тип: перелом Хана-Штейнталя:
– Фронтальная плоскость перелома
– Большой костный отломок
– Обычно включает часть блоковой губы
– Отломок смещен кпереди в венечную ямку и ротирован
о 2 тип: перелома Кохера-Лоренца:
– Более тонкий отломок
– Редко полностью хрящевой
– Смещение отломка кзади
3 тип: перелом Броберга-Моррея:
– Оскольчатый перелом
о 4 тип: перелом МакКи:
– Оскольчатый перелом, переходящий на блок
• Система Брайена и Моррея:
о 1 тип: полный костно-хрящевой перелом
о 2 тип: поверхностный костно-хрящевой отломок
о 3 тип: оскольчатый перелом
о 4 тип: фронтальный перелом по типу трещины, захватывающий головку мыщелка плечевой кости и часть блока
• Повреждение Осборна-Коттерилла: вдавленный перелом у заднелатерального угла головки мыщелка плечевой кости:
о Связано с ротационной нестабильностью локтевого сустава
• Болезнь Паннера:
о Встречается у детей младшего возраста (5-10 лет)
о ± остаточная деформация
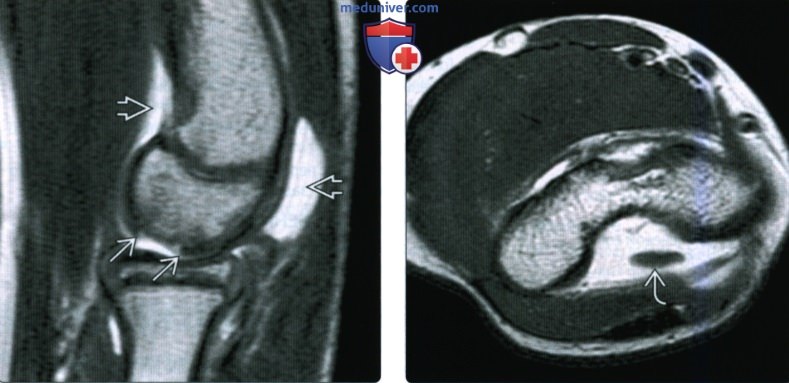
(Слева) На сагиттальной МРТ Т2ВИ у питчера 12 лет определяется острая травма хряща головки мыщелка плечевой кости с суставным выпотом и хрящевым отломком в локтевой ямке. На этой томограмме хорошо виден дефект хряща передней суставной поверхности головки мыщелка плечевой кости. Обратите внимание на суставной выпот.
(Справа) На осевой МРТ Т2ВИ у этого же пациента визуализируется нелинейный хрящевой отломок в локтевой ямке, окруженный суставной жидкостью. Отломок, вероятно, ограничивает объем движений.
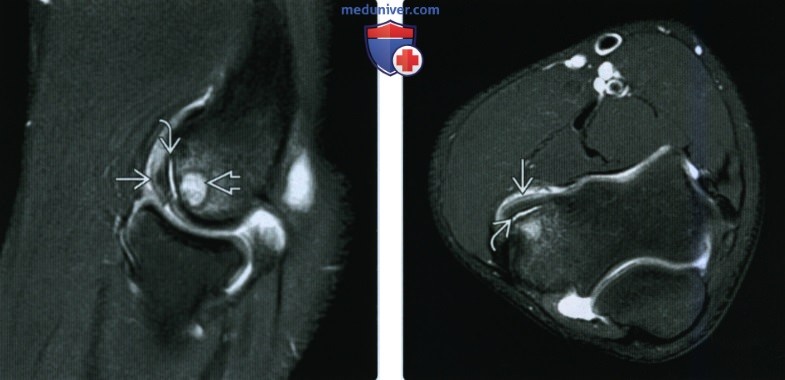
(Слева) На сагиттальной МРТ Т2ВИ FS у питчера 14 лет виден рассекающий остеохондрит в передней части головки мыщелка плечевой кости. Жидкость под отломком указывает на нестабильность. Киста указывает на хронический процесс.
(Справа) На осевой МРТ Т2ВИ FS у этого же пациента под отломком в видна жидкость, что подтверждает нестабильность.

(Слева) Фронтальная МРТ Т2ВИ FS, локтевой сустав волейболиста 21 года после травмы в положении переразгибания. Субхондральный отек костного мозга в головке мыщелка плечевой кости и хрящевой дефект неправильной формы расположены более сзади, чем обычно при травме в результате бросания.
(Справа) На сагиттальной МРТ PDBИ FS у этого же пациента видно заднее расположение травмы головки мыщелка плечевой кости. Задний ушиб или перелом головки мыщелка плечевой кости является характерным при травме с механизмом переразгибания.
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Боль и припухлость по латеральному краю локтевого сустава о Ограниченные движения вследствие внутрисуставного отломка
• Другие признаки/симптомы:
о Боль по медиальному краю локтевого сустава, если ассоциирован с повреждением локтевой коллатеральной связки
2. Демография:
• Пол:
о 1 тип: М – Вероятно, вследствие ↑ несущего угла локтевого сустава (у женщин)
о Костно-хрящевые повреждения: М>Ж:
– Травмы при метании спортивных снарядов над головой
• Эпидемиология:
о Переломы 1 типа составляет <1% от переломов локтевого сустава
о Травмы при вальгусном давлении:
– Спортсмены-метатели спортивных снарядов:
Травма встречается при вальгусном положении и сгибании локтевого сустава
Дефект находится обычно в передней части головки плечевой кости
– Гимнасты:
Травма встречается при вальгусном положении и разгибании локтевого сустава
Дефект находится обычно в задней части головки плечевой кости
3. Течение и прогноз:
• Острый перелом без лечения → нарушение функции с ограниченным объемом движений и ранним артритом
• Рассекающий остеохондрит без лечения → обычно прогрессирует до нестабильности
• Болезнь Паннера без лечения/консервативное лечение → обычно полное выздоровление
4. Лечение:
• Большие отломки обычно вправляют оперативно с фиксацией спицами или шурупами
• Меньшие отломки можно просто удалить
е) Диагностическая памятка:
1. Следует учесть:
• Перелом лучевого нерва
• Сопутствующая травма медиальных структур как часть травмы при вальгусном сдавлении:
о Травма локтевой коллатеральной связки
о Травма сухожилия сгибателя-разгибателя
• Наличие внутрисуставных тел
2. Рекомендации по интерпретации изображений:
• Перелом может быть плохо виден на передне-задней рентгенограмме
• Изучают боковую рентгенограмму на предмет ротированной или отсутствующей суставной поверхности головки мыщелка плечевой кости
• Могут отсутствовать малые костно-хрящевые или чисто хрящевые повреждения на всей рентгенограмме
3. Рекомендации по отчетности:
• Тщательно ищут внутрисуставные антитела
• Описывают величину и локализацию суставного поверхностного дефекта
• Описывают любое сопутствующее повреждение медиального отдела половины дистального эпиметафиза плечевой кости
ж) Список использованной литературы:
1. Suko J et al: Capitellar fractures in children. OrtopTraumatol Rehabil. 16(6):573-9,2014
2. Bancroft LW et al: Osteochondral lesions of the elbow, Semin Musculoskelet Radiol. 17(5):446-54, 2013
3. Bilsel Ket al: Coronal plane fractures of the distal humerus involving the capitellum and trochlea treated with open reduction internal fixation. Arch Orthop Trauma Surg. 133(6):797-804, 2013
4. Davis KW etal: Upper extremity injuries in young athletes. Semin Musculoskelet Radiol. 16(4):269-79, 2012
5. Jans LB etal: MR imaging findings and MR criteria for instability in osteochondritis dissecans of the elbow in children. EurJ Radiol. 81 (6): 1306-10, 2012
6. Smith MV et al: Surgical treatment for osteochondritis dissecans of the capitellum. Sports Health. 4(5):425-32, 2012
7. Baker CL 3rd etal: Osteochondritis dissecans of the capitellum. Am J Sports Med. 38(9): 1917-28, 2010
8. Davis KW: Imaging pediatric sports injuries: upper extremity. Radiol Clin North Am. 48(6):1199-211,2010
9. Cheung EV: Fractures of the capitellum. Hand Clin. 23(4):481-6, vii, 2007
10. Kijowski R, De Smet AA. MRI findings of osteochondritis dissecans of the capitellum with surgical correlation. Am J Roentgenol. 185:1453-9, 2005
11. Rosenberg ZS et al: Pseudodefect of the capitellum: potential MR imaging pit-fall. Radiology. 191 (3):821 -3, 1994
– Также рекомендуем “Признаки вывиха предплечья”
Редактор: Искандер Милевски. Дата публикации: 8.10.2020
Источник
Переломы нижней трети плечевой кости, по данным различных исследований, встречаются в 1-3% от числа переломов костей скелета, а среди переломов плечевой кости их количество колеблется от 14 до 19%. При правильном лечении срастание места повреждения происходит в 94-99% случаев. Чем ближе повреждение к локтевому суставу, тем частота несращений выше.
Переломы плечевой кости
рис.1
Все переломы плечевой кости делятся на перелом верхней трети, тела и нижней трети плечевой кости (рис. 1). Последние, в свою очередь, подразделяются на надмыщелковые и внутрисуставные повреждения.
Переломы надмыщелков относятся к повреждениям в месте образования локтевого сустава.
Согласно анатомическому строению, в дистальном отделе плечевой кости различают мыщелок (он один!) и два надмыщелка (рис. 2).
Медиальной называется структура, которая располагается ближе к телу. Латеральной — то образование, которое находится дальше от тела (рис. 3).
По МКБ-10 переломы надмыщелков называются переломами дистального отдела плечевой кости, их код — S42.4.
Необходимо различать дистальный и проксимальный отделы плечевой кости.
Дистальный — это дальний, тот, что находится дальше от головы человека. Соответственно, у плечевой кости это место образования локтевого сустава.
Проксимальный, напротив, ближний, то есть в случае с плечевой костью это место образования плечевого сустава.
Перелом медиального надмыщелка плечевой кости
рис. 2
Переломы медиального надмыщелка плечевой кости составляют примерно 12-20% от всех внутрисуставных переломов локтевого отдела и распространены у детей в возрасте от 9 до 14 лет. Эти переломы в четыре раза чаще встречаются у мальчиков, чем у девочек.
Повреждение со смещением костных отломков относительно друг друга отмечается у 50% детей, а отрыв фрагмента в локтевом суставе происходит у 15-18% (рис. 4).
Такая распространенность связана не только с повышенной активностью детей указанной возрастной группы, но и с некоторыми особенностями развития. В процессе внутриутробного роста в костях закладываются так называемые точки окостенения.
Из этих точек происходит замена мягкой соединительной ткани на плотную, костную. К моменту рождения дистальный отдел плечевой кости не успевает полностью окостенеть, так как центр оссификации здесь формируется только в 5-7 лет.
рис. 3
Заканчивается процесс окостенения в 15-20 лет. Из-за этого при чрезмерной нагрузке возможно образование микротрещин и разрывов костной ткани в местах ее наименьшей плотности.
На концах трубчатых костей в период взросления сформированы так называемые зоны активного роста кости в длину. Эти отделы богаты органическими волокнами и клеточными элементами с относительным дефицитом минеральных веществ. Эта особенность также становится причиной возникновения подобных повреждений у младшего поколения.
По механизму перелом медиального надмыщелка возникает при прямом воздействии повреждающего фактора (например, удар, падение на отведенную руку и др.).
Возможно также возникновение отрывного перелома. Это происходит из-за сильного перенапряжения мышц, которые крепятся к медиальному надмыщелку.
Справка. К внутреннему надмыщелку крепятся сухожилия поверхностных мышц — сгибателей предплечья, сгибателей кисти и пальцев.
В результате избыточной тяги происходит надрыв тканей надмыщелка. Как правило, такой перелом возникает внутри капсулы локтевого сустава, что определяет клиническую картину. Однако в более старшем возрасте (18-20 лет), когда процесс окостенения плечевой кости почти завершен, отрыв может проходить по самому краю надмыщелка. Тогда повреждение не затрагивает локтевой сустав, что создает определенные трудности в диагностике.
Перелом латерального надмыщелка
рис. 4
Этот вид травмы встречается реже, чем предыдущий, что напрямую связано с механизмом его возникновения.
Так же, как перелом медиального надмыщелка, перелом латерального надмыщелка формируется из-за прямого удара, при падении на локоть или на приведенную к телу руку.
Возможно формирование отрывного перелома. Он возникает за счет перенапряжения мышц, сухожилия которых крепятся к этому костному образованию.
Перелом латерального надмыщелка происходит во время ДТП, падения на прижатую к телу руку, при выполнении спортивных упражнений с тяжелым весом. Поэтому ограничение физических нагрузок в спортивных залах и при занятиях профессиональным спортом у детей и подростков не случайно.
Молодая костная ткань обладает сниженной плотностью и большей пластичностью. Это способствует не только переломам, но и образованию микротрещин и микроповреждений в костной ткани, которые тяжело диагностировать.
Справка. К латеральному надмыщелку крепятся мышцы — разгибатели предплечья, кисти и пальцев.
Симптомы
При переломах надмыщелков беспокоит боль в месте травмы. Появляются припухлость и кровоподтек (синяк). При надавливании на место травмы возникают болезненность, избыточная подвижность, а также крепитация (хруст) костных отломков.
Этот вид переломов относится к внутрисуставным и происходит внутри капсулы локтевого сустава. Поэтому, кроме перечисленных жалоб, пострадавшего беспокоит боль при попытке согнуть или разогнуть поврежденную руку в локтевом суставе.
Необходимо помнить, что при травме самого крайнего участка надмыщелка зона перелома может не затронуть капсулу локтевого сустава. В этом случае болезненности при движениях в нем не будет. Однако боль может возникнуть при попытке совершения движений в лучезапястном суставе, при сгибании и разгибании пальцев кисти.
Чтобы однозначно поставить диагноз, необходимо выполнить рентгенографию соединения плечевой, локтевой и лучевой костей в прямой и боковой проекциях.
Лечение
Лечение переломов латерального и медиального надмыщелков бывает хирургическим и консервативным.
Консервативное лечение имеет место в том случае, когда перелом произошел без смещения костного отломка, а также если отломок смещен незначительно и есть возможность выполнения репозиции (возвращения костного фрагмента на место).
Важно! Постановка диагноза и лечение пациентов с переломами проводится только квалифицированными специалистами. Не занимайтесь самолечением и своевременно обращайтесь за медицинской помощью.
В травматологическом отделении после выполнения рентгенографии врач поставит диагноз и примет решение об объеме необходимого лечения.
рис. 5
Консервативное лечение перелома без смещения предполагает фиксацию конечности гипсовой лангетой от верхней трети плеча до пальцев кисти. Лангета отличается от гипса. Она покрывает конечность гипсовым составом с трех сторон, а еще с одной стороны ее прикрывает только мягкий бинт. При этом гипс охватывает конечность циркулярно по кругу.
Руку при переломах надмыщелков фиксируют в строго определенном положении (рис. 5). Это позволяет избежать ряда осложнений, которые могут возникнуть в ходе длительной фиксации. Повязку снимают через три недели после выполнения повторной рентгенографии и оценки степени консолидации (сращения) костных отломков.
Справка. Если гипс наложен неверно, то конечность может быть зафиксирована в нефизиологическом положении. Это не только приводит к неправильному сращению места перелома, но и вызывает такие осложнения, как нарушение кровообращения в конечности, отек, образование пролежней, гангрена.
Если перелом произошел со смещением костных отломков, то после местного обезболивания врач приступает к закрытой репозиции.
После восстановления нормального расположения костных фрагментов накладывают гипсовую повязку на том же уровне, что и лангета. Через три недели гипсовую повязку снимают и на одну-две недели накладывают съемную повязку.
Хирургическое лечение перелома надмыщелка требуется лишь в том случае, когда вместе с переломом произошел вывих локтевого сустава и костный отломок надмыщелка защемился в поврежденном суставе. Тогда под общим обезболиванием проводят вскрытие капсулы сустава, аккуратно вытаскивают оторванный надмыщелок с прикрепленными к нему сухожилиями. Затем оторвавшийся участок кости прикрепляют на место металлической спицей или шурупом.
Если подобная ситуация произошла в раннем возрасте (до 7-10 лет), когда костная ткань более мягкая и эластичная, оторванный отломок фиксируют путем наложения капроновых узловых швов непосредственно на костную ткань (рис. 6).
рис.6
Отзывы
Отзывы после лечения отрыва надмыщелка плечевой кости у детей, как правило, положительные. Консолидация костных фрагментов происходит быстро и без осложнений.
«Я мама 4-летнего мальчика. Во время прогулки в детском саду мой ребенок упал с горки и сильно ударился локтем. В травмпункте нам поставили диагноз «перелом медиального надмыщелка плечевой кости без смещения». Три недели в гипсовой повязке были просто адом для моего ребенка. Он постоянно пытался снять гипс, потому что кожа под ним чесалась. Двигаться с повязкой неудобно, плавать нельзя. После того как повязку сняли, рука очень плохо двигалась, ему было сложно ей управлять, он постоянно обо все ей задевал. Я боялась, что он опять ее сломает. Полностью подвижность восстановилась только через две недели. Сейчас моего сына ничего не беспокоит».
«Моему сыну 16. Этой зимой на катке он поскользнулся и сильно упал. Ударился локтем. Был большой синяк, локоть болел, но в движениях скованности не было. Сын жаловался, что локоть болит, но в течение недели ходил в школу. Через неделю боль все не прекращалась, и мы решили сходить в травмпункт. На рентгене нашли перелом латерального надмыщелка. Если бы не рентген, я бы в жизни не подумала, что мой сын что-то сломал. Сколько мы в молодости падали, приходили с синяками, но ничего никогда не ломали. Гипс он снял сам через две недели. Сейчас ничего не беспокоит, не болит, рука нормально работает».
Основная сложность в лечении детей с подобным диагнозом — обеспечение надежной фиксации костных фрагментов. Ребенку очень трудно оставаться без движения в течение длительного срока. Поэтому от мамы требуется повышенное внимание и наблюдательность.
Следите, чтобы ребенок не снимал повязку, не разматывал бинты. Каждый вечер проверяйте целостность бинтов и при их загрязнении самостоятельно заменяйте на новые. Обращайте внимание, не болтается ли поврежденная конечность в гипсовой повязке. При необходимости обратитесь за повторным наложением гипса.
Важно понимать, что подвижность в зоне перелома может не только привести к удлинению сроков иммобилизации конечности, но и способствовать образованию так называемого ложного сустава. Это пространство в кости на месте перелома, где концы обломков обросли хрящевой тканью. Такое осложнение опасно тем, что в месте образования хрящевой ткани костная ткань уже не появится и перелом уже не срастется.
Заключение
Переломы надмыщелков — довольно часто встречающийся вид травм в детском и подростковом возрасте. Их сложно идентифицировать из-за большого разнообразия клинических проявлений. Поздняя диагностика подобной травмы приводит к серьезным осложнениям и стойкой потере нормального функционирования конечности.
При своевременном обращении за медицинской помощью и корректной иммобилизации эти переломы быстро срастаются и не оставляют ограничений для повседневной жизни.
Источник
