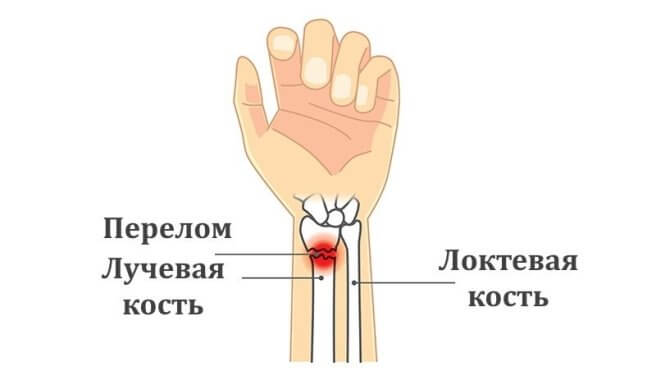
Перелом метаэпифиза лучевой кости без смещения

Очень часто человек падая, вытягивает руку вперед, и тем самым смягчает себе удар. Но не трудно догадаться о том, что именно такое падение и является опасным. При нем травмируется нижняя треть правой или левой руки. Это самый уязвимый участок верхней конечности. Реабилитироваться после такой травмы пострадавшему придется очень долго. А более подробно о том, что это за такой уязвимый участок и, чем травмы данной области так опасны, расскажем далее.
Дистальным эпифизом считается нижний конец лучевой кости, расположенный рядом с кистью. При такой травме человек ощущает резкую боль в руке, а еще он замечает штыкообразную деформацию, изменение положения кисти верхней конечности. Очень важно, чтобы врач восстановил анатомию сустава, нормальную амплитуду движений в нем. Это поможет пациенту в дальнейшем избежать опасных осложнений.

Виды переломов
По степени повреждения перелом дистального метаэпифиза лучевой кости бывает разным.
Это может быть:
- повреждение верхней конечности без смещения костных отломков;
- перелом верхней конечности со смещением костных отломков;
- открытый и закрытый перелом конечности.
Стоит рассмотреть каждый вид отдельно.
Перелом со смещением
Обычно у пострадавшего появляется закрытый оскольчатый перелом дистального метаэпифиза лучевой кости. Такая травма характеризуется своими типичными симптомами.
К примеру, при ней у пострадавшего:
- видна деформация в нижней части руки, но обычно выявить ее может только врач;
- появляется сильная линия разлома, которая идет в совершенно разных направлениях. Она может быть вертикальной, горизонтальной.
Очень редко линия разлома располагается сразу в двух плоскостях. Это зависит от линии сгиба ладони.
Благодаря этому травма делится на два типа.
Это перелом:
- «Коллеса». Он возникает при прямом падении пострадавшего на ладонь. При этом костный отломок сдвигается к тыльной стороне ладони.
- «Смита». Такая травма образуется при падении пострадавшего на ладонь, загнутую во внутреннюю часть. При этом костные отломки также сгибаются вовнутрь.
При такой травме пострадавший:
- замечает образование штыка в нижней третьей части руки, ее деформацию;
- ощущает резкую боль, которая усиливается при попытке подвигать верхней конечностью;
- замечает отек на своей конечности;
- ощущает смещение костных отломков;
- чувствует онемение пальцев руки. Оно возникает из-за повреждения пучка нервных волокон;
- не может нормально подвигать предплечьем, кистью, пальцами руки.
А еще не стоит забывать о том, что перелом верхней конечности может быть внесуставным и внутрисуставным.
При внесуставном переломе линия разлома не проходит по суставу. А при внутрисуставном повреждении появившиеся костные отломки нарушают целостность суставной сумки.
Повреждение руки без смещения
Мышечная система нижней части верхней конечности очень слабо развита. Благодаря этому у человека, падающего на руку, мышцы не оказывают сильного воздействие на луч, поэтому костные отломки не смещаются. На снимке врач может заметить только небольшую трещину в данной области.
При этом пострадавший:
- ощущает ноющую, но терпимую боль;
- замечает образование припухлости в суставной части, небольшой отек;
- не ощущает никакой деформации в кости;
- может совершать небольшие движения верхней конечностью.
Закрытый перелом
Закрытый перелом дистального метаэпифиза правой лучевой кости со смещением или без него обычно не заметен даже самому пострадавшему. Это происходит потому, что нарушений целостности кожного покрова в данном случае нет. Поэтому точно сказать о том, что у пострадавшего закрытый перелом дистального метаэпифиза правой лучевой кости без смещения, сможет только врач.
При закрытом переломе дистального метаэпифиза лучевой кости со смещением или без него, правой или левой руки пострадавший может:
- увидеть сильную гематому на своей верхней конечности;
- ощутить снижение чувствительности кожных покровов;
- выявить частичный паралич конечности. Обычно он у пострадавшего с закрытым переломом дистального метаэпифиза правой лучевой кости без смещения возникает из-за повреждения сосудов, нервных пучков.
В отдельную категорию стоит выделить симптомы, появление которых требует незамедлительного обращения к врачу.
При них пострадавший:
- чувствует сильную боль в лучезапястном суставе, но сильного дискомфорта у него может и не быть;
- видит небольшой отек на тыльной стороне предплечья;
- не может нормально пошевелить кистью.

Диагностика
В больнице пострадавшего обязательно должен осмотреть травматолог.
При этом ему нужно сделать рентген в 2-ух проекциях. Именно по снимку можно не только выявить перелом, но и определить его характер, наличие в полости костных отломков, смещения.
Для уточнения диагноза пострадавшему могут сделать:
- КТ.
- УЗИ кистевого сустава.
После осмотра врач должен закрепить поврежденную конечность. Только так можно предотвратить дальнейшее ее повреждение. При этом врач может даже положить пострадавшего в больницу.
Причины травм
Причин возникновения перелома дистального метаэпифиза лучевой кости может быть несколько.
К примеру, неполный перелом лучевой кости возникает при падении пострадавшего на прямую руку, повреждении верхней конечности во время аварии. Также такую травму может получить и молодой человек, активно занимающийся экстремальными видами спорта. А еще такой травме подвержены активно играющие на улице дети. Конечно, кости у детей срастаются быстрее, но за ними даже на улице нужно следить.
Как долго срастается
Полностью кость у пострадавшего заживает через 6-8 недель. Поэтому он уже может спокойно двигать ей. Но заниматься разработкой конечности он может через 1-2 недели после операции. А выполнять легкие физические упражнения, нагружать руку ему можно только через 3 месяца после процедуры.
Оперативные и консервативные способы
Еще дома родственники могут помочь пострадавшему.
Они должны:
- оставить его в покое,
- предотвратить повреждение тканей, находящихся около травмы.
Помните: вправлять сломанный сустав на место категорически запрещено. Но если пострадавший получил закрытый перелом, то поврежденную конечность желательно зафиксировать в одном положении. При этом нужно остановить кровь, наложить на место повреждения специальную повязку. Пострадавшего обязательно нужно показать врачу.
В целом, лечение такой травмы проводится оперативными и консервативными методами лечения.
Консервативная терапия
Такую методику сопоставления костных отломков проводят пострадавшим не с серьезными травмами. При этом врач своими руками сопоставляет костные отломки, придает кости первоначальное положение. После процедуры больному накладывают повязку. Ее нельзя снимать до образования костной мозоли.
Оперативное вмешательство
Если же пострадавшему нужно совмещать костные отломки, то ему делают хирургическую операцию.
Ему проводят остеосинтез. Такая процедура помогает быстро восстановить прежнюю активность в поврежденной конечности.
Помните: больному остеосинтез проводят несколькими способами.
Выбор способа зависит от того, какую травму пострадавший получил.
Ему проводят:
- Остеосинтез лучевой кости пластиной. Во время процедуры врач сопоставляет костные отломки, прикрепляет их к поврежденной конечности специальными винтами. После процедуры пострадавшему на место воздействия накладывают 2 шва, гипсовую лонгету.
Дополнительно ему назначают медикаменты:
- с обезболивающим эффектом;
- содержащие кальций. Они ускоряют процесс срастания костей;
- местного воздействия. Такие лекарства избавляют от отека.
После такой процедуры пострадавшему придется 7 дней полежать в стационаре. Швы снимают через 2 недели. Конечность можно носить только на специальной косынке. Удалять пластину не требуется.
- Процедуру с установкой аппарата внешней фиксации. Обычно его устанавливают пожилым гражданам и лицам с сильным отеком в кисти, лучезапястном суставе. Таким гражданам пластину не устанавливают, поэтому их конечность фиксируют специальным аппаратом внешней фиксации. Во время такой процедуры врач через кожу внедряет в тело пациента специальные спицы, ими фиксирует костные отломки. При этом аппарат виднеется над поверхностью кожи. Уникальность данного способа в том, что разрезы на теле пациента не делают, но за установленным прибором он должен внимательно следить. При этом ему нужно также следить за повязкой, спицами. Помните: еще 2 недели пострадавший должен держать конечность в лонгете. Но он может уже заняться разработкой поврежденной конечности. Через 6 недель пострадавшему делают рентген, удаляют аппарат. В целом, в больнице ему придется пробыть 5-7 дней, а на больничном – 1,5 месяца. На перевязки придется ходить каждый день. Весь период реабилитации поврежденную конечность носят на косынке.
- Процедуру с фиксацией костных отломков спицами, винтами. Такую операцию проводят пострадавшим, получившим небольшое смещение костных отломков. Во время процедуры врач делает небольшие проколы на теле пациента, через них фиксирует костные отломки спицами или винтами. После процедуры пострадавшему на 2 недели накладывают гипсовую лонгету. Но он уже может разрабатывать поврежденную конечность. Через 6-8 недель спицы удаляют.
Помните: чаще всего во время операции пострадавшему устанавливают само рассасывающиеся пластины. Их удалять не нужно.
Сколько длится реабилитация
Помните: если пострадавший выполняет все рекомендации врача, то срок восстановления поврежденной конечности будет варьироваться от 1,5 до 3 месяцев.
Но в целом, период восстановления пострадавшего длится до тех пор, пока ему не снимут гипсовую повязку.
Но если он получил сложную травму с разрывом крупных сосудов, сухожилий, нарушением целостности сустава и последующим дроблением кости, то восстанавливаться ему придется долго.
Оздоровительный массаж
Ускорить процесс восстановления пострадавшего помогает массаж. Он разогревает мышцы, насыщает ткани кислородом, улучшает приток крови к поврежденной конечности.
После снятия гипсовой повязки пострадавший может делать массаж сам себе самостоятельно.
Он может:
- Сделать несколько поглаживающих движений по всей поверхности поврежденной конечности.
- Слегка растереть, разогреть кожу.
- Размять пальцами конечность. Такая процедура улучшает процесс регенерации тканей.
- Слегка потрясти конечностью, имитируя легкую вибрацию. При этом вибрацию нужно чередовать с поглаживанием, нажатием на поврежденную конечность.
Помните: во время заживления пострадавший не должен допускать деформации мышц. Это приведет к неправильному срастанию костей.

Методы физиотерапии
Не последнее место в процессе срастания костей занимают и физиотерапевтические процедуры. Они уменьшают длительность реабилитационного периода, помогают пострадавшему избежать осложнений.
При этом он может записаться на:
- Электрофорез с использованием медикаментов на основе кальция. Такая процедура помогает активным веществам, входящим в медикамент, быстрее достичь тканей. А медикаменты с кальцием для пострадавшего важны. Они увеличивают плотность костей, ускоряют процесс срастания костных отломков.
- Низкочастотную магнитотерапию. Такие процедуры помогут пострадавшему избавиться от боли, а еще они обладают легким противовоспалительным воздействием.
- УВЧ. Такая процедура помогает прогреть поврежденные ткани, улучшает местный обмен веществ, ускоряет процесс регенерации тканей.
- Ультрафиолетовое излучение. Такая процедура ускоряет процесс выработки тканями витамина D. Именно благодаря ему кальций организмом лучше усваивается.
Осложнения
Пострадавшему обязательно во время восстановления нужно выполнять все рекомендации врача. В противном случае у него появятся осложнения.
К примеру, у него:
- могут возникнуть повреждения в мягких тканях, нарушения в кровеносных сосудах, нервных волокнах, появиться сильные вывихи, подвывихи;
- может развиться некроз тканей, нарушиться кровообращение в поврежденной конечности;
- может развиться посстравматический синдром карпального канала. В народе он называется «туннельным синдромом»;
- образуются очаги с гноем, некротические участки на коже. Обычно они образуются у пострадавших, получивших травму открытого типа. При ней инфекция легко проникает в мягкие ткани, костную ткань, провоцирует развитие остеомиелита;
- может резко снизиться двигательная активность. Причем снизиться она может частично или полностью. При этом пострадавший не сможет сделать никаких движений предплечьями. В тяжелых случаях такое нарушение делает человека инвалидом.
Помните: при падении пострадавший может сломать не только верхнюю конечность, но и ключицу. А такая травма считается не менее опасной.
Подытожим: падая на руку человек, сразу не сможет точно понять то, сломал ли он ее или просто вывихнул. Поставить точный диагноз, выбрать дальнейшую тактику лечения сможет только врач. Самолечением в данном случае заниматься крайне опасно.
Источник
Если пациент после неудачного падения травмировал руку около запястья, но боль терпимая и пальцами с трудом, но двигать можно, то человек часто решает подождать и не спешит в больницу. Однако это может быть перелом лучевой кости — и если его не лечить, то он может обернуться серьезными последствиями, вплоть до потери трудоспособности.
Легкомысленное отношение к этому виду травм довольно распространено, их считают нетяжелыми. Пациенты думают, что гипс — это все, что нужно для лечения, и пренебрегают рекомендациями врача относительно разработки руки упражнениями, тратят время больничного листа на отдых и ничегонеделание. Они не подозревают о последствиях такой, вроде бы легкой травмы.Лучше заранее узнать о том, как проявляется этот перелом, какие методы лечения применяются в современной практике, и как необходимо разрабатывать руку после освобождения ее от гипса.
Травма распространенная, ее доля достигает 16% всех случаев бытового травматизма. Чаще страдают лица с развившимся остеопорозом, в первую очередь женщины в возрасте менопаузы. Именно эта категория населения должна избегать ситуаций с повышенным риском падения.
Немного об анатомии
Лучевая кость входит в состав предплечья, продолжается от локтя до запястья. Верхняя (проксимальная) часть этой кости сочленяется с локтем и является более массивной, чем нижняя (дистальная) часть. Именно поэтому нижняя треть лучевой кости около запястья более хрупкая.
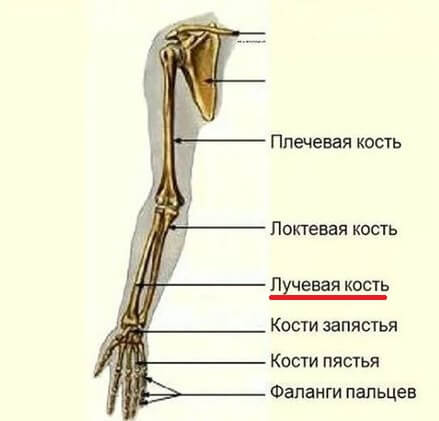
Вместе с лучевой предплечье образует еще одна кость — локтевая. Она более массивная и потому реже подвергается переломам.
Какими бывают переломы
Механизм получения травмы — это падение (в основном с высоты собственного роста) на руки, вытянутые вперед для опоры. Поскольку большинство людей — правши, то при падении они пытаются опереться на правую руку. Следовательно, травм правой лучевой кости регистрируется намного больше, чем левой.
В зависимости от причины такие переломы бывают:
- патологические — в них виновато даже не воздействие механической силы (в ситуации падения), а остеопороз — состояние хрупкости костей, наступающее по мере старения или при некоторых заболеваниях; если человек опирается, падая, на пораженную лучевую кость, перелом практически гарантирован;
- травматические — итог воздействия слишком большой физической нагрузки, удара, скручивания.
При закрытом переломе лучевой кости разъединяется на фрагменты лишь кость, но не мышцы и кожа над ней. Они могут быть отечными или с кровоизлиянием, но не разорваны. При чрезмерном или резком воздействии причинного фактора наступает открытый перелом — к нарушению целостности кости присоединяется разрыв мышц и кожи на ней; получается рана, в которой видны концы кости.
С анатомической точки зрения, подразделение переломов луча выглядит так:
- внутрисуставные — ломается часть, входящая в лучезапястный сустав, а также шиловидный отросток (часть луча, сочленяющаяся с локтевым суставом);
- вне сустава — на протяжении трубчатой части кости.
Тело кости, собственно сама «трубка», в 75% случаев переламывается в нижней трети, почти около кисти. Это классифицируется как перелом лучевой кости в типичном месте. Намного реже луч переламывается в среднем и верхнем сегменте.
Линия разлома может быть разной и давать поперечные, косые, продольные, Т-образные, винтообразные; оскольчатые (более двух фрагментов) переломы. Нередкое явление — вколоченные переломы (обломки лучевой кости как бы заходят друг в друга, «вколачиваются» будто молотком).
Каждому типу травмы может сопутствовать смещение отломков, наступающее вследствие непроизвольных подергиваний мышц конечности.
Перелом лучевой кости в типичном месте
Пациент, падая, инстинктивно пытается смягчить удар о землю и выпрямляет перед собой руку — согнутую в запястье либо разогнутую в нем (то есть опирается на основание ладони). В зависимости от этого нижняя треть лучевой кости получает повреждение по разному типу:
- Сгибательный, носящий название по фамилии травматолога Смита. Наступает при опоре падающего на согнутую кисть, она развернута к тыльной стороне конечности. Тогда образовавшийся костный отломок движется к наружной поверхности предплечья.
- Разгибательный, названный в честь ирландского хирурга Коллиса. Случается, если падающий при падении опирается на ладонь. В итоге рука переразгибается в запястном суставе и обломанный конец отклоняется к тыльной стороне.
Перелом лучевой кости со смещением
Под этим понимают сдвиг обломков, причиной которого становятся сокращения мышц конечности. Смещение острых фрагментов кости наносит дополнительную травму — ранит окружающие сосуды, нервные пучки, кожу.
Сдвигаться отломки могут поперечно и в продольном направлении. В последнем случае они двигаются вдоль и вверх кости. При поперечном смещении один из двух отломков идет либо в правую, либо в левую сторону.
Травма, сопровождаемая смещением отломков, часто соседствует с переломом лучевой кости без смещения.
Перелом лучевой кости без смещения
Поскольку мышцы вблизи запястья слабее, чем те, что работают в сегменте предплечья, то сдвига отломков может не произойти. Тогда перелом луча без смещения ограничивается трещиной в кости, без расхождения отломков — что намного безопаснее для пациента. Трещина располагается на поверхностном участке кости, даже без проникновения в глубину. Это характерно для спортивного типа людей, моложе 40 лет.
Диагностика
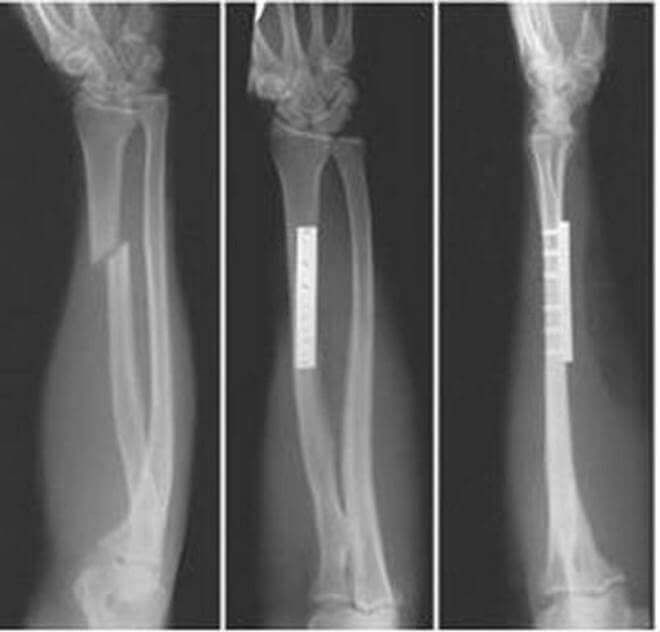
Традиционным способом выявления перелома лучевой кости служит рентген. Не потерял он значения и теперь — признан «золотым стандартом» в диагностической практике подобных травм.
Рентгенографию верхней конечности проводят в двух проекциях. На снимке врач увидит не только наличие перелома, но и сможет установить его характер, количество и состояние отломков. Все эти сведения определяют, какое лечение понадобится больному.
С подозрением на перелом лучше обращаться в травмопункт или крупную больницу. Они в обязательном порядке имеют рентгеновскую установку. Этого не скажешь обо всех частных медицинских центрах: разрешение поставить рентгеновский аппарат выдается далеко не каждой клинике.
В некоторых сложных случаях или для выявления осложнений прибегают к компьютерной томографии или МРТ. Снимки, полученные этими методами, более подробные, поскольку содержат изображения не только костных структур, но и мягких — связок, мышц, сосудов.
Симптомы
Признаки или, как говорят медики, симптомы перелома лучевой кости делятся на две группы.
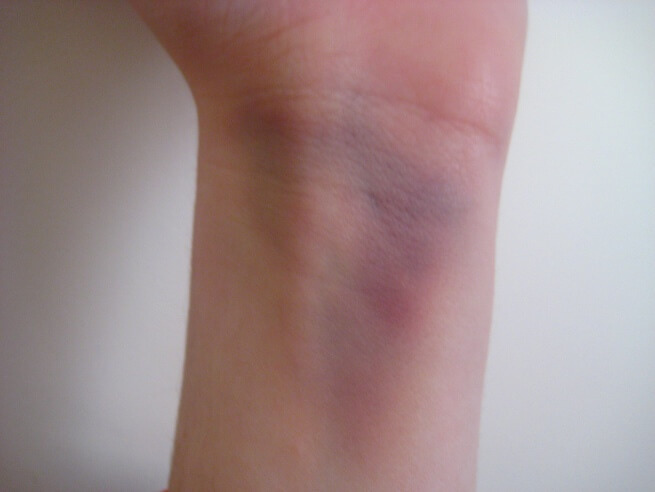
Относительные признаки — боль, отек, невозможность движения, деформация руки — указывают, скорее, на вероятность перелома, но не являются стопроцентными.
Когда человек ломает лучевую кость, то испытывает сильную боль. Она становится интенсивнее при попытках движения рукой. В случае травмы открытого типа боль особенно остра. Однако люди по-разному переносят боль — у одного малейшее движение вызывает сильный болевой приступ, другой испытывает умеренную болезненность. Ограничение объема движений пальцами и сгибаний, вращений в запястье — тоже признак его травмирования.
Если перелом нижнего конца лучевой кости закрытый, без смещения или вовсе простая трещина, то боль может быть минимальной. Тогда травмированный часто игнорирует необходимость обращаться за медицинской помощью — а это чревато вторичными осложнениями.
Отек в области запястья — еще один относительный признак, результат воспалительной реакции и расширения сосудов в месте травмы. Сюда же относится и гематома — излитие крови из нарушенных сосудов под кожу.
Деформация руки в месте травмы происходит из-за отека и смещения отломков.
Относительные признаки могут наблюдаться не только при переломах, но и при ушибах, растяжении связок в этой области, вывихах.
Абсолютные признаки переломов, или фрактур, — ненормальная подвижность в месте травмы, хруст костных отломков. Такие признаки достоверно указывают на наличие перелома.
Патологическая (ненормальная) подвижность руки в этом месте — это, например, когда рука стала разгибаться в запястье сильнее положенного. Проверять наличие такого признака должен только врач. Неумелая проверка кости на патологическую подвижность способна дополнительно травмировать руку.
Крепитация — попросту хруст отломков. Если человек в момент травмы слышит такой звук, значит, случился перелом. После наступления травмы убеждаться в наличии крепитации имеет право только врач. Это может доставить дополнительные повреждения осколками кости.
Если при травме произошло смещение костных фракций по длине, то можно увидеть, что рука стала короче.
Первая помощь при переломе лучевой кости руки
На месте получения травмы пострадавшему как можно скорее оказывают первую помощь . Важны 3 слагаемых первой помощи: покой, обезболивание, холод.
Покой, то есть ограничение движений в месте травмы (по-научному — иммобилизация) — самое первое, что нужно обеспечить пациенту. Если перелом закрытого типа, то накладывают шину. Вместо шины можно взять доску и любой другой твердый и желательно плоский предмет. Шину прибинтовывают к руке (приматывают подручными средствами — галстуком, шарфом) от середины плеча и до верхней трети ладони.
Если случился открытый перелом, из раны идет кровотечение, то сначала занимают им. Накладывают жгут (подойдет ремень, свернутая ткань). И только после этого обездвиживают руку шиной.
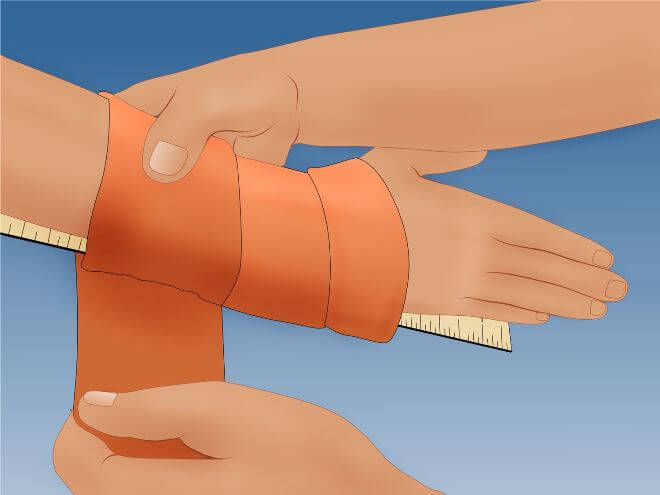
Фиксация руки снижает боль, предотвращает дополнительное перемещение отломков, тем самым снижая травмирование мягких тканей.
При травме рука отекает, поэтому важно позаботиться, чтоб ничто не пережимало нервные пучки и сосуды конечности. Для этого с поврежденной руки снимают все браслеты и часовые ремешки (даже если они не тугие, при появлении отека станут таковыми). Пальцы освобождают от колец.
Для уменьшения боли и недопущения болевого шока (редко развивается при таких переломах) пациенту дает таблетку типа дексалгина, ибупрофена, кетонала. Если есть возможность, лучше ввести их в инъекциях.
Холод (лед, замороженное мясо, грелка со льдом) тоже хорошо снимает боль и, главное, отек. Однако нужно обернуть источник холода в ткань, прежде чем прикладывать. Иначе можно устроить пациенту обморожение мягких тканей.
Чем быстрее и лучше пациенту окажут первую доврачебную помощь, тем благоприятнее пойдет сращение луча.
Лечение переломов лучевой кости
Такие повреждения подлежат как консервативному лечению (гипс), так и оперативному. Конкретные лечебные мероприятия продиктованы исключительно характером перелома.
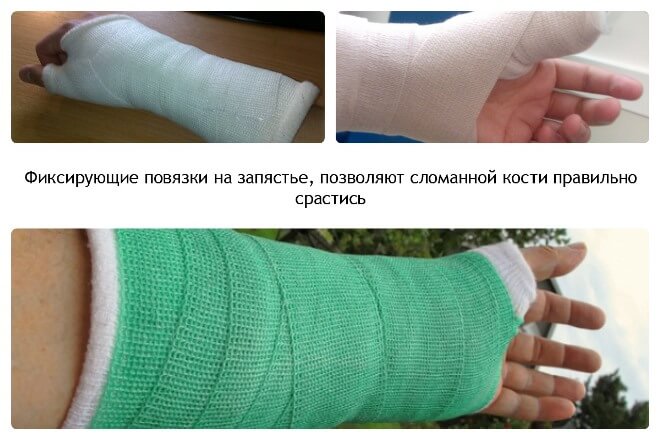
Закрытую травму, не вызвавшую смещения фрагментов, обычно лечат амбулаторно. В травмопункте накладывают гипс или более современный вариант — полимерную повязку, если к этому нет противопоказаний. Наложенная повязка обеспечивает неподвижность руки от нижней трети плеча, на протяжении всего предплечья и до основания пальцев. Из гипса формируют либо спиральную глухую повязку, либо лонгету («незамкнутая» повязка, после спадения отека примерно через 5 дней ее дополнительно стягивают).
Полимерная повязка, во-первых, более легкая, а, во-вторых, с ней не запрещается мыться.
После гипсования пациента отпускают на домашнее лечение. Он должен:
- следить, не нарастает ли отек под гипсом (он может сдавливать руку больше, чем надо, — тогда необходимо исправление повязки);
- на 5–7-е сутки повторно прийти на рентген (примерно в эти сроки спадает первичная отечность и отломки способны снова прийти в движение).
Не поможет консервативное лечение в более тяжелых случаях — при открытом, оскольчатом переломе, вызвавшем смещение отломков. Лечение при переломе лучевой кости со смещением — это оперативное вмешательство.
Суть операции при травме, сопровождаемой смещением, — сопоставление костных фрагментов (репозиция) в нормальном положении и фиксация в нем.
Такая репозиция бывает консервативной манипуляцией, если производится по закрытому типу, то есть без прямого доступа, через кожу. Травматолог вручную составляет обломки, складывает их, как в кубике Рубика. От точности репозиции всех обломков при осколочных переломах зависит их успешное срастание.
Открытая репозиция начинается с разреза и обеспечения доступа к сломанной кости. Далее манипулируют отломками, составляя их в правильном положении. После этого их нужно надежно закрепить.
Фиксаторами отломков лучевой кости выступают:
- спицы (их применение сокращается);
- пластины с винтами;
- изредка дистракционные аппараты.
Осложнения и возможные последствия
Сюда можно отнести инфекционные осложнения операций. Инфекция способна проникнуть через спицы, а также открытый доступ к ране во время вмешательства. Во избежание таких последствий пациентам с профилактической целью назначают курс антибиотиков.
Еще один минус хирургического лечения, например с закреплением обломков спицами, — удлинение периода реабилитации.
Чем опасен перелом лучевой кости в детском возрасте
Они объясняются иным строением и функционированием костной ткани детей. В момент нанесения травмы толстая надкостница детей действует как фиксатор — не дает отломкам разойтись. Перелом получается по типу «зеленой ветки»: кость сломана, а обломки не смещены. Костная ткань ребенка заживет намного скорее, чем у взрослого.
Однако такие переломы, полученные в детском возрасте, несут существенную опасность. Они способны вызвать раннее закрытие ростковой зоны (располагается у трубчатых костей вблизи суставных сочленений). Костная основа прекращает расти и впоследствии руки окажутся разной длины.
Сроки восстановления
Под восстановлением понимают не только сращение луча, но и возвращение полной работоспособности кисти и руки в целом.
Восстановление займет примерно 6–8 недель. На это влияет состояние здоровья пациента, характер перелома, вид операции.
Не стоит нарушать рекомендации врача относительно длительности ношения гипса. Это может повлечь за собой вторичные осложнения.
Сколько времени предстоит носить гипс
Примерно 1-1,5 месяца — вот сколько придется носить гипс, если человек получил травму лучевой кости. Получается, что пациенты довольно долго вынуждены ограничивать себя в мытье, в спортивной и других видах привычной активности.
Гипс носят до появления крепкой костной мозоли — она свидетельствует об успешном сращении отломков. Перед снятием повязки требуется пройти контрольный рентген, чтобы убедиться в образовании мозоли.
Реабилитация, и как разработать сломанную руку
После снятия гипсовой или полимерной повязки не нужно ожидать, что рука будет сразу действовать как раньше. Мышцы быстро ослабевают после нескольких недель в гипсе, и приходится долго работать, чтобы возвратить конечности полную функцию.
Реабилитация, то есть полное восстановление функции руки, проводится комплексно. Это массаж, ЛФК, физиотерапевтические воздействия. Реабилитация как таковая начинается уже при ношении гипсовой повязки — больной должен делать движения в незагипсованных сегментах руки (шевелить пальцами, двигать плечом).
Результат реабилитации зависит не только от врачей и инструкторов, но и от самого пациента, его упорства в выполнении всех предписанных упражнений.
Массаж
Массаж — это первое, с чего начинают реабилитацию. Он обеспечивает пассивные (с помощью массажиста) движения в руке. Процедуру проводят сверху вниз — сначала работают с плечом, затем с локтевым суставом, потом осторожно разминают место травмы, в конце массируют кисть. Длительность массажа — 15 минут.
Грамотно выполненный массаж ускоряет восстановление, возвращает тонус мышцам.
Методы физиотерапии
Из физиотерапевтических процедур наиболее действенными являются:
- электрофорез с кальцием;
- токи УВЧ;
- ультрафиолетовое облучение;
- низкочастотная магнитотерапия.
Все эти методы снижают сроки консолидации (сращения) костных фрагментов, оказывают противовоспалительное, противоотечное действие, способствуют укреплению костной ткани.
Занятия ЛФК
В отличие от массажа, где мышцы пациента совершают пассивные движения, ЛФК — это активные движения (выполняемые самим пациентом) в руке. Важно как можно быстрее начать ЛФК, чтобы предотвратить ослабление мышц.

Сперва ограничиваются простыми движениями — сгибанием пальцев по очереди. Затем объем движений расширяется — это делается под контролем и по рекомендациям врача ЛФК.
Лечебной физкультурой пациенты занимаются уже в домашних условиях.
Последствия перелома и возможные осложнения
Осложнения подобной травмы делятся на непосредственные (полученные в момент травмирования или немного позже) и отдаленные.
Первый вид осложнений:
- повреждение нервов конечности, опасное дальнейшим нарушением чувствительности тканей или более серьезным расстройством иннервации;
- травма ближайших кровеносных сосудов, формирование гематомы;
- разрыв мышц (частичный или полный);
- разрыв сухожилий пальцев, они могут перестать сгибаться или, наоборот, разгибаться;
- инфекционно-воспалительные осложнения (при открытом типе).
Отдаленные последствия такой травмы наблюдаются намного реже. Это изменение формы руки из-за того, что кость неправильно срасталась, тугоподвижная кисть (контрактура), остеомиелит (гнойный процесс в костной ткани).
Инвалидность в результате перелома руки
Инвалидизация (ограничение трудоспособности и самообслуживания) у сломавших лучевую кость пациентов наступает редко. Это может произойти при неверном или неудачном оперативном лечении травмы. Неблагоприятное течение патологии при ношении гипса также способно окончиться серьезным осложнением и инвалидностью.
Группа инвалидности (ее определяет комиссия) дается при следующих посттравматических состояниях кисти:
- нестабильность запястья;
- невозможность сжать пальцы в кулак;
- малоподвижность кисти;
- артроз;
- у детей — преждевременное закрытие зоны роста.
Пациенты, проходящие лечение по поводу перелома лучевой кости, должны серьезно относиться к своей травме, тщательно выполнять рекомендации врача и знать, к каким последствиям может привести это, кажущееся легким повреждение.
Источник
