Перелом второй клиновидной кости


Переломы костей стопы составляют 2,5-10% от всех переломов костей
В статье рассказывается о причинах переломов клиновидной кости стопы (cuneiform). Описываются симптомы и способы оказания первой помощи. Рассматриваются различные методы лечения.
Стопа человека имеет сложное строение, взаимосвязанную структуру и выполняет важную функцию опоры. Поэтому любое серьезное повреждение, в том числе перелом cuneiform, нарушают эту функцию, и лишают человека не только способности стоять, но и самостоятельно передвигаться.
Анатомические особенности
Три cuneiform имеют трубчатое строение и расположены перед ладьевидной костью в среднем отделе стопы. Различают медиальную, промежуточную и латеральную клиновидные кости. Их сочленение происходит с помощью суставных тканей — хрящей.
Клиновидные кости, кроме первой, со всех сторон сочленяются с другими костями стопы. Поэтому изолированные переломы встречаются редко, чаще всего переломы сочетаются с вывихами плюсневых костей.

Клиновидные кости соединены между собой и близлежащими костями
Причины и виды переломов
Переломы cuneiform встречаются достаточно редко.
Причинами переломов могут быть:
- удары;
- давление;
- чрезмерное скручивание или сгибание стопы,
- патологические переломы, происходящие при некоторых заболеваниях, когда кости становятся хрупкими (остеопороз, онкологические заболевания, туберкулез, эндокринные болезни).
Осторожно! Наиболее частой причиной травмирование происходит при падении на тыльную часть стопы тяжелого предмета. Такой механизм приводит к тому, что в большинстве случаев, происходят множественные переломы, которые часто сочетаются с вывихами плюсневых костей.
Различают несколько видов переломов:
- со смещением или без смещения костных отломков;
- открытые и закрытые переломы;
- изолированные и множественные переломы;
- внутрисуставные переломы.
Из всех клиновидных костей чаще всего поражается первая, так как она расположена у внутреннего края стопы и защищена менее остальных. Симптоматические проявления будут различаться от вида перелома.
Симптомы
Основными клиническими симптомами перелома является отек, быстро распространяющийся на переднюю поверхность голеностопа и боль в месте перелома. Наблюдается онемение пальцев и гематомы. Пострадавший не может ходить и опираться на поврежденную конечность.
При переломе со смещением, стопа деформируется. Наличие отломков существенно влияет на выбор тактики лечения. При открытом переломе происходит травмирование всех слоев мягких тканей и происходит кровотечение различной интенсивности. В образовавшейся ране видна кость.

Так выглядит травмированная стопа по сравнению со здоровой
Первая помощь
Если обнаружен перелом cuneiform, нужно вызвать машину скорой помощи, затем пораженную конечность необходимо зафиксировать с помощью подручных средств — дощечек, веток, картона и закрепить бинтами или шарфом, полосками ткани. Пострадавшему можно дать обезболивающий препарат и приложить холод к травмированной области.
При открытом переломе нужно тщательно обработать края раны дезинфицирующим средством — перекисью водорода, зеленкой, йодом или в крайнем случае водкой. Ни в коем случае нельзя пытаться самостоятельно вправить отломки костей. Если есть возможность, нужно самостоятельно транспортировать пострадавшего в больницу.
Диагностика
Врач-травматолог проводит диагностику стандартными методами:
- Опрос пациента. Врач выясняет, когда и при каких обстоятельствах произошла травма, какие симптомы беспокоят пациента.
- Осмотр. При визуальном осмотре можно обнаружить отек, гематомы или рану на месте перелома, а так же предположить о наличии отломков. При пальпации — обострение боли. Проводятся функциональные пробы.
- Рентген. На рентгенограммах обнаруживается степень тяжести перелома, наличие отломков или осколков костей, а так же сопутствующие вывих костей плюсны.
На основании результатов клинических и инструментальных исследований ставится окончательный диагноз и назначается лечение.
Лечение
Терапия осуществляется с помощью разных методов, в зависимости от характера и степени тяжести перелома. В основном она направлена на снятие болевых проявлений и отечности, сопоставление отломков.
В любом случае назначается медикаментозная терапия и процедуры, способствующие быстрому срастанию костей. Методы лечения могут быть консервативными и хирургическими.
Консервативное лечение
Переломы ладьевидных костей редко бывают с отломками. Если они есть, и их не больше двух, проводится закрытая репозиция отломков и затем накладывается накладывается гипсовая повязка типа «сапожок» с помещенным внутрь подошвы металлическим супинатором. Срок иммобилизации примерно 2 месяца.
Хирургическое лечение
При осложненном переломе с большим количеством отломков показано оперативное вмешательство. Операция проходит под общим или местным наркозом. Хирург вскрывает область перелома, сопоставляет костные отломки и фиксирует их с помощью спиц или винтов. Гипс накладывается на шесть недель. Спицы и винты удаляют через 3-4 месяца.
Как проводится операция покажет специалист в видео в этой статье.
На травмированную ногу нельзя наступать, поэтому пациент передвигается с помощью костылей. Затем ему рекомендовано ношение ортопедической обуви в течении года.
Медикаментозная терапия
Естественно, что при таких серьезных травмах как переломы, не обойтись без приема лекарственных средств. Пациенту назначают обезболивающие и нестероидные противовоспалительные средства, антибиотики, препараты кальция, магния, фосфора. После снятия гипса можно использовать местные обезболивающие и противоотечные средства в виде кремов, мазей, гелей. Они широко представлены в аптеках и цена на них достаточно приемлема.
Восстановительный период
Реабилитация начинается уже после наложения гипса и снятия острых симптоматических проявлений. Пациенту назначают физиопроцедуры, массаж, диету и позднее ЛФК. Польза от этих процедур неоспорима.
Таблица. Восстановление после перелома.
| Реабилитационные мероприятия | Описание | Фото |
| Физиопроцедуры | Физиотерапия играет решающую роль в предупреждении развития осложнений после перелома и в скорейшем срастании костей. Начинают лечение физиопроцедурами уже 2-5 день после травмы. Они снимают боль и отек, улучшают микроциркуляцию в тканях, ускоряют регенеративные процессы. При переломах назначают лекарственный электрофорез, магнитотерапию, ультрафиолетовое облучение, импульсные токи. |
Физиопроцедуры ускоряют выздоровление |
| ЛФК и массаж | Лечебную гимнастику начинают на третий день после травмы. В первые дни после перелома выполняют упражнения для здоровой конечности и суставов, свободных от гипсовой повязки. После снятия гипса полезна подводная гимнастика. Упражнения выполняются осторожно, без причинения боли. Когда уже образуется крепкая костная мозоль, упражнения становятся более интенсивными, они направлены на устранение последствий травм. Комплекс упражнений полезно заканчивать сеансом массажа, который помогает улучшить кровообращение, предотвратить застои, устранить отеки и привести сосуды в тонус. Лучше, если массаж будет делать опытный специалист. Пациенту, после обучающих курсов массажа, дается инструкция, после чего, он выполняет его самостоятельно. |
Массаж стопы |
| Диета | При переломах костей рекомендуется придерживаться сбалансированной диеты. Для восстановления костей после переломов необходимы такие элементы, как кальций, магний, фосфор, марганец, цинк, витамины B6, B9, B12, C, D, K. Они содержаться в рыбе, нежирном мясе, молочных продуктах, сыре, морепродуктах, орехах, бобовых, овсяной и гречневой крупах, капусте, шпинате, цитрусовых, бананах. Эти продукты должны ежедневно присутствовать в рационе пациента. |
Продукты — полезные для улучшения срастания костей |
Перелом cuneiform — достаточно редкая, но серьезная травма. При адекватном лечении здоровье пострадавшего восстановится быстро. Но у пожилых людей могут продолжаться боли в области перелома и высока вероятность развития артроза.
Перелом cuneiform — достаточно редкая, но серьезная травма. При адекватном лечении здоровье пострадавшего восстановится быстро. Но у пожилых людей могут продолжаться боли в области перелома и высока вероятность развития артроза.
Источник
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Переломы костей стопы возникают как в результате прямого повреждения, так и вследствие непрямой травмы (неудачного прыжка, подворачивания стопы, падения). Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.С диагностической целью выполняются рентгенограммы стопы в 2-3-х проекциях. В отношении переломов костей стопы проводится открытая/закрытая репозиция с последующей иммобилизацией сроком до 1,5 мес.
Общие сведения
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.
Анатомия стопы
Стопа состоит из 26 костей, связанных между собой мелкими суставами и большим количеством связок. Выделяют три отдела стопы: предплюсну, плюсну и фаланги пальцев. Предплюсна образована пяточной, таранной, кубовидной, ладьевидной и тремя клиновидными костями.
Проксимально (ближе к центру тела) таранная кость соединяется с костями голени. Дистально (дальше от центра тела) кости предплюсны сочленяются с костями плюсны, которые, в свою очередь, образуют суставы с костями основных фаланг пальцев.
Переломы костей предплюсны
Переломы таранной кости
Таранная кость имеет особенности, отличающие ее от остальных костей стопы. Во-первых, через таранную кость на стопу передается давление всей тяжести человеческого тела. Во-вторых, таранная кость является единственной костью стопы, к которой не прикрепляется ни одна мышца. В-третьих, таранная кость играет значительную роль в формировании сводов стопы.
Переломы таранной кости встречаются в травматологии редко (около 3% от общего числа переломов костей стопы), относятся к группе тяжелых повреждений костей стопы и нередко сочетаются с другими повреждениями (переломами лодыжек, вывихами стопы, переломами других костей стопы). Различают переломы тела, головки, шейки, латерального или заднего края таранной кости.
Переломы таранной кости чаще являются результатом непрямой травмы (подворачивание стопы, прыжок, падение с высоты). Реже причиной повреждения становится сдавление стопы или прямой удар тяжелым предметом.
Симптомы
Пациент жалуется на резкие боли в поврежденной области. Стопа и голеностопный сустав отечны, на коже видны кровоизлияния, преимущественно – в области внутренней лодыжки. При смещении отломков выявляется деформация. Движения в голеностопном суставе практически невозможны из-за боли.
Определяется резкая болезненность при прощупывании на уровне суставной щели, причем при переломах шейки боли сильнее выражены спереди, а при переломах заднего отростка – по задней поверхности кнаружи от ахиллова сухожилия.
Для подтверждения перелома таранной кости, определения его локализации, выявления характера и степени смещения фрагментов выполняют рентгенографию в 2-х проекциях.
Лечение
При переломе со смещением показана неотложная репозиция отломков. Следует учитывать, что при увеличении давности травмы сопоставление костных фрагментов резко затрудняется или вовсе становится невозможным. Неудача закрытой репозиции является показанием к открытому вправлению или наложению скелетного вытяжения.
При переломах заднего отростка гипс накладывается на 2-3 недели, при остальных переломах таранной кости – на 4-5 недель. С 3-4 недели пациенту рекомендуют вынимать поврежденную ногу из шины и совершать активные движения в голеностопном суставе.
В последующем назначают ЛФК, массаж и физиолечение. Восстановление трудоспособности происходит через 2,5-3 месяца. В течение года после травмы больным рекомендуют ношение супинаторов для предупреждения травматического плоскостопия.
Переломы ладьевидной кости
Эта разновидность переломов костей стопы, как правило, возникает в результате прямой травмы (падение тяжелого предмета на тыл стопы). Реже причиной перелома ладьевидной кости становится ее сдавление между клиновидными костями и головкой таранной кости. Нередко переломы ладьевидной кости сочетаются с другими переломами костей стопы.
Симптомы
Опора на ногу ограничена из-за боли. Выявляются припухлость и кровоизлияния на тыле стопы. Прощупывание ладьевидной кости, поворот стопы кнутри и кнаружи, а также отведение и приведение стопы вызывают резкую болезненность в области перелома. Для подтверждения перелома ладьевидной кости выполняют рентгенографию стопы в 2-х проекциях.
Лечение
При переломах ладьевидной кости без смещения костных фрагментов травматологом накладывается циркулярная гипсовая повязка с тщательно отмоделированными сводами стопы. При переломах со смещением проводится репозиция. Если отломки невозможно отрепонировать или удержать, выполняется открытое вправление. Фиксация гипсовой повязкой осуществляется в течение 4-5 недель.
Переломы кубовидной и клиновидных костей
Причиной травмы обычно становится падение тяжелого предмета на тыл стопы. Мягкие ткани в области повреждения отечны. Выявляется боль при прощупывании, давлении, поворотах стопы кнутри и кнаружи. Для подтверждения этого вида переломов костей стопы большое значение имеет рентгенография. Лечение – циркулярная гипсовая повязка на срок 4-5 недель. В течение года после такого перелома костей стопы пациент должен носить супинатор.
Переломы плюсневых костей
 Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
Одиночные переломы плюсневых костей очень редко сопровождаются значительным смещение фрагментов, поскольку оставшиеся целыми кости плюсны выполняют функцию естественной шины, удерживая отломки от смещения.
Симптомы
При одиночных переломах плюсневых костей выявляется локальный отек на тыле и подошве, боль при опоре и прощупывании. Множественные переломы плюсневых костей сопровождаются выраженным отеком всей стопы, кровоизлияниями, болью при пальпации. Опора затруднена или невозможна из-за боли. Возможна деформация стопы. Диагноз подтверждается данными рентгенографии в 2-х проекциях, а при переломах основания костей плюсны – в 3-х проекциях.
Лечение
При переломах костей плюсны без смещения накладывают заднюю гипсовую шину сроком на 3-4 недели. При переломах со смещением проводят закрытое вправление, выполняют открытый остеосинтез или накладывают скелетное вытяжение. Срок фиксации при таких переломах костей стопы удлиняется до 6 недель. Затем пациенту накладывают специальную гипсовую повязку «с каблучком», а в последующем рекомендуют использовать ортопедические вкладки.
Переломы фаланг пальцев стопы
 Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Симптомы
Травмированный палец синюшен, отечен, резко болезненен при движениях, ощупывании и осевой нагрузке. Переломы ногтевой фаланги часто сопровождаются образованием подногтевой гематомы. Для подтверждения переломов фаланг выполняют рентгенограммы в 2-х проекциях.
Лечение
При переломах фаланг пальцев стопы без смещения накладывают заднюю гипсовую шину. При смещении отломков выполняют закрытую репозицию. Костные фрагменты фиксируют спицами. При переломах ногтевой фаланги без смещения возможна иммобилизация с использованием лейкопластырной повязки. Срок фиксации зависит от тяжести перелома и составляет от 4 до 6 недель.
Источник
Перелом ладьевидной кости. Классификация, диагностика и лечение
Предплюсна является наименее подвижной частью стопы и включает ладьевидную, кубовидную и три клиновидные кости. В основном типичные повреждения составляют множественные переломы или переломовывихи. Самый частый перелом ладьевидной кости захватывают ее дорсальную губу. Перелом бугорка является вторым по частоте, вслед за которым следует перелом тела ладьевидной кости, который может быть поперечным или горизонтальным. Переломы кубовидной и клиновидных костей обычно происходят в сочетании друг с другом и в основном являются результатом повреждения от сдавления.
Переломы костей предплюсны классифицируют на основе анатомического принципа:
Класс А: переломы ладьевидной кости:
– I тип: дорсальные отщепленные переломы
– II тип: переломы бугорка
– III тип: переломы тела
– IV тип: компрессионные переломы
Класс Б: переломы кубовидной и клиновидных костей:
– I тип: переломы кубовидной кости
– II тип: переломы клиновидных костей
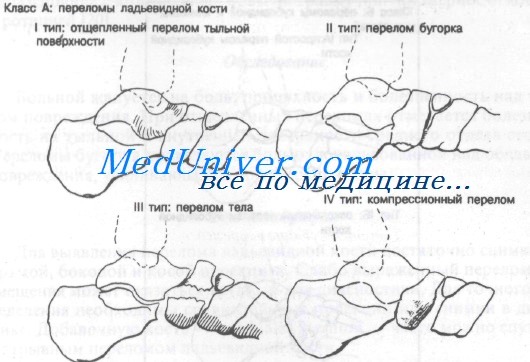
Класс А: переломы ладьевидной кости
Отщепленный перелом I типа обычно является результатом резкого сгибания с инверсией стопы. При этом натягивается таранно-ладьевидная суставная капсула и может произойти отрыв дорсальной поверхности ладьевидной кости. Перелом бугристости II типа, как правило, возникает при резкой эверсии стопы. Эверсия стопы приводит к сильному натяжению сухожилия задней большеберцовой мышцы, которое может оторвать часть бугристости ладьевидной кости. Переломы тела III типа и компрессионные переломы IV типа встречаются редко.
Упомянутые прежде механизмы повреждения включают резкое переразгибание с компрессией, прямую травму или чрезмерное огибание с ротацией.
Больной жалуется на боль, припухлость и болезненность над местом повреждения. При отщепленных переломах отмечается болезненность на тыльной и внутренней поверхности среднего отдела стопы. Переломы бугорка проявляются болью, локализованной над областью повреждения, усиливающейся при эверсии стопы.
Для выявления перелома ладьевидной кости достаточно снимков в прямой, боковой и косой проекциях. Слабо выраженный перелом без смещения может оказаться трудным для диагностики. Для точного определения необходимы сравнительные проекции или снимки в динамике. Добавочную кость — os tibiale externum — часто можно спутать с отрывным переломом ладьевидной кости.
Дорсальный отщепленный перелом нередко сочетается с повреждением связок наружной лодыжки. Перелом бугристости часто сопровождается переломом кубовидной кости.
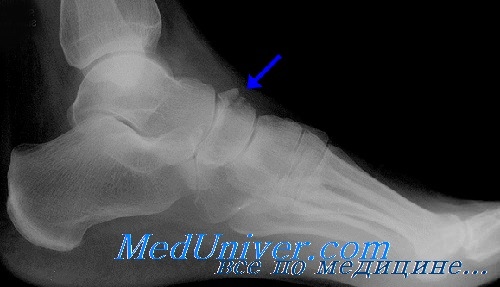
Лечение перелома ладьевидной кости
Класс А: I тип (дорсальный отщепленный перелом). Небольшой отщепленный перелом лечат симптоматически применением льда, приподнятым положением конечности и наложением эластической давящей повязки с ходьбой на костылях в течение 2 нед или до стихания боли. Давящую повязку накладывают от среднего отдела предплюсны до уровня выше голеностопного сустава, включая пятку. При отщеплении большого фрагмента необходим короткий гипсовый сапожок на 3—4 нед.
Класс А: II тип (перелом бугорка). Неактивных больных можно лечить симптоматически применением льда, приподнятым положением конечности и давящей эластической повязкой от среднего отдела предплюсны до места выше голеностопного сустава. Эти больные пользуются при ходьбе костылями до стихания болей. Повязку необходимо менять каждые 10 дней на протяжении 4 нед. Активные больные требуют хорошо отмоделированного гипсового сапожка с продольным сводом и внутренним вкладышем-супинатором сроком на 4 нед.
Класс А: III тип (перелом тела ладьевидной кости), IV тип (компрессионный перелом). Перелом тела без смещения следует лечить ношением хорошо отмоделированного гипсового сапожка ниже коленного сустава в течение 6—8 нед. После этого следует носить продольный супинатор. У ходячих больных перелом тела ладьевидной кости со смещением требует открытой репозиции с внутренней фиксацией. Больных на постельном режиме можно лечить симптоматически давящей эластопластической повязкой. Переломовывихи ладьевидной кости требуют открытой репозиции с внутренней фиксацией.
Переломы бугра ладьевидной кости часто осложняются несращением. После переломов тела может развиться асептический некроз или травматический артрит.
– Также рекомендуем “Перелом кубовидной или клиновидных костей. Диагностика и лечение”
Оглавление темы “Переломы костей голени, стопы”:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник


