Переломы костей голени чрескостный остеосинтез
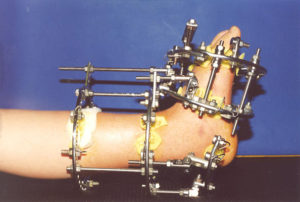
Этапы и техника остеосинтеза при переломах костей голени
а) Показания для остеосинтеза переломов костей голени:
– Относительные показания: переломы со значительным повреждением мягких тканей, открытые переломы I и III типов, оскольчатые переломы, инфицирование места перелома и инфекция несращенного перелома с тяжелым сопутствующим вовлечением сустава (возможно применение внешнего навесного фиксатора).
– Альтернативные операции: внутренняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: оцените двигательную функцию, чувствительность и кровоснабжение конечности.
в) Специфические риски, информированное согласие пациента:
– Ослабление/потребность в коррекции выравнивания
– Инфекция раневого канала от винта (5-10% случаев)
– Изменение способа лечения
г) Обезболивание. Местное, региональное или общее обезболивание.
д) Положение пациента. Лежа на спине, возможно использование электроннооптического усилителя изображения.
е) Оперативный доступ. Передний для наложения одностороннего фиксатора.
ж) Этапы операции:
– Репозиция
– Установка винтов Шанца
– Направление сверления
– Наложение внешнего фиксатора
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Начните сборку с самых удаленных от перелома винтов.
– Предупреждение: избегайте мальротации.
– Фиксируйте винты Шанца в противоположном кортикальном слое.
– В длинных костях должны быть созданы четыре точки надежной кортикальной фиксации с каждой стороны перелома (то есть, по крайней мере, два винта должны быть вкручены в каждый главный фрагмент, и, по крайней мере, три – в бедренную кость).
– Стабильность можно увеличить созданием тяги на винтах Шанца и путем сборки двухъярусной стержневой системы в продольной оси.
– При многоуровневых переломах возможно применение конструкции, перекидывающейся через сустав.
– В области перелома возможно применение техники фиксации кости.
и) Меры при специфических осложнениях. Инфекция раневого канала от винта: удалите винт Шанца, выполните кюретаж просверленного отверстия, введите новый винт в другом месте.
к) Послеоперационный уход после остеосинтеза переломов костей голени:
– Медицинский уход: ежедневная проверка выходных отверстий винтов и положения оси, возможен рентгенологический контроль.
– Активизация: сразу же, без перенесения веса на поврежденную конечность.
– Период нетрудоспособности: зависит от общей ситуации.
л) Этапы и техника остеосинтеза переломов костей голени:
1. Репозиция
2. Установка винтов Шанца
3. Направление сверления
4. Наложение внешнего фиксатора
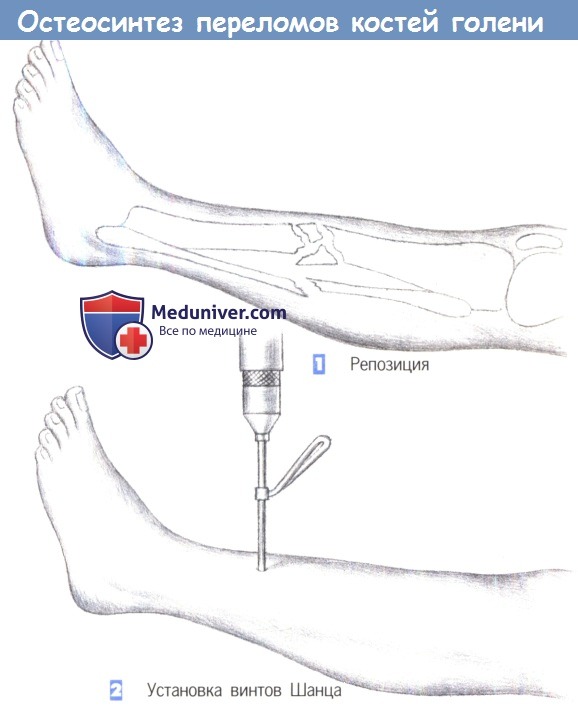
1. Репозиция. Применение внешней фиксации показано в случаях обширного повреждения мягких тканей, при оскольчатых переломах или переломах с дефектами кости, а также при инфицировании несращенного перелома. Цель операции заключается во введении не менее двух винтов Шанца или стержней Штейнманна в каждый (главный) фрагмент.
Стержни Штейнманна используются для рамочных фиксаторов. В данном случае односторонняя фиксация иммобилизацией достигается введением двух винтов Шанца в каждом фрагменте.
2. Установка винтов Шанца. Винты Шанца вводятся под рентгенологическим контролем. Отверстие для винта предварительно просверливается через маленький разрез кожи, сверлами различных размеров (3,2 мм, 3,6 мм, 4,5 мм). Для достижения лучшей стабильности оказалось эффективным вкручивать винты Шанца под углом около 15° друг к другу.
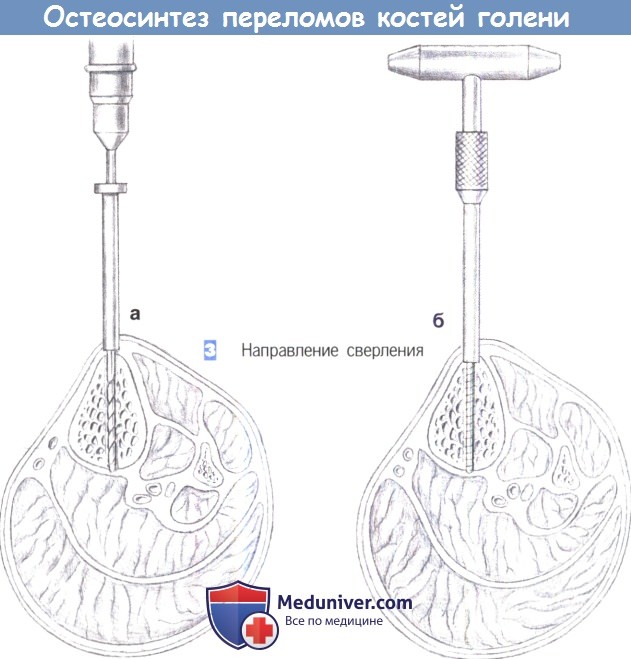
3. Направление сверления. Сверление начинается на переднем крае большеберцовой кости и примерно на этом же уровне достигается противоположный кортикальный слой (а). После предварительного сверления винт Шанца вкручивается вручную с использованием стандартной техники (б). Проходить сквозь мягкие ткани следует только с одной стороны.
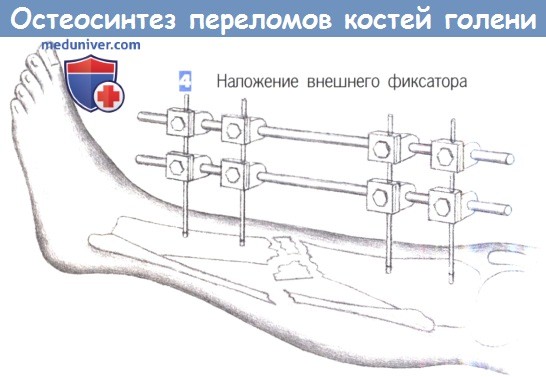
4. Наложение внешнего фиксатора. После вкручивания последнего винта может быть наложен фиксатор. Необходимо соблюдать осторожность для предотвращения смещения большеберцовой кости. При наличии обширного раздробления следует избегать как компрессии, так и дистракции.
– Также рекомендуем “Этапы и техника операции при переломе медиальной лодыжки”
Оглавление темы “Техника операций при травме”:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
Переломы костей голени относятся к наиболее частым и тяжелым видам травм и составляют 20-25% всех травм. По данным отдельных публикаций, консервативное лечение диафизарных переломов голени занимает в среднем 180 дней, со средним сроком пребывания в стационаре 37 дней. Оперативные методы дают средние сроки лечения 158 дней, с пребыванием в стационаре в среднем 28 дней (включая повторные госпитализации). Но это благоприятный исход. А в случаях осложнений лечение имеет продленные сроки или с переходом в инвалидизацию.
На основании нашего опыта предпочтительным стал метод ЧО компрессионно-дистракционным аппаратом (КДА) конструкции В.Ф. Янковского (АС № 952238 от 23 августа 1982 г.), содержащим скобы, штанги, резьбовые стержни, разнообразные планки, спиценапрвители-держатели-натягиватели с осевым каналом и узлом фиксации спицы, которым пролечено 8 переломов костей предплечья, 6 – плечевой кости и 12 – голени. Самостоятельное применение КДА при сложных переломах костей голени в спицевом варианте оказалось наиболее наглядным. Методика операции проста: скелетное вытяжение на приспособленной шине Белера. По спицедержателям оснований скоб в каждый отломок проводят по две основные сквозные спицы, выполняют устройством (АС №980702 от 15 декабря 1982 г.) упорные изгибы на стороне противоупора. Затем от вершин скоб проводят противоупорную спицу в необходимом участке насквозь, выполняют с противоположной стороны изгиб, ниже его спица отсекается, и изгиб подтягивается в мягкие ткани в сторону вершины скобы, а упорные спицы после сверления ближайшего кортикального слоя до костномозгового канала с выполнением у конца упорного изгиба погружают в спицевой канал до упора. Интраоперационная и этапные репозиции, стабилизация фиксации. Из осложнений имелись редкие случаи воспаления мягких тканей у спиц, которые устранялись в ранние сроки.
Визуализация при ПХО открытых переломов костей голени с наложением КДА дает идеальные результаты сопоставления и активное образование костной мозоли. Все случаи закончились с отличным и хорошим результатом и прослежены в отдаленные сроки, больные трудоспособны. По оценке костной мозоли на рентгенограммах в отдельных случаях фиксация в аппарате могла быть сокращена. Аппарат и устройство в настоящее время усовершенствованы. Улучшение результатов возможно по многим направлениям, (сокращение срока наложения аппарата, сроков фиксации, периода госпитализации и общих сроков реабилитации, а также расширения объема применения).
Существенная особенность применения данного КДА в его оригинальных скобах, спицедержателях, способе фиксации с выполнением на каждой спице устройством упорного локального изгиба с учетом противоупора к плоскости перелома и отсутствии полного перекреста спиц в мягких тканях, что позволяет производить малоинвазивную операцию, эффективную малотравматичную точную репозицию закрытым способом не только боковым, но, главное, осевым движением спиц, прочно стабилизировать отломки весь период, исключив излишне жесткую компрессию, производить ЛФК в аппарате, предупреждать воспалительный процесс, улучшать микроциркуляцию, создавать условия для раннего образования регенерата с продуктивной костной мозолью в оптимальные сроки. Это в свою очередь приводит к лучшему конечному исходу в лечении. Компоновка аппарата пластичная, возможности применения еще не исчерпаны, ЧО аппаратом оправдывает определение приоритетного метода выбора в лечении подобных травм.
Янковский В.Ф., Мануйлов В.М., Иванов СВ., Карташова Р.Н.
Военно-морской госпиталь, городская больница №1, г. Северодвинск Архангельской области
Источник
Чрескостный остеосинтез по Илизарову
В 1950 году Гавриил Абрамович Илизаров изобрел компрессионно-дистракционный аппарат, состоящий из стержней, колец и спиц и предназначенный для фиксации отломков костей.
4 стержня соединенные 2 кольцами, в которые туго натянуты перекрещенные спицы, не только надежно фиксируют кости, но и управляют сложным биологическим процессом развития костной ткани – сжатием и растяжением (компрессия и дистракция).
Аппарат Илизарова позволяет сохранить в некоторой степени работоспособность мышц и подвижность смежных суставов, что в целом обеспечивает скорейшее сращение отломков кости.
Чрескостный остиосинтез может проводиться при переломах голени, большеберцовой кости, но чаще всего его проводят при закрытых оскольчатых переломах (особенно при множественных осколках).
Чрескостный компрессионно-дистракционный остеосинтез
После того, как в хирургии стали использовать внеочаговый компрессионно-дистракционный остиосинтез, у медиков появилась возможность успешно лечить множественные переломы без вмешательства непосредственно в область перелома.
Преимуществами данного метода являются низкая травматичность, возможность сохранить подвижность в суставах и открытый доступ к пораженным участкам, что позволяет ухаживать за кожей.
Чрескостный остиосинтез с помощью внешних фиксирующих аппаратов требует организованной работы всего персонала, хорошей технической базы, а также определенных знаний и опыта медработников (младшего, среднего персонала и врачей).
Подготовку аппаратов осуществляет техник по металлу, который делает индивидуальную подгонку, проводит ремонт и т.п.
Закрытый чрескостный остеосинтез
Чрескостный остиосинтез по способу разделяют, как упоминалось, на наружный (компрессионно-дистракционный) и погружной. В свою очередь, погружной остиосинтез может быть открытым или закрытым, при котором после сопоставления всех отломков, в мозговой канал сломанной кости, через небольшой разрез вводят полый металлический стержень. Введение стержня проводится при помощи проводника (которые после удаляется), операция ведется под контролем рентгена.
[1], [2], [3], [4], [5], [6], [7]
Билокальный чрескостный остеосинтез
Билокальный остиосинтез был разработан для лечения ложного сустава. Основной проблемой данного ортопедического заболевания было то, что консервативное лечение не приводило к желаемому эффекту, а после хирургического в подавляющем большинстве случаев случаются рецидивы.
Билокальный остиосинтез назначается при болтающихся ложных суставах, при укорочении более 1,5см и истонченных фрагментах.
Ложным суставом называют патологическую подвижность в каком-либо участке скелета, чаще всего, патология встречается в области голени. Лечение предполагает два этапа – билокальный чрескостный оситиосинтез и костно-пластическая операция.
При билокальном остиосинтезе происходит удаление ложного сустава и одновременное удлинение и косметическое утолщение конечности. Удлинение конечности проводится после искусственного перелома кости (остеотомии), путем разрыва эпифизраной зоны.
Несмотря на положительные результаты, риск повторного развития патологии остается высоким, а полный курс лечения занимает около 2 лет.
Чрескостный остиисинтез показывает положительные результаты при лечении ложных суставов и патологиях длинных трубчатых костей, также этот метод показан при остеомиелите (на фоне лечения не возникает обострение заболевания).
При помощи аппарата устраняется как ложный сустав, так и деформация кости (при необходимости).
При атрофических ложных суставах открытый метод сращения кости является малоэффективным, в этом случае рекомендуется обнажение отломков костей и создание встречно-боковой компрессии спицами.
После того, как кость срослась, хирурги проводят удлинение при помощи аппаратов и остеотомии.
Как и любого другого метода, остеосинтез имеет недостатки, среди которых можно выделить возможность повреждения крупных сосудов, нервных стволов, кожных покровов, воспалительные процессы вокруг спиц, косметические дефекты, неудобство.
Для наложения аппарата требуется довольно много времени, кроме этого, необходима определенная подготовка хирурга, также наблюдаются трудности при замене спиц.
Специалисты рекомендуют данный метод при открытых переломах, которые сопровождаются существенным размозжением тканей, а также при травмах или неправильно сросшихся переломах.
[8], [9], [10]
Источник
Обычно операция остеосинтеза проводится при сложных переломах голени, когда ломаются обе кости – большеберцовая и малоберцовая. При осложнённых травмах, когда линия перелома затрагивает суставное сочленение голеностопа, или со смещением отломков обязательно проводится интрамедуллярный остеосинтез голени. Это довольно сложная операция, требующая точной и кропотливой работы хирурга. Он проводит репозицию костных отломков, фиксирует их в правильном положении с помощью пластин, винтов, штифтов. Это обездвижит травмированную конечность на срок, необходимый для полного срастания костей.
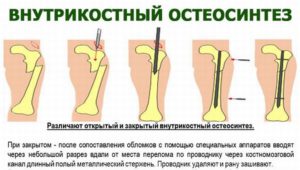
Внутрикостный остеосинтез
Фиксирующие конструкции, использующиеся сегодня в остеосинтезе, помогают врачу срастить отломки в нужном положении. Однако любой металлический предмет – инородное тело, которое необходимо будет удалить. Для этого проводится повторная операция, когда хирург корректно вынимает установленные ранее металлические конструкции.
Изготовленные из биологически инертного материала, такие предметы хорошо себя показывают в деле, не дают осложнений, не вызывают инфекционных процессов. Однако если передержать конструкции в теле человека, они могут обрастать мышечной и соединительной тканью, и тогда удалить пластину после перелома голени будет куда сложнее.
Снятие пластины после перелома голени считается не сложной операцией, но проводить её следует своевременно, чтобы не началось обрастание металлических элементов мягкими тканями.
Основные материалы для фиксации костных отломков:
- штифты;
- спицы;
- проволока;
- гвозди;
- винты;
- шурупы.
Практика лечения нестабильных и внутрисуставных переломов показывает, что применение метода остеосинтеза в таких ситуациях – единственная возможность совмещения отломков.
Кроме мелких элементов крепления используются аппараты сложной конструкции, разработанные известными хирургами – Илизаровым, Ткаченко. Они изучали практику операций остеосинтеза с использованием различных приспособлений и разработали собственные конструкции, которые предполагают чрескостное введение крепежных элементов.
Операции остеосинтеза большеберцовой кости сегодня, как правило, проводятся с использованием специальных аппаратов именитых хирургов. На основании хирургического опыта составлена классификация методов остеосинтеза.
Классификация операций методом остеосинтеза
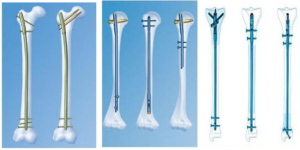
Разновидности остеосинтеза
Прежде всего операции классифицируются по времени проведения – первичная или отсроченная. Затем следует классификация по способу установки фиксаторов, которые могут быть чрескостным или погружным.
Погружные операции, в свою очередь, подразделяются:
- накостные;
- внутрикостные, или интрамедуллярные;
- чрескостные.
Медицинские научные круги предлагают совершенно особенный, инновационный способ соединения отломков костей – ультразвуковой остеосинтез.
С его помощью создаются механические колебания, хирург, наблюдая процесс соединения края косного разлома на экране компьютера, добивается наиболее точного соединения костных фрагментов. На месте соединения под действием ультразвука образуется полимерный конгломерат, прочно соединяющий края разлома костей.
Описание методов остеосинтеза

Компрессионно-дистракционный аппарат
Чрескостный остеосинтез считается наиболее сложным. Его называют компрессионно-дистракционным, наружным или внутренним, по способу установки крепления для костных краёв.
Такие операции остеосинтеза выполняются с использованием специальных компрессионно-дистракционных аппаратов, которые позволяют надёжно фиксировать костные фрагменты, не вскрывая мягкие ткани на месте перелома.
Здесь врач видит свои действия на экране рентгеновского аппарата и постепенно добивается точного соединения костных отломков. Фиксирует соединённые кости металлическими спицами или гвоздями, проводя их сквозь кость.
Операция методом погружного остеосинтеза требует от врача точных движений, сильных и уверенных рук, ведь ему приходится проводить элементы крепления в костные фрагменты на месте перелома. Внутрикостный остеосинтез предполагает использование стержней разного вида – гвоздей, штифтов. Это операция остеосинтеза голени штифтом.
Накостный остеосинтез предполагает использование пластинок, которые фиксируются винтами и шурупами. Чрескостный погружной остеосинтез предполагает использование винтов и спиц.
Начиная операцию, хирурги готовят несколько комплектов крепежа, так как в ходе операции может оказаться, что потребуется другой тип крепления, если отломки костей не ровные, а спирально вывернуты и их требуется вернуть в начальное положение, чтобы совместить с отломками кости с другой стороны разлома. Операции такого типа считаются сочетанными для нескольких способов остеосинтеза.
Вторая операция – по снятию пластины на голени – обычно проходит без осложнений, и пациент после неё сразу же встаёт на оперированную ногу. Однако ходить ещё долго приходится с тростью, которая помогает снять двигательное напряжение с больной ноги.
Наиболее часто выполняемые операции
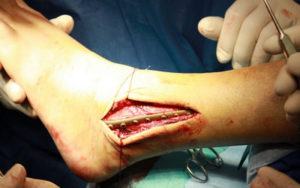
Операция при переломе голеностопа
Выбор типа операции зависит от сложности травмы. Сложный двойной перелом, когда одновременно повреждаются малоберцовая и большеберцовая кости, требует остеосинтеза по интрамедуллярному методу, с рассверливанием костного канала. Если операция обходится без рассверливания каналов, это снижает травматичность хирургического вмешательства.
Метод остеосинтеза с рассверливанием гарантирует наиболее надёжную фиксацию фрагментов. Такая методика используется при формировании ложных суставов.
При открытых переломах используется остеосинтез голени чрескостного типа с применением компрессионно-дистракционных технологий.
Такая методика используется в самых сложных случаях травмирования, когда костные отломки соединяются с трудом, и может потребоваться дополнительная корректировка, которую позволяют делать такие аппараты.
Кроме того, аппараты позволяют фиксировать перелом без использования гипса.
Аппарат наружной фиксации затрудняет ходьбу, тем более что пациент и так может передвигаться только на костылях. Устанавливают такие аппараты обычно на полгода. В процессе срастания делаются контрольные рентгеновские снимки, проверяется скорость заживления костей, формирования костной мозоли.
Контрольные рентгеновские снимки показывают, когда можно удалить пластины после перелома голени, чтобы продолжить лечение травмы.
Если раны заживают благополучно, хирург принимает решение снять аппарат и произвести дополнительно остеосинтез по интрамедуллярной технике.
Это существенно облегчает состояние пациента, повышает шансы на полное выздоровление. Такие техники используются только при осложнённых травмах. Если же перелом не осложнённый, производится накостный остеосинтез.
Медицинская реабилитация голени
Лечебные упражнения для улучшения кровообращения
Важно начать реабилитацию как можно раньше, как только пациент сможет подниматься на ноги и на костылях доходить до физиотерапевтического отделения. Принцип восстановительного периода – реабилитация проводится непрерывно и в комплексе.
Основа реабилитации – специальная гимнастика. Специальные упражнения улучшают кровообращение, это ускоряет срастание костей, восстановление двигательного объёма суставов. Надо предупреждать гиподинамию, на фоне которой развиваются контрактуры: пневмония, тромбоэмболия и др.
Также пациентам назначают:
- воздействие слабыми токами;
- аппликации с парафином, лечебными грязями;
- массаж.
После выздоровления, в ходе периода реабилитации, пациенту проводятся контрольные снимки для оценки качества сращивания костей. В крупных клиниках проводится сцинтиграфия, наиболее точное исследование с использованием радиофармпрепарата. Даже через год остатки вещества в кости свидетельствует о том, что процесс регенерации ещё не закончен, наоборот, перестройка и формирование новой костной ткани активно продолжается.
Эти данные показывают, что реабилитацию прекращать еще рано.
Пациенту нужно продолжать проходить сеансы физиотерапии, ЛФК. Тогда в течение года лечащий врач определит совпадение клинических и рентгенологических данных и констатирует заживление перелома.
Источник
