Переломы костей лица статистика
Перелом — частичное или полное нарушение целостности кости, которое возникает под влиянием механического воздействия, по силе превосходящего сопротивляемость кости. Перелом костей лицевого черепа — один из видов челюстно-лицевой травмы.
Эпидемиология
Больные с переломами костей лица составляют 3—8% среди пациентов с переломами костей скелета и до 30% пациентов челюстно-лицевых отделений больниц. В 70—80% случаев встречается перелом нижней челюсти. Нижняя челюсть повреждается в 10 раз чаще, чем верхняя. Переломы скуловой кости и скуловой дуги составляют 10% повреждений костей лицевого скелета, а переломы костей носа — 7—8%.
Частота повреждений костей лица составляет 0,5 на 1000 населения. Соотношение пострадавших среди мужчин и женщин составляет 4:1, а на производстве — 8:1. Огнестрельные ранения костей лицевого скелета составляют 4% от всех огнестрельных ранений, причем чаще поражается нижняя челюсть (28,5%), верхняя челюсть повреждается в 14,3% случаев, скуловая кость — в 4,1%. У половины раненых повреждения костей лицевого скелета сочетаются с травмой глаза, верхнечелюстной пазухи и мозга.
Классификация
По происхождению переломы делятся на:
- огнестрельные;
- неогнестрельные.
По характеру переломы делятся на:
- открытые;
- закрытые.
Переломы челюстей в пределах зубного ряда всегда открытые, т.к. при этом повреждается слизистая оболочка полости рта, носа или верхнечелюстной пазухи; сообщение с полостью рта происходит также через периодонт зуба, находящегося в щели перелома. Переломы в области ветви нижней челюсти, как правило, закрытые, кроме огнестрельных переломов и переломов при механической травме с повреждением мягких тканей.
Переломы костей лица подразделяют на:
- перелом альвеолярного отростка челюсти;
- перелом верхней челюсти;
- перелом нижней челюсти;
- перелом скуловой кости и скуловой дуги;
- перелом костей носа.
Целесообразно различать следующие разновидности переломов:
- полные и неполные (трещины);
- одиночные, двойные, тройные и множественные;
- одно- и двусторонние;
- косые и продольные;
- со смещением и без смещения отломков.
По локализации переломы нижней челюсти делятся на:
- переломы подбородочного отдела;
- переломы тела;
- переломы угла;
- переломы основания и шейки мыщелкового отростка;
- переломы основания венечного отростка.
Огнестрельные переломы нижней челюсти делятся на:
- линейные;
- оскольчатые;
- краевые;
- дырчатые;
- отстрелы костных фрагментов нижней челюсти.
Кроме того, выделяют огнестрельные переломы нижней челюсти:
- с сохранением непрерывности челюсти;
- с нарушением непрерывности челюсти.
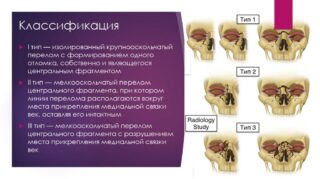
В основу классификации типичных переломов верхней челюсти положена классификация Le Fort:
- перелом на нижнем уровне (по Le Fort III), при котором щель проходит в горизонтальной плоскости на уровне грушевидного отверстия и верхнечелюстной пазухи над альвеолярным отростком и сводом твердого неба, а затем через бугор верхней челюсти и нижний отдел крыловидного отростка клиновидной кости. К этому типу переломов относят и частичные переломы альвеолярного отростка;
- при переломе на среднем уровне (по Le Fort II) верхней челюсти щель перелома проходит горизонтально через носовые кости, внутреннюю стенку глазницы, далее через нижний край глазницы в области скулочелюстного сочленения, а затем пересекает крыловидный отросток. Щель может пройти через подглазничное отверстие. Этот тип перелома А.А. Лимберг назвал челюстно-лицевым разъединением;
- переломы на верхнем уровне верхней челюсти (по Le Fort I) встречаются реже, т.к. пострадавшие часто погибают на месте происшествия. При этом виде повреждения происходит отрыв верхней челюсти со скуловыми и носовыми отростками (черепно-лицевое разъединение по А.А. Лимбергу). Щель перелома проходит в области корня носа, внутренней стенки глазницы и заднего края нижнеглазничной щели, затем через скуловую дугу и крыловидный отросток основной кости. Как правило, повреждается основание черепа.
Переломы скуловой кости и скуловой дуги бывают закрытыми и открытыми, со смещением и без смещения, с повреждением (в 40% случаев) и без повреждения верхнечелюстной пазухи. Переломы костей носа также бывают закрытыми и открытыми, со смещением и без смещения.
Различают два типа перелома в зависимости от направления удара:
- при ударе спереди назад кости носа вдавливаются внутрь, образуя седловидный нос;
- при ударе сбоку отмечается сколиоз — кости носа смещаются в сторону, противоположную удару.
Возможны также сочетанные травмы.
Г.М. Барер, Е.В. Зорян
Опубликовал Константин Моканов
Источник
8
Лекция
«Статистика
и классификация повреждений мягких
тканей и костей лица. Клиника, основные
принципы диагностики»
Основные
статистические данные.
За
последние годы, наряду с общим ростом
травматизма увеличивается и количество
челюстно-лицевых повреждений. От общего
числа пострадавших с травмой
челюстно-лицевой области изолированные
повреждения мягких тканей составляют
9,9-13,5%, в то время как переломы костей
лицевого скелета – от86,5 до88,2%. Наиболее
часто встречаются изолированные переломы
нижней челюсти(79,7%), второе место –
переломы верхней челюсти(9,2%), за ними
следуют переломы костей носа (4,6%),
переломы скуловых костей и дуг (4,1%) и
лишь в 2,4% отмечаются переломы обеих
челюстей.
Преобладание
травм челюстно-лицевой области у мужчин
по сравнению с женщинами примерно 8:1.
Возрастной
состав пострадавшего большинства (70%)
20-40 лет и за последние годы наметилась
тенденция к «омоложению» контингента
пострадавших.
Повреждение
челюстно-лицевой области чаще всего
наблюдается в летне-осенние месяцы,
совпадающие с периодом отпусков, туризма
и реже в зимние.
Виды травматизма.
По
происхождению различают травмы
производственные (промышленные и
сельскохозяйственные); непроизводственные
(бытовые, транспортные, уличные,
спортивные.)
КЛАССИФИКАЦИЯ.
Повреждения
челюстно-лицевой области делят на
Механические
Комбинированные
Ожоги
Отморожения
Механические
1) травмы мягких
тканей
-с повреждением
языка, слюнных желез, крупных нервов,
сосудов.
2) травмы костей
-нижняя челюсть
-верхняя челюсть
-скуловые кости
-кости носа
-двух костей и
более
От характера
ранения
Сквозные
Слепые
Касательные
Проникающие в
полость ртаНе проникающие в
полость ртаПроникающие в
верхнечелюстные пазухи и полость носа
Механизм повреждения.
Огнестрельные
(пулевые, оскольчатые, шариковые,
стреловидные)
Неогнестрельные
(открытые и закрытые)
Повреждения могут быть:
Изолированными
одиночнымиИзолированными
множественнымиСочетанными
изолированнымиСочетанными
множественными
МЕТОДЫ ОБСЛЕДОВАНИЯ БОЛЬНЫХ
Обследование
пострадавшего с травмой челюстно-лицевой
области начинается с выяснения жалоб
и изучения анамнеза. При занесение
анамнестических данных в историю болезни
следует указать место, время, обстоятельства
травмы, каков характер травмы (бытовая,
производственная, дорожная и т.д.),
уточнить алкогольный анамнез, что важно
не только для выяснения характера
травмы, но и для последующего принятия
экспертного решения, а так же при выплате
денежных пособий и компенсаций. В ряде
случаев опросить больного при поступлении
затруднительно или невозможно, так как
он находится в состояние
алкогольного/наркотического опьянения.
АНАМНЕЗ. Основными
анамнестическими данными являются:
время получения
травмы,место,
обстоятельства,
механизм получения
травмы,состояние
пострадавшего в момент получения травмы
– алкогольное/наркотическое опьянение,
интоксикации различного генеза,признаки
ЧМТ (наличие (время)/отсутствие потери
сознания, позывов на рвоту, тошноту,
головокружение, головная боль и др.),кровопотеря,
методы
оказания первой помощи (кто, где, в каком
объеме).
При
сборе анамнеза жизни необходимо уточнить
перенесенные заболевания, наличие
сопутствующих патологий, аллергологический
фон.
ЖАЛОБЫ.
Жалобы разнообразны и зависят от
локализации, выраженности и характера
повреждений анатомических образований.
Характерные жалобы – самопроизвольная
боль в области челюсти или группы зубов,
усиление боли при открывании рта и
боковом смещении нижней челюсти, при
смыкании зубов и пережевывании пищи,
ограничение открывания рта в полном
объеме, изменение конфигурации лица,
изменение цвета кожи лица, кровотечение
из полости рта, носа, невозможность
плотно сомкнуть зубы, подвижность или
утрата зубов, возможно нарушение зрения,
нарушение чувствительности кожи лица,
в полости рта, ощущение инородного тела
в горле, позывы на рвоту, затрудненное
носовое дыхание, «онемение» зубов,
слизистой полости рта, кожи подглазничной
области, верхней/нижней губы, подбородка,
двоение в глазах, снижение остроты
зрения, слезотечение. затрудненное
глотание, наличие пареза/паралича
мимической мускулатуры.
ОБЪЕКТИВНОЕ
ОБСЛЕДОВАНИЕ.
Общее состояние:
-состояние сознания;
-состояние
сердечно-сосудистой системы (АД, пульс);
-дыхательная
система (ЧДД, характер дыхания);
-внутренние органы
, опорно-двигательная система;
-кожный покров.
Особое
внимание следует уделять состоянию
нервной системы (степень выраженности
общемозговых симптомов).
Осмотр
При
внешнем осмотре области повреждения
обращают внимание на состояние наружных
покровов (изменение окраски кожи за
счет ссадин и гематом, асимметрия лица,
отек и припухлость мягких тканей).
При
осмотре пострадавшего отмечают наличие
асимметрии лица по анатомическим
областям за счет отека, инфильтрации,
гематомы, деформации, смещения костных
фрагментов, цвет кожных покровов, наличие
раны (локализация, размер, глубина,
кровотечение), кровотечение из полости
рта, носа, ушей, ликворея (ринорея), парез,
паралич мимической мускулатуры, объем
открывая рта, подвижность зубов, прикус,
цвет слизистой оболочки полости рта,
движения языка, соотношение зубных
рядов при сомкнутых челюстях, кровоизлияния
в полости рта, неба, наличие ушибов
мягких тканей, ссадин, ран, повреждения
околоушной слюнной железы (истечение
слюны в рану), отлом коронки зуба, наличие
кровотечения (артериальное/венозное –
активное/неактивное), повреждения
волосистой части головы, шея.
ПАЛЬПАЦИЯ. При
пальпации в области лица и полости рта
отмечают болезненную реакцию пострадавшего
(локализация, характер боли), что позволяет
провести дифференциальную диагностику
между травматическим отеком и
воспалительным инфильтратом (по
консистенции и болезненности). Возможно
ощущение крепитации за счет воздушной
эмфиземы (повреждение параназальных
синусов). В области верхней челюсти
пальпацию проводят в области переносицы,
костей носа, верхнего, наружного, нижнего
и внутреннего краев орбиты, скуловую
дугу. Наличие деформаций и болезненности
указывает на возможное смещение костных
отломков. В ряде случаев при наличии
выраженного отека/инфильтрата, гематом
выполнение пальпации затруднительно
и малоинформативно. При пальпации нижней
челюсти ощупывают основание тела челюсти
и задний край ветви, начиная с мыщелкового
отростка и перемещаясь вниз по ветви и
далее к телу челюсти. Пальпируют наружную
поверхность верхнего отдела ветви
(дополнительная информация о состоянии
мыщелкового отростка – возможно
обнаружение костной ступеньки). Определяют
амплитуду движения головки нижней
челюсти ( возможно асимметричное
движение, снижение или отсутствие
последнего). При подозрении на перелом
нижней челюсти определяют симптом
нагрузки (боль в месте перелома при
надавливании на отдаленные от него
участки). Три основные точки нагрузки:
подбородок, наружная поверхность углов
и нижняя поверхность угла нижней челюсти.
Пальпация лимфоузлов, больших слюнных
желез проводят по общепринятой методике.
Симптом нагрузки на верхней челюсти
определяют при обследовании полости
рта. Отмечают подвижность зубов и ее
выраженность, проводят перкуссию зубов
в зоне повреждения.
Пальпаторно
определяют болезненные участки (пальпацию
проводят в симметричных точках), можно
пропальпировать костные выступы,
определяют симптом непрямой нагрузки,
симптом патологической подвижности
отломков
При
осмотре полости рта оценивают состояние
слизистой оболочки (отек, гиперемия,
наличие кровоизлияний, повреждений
целостности), наличие изменений прикуса,
при помощи перкуссии определяют
болезненность зубов, можно выявить
притупление перкуторного звука.
При
помощи инъекционной иглы определяют
наличие гипестезии или анестезии (при
повреждение сосудисто-нервного пучка
в нижнечелюстном канале, повреждение
инфраорбитального нерва).
Зондирование
помогает определить направление раневого
канала, его глубину (при ранение мягких
тканей).
Дополнительные
методы исследования.
А.
Лучевая диагностика. Рентгенография.
Электрорентгенография. Пантомография.
Зонография. Рентгеноконтрастная
фистулография (травма больших слюнных
желез, слепые раневые каналы), синусография.
Ортопантомография ( возможно с
использованием метода масштабности).
RVG
(денто-альвеолярная травма). Компьютерная
томография (тяжелая травма орбиты,
параназальных синусов, ВНЧС,
рентгенонегативные инородные тела и
др.). МРТ (преимущественно при травме
ВНЧС).
Рентгенологические
методы исследования:
-при
переломах нижней челюсти назначаются
рентгенограммы в двух проекциях (прямой,
боковой), можно назначить ортопантомограмму,
томограмму ВНЧС,
-при
переломах верхней челюсти, назначается
прямая проекция черепа, прямая
полуаксиальная и боковая проекция
черепа, так же если возможно следует
провести компьютерную томограмму.
Б. Лабораторная
диагностика.
Лабораторные
методы исследования (в зависимости от
клинической картины и наличие сопутствующей
патологии)
1)общий анализ
крови
2)тесты кровопотери
3)биохимическое
исследование крови
4)общий анализ
мочи.
В.
Функциональная диагностика.
Электрофизиологические
методы.Мастикациография,
гнатодинамометрия, электронейромиография
(мигательный рефлекс), реография,
эстезиометрия (пороги болевой и
дискриминационной чувствительности),
электросенсометрия, электроодонтодиагностика
(в остром периоде малоинформативна на
фоне выраженного алгического компонента,
шинирующих конструкций и др.).
Эндоскопия (травма
параназальных синусов, ВНЧС).
Термовизиография.
Градации
состояния сознания при ЧМТ 1.
Ясное.2.
Оглушение умеренное. 3.
Оглушение глубокое. 4.
Сопор. 5.
Кома умеренная. 6.
Кома глубокая. 7.
Кома терминальная.
Состояние
пострадавших:
1.
Удовлетворительное. 2.
Средней тяжести. 3.
Тяжелое. 4.
Крайне тяжелое. 5.
Терминальное.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
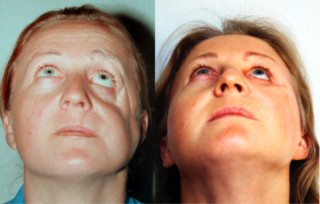
Причины возникновения переломов лицевой кости – бытовые, спортивные, производственные травмы. Повреждения с тяжелыми последствиями чаще диагностируют у взрослых. Клиническая картина травм выражена ярко – боль, отеки, кровотечения. После оказания первой помощи пострадавшего следует доставить в травмпункт или клинику.
Виды и статистика переломов лицевых костей
 В методичке челюстно-лицевой хирургии используют термин переломы средней части лица. Сюда относится повреждение носа, скуловой кости и орбиты, верхней челюсти. Отдельно выделяют переломы нижней челюсти и лобной кости. Код по МКБ-10 – S02.
В методичке челюстно-лицевой хирургии используют термин переломы средней части лица. Сюда относится повреждение носа, скуловой кости и орбиты, верхней челюсти. Отдельно выделяют переломы нижней челюсти и лобной кости. Код по МКБ-10 – S02.
Классификация:
- по механизму возникновения – огнестрельные и неогнестрельные;
- открытые и закрытые;
- выделяют повреждения со смещением и без;
- полные и неполные;
- одиночные и полифокальные (множественные);
- односторонние и двусторонние;
- продольные и косые.
В 90% случаев нарушение целостности лицевых костей диагностируют у взрослых. У детей проблема возникает реже, поскольку кости лицевого скелета менее жесткие. В детском возрасте повреждения происходят внутри кости, надкостница остается целой.
По статистике 60% переломов костей лица – нарушение целостности нижней челюсти. Часто ломаются кости носа и скул. Реже всего диагностируют повреждение верхней челюсти. Из-за анатомических особенностей доля полифокальных переломов костей средней зоны лица – более 70%.
Признаки переломов костей средней зоны лица
 Первые признаки повреждений зависят от вида пострадавшей кости. Все переломы сопровождаются отечностью поврежденной области, болью, нередко образуются гематомы, беспокоит рвота и головокружение.
Первые признаки повреждений зависят от вида пострадавшей кости. Все переломы сопровождаются отечностью поврежденной области, болью, нередко образуются гематомы, беспокоит рвота и головокружение.
Основные симптомы:
- Перелом нижней челюсти. Повышенное слюноотделение, боль в области височно-нижнечелюстного сустава при глотании, изменяется прикус, дыхание тяжелое и шумное.
- Повреждение верхней челюсти. К признакам повреждения нижней челюсти добавляется носовое кровотечение, отечность вокруг глаз, удлиняется средняя часть лица.
- Перелом носа. Кровотечение, отеки и гематомы вокруг глаз, смещение носовой перегородки.
- Нарушение целостности скуловой кости или дуги. Онемение носа и щеки, рот полностью не закрывается, при пальпировании нижнего орбитального края прощупываются неровности.
- Перелом глазницы. Болевой синдром усиливается при движении глазами вверх или вниз, двоится в глазах, наблюдается дисфункция глазных яблок.
Некоторые проявления характерны для сильного ушиба, трещины. Провести дифференциальную диагностику сможет только врач.
Перелом лобной кости
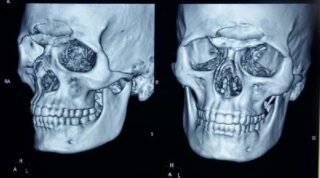
Перелом лобной кости часто приводит к летальному исходу
Перелом лобной кости – опасная травма, приводит к нарушению здоровья, летальному исходу. Делят на открытые и закрытые. По степени тяжести – легкие, средние и тяжелые.
Виды повреждений:
- Вдавленный перелом. Сломанная кость вдавливается в черепную коробку, образуются гематомы.
- Дырчатые переломы. Следствие пулевых ранений. Повреждение костной ткани сопровождается нарушением целостности сосудов, мозгового вещества. Вероятность летального исхода – 95%.
- Линейный перелом. Это трещина в костной ткани без смещения.
- Оскольчатый перелом. Кость раздроблена, множественные отломки повреждают мозговые оболочки и нервные центры.
При повреждении лобной зоны происходит деформация травмированной области, образуются обширные кровоподтеки, круги под глазами. У пострадавшего зрачки разного размера, беспокоит сильное головокружение, многократная рвота, повышенное слюноотделение. В тяжелых случаях учащается сердцебиение, дыхание затруднено, сознание спутанное, снижаются слуховые и мышечные рефлексы. При ушибе и отеке тканей головного мозга из носа выделяется прозрачная жидкость – это ликвор.
В 70-80% случаев повреждения лобной области сопровождается черепно-мозговыми травмами. Требуется срочный вызов врача.
Первая помощь
 Правила оказания первой помощи не зависят от того, какая область лица повреждена. Принцип действий всегда одинаковый.
Правила оказания первой помощи не зависят от того, какая область лица повреждена. Принцип действий всегда одинаковый.
- Пострадавшего уложить на спину, если человек без сознания – набок. Голову зафиксировать.
- При закрытом переломе приложить холод, наложить стерильную повязку.
- При открытом переломе не вытаскивать самостоятельно отломки. Аккуратно продезинфицировать рану.
- До приезда скорой контролировать пульс, дыхание человека. При необходимости приступать к реанимационным действием – непрямой массаж сердца, искусственное дыхание.
- Если повреждение костных тканей лица возникло из-за падения с высоты, нельзя перемещать пострадавшего, менять положение тела.
До приезда врачей лучше не принимать лекарства. Но если боль сильная, можно выпить анальгетик. Врачу сообщить, сколько времени прошло после травмы, терял ли человек сознание, какие препараты принимал.
Как проходит диагностика
Первичный диагноз врач ставит на основании внешнего осмотра. При пальпации можно обнаружить вдавленные области. Обязательно проводят оценку глазного яблока, прикуса, двигательных функций челюсти. При повреждении лобной кости проверяют рефлексы, требуется консультация невролога.
Обязательные методы диагностики:
- рентгенография – снимок делают в разных проекциях.
- МРТ;
- КТ.
Дополнительно врач может назначить общий анализ крови, исследование спинномозговой жидкости. При травмах лица и головы обязательно назначают судебно-медицинскую экспертизу.
Методы лечения
 Лечение зависит от степени тяжести повреждений, сопутствующих симптомов. При легких формах поврежденные кости фиксируют повязкой, гипс не используют, назначают медикаментозную терапию. Группы препаратов – анальгетики, витаминные комплексы, НПВС, противоотечные мази.
Лечение зависит от степени тяжести повреждений, сопутствующих симптомов. При легких формах поврежденные кости фиксируют повязкой, гипс не используют, назначают медикаментозную терапию. Группы препаратов – анальгетики, витаминные комплексы, НПВС, противоотечные мази.
В тяжелых случаях хирургическое лечение должно сочетаться с медикаментозной терапией и физиопроцедурами.
Показания для операции:
- множественные осколки;
- гнойные осложнения;
- выраженная асимметрия лица;
- нарушение двигательных функций челюсти, дисфункция глотания и дыхания;
- выпирание, западение глазного яблока, двойное зрение;
- выделение спинномозговой жидкости из носа или ушей.
Если при переломе лобной кости наблюдаются признаки отека мозга, проводят санацию трахеи и бронхов, подключают аппарат искусственной вентиляции легких.
Реабилитация после перелома
При неосложненных переломах костей продолжительность реабилитации – 2-6 недель. Рекомендации врача зависят от зоны повреждения – употребление только жидкой пищи, не перегружать органы зрения, аккуратно сморкаться. Дополнительно назначают курс физиопроцедур – массаж, ЛФК, магнитотерапия, лазеротерапия, аппликации озокерита.
При травме лобной кости для восстановления потребуется 6-12 месяцев, особенно если после перелома нарушилась речь, память. Реабилитация направлена на устранение дисфункции. Помимо стандартных реабилитационных мероприятий пациенту необходимо соблюдать постельный режим, избегать физических и эмоциональных перегрузок.
Возможные последствия

Последствием перелома может стать выраженная асимметрия лица
Повреждение костной ткани в области лица негативно отражается на здоровье и образе жизни человека. Часто травмы сопровождаются ушибом мозга, что может привести к психическим и неврологическим расстройствам.
Последствия перелома лицевой кости:
- выраженная асимметрия лица;
- воспаление, нагноение мягких тканей, надкостницы;
- нарушение функций челюсти;
- хронические болезни гайморовых пазух;
- повреждение, защемление нервных окончаний;
- полная или частичная потеря зрения.
При повреждении лобной кости степень тяжести и вреда здоровью зависит от вида перелома. На фоне нарушения целостности черепа в области лба происходит обширное кровоизлияние в ткани мозга, повреждаются отделы, которые отвечают за обоняние и зрение. Последствия травмы – инфекционные патологии головного мозга, гидроцефалия, эпилепсия, кисты и рубцы на мозговых оболочках. Нередко наблюдается паралич мышц лица и парез конечностей, расстройство интеллекта, слабоумие.
Любые удары в лицо могут стать причиной перелома костной ткани и надкостницы. Такие травмы опасны, нередко сопровождаются ушибом мозга, нарушением когнитивных функций, дисфункцией лицевых мышц. При незначительных повреждениях можно обойтись консервативным лечением. В тяжелых и запущенных случаях потребуется оперативное вмешательство.
Источник
