Разрушение сустава после перелома

Посттравматический артроз – это хроническое прогрессирующее поражение сустава, возникшее после его травматического повреждения. Чаще развивается после внутрисуставных переломов, однако может возникать и после травм мягкотканных элементов (связок, менисков). Проявляется болями, ограничением движений и деформацией сустава. Диагноз выставляется на основании анамнеза, клинических данных, результатов рентгенографии, КТ, МРТ, УЗИ, артроскопии и других исследований. Лечение чаще консервативное: ЛФК, физиотерапия, симптоматическая терапия. При значительном разрушении сустава осуществляется эндопротезирование.
Общие сведения
Посттравматический артроз – одна из разновидностей вторичного артроза, то есть, артроза, возникшего на фоне предшествующих изменений в суставе. Является достаточно распространенной патологией в травматологии и ортопедии, может развиваться в любом возрасте. Чаще других форм артроза выявляется у молодых, физически активных пациентов. По различным данным вероятность возникновения артроза после травмы сустава составляет от 15 до 60%. Может поражать любые суставы, однако наибольшее клиническое значение, как в силу широкой распространенности, так и в силу влияния на активность и работоспособность пациентов, имеют посттравматические артрозы крупных суставов нижних конечностей.

Посттравматический артроз
Причины
Основными причинами развития посттравматического артроза являются нарушение конгруэнтности суставных поверхностей, ухудшение кровоснабжения различных структур сустава и длительная иммобилизация. Данная форма артроза очень часто возникает после внутрисуставных переломов со смещением. Так, артроз коленного сустава нередко развивается после переломов мыщелков бедра и мыщелков большеберцовой кости, артроз локтевого сустава – после чрезмыщелковых переломов и переломов головки луча и т. д.
Еще одной достаточно распространенной причиной посттравматического артроза являются разрывы капсульно-связочного аппарата. Например, артроз голеностопного сустава может возникнуть после разрыва межберцового синдесмоза, артроз коленного сустава – после повреждения крестообразных связок и т. д. Часто в анамнезе пациентов, страдающих посттравматическим артрозом, выявляется комбинация перечисленных повреждений, например, трехлодыжечный перелом с разрывом межберцового синдесмоза.
Вероятность развития этой формы артроза резко увеличивается при неправильном или несвоевременном лечении, в результате которого остаются даже незначительные не откорректированные анатомические дефекты. К примеру, при изменении взаиморасположения суставных поверхностей голеностопного сустава всего на 1 мм нагрузка начинает распределяться не по всей поверхности суставных хрящей, а всего по 30-40% от их общей площади. Это приводит к постоянной значительной перегрузке определенных участков сустава и вызывает быстрое разрушение хряща.
Продолжительная иммобилизация может провоцировать развитие посттравматических артрозов, как при внутрисуставных, так и при внесуставных повреждениях. В условиях длительной неподвижности ухудшается кровообращение и нарушается венозно-лимфатический отток в области сустава. Мышцы укорачиваются, эластичность мягкотканных структур снижается, и иногда изменения становятся необратимыми.
Разновидностью посттравматического артроза является артроз после хирургических вмешательств. Несмотря на то, что операция нередко является лучшим или единственным способом восстановить конфигурацию и функцию сустава, само по себе оперативное вмешательство всегда влечет за собой дополнительную травматизацию тканей. В последующем в области рассеченных тканей образуются рубцы, что негативно влияет на работу и кровоснабжение сустава. Кроме того, в ряде случаев в процессе операции приходится удалять разрушенные или сильно поврежденные из-за травмы элементы сустава, а это влечет за собой нарушение конгруэнтности суставных поверхностей.
Симптомы посттравматического артроза
На начальных этапах возникает хруст и незначительные или умеренные боли, усиливающиеся при движениях. В покое болевой синдром, как правило, отсутствует. Характерным признаком артроза является «стартовая боль» – возникновение болевых ощущений и преходящая тугоподвижность сустава во время первых движений после периода покоя. В последующем боль становится более интенсивной, возникает не только при нагрузке, но и в покое – «на погоду» или по ночам. Объем движений в суставе ограничивается.
Обычно наблюдается чередование обострений и ремиссий. В период обострения сустав становится отечным, возможны синовиты. Из-за постоянных болей формируется хронический рефлекторный спазм мышц конечности, иногда развиваются мышечные контрактуры. В покое пациентов беспокоит дискомфорт, боли и мышечные судороги. Сустав постепенно деформируется. Из-за боли и ограничения движений возникает хромота. На поздних стадиях сустав искривляется, грубо деформируется, отмечаются подвывихи и контрактуры.
При визуальном осмотре на ранних стадиях изменения не выявляются. Форма и конфигурация сустава не нарушены (если нет предшествующей деформации вследствие травматического повреждения). Объем движений зависит от характера перенесенной травмы и качества реабилитационных мероприятий. В последующем наблюдается усугубление деформации и нарастающее ограничение движений. Пальпация болезненна, при ощупывании в ряде случаев определяются утолщения и неровности по краю суставной щели. Возможно искривление оси конечности и нестабильность сустава. При синовите в суставе определяется флюктуация.
Диагностика
Диагноз устанавливается на основании анамнеза (предшествующей травмы), клинических проявлений и результатов рентгенографии сустава. На рентгенограммах выявляются дистрофические изменения: уплощение и деформация суставной площадки, сужение суставной щели, остеофиты, субхондральный остеосклероз и кистовидные образования. При подвывихе наблюдается нарушение оси конечности и неравномерность суставной щели.
При необходимости более точно оценить состояние плотных структур назначают КТ сустава. Если требуется выявить патологические изменения со стороны мягких тканей, пациента направляют на МРТ сустава. В ряде случаев целесообразно проведение артроскопии – современной лечебно-диагностической методики, позволяющей визуально оценить состояние хрящей, связок, менисков и т. д. Данная процедура особенно часто применяется при диагностике посттравматического артроза коленного сустава.
Лечение посттравматического артроза
Лечение осуществляют травматологи-ортопеды. Основные цели лечения – устранение или уменьшение болевого синдрома, восстановление функции и предотвращение дальнейшего разрушения сустава. Проводится комплексная терапия, включающая в себя НПВС местного и общего действия, хондропротекторы, ЛФК, массаж, тепловые процедуры (озокерит, парафин), электрофорез с новокаином, ударно-волновую терапию, лазеротерапию, фонофорез кортикостероидных препаратов, УВЧ и т. д. При интенсивных болях и выраженном воспалении выполняют лечебные блокады с глюкокортикостероидами (дипроспаном, гидрокортизоном). При спазмах мышц назначают спазмолитики.
Хирургические вмешательства могут осуществляться для восстановления конфигурации и стабильности сустава, а также в случаях, когда суставные поверхности существенно разрушены и их необходимо заменить эндопротезом. В ходе операции может проводиться остеотомия, остеосинтез с применением различных металлоконструкций (гвоздей, винтов, пластин, спиц и т. д.), пластика связок с использованием собственных тканей больного и искусственных материалов.
Оперативные вмешательства выполняют в ортопедическом или травматологическом отделении, в плановом порядке, после соответствующего обследования. В большинстве случаев используют общий наркоз. Возможны как операции с открытым доступом, так и использование щадящих артроскопических техник. В послеоперационном периоде назначают антибиотикотерапию, ЛФК, физиолечение и массаж. После снятия швов пациентов выписывают на амбулаторное долечивание и проводят реабилитационные мероприятия.
Эффект хирургического вмешательства зависит от характера, тяжести и давности травмы, а также от выраженности вторичных артрозных изменений. Следует учитывать, что в ряде случаев полное восстановление функции сустава оказывается невозможным. При тяжелых запущенных артрозах единственным способом вернуть пациенту трудоспособность является эндопротезирование. Если установка эндопротеза по каким-то причинам не показана, в некоторых случаях выполняют артродез – фиксацию сустава в функционально выгодном положении.
Источник
Переломы костей в области суставов нуждаются в серьёзном лечении, так как могут негативно повлиять на функциональность и подвижность травмированных конечностей. В большинстве случаев при лечении переломов место повреждения фиксируется в определённом положении посредством гипсовой повязки. На протяжении длительного времени пострадавший должен носить гипс, благодаря которому кости срастутся в правильном положении.
В течение этого времени сухожилия и суставы пациента находятся в неподвижном состоянии, из-за чего они начинают терять свою эластичность и гибкость. Чтобы после снятия гипса вернуть суставам прежнюю подвижность больным рекомендуется пройти курс реабилитации, во время которого восстановятся все сгибательно-разгибательные функции.
Содержание:
- Как разрабатывать суставы после перелома?
- Как разработать локтевой и плечевой сустав?
- Как разработать тазобедренный, коленный и голеностопный сустав?
- Как разработать пальцы рук и ног?
Как разрабатывать суставы после перелома?

При проведении реабилитации пациентов, которые прошли лечение перелома, специалисты назначают щадящие физиотерапевтические процедуры, которые исключают любого рода физическое воздействие на область повреждения. В первую очередь такой категории больных назначаются специальные упражнения, во время выполнения которых у людей начинают укрепляться мышечные ткани.
Каждый пациент должен регулярно делать такие упражнения, при этом не забывать следить за положением сустава. Регулярные нагрузки на область повреждения опорно-двигательного аппарата способствуют сближению и более плотному сращиванию между собой костных отломков.
Параллельно у больных наблюдается восстановление:
костной ткани;
хрящей;
связок.
Во время проведения реабилитации у пациентов не должно быть никаких проблем со здоровьем. Его температура, давление и общее самочувствие должны находиться в норме. Весь курс реабилитации может занять от 2-х до 6-ти недель. Перед началом занятий специалист направляет своего пациента на рентгенографию, снимок которой позволит определить, на какой стадии находится процесс сращивания кости. Если повреждена была нижняя конечность, то первое время больному следует передвигаться при помощи подсобных средств (костылей, палочки).
Реабилитационные мероприятия по разработке суставов включают в себя целый комплекс процедур:
занятия на кардиотренажерах (велосипед, беговая дорожка, на которой следует передвигаться в очень медленном темпе);
физические нагрузки на повреждённый сустав;
пешие прогулки;
упражнения, во время выполнения которых будут задействованы верхние нижние конечности, плечевой пояс, тазобедренный сустав и т. д.
Если во время реабилитации пациент будет испытывать сильные болевые ощущения, необходимо прекратить выполнение упражнений и получить консультацию у лечащего врача.
Как разработать локтевой и плечевой сустав?
При разработке локтевого и плечевого сустава все реабилитационные мероприятия должны проводиться под наблюдением специалиста, который будет координировать все действия больного. Перед началом занятий следует получить консультацию ортопеда, который поможет определиться с уровнем нагрузок. Пациент, в первую очередь, должен разогреть область травмированного сустава. После этого специалист делает массаж, цель которого заключается в восстановлении атрофированных мышц. Уверенные движения массажиста помогут нормализовать кровообращение в области сустава, что положительно сказывается на его функциональности.
Некоторые специалисты назначают больным реабилитацию, во время которой задействуются специальные аппараты, спортивные снаряды и другое оборудование. С каждым пациентом разучивается комплекс упражнений из курса лечебной физкультуры, которые он сможет выполнять самостоятельно в домашних условиях.
В некоторых случаях процесс реабилитации может сопровождаться небольшим побочным эффектом, который проявляется в виде появления отёчности в области травмированного сустава, либо болевых ощущений. В таких случаях больным назначаются специальные медицинские препараты, мази и гели.
По теме: Роль холодца и куриных хрящей в восстановлении суставов
Как разработать тазобедренный, коленный и голеностопный сустав?
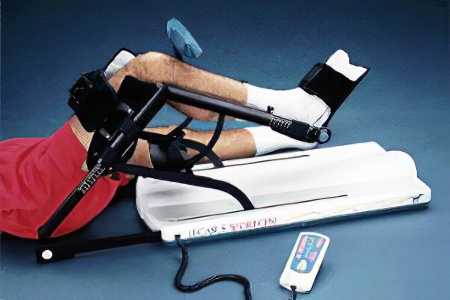
Пациенты, у которых были повреждены нижние конечности, нуждаются в серьёзных реабилитационных мероприятиях, главной целью которых является восстановление их двигательных функций.
Во время занятий с больными специалист учит их делать упражнения, которые:
предотвращают атрофию мышц;
нормализуют кровообращение;
восстанавливают функциональность суставов;
нормализуют обменные процессы в травмированных суставах и т. д.
Перед началом занятий пациент должен пройти аппаратное обследование, которое поможет лечащему врачу определить, правильно ли срослись кости и в каком состоянии находятся суставы.
Курс реабилитации таких больных включает ряд физиотерапевтических мероприятий:
массаж;
электрофорез;
магнитотерапию;
иглоукалывание;
упражнения, восстанавливающие двигательные функции нижних конечностей;
длительные прогулки на свежем воздухе;
занятия на специальных тренажёрах и т. д.
Данные процедуры должны проводиться в лечебно-профилактическом учреждении, так как в нём есть необходимое медицинское оборудование и хорошо подготовленные специалисты. Ежедневно каждый больной должен в домашних условиях выполнять курс физических упражнений, который рекомендован его тренером.
Как разработать пальцы рук и ног?
После получения травмы, которая затронула пальцы верхних или нижних конечностей, пациенты должны пройти реабилитацию, которая не позволит им деформироваться и потерять свою подвижность и функциональность. Пальцы выполняют жизненно-важные функции, поэтому к процессу разработки их суставов необходимо подойти со всей ответственностью.
Курс реабилитации пальцев включает ряд упражнений, которые можно выполнять как в лечебно-профилактическом учреждении, так и дома. Со временем нужно вводить силовые упражнения, которые предусматривают поднятие гирь или гантелей. Регулярно следует делать массаж, который нормализует приток крови к конечностям.

Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник

Перелом кости – одна из наиболее частых травм, заставляющих человека обращаться за срочной медпомощью. Проблемой переломов кости медицина занимается с древних времен и основные принципы лечения данных травм все те же – фиксация поврежденной конечности (места перелома), покой время для восстановления. Однако довольно часто встречаются случаи, когда старый перелом вызвал осложнения и пострадали суставы, неправильно срослась кость, человек получил сложный множественный перелом с раздроблением кости и т.д. В таких случаях применяются современные хирургические методы лечения, такие как металлоостеосинтез (репозиция костных отломков при помощи различных фиксирующих конструкций) и эндопротезирование суставов.
Чем опасны застарелые травмы
Травматология подразделяет переломы костей по сроку давности на свежие (до 3-4 суток), несвежие (3-4 недели) и застарелые (старые, от месяца и более). Не только переломы, но и ушибы, при которых человек далеко не всегда обращается за помощью к врачу, часто приводят к развитию патологических процессов в суставах, ускоряют в них дистрофические изменения. Переломы в большинстве случаев происходят при падении, автомобильной аварии, спортивных нагрузках и т.д., а значит не обходятся без ушибов и часто сопровождаются гематомами (в простонародье – синяками).
Если лечение перелома и обширных гематом прошло правильно, с применением грамотной терапии, то в большинстве случаев спаек в мышечно-связочном аппарате не образовалось. Однако часто сами пострадавшие недооценивают серьезность травм, перегружают поврежденные конечности, к осложнениям могут привести повторные травмы (ушибы), а также переохлаждения. Например, перегрузка коленных суставов, особенно после травмы, провоцирует воспалительный процесс, который со временем приводит к разрушению хрящевой и костной ткани. В итоге для полного избавления от проблемы одного медикаментозного лечения становится недостаточно и требуется замена сустава – эндопротезирование.
Неправильно сросшийся перелом или ложный сустав – что это?
Чтобы кости после перелома срослись правильно и точно, травматологи используют наложение гипса, вытяжение костей, соединяют отломки с помощью металлических пластин и т.д. Однако довольно часто у пациента под влиянием различных факторов возникают проблемы со срастанием трубчатых костей. После перелома при срастании поврежденных костей должна образоваться так называемая костная мозоль, бесформенная рыхлая масса, благодаря которой восстанавливается костная ткань между отломками кости.
Однако не всегда срастание происходит нормально: соприкасающиеся и притирающиеся края сломанной кости могут сглаживаться и приводить к образованию ложного сустава – псевдоартроза. Согласно медицинской статистике, ложный сустав образуется в 5-11% случаев лечения закрытых переломов и в 8-35% случаев лечения открытых переломов. Чаще всего псевдоартроз возникает после перелома лучевой кости предплечья, шейки бедра, также встречаются врожденные патологии ложного сустава голени.
Лечение застарелых переломов и псевдоартроза
Если применение медикаментозного лечения, физиотерапии и т.д. не дает результата, человек вынужден терпеть боль, ограничивать себя в движении, постоянно принимать обезболивающие средства, то специалист, в зависимости от каждого индивидуального случая, порекомендует металлоостеосинтез или эндопротезирование суставов.
Современное хирургическое лечение, большой выбор протезов из качественных и безопасных материалов помогают пациенту после операции вернуться к нормальной жизни. Лечение ложного сустава и застарелых переломов проводится ортопедом-травматологом, эндопротезирование – хирургом. Важно не ждать дальнейшего обострения ситуации, а обратиться за помощью и выбрать подходящую вам клинику для лечения.
Источник
