Рентген открытого перелома руки

Рентгенография переломов – основной метод инструментальной диагностики, используемый при травмах костей. В процессе обследования делают снимки кости или сустава как минимум в двух проекциях. Если полученные изображения не позволяют определить характер имеющегося у пациента повреждения, дополнительно выполняют снимки в косой проекции. Перед обследованием до наложения гипса пациенту вводят средства для местной анестезии, с помощью которых удается снизить боль и обеспечить фиксацию травмированной части тела в неподвижном положении.

Признаки перелома на рентгеновском снимке
Основным рентгенологическим показателем перелома костей является серое просветление на фоне белой кости, имеющее вид неровной линии, часто с зазубренными краями. Если светлая полоса не достигает второго края кости, перелом считает неполным. Если же линия просветления проходит через всю кость, следует вести речь о полном переломе.В первом случае заметного смещения отломков нет, во втором же оно хорошо визуализируется на снимке.
Смещение может быть:
- продольным (по длине кости),
- боковым (по ширине кости),
- угловым (по оси кости),
- периферийным (возникает, когда отломок поворачивается вокруг своей продольной оси).
Боковое и продольное смещение измеряется в сантиметрах, а периферийное и угловое – в градусах.
Если полоса просветления проходит через суставную поверхность кости, перелом является внутрисуставным. В детском возрасте часто встречается перелом по типу «зеленой веточки»: костная ткань сломана, а эластичная надкостница остается целой.
Как расшифровываются результаты рентгенографии при переломах в разных участках скелета
Рентгенография переломов подтверждает, что травмы такого характера в каждом отделе скелета обладают рядом особенностей, и эта специфика отображается на снимке. Кроме того, следует отличать линии перелома от имеющихся в большинстве костей сосудистых каналов, костных эпифизов (закругленных краев костей), а также от так называемых зон Лоозера.
 Последние являют собой полосы просветления на рентгенограмме, которые отображают степень приспособления отдельных участков костей к повышенной нагрузке. Чаще всего они возникают в плюсневой, седалищной, большеберцовой костях, в ключице, лопатке, костях предплечья.
Последние являют собой полосы просветления на рентгенограмме, которые отображают степень приспособления отдельных участков костей к повышенной нагрузке. Чаще всего они возникают в плюсневой, седалищной, большеберцовой костях, в ключице, лопатке, костях предплечья.
Иногда зоны Лоозера формируются и при обычной физической нагрузке в пораженной костной ткани при рахите, остеодистрофии и других заболеваниях. Предлагаем более подробно ознакомиться с тем, как выглядит перелом на рентгеновском снимке в разных участках скелета в сравнении с изображением неповрежденных костей.
Визуализация перелома костей черепа на рентгенограмме
Одна из частей черепа, которая часто подвергается переломам – это его свод (то есть верхняя часть). В большинстве случаев наблюдаются линейные переломы, которые возникают в том месте, где непосредственно и была приложена сила. На рентгенограмме повреждение имеет вид резкой, иногда зигзагообразной и местами раздваивающейся линии с неровными краями.
Если эта полоса расположена в пределах одной пластины, перелом называется неполным, а если в пределах обеих – полным. Иногда переломы переходят на черепные швы (места соединения костей черепа), которые в норме на снимке также имеют вид полос просветления. При накладывании на них линий переломов возникает расхождение швов, на рентгене полоса просветления становится отчетливее и шире.
Переломы свода черепа могут быть еще вдавленными, дырчатыми, оскольчатыми.
Эти виды диагностировать легче, поскольку на снимке четко просматривается смещение отломков, которые в норме отсутствуют.
 При переломе лобной кости линия просветления проходит к лобной пазухе, верхней стенке глазницы, в случае повреждения височной и теменной костей – к средней черепной ямке, при переломе затылочной кости – к задней черепной ямке.
При переломе лобной кости линия просветления проходит к лобной пазухе, верхней стенке глазницы, в случае повреждения височной и теменной костей – к средней черепной ямке, при переломе затылочной кости – к задней черепной ямке.
Отчетливее всего на рентгене просматриваются переломы челюсти. В зависимости от того, как на снимке проходит полоса просветления, они подразделяются на продольные, поперечные, косые.
Переломы челюстных костей сопровождаются в большинстве случаев значительным смещением отломков.
Самое распространенное повреждение – когда линия перелома проходит от луночки последнего зуба челюсти к ее углу.
Как выглядят переломы верхних конечностей на рентгенограмме
На снимках неповрежденные трубчатые кости окрашены в яркий белый цвет, губчатое наполнение же имеет вид сероватого просветления, расположенного вдоль их центра. Округлые края костей (костные эпифизы) выглядят как серые полосы просветления.
Рентген перелома руки выполняется в прямой и боковой проекциях. Перелом плечевой кости без смещения фрагментов заметен только на снимке, сделанном в боковой проекции. А переломы со смещением хорошо просматриваются на всех изображениях: видно, когда кость отклонена кнаружи под небольшим углом.
20 % всех переломов руки приходится на локоть как результат падения, поскольку на уровне подсознания в такой ситуации человек рефлекторно в целях самосохранения выставляет именно эту часть руки.
Перелом ключицы на рентгене также несложно диагностировать. В большинстве случаев его линия проходит поперек кости, значительно реже – по диагонали. При этом обе части ключицы смещаются: тот край, который присоединяется к грудине, отклоняется вверх и внутрь, а тот, который крепится к лопатке – вниз и наружу. Эта травма встречается реже, чем перелом руки. Пациенты большей частью дети и подростки.
Перелом лучевой кости на рентгене может иметь вид поперечной, продольной, косой или спиралеобразной линии просветления. Часто такое повреждение случается рядом с запястьем.
Рентгенография переломов нижних конечностей
 Снимки нижних конечностей выполняются в двух-трех проекциях и являются комбинацией зон затемнения (кости) и участков просветления (костные эпифизы, хрящевые и мягкие ткани).
Снимки нижних конечностей выполняются в двух-трех проекциях и являются комбинацией зон затемнения (кости) и участков просветления (костные эпифизы, хрящевые и мягкие ткани).
Наиболее часто травмам подвергается большой палец, пяточная, предплюсневые и плюсневые кости стопы. Полосы переломов видны на изображениях в тыльно-подошвенной, боковой и косой проекциях.
При подворачивании стопы кнаружи может случиться перелом лодыжки. Если повреждение возникло при чрезмерном повороте стопы внутрь, рентген лодыжки покажет отрыв верхней части наружной лодыжки. Линия излома от внутренней лодыжки может доходить до нижней внутренней части большеберцовой кости. На рентгенограмме часто заметен отрыв внутренней лодыжки у основания и линия перелома в наружной лодыжке на уровне сустава.
Иногда две поверхности кости, разделенные полосой перелома, расположены не параллельно, а под углом. Так выглядит перелом лодыжки со смещением на рентгене.
Переломы позвоночника на рентгенограммах
Если есть подозрение на перелом позвоночника, делают его снимки в двух проекциях – прямой и боковой, являющихся взаимно перпендикулярными. В качестве центра снимка избирается участок, в котором локализовано предполагаемое повреждение. Чтобы поставить диагноз, врач проводит оценку формы, контуров, структуры позвонков в сравнении с нормой.
Если на снимке тело позвонка имеет клиновидную форму (в норме она плоско-вогнутая), замыкательная пластинка выглядит неровной или ступенеобразной, высота тела позвонка уменьшилась как минимум на треть, по сравнению с остальными (эффект компрессии), а высота межпозвонковых дисков в поврежденном сегменте, наоборот, увеличилась, у пациента имеет место компрессионный перелом. В случае такой травмы на рентгене можно обнаружить на теле позвонка асимметричность или же полное отсутствие центральной сосудистой щели при ее наличии у здоровых позвонков.
Если на прямой рентгенограмме позвоночника визуализируется слишком большое интерперпендикулярное расстояние, а на боковом снимке увеличен передне-задний размер тела позвонка и заметна его деформация, имеющая кифотический характер, ведут речь о взрывном переломе.
Если повреждены все три колонны позвоночника, отчетливо видна их деформация, контур позвоночного канала нарушен, позвонки сместились на уровень поврежденного позвоночно-двигательного сегмента, у пациента диагностируют переломо-вывих. Обнаружить признаки повреждения спинного мозга позволяет компьютерная и магнитно-резонансная томографии.
Частота проведения рентгенологического обследования при переломах
Как показывает практика, рентген после перелома, если травма нетяжелая, делают не более трех раз: первый – при обращении в медицинское учреждение для постановки диагноза, второй – после наложения гипса в процессе лечения, чтобы посмотреть, правильно ли срастается кость, третий (контрольный) – перед снятием гипса.
Если повреждение тяжелое (к примеру, оскольчатый многокомпонентный перелом большеберцовой кости), тогда обследование может проводиться намного чаще, а если возникнет необходимость, то и ежедневно.
Частое проведение рентгенологического обследования может понадобиться, если:
- в травму вовлечены мягкие ткани, связки, нервные узлы, сосуды (в частности, крупные артерии);
- есть риск присоединения инфекции;
- существует угроза развития осложнений после хирургического вмешательства.
Многие пациенты интересуются, нужно ли делать рентген после снятия гипса. Опять-таки, все зависит от тяжести травмы. Если лечащий врач не считает данную процедуру необходимой, он ее не назначит во избежание дополнительного облучения больного.
Рентгенологическое исследование показано, если спустя некоторое время после снятия гипса в зоне повреждения опять возникли болевые ощущения и отечность. Кроме того, у каждого пациента есть право записаться на рентген после того, как был снят гипс, даже без назначения лечащего врача.
Нужно ли снимать гипс перед рентгенографией
Ответ на вопрос о том, делают ли рентген через гипс, положительный. Рентгеновские лучи хорошо проходят через данный материал. Поэтому когда назначают рентгенографию в процессе лечения, чтобы посмотреть, как проходит заживление, гипс не снимают. Его наличие не влияет на четкость изображения. На основании полученной картины врач имеет возможность сделать выводы относительно того, какой тактики лечения следует придерживаться в дальнейшем.
Говоря о том, можно ли сделать рентген через гипс, следует отметить, что отсутствие необходимости в его удалении позволяет минимизировать дискомфорт, причиняемый пациенту во время процедуры, а также избежать случайного повреждения еще не сросшейся окончательно кости.
В каких еще случаях может понадобиться рентгенография костей
Рентгенологическое обследование костной ткани позволяет диагностировать не только переломы костей. Его назначают при наличии подозрений на
- артрит (воспаление суставов),
- артроз (дегенеративно-дистрофические изменения в суставах),
- остеопороз (низкий уровень плотности костей),
- аномалии развития отдельных участков скелета,
- добро- или злокачественные опухоли костей.
Рентген назначают также в тех случаях, если необходимо удостовериться в том, что у больного действительно нет противопоказаний к хирургическим операциям.
Травматология – рентгенограммы 2 часть: Видео
Загрузка…
Источник
Рентгенограмма, КТ, МРТ при переломе и вывихе пальца кисти
а) Определения:
• Контрактура Вайнштейна: повреждение центрального пучка сухожилия разгибателя у или около прикрепления на средней фаланге; приводит к сгибанию проксимального межфалангового сустава + разгибанию дистального межфалангового сустава
• Палец тренера: вывих проксимального межфалангового сустав, обычно тыльный; ± повреждение ладонного апоневроза
• Большой палец егеря (лыжника): повреждение локтевой коллатеральной связки 1-го запястно-пястного сустава:
о Связан с чрезмерным отведением
о ± отрывной перелом
• Молоткообразный (бейсбольный, каплеобразный) палец: форсированное сгибание разогнутого дистального межфалангового сустава с повреждением терминального сухожилия разгибателя ± отрывной перелом
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Разрыв кортикального слоя фаланги
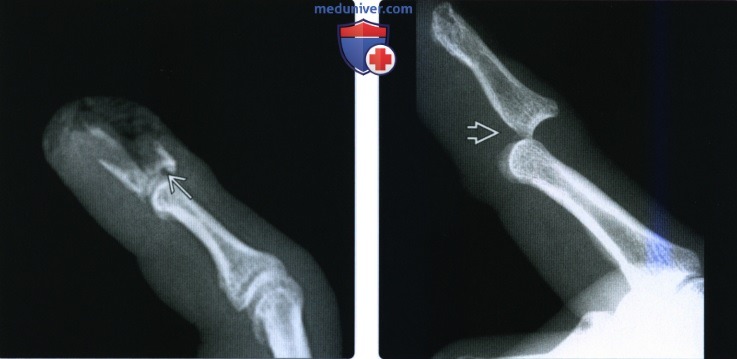
(Слева) На боковой рентгенограмме определяется многооскольчатый открытый перелом дистальной фаланги в результате огнестрельного ранения. Следы воздуха в дистальном межфаланговом суставе указывают на открытый сустав.
(Справа) На боковой рентгенограмме определяется свежий тыльный вывих я дистального межфалангового сустава. Вывих этого сустава встречается реже, чем вывих проксимального межфалангового сустава. Для выявления малозаметных переломов необходима рентгенография после вправления.
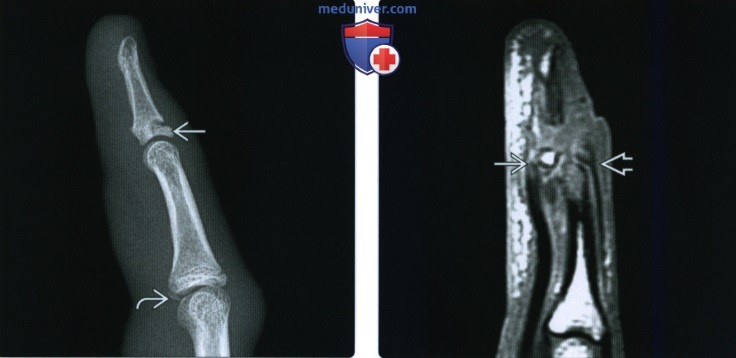
(Слева) На боковой рентгенограмме виден отрыв конца сухожилия разгибателя у тыльного края основания дистальной фаланги и малозаметный серповидный отломок у ладонного края основания средней фаланги, соответствующий отрыву ладонного апоневроза.
(Справа) На сагиттальной MPT Т1ВИ определяется оскольчатый перелом дистальной фаланги в результате повреждения газонокосилкой. Обратите внимание на то, что к ладонному отломку перелома прикреплен глубокий сгибатель пальцев, а к тыльному фрагменту прикреплен конец сухожилия разгибателя.
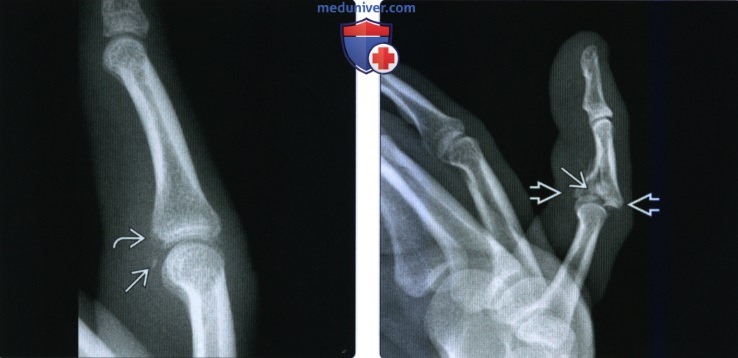
(Слева) На боковой рентгенограмме после вправления вывиха проксимального межфалангового сустава визуализируется мелкий треугольный отломок с ладонной стороны сустава в результате отрыва дистального прикрепления ладонного апоневроза/ Этот перелом не был виден на первичном изображении.
(Справа) На боковой рентгенограмме определяется центральное западение суставной поверхности основания средней фаланги и скашивание переднего и заднего суставных краев. Это перелом пилона, который возникает в результате повреждения осевой нагрузкой.
2. Рентгенография при переломе и вывихе пальца:
• Повреждения дистальной фаланги:
о Кончик: простой или оскольчатый перелом:
– Деформация мягких тканей может свидетельствовать о повреждении ногтевого ложа
о Диафиз: продольный или поперечный перелом
о Внутрисуставное (дистальный межфаланговый сустав) повреждение:
– Повреждение пальца при удерживании футболки: повреждение дистального конца сухожилия глубокого сгибателя пальца; ± ладонный отрыв отломка; невозможность согнуть дистальный межфаланговый сустав
– Молоткообразный палец: сгибание дистального межфалангового сустава вследствие повреждения конца сухожилия разгибателя; ± тыльный отрыв фрагмента
о Вывих дистального межфалангового сустава: обычно тыльный или боковой:
– Часто ассоциирован со значительным повреждением мягких тканей в связи с плотной муфтой мягких тканей в дистальных фалангах
о Повреждения эпифизов:
– Дети: Салтера-Харриса I или II типа
– Подростки: Салтера-Харриса I или II типа
• Повреждения средних/проксимальных фаланг
о Внутрисуставное (проксимальный межфаланговый сустав) повреждение:
– Мыщелковый; одномыщелковый, двухмыщелковый или оскольчатый перелом:
Клинически может быть пропущен, поскольку палец все еще сгибается
– Основание: отрывной или вдавленный перелом:
Повреждение Вайнштейна: сгибание проксимального межфалангового сустава с разгибанием дистального межфалангового сустава вследствие повреждения центрального пучка сухожилия разгибателя; ± тыльный отрыв основания средней фаланги
Повреждение ладонного апоневроза: обычно повреждается дистальный ладонный апоневроз; ± ладонный отрыв основания средней фаланги
Повреждение коллатеральной связки: асимметричное расширение сустава; лучевая коллатеральная связка > локтевая коллатеральная связка, ± латеральный отрывной перелом
Оскольчатый вдавленный (пилон) перелом: центральное западение со скашиванием суставных краев
Латеральный перелом плато: обычно захватывает основание средней фаланги
– Вывих: чаще всего тыльный проксимальный межфаланговый сустав:
Палец тренера: тыльный вывих основания средней фаланги на головке проксимальной фаланги; ± повреждение ладонного апоневроза
о Внесуставные переломы:
– Субкапитальный: часто у детей; нередко пропускается:
Отломок головки может сместиться и повернуться на 90° в тыльную сторону
– Спиральный/косой перелом: чаще всего проксимальная фаланга
– Поперечный перелом: чаще всего средняя фаланга
• Повреждение пястно-фаланговых суставов пальцев:
о Тыльный вывих/подвывих проксимальной фаланги; ± отрывной или костно-хрящевой перелом по типу сдвига:
– ± расширение суставной щели; медиальное или латеральное угловое отклонение
– Ищут сесамовидную кость, интерпонированную в пястно-фаланговый сустав
• Повреждение пястно-фалангового сустава большого пальца:
о Подвывих или расширение сустава свидетельствует о повреждении коллатеральной связки:
– Асимметричное расширение медиального или латерального сустава >30° при сгибании/разгибании
– Разница между поврежденным и неповрежденным суставом >15° свидетельствует о повреждении связки
– Повреждение локтевой коллатеральной связки встречается в 10 раз чаще, чем повреждение лучевой коллатеральной связки
– Ищут сопутствующий отломок перелома обычно от локтевого края основания проксимальной фаланги
о Молоткообразный большой палец: встречается редко; разрыв сухожилия длинного разгибателя большого пальца; ± тыльный отрыв
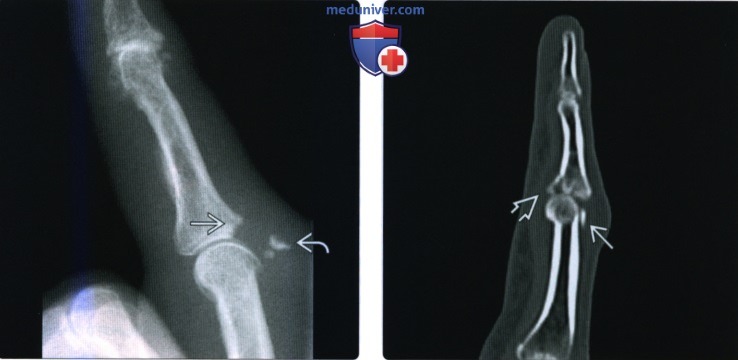
(Слева) На боковой рентгенограмме визуализируется мелкий отломок перелома, исходящий из тыльного края основания средней фаланги. Отломок ротирован >90° и слегка оттянут, поскольку он остается связанным с центральным пучком сухожилия разгибателя.
(Справа) На сагиттальной КТ с реформатированием определяется перелом по типу пилона основания средней фаланги со скашиванием суставной поверхности и мелкий отломок с тыльной стороны головки проксимальной фаланги, указывающий на сопутствующий отрыв центрального пучка.
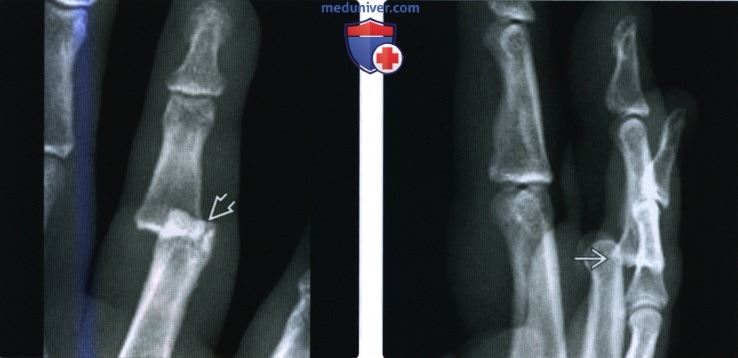
(Слева) На заднепередней рентгенограмме определяется вывих проксимального межфалангового сустава с наложением средней фаланги на проксимальную фалангу. Имеются признаки перелома.
(Справа) На боковой рентгенограмме у этого же пациента определяется тыльное смещение средней фаланги безымянного пальца, которая нависает над тыльным краем головки проксимальной фаланги. Этот вывих известен как палец тренера и обычно наблюдается при видах спорта, где требуется владение мячом, как например, бейсбол, футбол и баскетбол.
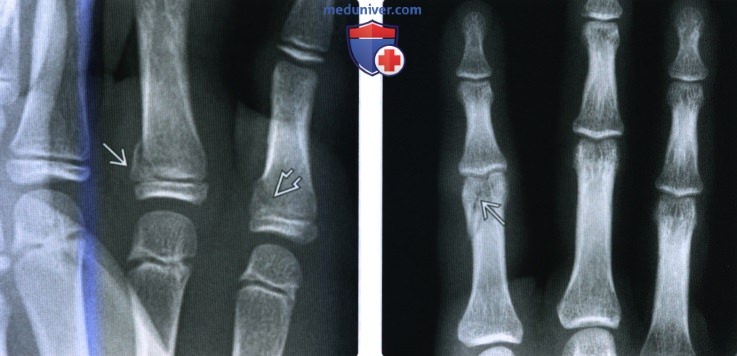
(Слева) На заднепередней рентгенограмме определяются переломы Салтера-Харриса II типа проксимальных фаланг безымянного пальца и мизинца. Легкое угловое отклонение обычно сопровождается повреждением ростковой пластинки в пальцах.
(Справа) На заднепередней рентгенограмме определяется косой одномыщелковый перелом головки проксимальной фаланги указательного пальца. При первичном клиническом обследовании эти переломы могут быть пропущены в связи с тем, что пациент все еще может сгибать поврежденный палец.
3. КТ при переломе и вывихе пальца:
• Визуализация мелких переломов ± внутрисуставных патологических изменений
• Оценивают срастание ± металлическую конструкцию
4. МРТ при переломе и вывихе пальца:
• Обычно не используется для оценки повреждения:
о Оценивают нерепонируемые переломы и невправимые вывихи:
– е.д., тыльный вывих проксимального межфалангового сустава с разрывом и ущемлением ладонного апоневроза
– е.д., вывих 1-го пястно-фалангового сустава с ущемлением головки пястной кости между головками короткого сгибателя пальца
5. УЗИ при переломе и вывихе пальца:
• Позволяет оценить сухожилия и связки в динамике
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография
• Рекомендация по протоколу:
о Стандартные рентгенологические проекции: истинная заднепередняя и боковая проекция интересующего пальца, косая:
– Истинная передне-задняя и боковая проекция большого пальца:
Стандартная позиция при рентгенографии кисти приводит к одинаковому расположению большого пальца во всех проекциях
– После репозиции перелома или вправления вывиха пальца необходима контрольная рентгенография:
Оценивают сопоставление
Выявляют мелкие переломы, которые не видны до репозиции/вправления
о МРТ: малое поле зрения; специальные магнитные катушки:
– Ключевой момент – выбор правильной плоскости:
Фронтальные и сагиттальные проекции кисти не соответствуют анатомическим плоскостям большого пальца
Методика исследования большого пальца: для локализации используют осевое изображение; фронтальная плоскость соответствует линии, проведенной через латеральные края мыщелка головки 1-й пястной кости
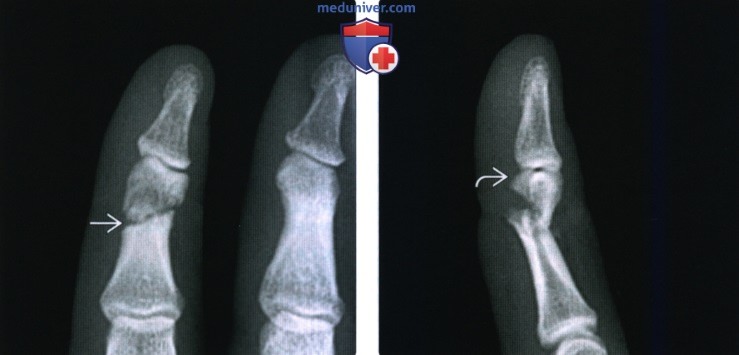
(Слева) На передне-задней рентгенограмме указательного пальца после укуса собаки определяется косой перелом дистального диафиза средней фаланги с легким смещением.
(Справа) На боковой рентгенограмме у этою же пациента определяется значительное тыльное угловое отклонение перелома. Мыщелки интактны, как и дистальный межфаланговый сустав. Перелом произошел вследствие локального сдавливания. Повреждения в виде укусов всегда следует лечить как открытые раны с риском развития инфекционных осложнений.
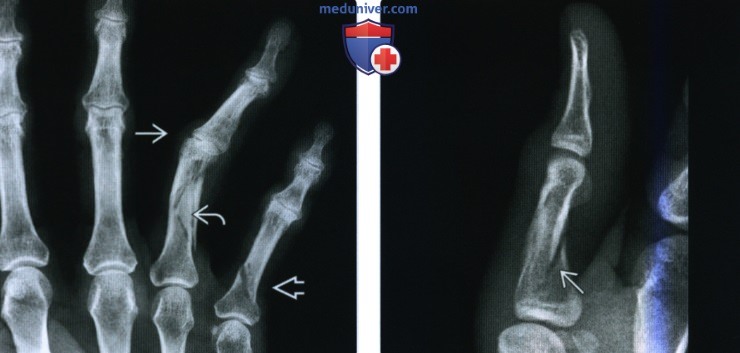
(Слева) На заднепередней рентгенограмме определяется оскольчатый перелом проксимальной фаланги указательною пальца. Заметен косой перелом проксимальной трети диафиза проксимальной фаланги мизинца. Это контрактура Вайнштейна безымянною пальца, свидетельствующая о разрыве центрального пучка сухожилия разгибателя.
(Справа) На боковой рентгенограмме большою пальца определяется перелом проксимальной фаланги. Это косой перелом произошел в результате торсионной травмы и является необычным для большого пальца, учитывая ею гибкость.
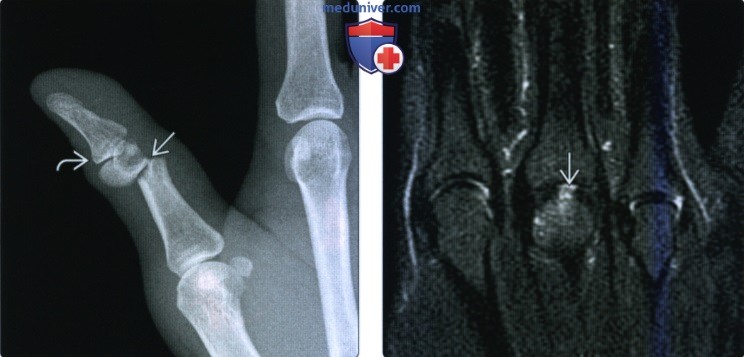
(Слева) На косой рентгенограмме большою пальца определяется субмыщелковый перелом проксимальной фаланги со значительной ротацией мыщелков и дистальной фаланги. Захват суставной поверхности в таких случаях лучше оценивается при КТ. Однако в этом случае КТ не выполнялась.
(Справа) На фронтальной МРТ в режиме STIR определяется острый перелом хряща центральной суставной поверхности головки 3-й пястной кости с подлежащим отеком костною мозга у пациента, который получил травму кисти. Рентгенограммы были нормальными.
г) Патология:
1. Стадирование, градации и классификация перелома и вывиха пальца кисти:
• Классификация отрыва сухожилия глубокого сгибателя пальцев:
о I тип: сухожилие глубокого сгибателя пальцев сокращается в ладонь
о II тип: сухожилие глубокого сгибателя пальцев ± оторванный отломок сокращается в проксимальный межфаланговый сустав
о III тип: сухожилие глубокого сгибателя большого пальца прикрепляется к большому оторванному отломку; сокращается в дистальную часть влагалища проксимальной фаланги
о IV тип: оторванный отломок удерживается во влагалище средней фаланги пальца; сухожилие глубокого сгибателя пальцев оторвано от отломка, сокращается в проксимальном направлении
• Повреждения ладонного апоневроза:
о I тип: переразгибание; отрыв дистального конца ладонного апоневроза; стабильный
о II тип: тыльный вывих; отрыв дистального конца ладонного апоневроза; полное разделение в коллатеральные связки; может быть нестабильный
о III тип: переломовывих; разрыв ладонного апоневроза; коллатеральные связки остаются с ладонным апоневрозом; большой суставной дефект; нестабильный
• Мыщелковые переломы фаланг:
о I тип: стабильный без смещения
о II тип: одномыщелковый, нестабильный
о III тип: двухмыщелковый или оскольчатый
• Одномыщелковые переломы фаланг:
о I класс: косой ладонный
о II класс: длинный сагиттальный
о III класс: тыльный фронтальный
о IV класс: ладонный фронтальный
2. Механизмы повреждения:
• Переломы:
о Кисточковый/оскольчатый: повреждение раздавливанием
о Спиральный/косой перелом: торсионные силы
о Поперечный перелом: прямой удар
о Перелом пилона: осевое давление
о Отрывной перелом: чрезмерное сгибание или разгибание;
± вывих
о Повреждения зоны роста дистального межфалангового сустава:
– Конец сухожилия разгибателя прикрепляется к эпифизу; сухожилие глубокого сгибателя пальцев – к метафизу
– Чрезмерное сгибание приводит к тыльному смещению эпифизарного отломка при сгибании кончика фаланги
о Повреждение зоны роста в проксимальном межфаланговом суставе или пястно-фаланговом суставе:
– Коллатеральные связки проксимальной фаланги прикрепляются только к эпифизу
– Связки средней фаланги прикрепляются к эпифизу и прилежащему метафизу
– Обычно охватывает мизинец с медиальным угловым отклонением
• Вывих:
о Тыльный вывих проксимального межфалангового сустава: переразгибание с продольным сдавливанием (соударение с мячом)
о Ладонный вывих проксимального межфалангового сустава: ротационное продольное сдавливание (захват пальца работающей центрифугой для отжима белья)
о Вывих пястно-фалангового сустава большого пальца: резкое форсированное лучевое отклонение в результате падения на вытянутую руку с отведенным большим пальцем (например, при удерживании лыжной палки)
д) Клинические особенности:
1. Течение и прогноз:
• Многие переломы пальцев ведутся консервативно
• Повреждения могут рассматриваться как незначительные и поэтому ими пренебрегают, что приводит к:
о Деформации и неподвижности:
– Контрактура Вайнштейна: проксимальный межфаланговый сустав согнут при разогнутом дистальном межфаланговом суставе; разрыв центрального пучка разгибателя
– Деформация по типу шеи лебедя: проксимальный межфаланговый сустав разогнут с согнутым дистальным межфаланговым суставом после разрыва глубокого сгибателя пальцев (молоткообразный палец)
• Влияние возраста на исход:
о Внесуставной перелом:
– В возрасте 0-20 лет восстанавливается 88% нормальной подвижности
– В возрасте 60-70 лет восстанавливается <60% нормальной подвижности
• Другие аспекты, отрицательно влияющие на прогноз:
о Внутрисуставные переломы с размером отломка > 2 мм
о Оскольчатые переломы
о Нестабильные переломы со значительной деформацией
о Повреждение муфты из мягких тканей
2. Лечение перелома и вывиха пальца кисти:
• Часто достаточно закрытой репозиции/вправления, наложения шины и смежной фиксации (со смежным пальцем)
• Хирургическое вмешательство при:
о Нерепонируемых или открытых переломах
о Значительном смещении или патологическом вращении
о Спортсмены, которым необходимо вернуться в спорт
• Потенциальные осложнения:
о Несрастание
о Неправильное срастание с укорочением ± угловым отклонением
о Потеря подвижности
о Задержка разгибания проксимального межфалангового сустава
о Инфекция
е) Диагностическая памятка:
1. Следует учесть:
• «Укус борца»: прокалывающее повреждение с разрывом зубами кожи тыльной суставной капсулы пястно-фалангового сустава:
о Может привести к септическому артриту
о Чаще всего 3-й пястно-фаланговый сустав
2. Советы по интерпретации изображений:
• Вывих может быть временным, и частично вправляется при получении изображения
• Определяют источник оторванного отломка
3. Рекомендации по отчетности:
• Оценивают сопоставление: угловое отклонение, смещение, ротацию, длину диафиза
• Внутрисуставные переломы: определяют процент поврежденной суставной поверхности
• Выявляют повреждение ногтевого ложа
ж) Список использованной литературы:
1. Freilich AM: Evaluation and treatment of jersey finger and pulley injuries in athletes. Clin Sports Med. 34(1):151-66, 2015
2. Prucz RB et al: Finger joint injuries. Clin Sports Med. 34(1):99-116, 2015
3. Williams CS 4th: Proximal interphalangeal joint fracture dislocations: stable and unstable. Hand Clin. 28(3):409-16, xi, 2012
4. Lisle DA et al: MR imaging of traumatic and overuse injuries of the wrist and hand in athletes. Magn Reson Imaging Clin N Am. 17(4):639-54, vi, 2009
– Также рекомендуем “Признаки разрыва внутренней связки кисти”
Редактор: Искандер Милевски. Дата публикации: 19.10.2020
Оглавление темы “Лучевая диагностика травм.”:
- Рентгенограмма, КТ, МРТ при переломе и вывихе пальца кисти
- Признаки разрыва внутренней связки кисти
- Рентгенограмма, МРТ, УЗИ при разрыве внутренней связки кисти
- Признаки травмы треугольного фиброзно-хрящевого комплекса кисти
- Рентгенограмма, КТ, МРТ, УЗИ при травме треугольного фиброзно-хрящевого комплекса кисти
- Признаки нестабильности запястья
- Рентгенограмма, МРТ при нестабильности запястья
- Признаки травмы коллатеральной связки пальцев кисти
- Рентгенограмма, МРТ, УЗИ при травме коллатеральной связки пальцев кисти
- Признаки травмы сухожилия сгибателя кисти и пальцев
Источник
