Сколько времени срастается перелом лучевой кости без смещения


Перелом лучевой кости без смещения – одна из распространённых травм. При потере равновесия рука инстинктивно тянется вперёд для смягчения последствий, но нередко падение бывает неудачным, возникает открытый или закрытый перелом луча.
Важно знать, как отличить перелом лучевой кости от вывиха, как оказать первую помощь. Изучите информацию об особенностях травмы, классификации, длительности ношения гипсовой повязки, методах лечения и реабилитации.
- Причины травмы
- Характерная симптоматика
- Классификация
- Диагностика
- Оказание первой помощи
- Правила лечения
- Возможные осложнения
- Сколько носить гипс
- Осложнения в период консервативного лечения
- Реабилитация
Причины травмы
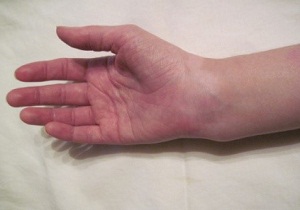
Неполный перелом в зоне лучевой кости – следствие падения на прямую руку, повреждения кисти во время ДТП. Травмы часто случаются у здоровых молодых людей при активных занятиях спортом, в том числе, экстремальными видами.
Согласно статистике, различные виды переломов луча зафиксированы у 15% пациентов, посетивших травматолога. Проблема часто возникает у детей во время активных игр на свежем воздухе. В раннем возрасте кости срастаются быстрее, но родителям приходится постоянно контролировать поведение ребёнка, часто пытающегося избавиться от фиксирующей повязки.
Характерная симптоматика
Коварство закрытого перелома лучевой кости без смещения – в достаточно слабом проявлении признаков травмы. Работоспособность сохранена, пациент нередко не придаёт значения симптоматике, свидетельствующей не о вывихе или растяжении связок, а об опасном поражении костной ткани.
Человек надеется на примочки, компрессы, домашние и аптечные мази, ждёт, когда «вывих» пройдёт. Травматологи часто принимают пациентов, несвоевременно обратившихся за помощью именно с поражением лучевой кости.
Посмотрите подборку эффективные методов лечения дорсопатии пояснично — крестцового отдела позвоночника.
О характерных симптомах и лечении болезни Кенига коленного сустава прочтите по этому адресу.
Признаки, при появлении которых после падения, сильного ушиба пора идти к врачу:
- болезненность в зоне лучезапястного сустава (даже, при не очень сильном дискомфорте);
- небольшая отёчность тыльного участка предплечья;
- сложно пошевелить кистью.
Зона перелома зависит от положения руки в момент падения, других факторов, при которых была приложена сила, превышающая прочность кости.
Классификация
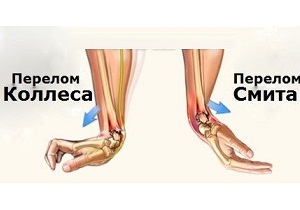
Травматологи выделяют три разновидности поражения участков лучевой кости:
- перелом Смита. Причина негативного состояния – воздействие на тыльный участок кисти. При этой разновидности травмы дистальный отломок сдвигается к поверхности ладони;
- перелом дистального отдела. Повреждение в большинстве случаев затрагивает зону в двух-трёх сантиметрах от лучезапястного сустава;
- перелом Коллеса. Более половины пациентов обращаются к травматологу с этим видом повреждения. При переломе Коллеса сломанный фрагмент дистального отдела сдвигается к тыльной зоне предплечья.
При тяжёлой травме развивается оскольчатый перелом. При этой разновидности травмы луча сломанная кость разделена на 3 и более фрагментов.
Перелом луча бывает:
- внесуставный;
- внутрисуставный.
По степени повреждения кожи различают:
- первично открытый перелом (нарушена целостность кожных покровов снаружи до лучевой кости);
- вторично открытый перелом (сломанная кость повреждает кожу изнутри).
[warning]Важно! Любой вид открытого перелома требует немедленного вмешательства врача из-за высокого риска неправильного сращивания костей, инфицирования раны.[/warning]
Диагностика
Подтвердить или опровергнуть подозрение на закрытый перелом в области лучевой кости поможет обследование пациента при помощи современной аппаратуры. Вначале доктор осматривает проблемный участок, выясняет, жалобы пациента (каков характер, интенсивность боли), затем направляет на рентгенографию (обязательно, две проекции).
Полная картина травмы видна после проведения магнитно-резонансной томографии. На снимках доктор рассмотрит все участки проблемного сустава, увидит поражение мягких тканей.
Оказание первой помощи
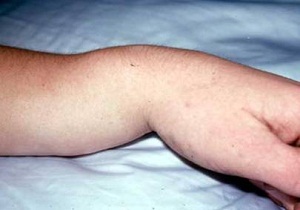
До визита к травматологу или приезда «скорой» важно правильно действовать, чтобы предупредить осложнения. Отсутствие паники, чёткие, грамотные движения приносят немало пользы пострадавшему.
Правила первой помощи:
- как можно скорее обездвижить руку. Для фиксации подойдёт шина из любого подручного материала: зонта, палки, доски, книги. На предмете не должно быть грязи, чтобы исключить инфицирование при нарушении целостности кожных покровов. Обязательна поддерживающая повязка через плечо из ремня, шарфа, пояса от платья, бинта (что найдётся под рукой);
- приложить холод к поражённому участку. Подойдёт пакет молока, замороженные овощи, бутылка с водой, любой холодный предмет, который найдётся у пострадавшего или окружающих. Кубики льда нельзя прикладывать прямо к кожным покровам: обязательно нужна чистая ткань, например, рубашка, носовой платок. Холод нельзя держать на повреждённой руке дольше трети часа;
- если ощущается боль, поможет таблетка анальгетика. Подойдёт любой препарат: Анальгин, Парацетамол, Солпадеин, Кетанов (сильнодействующее средство), Ибупрофен;
- у пострадавшего видна открытая рана? Развивается кровотечение? Важно своевременно наложить жгут из шарфа, косынки, эластичного бинта. Обязательно указать время наложения давящей повязки, чтобы предупредить некротизацию тканей из-за недостаточного кровоснабжения.
[note]Важно! Предупредить смещение сломанной кости – одна их главных задач человека, оказывающего первую помощь. Чем скорее повреждённая рука будет зафиксирована (обездвижена), тем ниже риск перехода проблемы в более тяжёлую степень.[/note]
Правила лечения
При отсутствии смещения костных отломков рекомендовано консервативное лечение. Малоприятная, но эффективная методика терапии – наложение гипсовой лангеты для фиксации поражённых участков, правильного сращивания сломанной кости.
Пациент должен знать важный момент: гипс накладывается только до основания пальцев. Неопытные врачи нередко совершают ошибку: ограничивают подвижность всей конечности, вплоть до кончиков пальцев. При таком способе фиксации мышцы быстро атрофируются, пальцы не сгибаются даже через 5–6 месяцев после лечения.
Длительность терапии определяет врач-травматолог. Не стоит просить доктора о скорейшем удалении гипсовой повязки: кость должна полностью восстановиться. Недисциплинированность пациента, попытки сдвинуть гипс часто оканчиваются смещением костных отломков, необходимостью повторного наложения повязки, резким увеличением сроков терапии.
Возможные осложнения

Перелом лучезапястного сустава не всегда проходит бесследно: отголоски травмы нередко дают о себе знать через годы. Некоторые пациенты сталкиваются с тяжёлым течением периода реабилитации, плохим сращиванием костей, поражением мягких тканей. Проникновение в рану инфекции, слабость костей, воспалительный процесс в организме – факторы, повышающие риск осложнений.
Чаще всего травматологи выявляют следующие негативные процессы:
- отмирание тканей при недостаточном кровообращении в травмированной зоне;
- инфицирование раны, развитие гнойных осложнений и остеомиелита при поражении костей;
- падение на вытянутую руку часто приводит к смещению ключицы при вывихе плечевого сустава;
- ограничение подвижности предплечья. При тяжести случая пациент получает группу инвалидности.
Сколько носить гипс
Это вопрос волнует большинство пациентов. Гипсовая лангета доставляет дискомфорт, ограничивает мобильность, раздражает, особенно, в жару.
Длительность применения фиксирующей повязки зависит от нескольких факторов:
- характер перелома (полный или частичный);
- локализации поражённого участка;
- насколько быстро происходит регенерация костной ткани.
Посмотрите обзор топических кортикостероидов и правилах их применения для лечения заболеваний суставов и позвоночника.
Как лечить плантарный фасциит в домашних условиях? Эффективные варианты терапии собраны в этой статье.
Перейдите по адресу https://vseosustavah.com/bolezni/osteohondroz/poyasnichnyj.html и прочтите об упражнениях и гимнастике при остеохондрозе поясничного отдела позвоночника.
Пациенту на заметку:
- ориентировочные сроки ношения гипсовой повязки при поражении лучевой кости – от 14 до 30 дней. Точный прогноз сразу после травмы дать невозможно: чем скорее заживёт рука, тем раньше доктор снимет гипс;
- перед удалением фиксирующей повязки проводится рентген проблемной зоны. Травматолог удаляет гипс, если кость полностью срослась;
- скорость регенерации костной ткани во многом зависит от поступления минералов: кальция, фосфора. Важно включать в меню рыбу лососевых пород, нежирные кисломолочные продукты, яйца, рыбий жир, растительные масла;
- чем старше пациент, тем хуже усваиваются минералы, слабее кости. По этой причине переломы дольше лечат люди в возрасте 50–60 лет и старше;
- в период реабилитации после травмы врачи рекомендуют приём препаратов Кальций Д3 Никомед, Кальцинова, Кальцимин Адванс.
[warning]Важно! Пациент не должен сдвигать повязку: подобные действия часто провоцирует смещение сломанной кости. Корректировка положения гипсовой лангеты может обернуться неправильным сращиванием костной ткани, длительность лечения и реабилитации затянется.[/warning]
Осложнения в период консервативного лечения
Не всегда период ношения гипсовой повязки проходит гладко: отсутствие движения, крепкая фиксация провоцирует сдавливание нервов, мягких тканей, кровеносных сосудов. Важно вовремя понять, что возникала проблема под плотным фиксирующим слоем.
Пациент должен обязательно сообщить врачу о появлении следующих признаков:
- снижение чувствительности кисти;
- отёчность зоны повреждения;
- бледный цвет кожи на пальцах рук.
Реабилитация

Как разработать руку после перелома лучевой кости? Восстановление повреждённого участка руки занимает не менее полутора месяцев. Умеренное воздействие на проблемную зону начинается во время ношения гипсовой лангеты.
Даже в первые дни после повреждения лучевой кисти рекомендованы процедуры, снижающие отёчность тканей. Хороший эффект показывает воздействие ультразвука, прогревание УВЧ.
Обязательный элемент реабилитации – лёгкая физическая нагрузка на кисть. За время ношения гипсовой повязки мышцы слабеют из-за недостатка движения. Предупредить атрофию мышечной ткани поможет специальная гимнастика для пальцев и кисти. Оптимальный комплекс ЛФК подберёт врач, наблюдающий пациента.
Через три-четыре недели наступает момент, когда травматолог разрешает снять гипс. Отсутствие иммобилизации предоставляет больше возможностей для восстановления работоспособности травмированной руки.
Специалисты физкабинета проводят:
- массаж;
- фонофорез;
- комплекс лечебной физкультуры пополняется новыми упражнениями.
[note]Не стоит отчаиваться, если травматолог подтвердил перелом лучевой кости. При отсутствии смещения костных фрагментов восстановление проходит достаточно быстро. Придётся носить гипс около месяца, но при грамотном наложении повязки, дисциплинированности пациента, качественной реабилитации полностью восстанавливается чувствительность и работоспособность травмированной руки.[/note]
Из следующего видео можно узнать о том, как не допустить осложнений после перелома лучезапястного сустава:
Источник
При переломе лучевой кости руки со смещением, лечение и срок срастания зависит от многих факторов. Зачастую переломы лучевой кости происходят, если человек падает на вытянутую руку.
Если человек после перелома лучевой кости не обращается за медицинской помощью, либо во время лечения происходит повторное смещение костных отломков, то дистальный отдел в руке очень долго и неправильно срастается. Чтобы говорить про переломы лучевой кости, стоит разобраться в строении предплечья, в котором она находится.

Анатомия предплечья
 Предплечье человека состоит из двух длинных костей, которые являются трубчатыми — лучевая и локтевая кость. Эти две кости располагаются параллельно друг другу и соединяются между собой плечевой костью в локтевом суставе. Внизу руки (дистальная область) они соединены с основанием запястья, это соединение называется лучезапястным суставом.
Предплечье человека состоит из двух длинных костей, которые являются трубчатыми — лучевая и локтевая кость. Эти две кости располагаются параллельно друг другу и соединяются между собой плечевой костью в локтевом суставе. Внизу руки (дистальная область) они соединены с основанием запястья, это соединение называется лучезапястным суставом.
Между собой лучевая и локтевая кости соединяются натянутой между внутренними поверхностями межкостной мембраной, которая очень прочная и эластичная. Работая в паре с мышцами, они участвуют в амплитудных движениях, поворачивая предплечье внутрь и наружу. Лучевая кость является более тонкой по сравнению с локтевой костью, в области локтя у нее есть цилиндрическая головка, а в области запястья две поверхности. На конце кости имеется небольшое образование под названием шиловидный отросток.
Классификация травмы
Перелом лучевой кости запястья делится на несколько видов. Кость практически всегда ломается на расстоянии около трех сантиметров от запястья, чаще повреждение возникает на правой руке, так как она является ведущей, левши же наоборот, получают перелом левой руки. Зачастую возникает трещина лучевой кости, то есть неполный перелом. Длительность заживления такой травмы меньше, чем при полном переломе.
Когда человек падает на ладошку, происходит перелом Коллиса, во время которого костный отломок смещается в тыльную сторону. Когда удар приходится на тыльную сторону, а смещение отломка происходит на сторону ладошки, возникает перелом Смита. Наиболее часто происходит перелом лучевой кости в типичном месте, которое является самым тонким на всей кости. Повреждения кости в других местах можно встретить гораздо реже.

Перелом луча в типичном месте может быть закрытым, когда кожа не повреждается и открытым, с повреждением кожи. Перелом лучевой кости руки со смещением чаще бывает открытым, поскольку костные отломки довольно острые. Закрытый перелом лучевой кости со смещением можно встретить только в случаях, когда кость сместилась не сильно.
Со смещением
Переломы луча в типичном месте со смещением случаются, когда костные отломки смещаются по отношению друг к другу. В травматологи есть несколько типов таких травм:
- Закрытый перелом со смещением является более благоприятным для пациента, чем открытый и срастается за более короткий период. Кость находится внутри, осложнения возникают крайне редко, потому что к травме не проникает инфекция из окружающей среды.
- При открытом переломе костные отломки проходят сквозь кожу пострадавшего, в рану попадают бактерии, которые обитают во внешней среде, вызывая осложнения. При открытом переломе лучевой кости лечение, и реабилитация длится дольше, чем при закрытом.
- Внутрисуставный перелом происходит в суставе, при такой травме в полость сустава проникает кровь, которая вытекает из поврежденной кости. Это чревато гемартрозом, который может нарушить нормальную работу травмированного сустава.
Без смещения
Перелом лучевой кости без смещения происходит потому, что в нижней части руки намного меньше мышечной ткани, чем на плече. Таким образом, при получении травмы, силы мышц, особенно у человека, не занимающегося спортом, недостаточно, чтоб сдвинуть с места костный отломок. Перелом в типичном месте без смещения чаще бывает неполным, то есть, обычной трещиной в кости.
Оскольчатый перелом происходит при большом количестве костных отломков и может быть как открытого, так и закрытого типа. Если кость как бы вжимается в саму себя, возникает вколачивание и происходит вколоченный перелом.
Возможные осложнения
Перелом дистального метаэпифиза лучевой кости со смещением может привести к различным осложнениям. Некоторые из них являются ранними, возникающими сразу же после получения травмы, другие возникают спустя какое-то время, если назначено неправильное лечение, или оно отсутствует вообще. Если повреждена лучевая кость, перелом может привести к следующим проблемам:
- повреждаются нервы и кровеносные сосуды;
- травмируются сухожилия, отвечающие за сгибание пальцев;
- происходит отек Турнера;
- возможно возникновение травматического остеопороза;
- может разорваться мышечная ткань предплечья;
- рана может инфицироваться, что чревато флегмоной костной ткани;
- часто происходит развитие остеомиелита.
Если же лечение и реабилитация проводятся неправильно или не проводятся вообще, то возникают поздние осложнения:
- развитие контрактуры сустава в запястье;
- возникновение анкилоза;
- развитие парезов и параличей в кисти из-за того, что повреждены сосуды и нервные окончания;
- остеомиелит, который возникает из-за того, что во время лечения применялся остеосинтез.
Если человек пренебрегает лечением, то сломанные кости срастаются в неправильном положении. Неправильно сросшийся перелом лучевой кости со смещением грозит постоянными болями и нарушением функциональности кисти в будущем.
Симптомы

Если человек сломал лучевую кость, после травмы возникает следующая клиническая картина:
- Возникновение сильного болевого синдрома;
- Наличие кровоподтека;
- Возникновение отечности окружающих тканей;
- Возникновение характерного хруста в месте травмы;
- Изредка онемение кисти;
- Происходит деформация кисти из-за смещения.
Людей, получивших травму, всегда интересует, как долго может срастаться сломанная лучевая кость. Срок сращения и период восстановления зависит от вида травмы, от того, какое было назначено лечение и как пациент придерживается рекомендаций доктора.
Первая помощь
Сломанная конечность должна быть в спокойном состоянии, ею нельзя выполнять какие-либо движения и как-то нагружать. Для того чтобы устранить болезненные ощущения, пострадавшему следует дать обезболивающий препарат. При наличии открытой раны, она обрабатывается антисептическим раствором и прикрывается стерильной салфеткой или бинтом.

Рука пострадавшего приподнимается и фиксируется. Для этого можно использовать любую палку или длинную линейку, которую следует привязать к предплечью. Если же повязку наложить невозможно, из-за страха навредить, следует просто держать руку в приподнятом положении не шевелить ею. К месту травмы желательно приложить холодный компресс, который уменьшит болезненные ощущения и предотвратит развитие большого отека и гематомы.
Лечение
Чтобы место травмы быстрее срослось, доктора прибегают к консервативному и хирургическому лечению. Больной должен беспрекословно выполнять всё, что говорит врач, тогда лечение и реабилитация пройдут быстрее.
Консервативные методы
При консервативном лечении на травмированную область накладывается иммобилизующая повязка. Она может быть выполнена из гипса или из полимера. Однако сразу же гипс накладывают только на травмы, которые не сопровождаются смещением. Такая повязка накладывается лишь после снятия отечности с области травмы. На это может уйти около недели. Сколько носить гипс при переломе лучевой кости зависит от типа перелома, от состояния пациента и способности его костей к сращиванию. Вместе с этим доктор назначает прием противовоспалительных нестероидных препаратов, обезболивающих средств, если необходимо, то антибиотиков.
Хирургические методы лечения
К операции доктора прибегают, если присутствует нестабильный перелом, который может сместиться, если смещение уже произошло или имеется много костных отломков. Во время операции врач сопоставляет сломанные кости, то есть, делает репозицию.
Репозиция
Сопоставление отломков может быть закрытым и открытым. При закрытой репозиции доктор соединяет отломки через кожу, потому такой способ можно отнести к консервативному лечению. Открытая репозиция подразумевает проведение разреза на месте повреждения, сопоставление костей и скрепление их специальными конструкциями. Эта процедура называется остеосинтезом.
Остеосинтез
Если процедуру выполнить своевременно и умело, то реабилитация займет намного меньше времени, чем при консервативном лечении. Для остеосинтеза может использоваться специальная спица, пластина, дистракционный аппарат, если перелом произошел внутри сустава, или имеет много мелких отломков.
После того как наложен гипс или сделана операция, боль может присутствовать какое-то время, для ее устранения врачи применяют инъекции и таблетки анальгетиков. Если пальцы начинают бледнеть, рука становится холодной, увеличивается отечность и усиливаются болезненные ощущения, следует сказать об этом лечащему доктору.
Восстановительный период
После того как врач снимет гипсовую повязку, начинается реабилитация, которая включает в себя массаж руки, прохождение курсов физиотерапевтических процедур (УВЧ, электрофорез, прогревание парафином и другие), разработка руки специальными физическими упражнениями. Специальная лечебная физкультура разрабатывается доктором индивидуально в каждом конкретном случае.
Во время реабилитации сросшаяся кость еще какое-то время остается слабой, потому ее не следует нагружать. В пищу нужно употреблять продукты с высоким содержанием кальция и витамина Д. Если такой возможности нет, следует принимать специальные витаминные комплексы.
Источник

