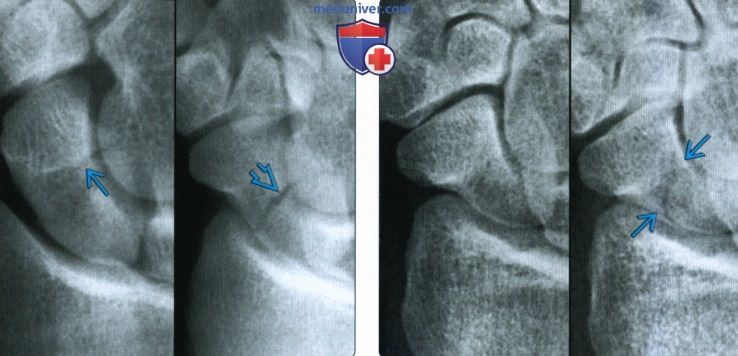
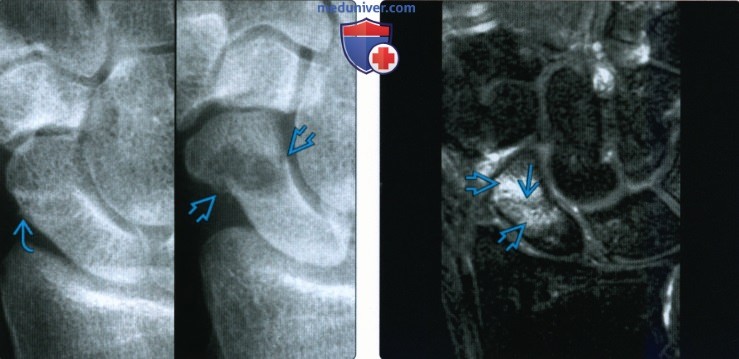
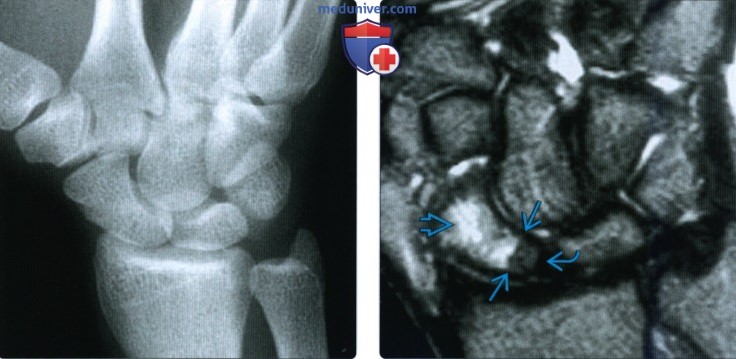
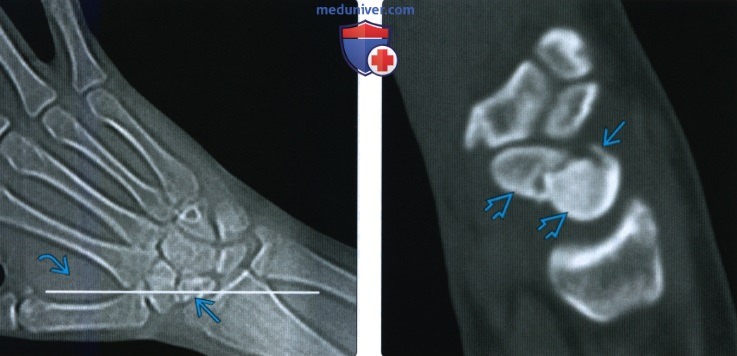
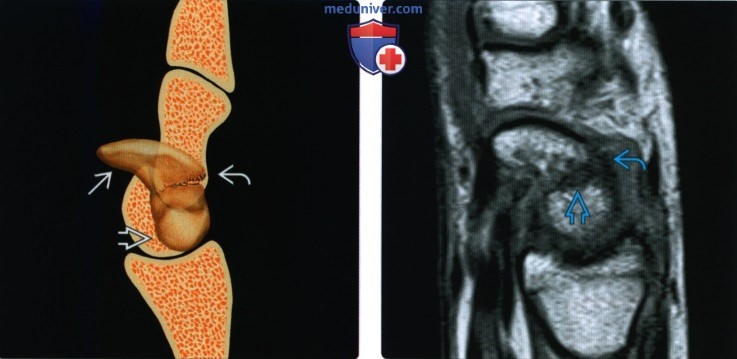
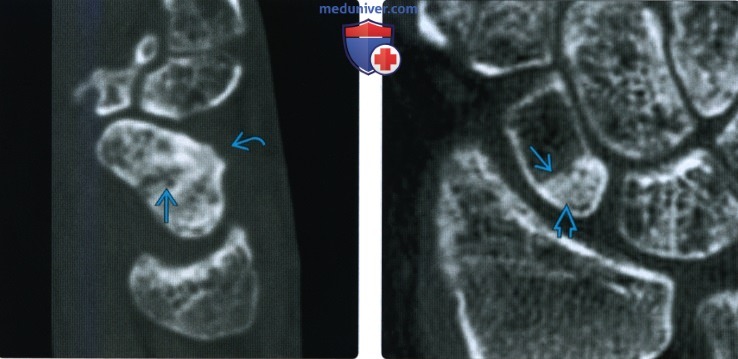
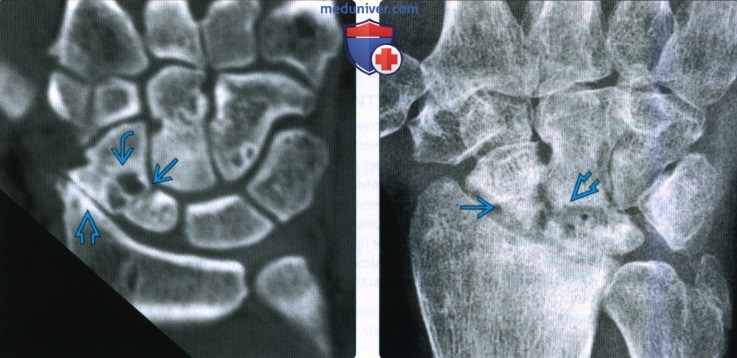
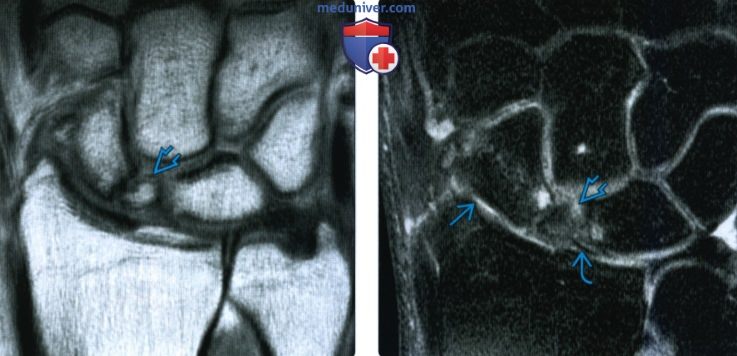
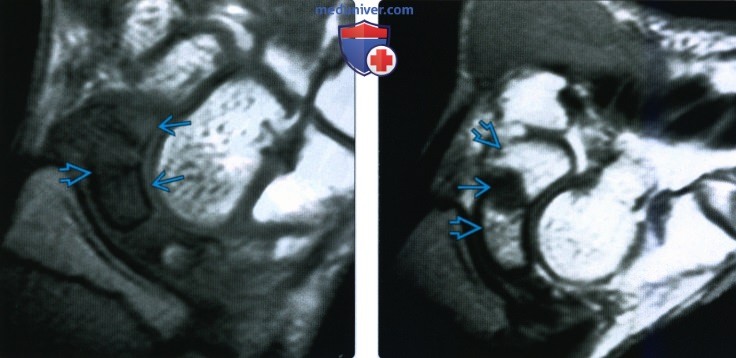
Снимки при переломе ладьевидной кости

Рентгенограмма, КТ, МРТ при переломе ладьевидной костиа) Синоним: б) Визуализация: 1. Общая характеристика:
2. Рентгенография при переломе ладьевидной кости: 3. КТ при переломе ладьевидной кости: 4. МРТ при переломе ладьевидной кости: 5. Остеосцинтиграфия: 6. Рекомендации по визуализации:
г) Патология: 1. Общая характеристика: 2. Стадирование, градации и классификация перелома ладьевидной кости: • Руссе (1960): на основании механизма повреждения: • Герберт (1990): на основании стабильности перелома:
д) Клинические особенности: 1. Проявления: 2. Демография: 3. Течение и прогноз: • Срастание: • Замедленное срастание: • Несрастание: • Неправильное срастание: • Остеонекроз: • Клинические осложнения: • Сопутствующая патология: 3. Лечение: е) Диагностическая памятка: 1. Следует учесть: 2. Советы по интерпретации изображений: ж) Список использованной литературы: – Также рекомендуем “Послеоперационная оценка перелома ладьевидной кости” Редактор: Искандер Милевски. Дата публикации: 16.10.2020 |
Источник
Травмирование костей запястья нередкое явление в практике врачей – травматологов. Это часть руки является мобильной по причине сложного анатомического строения. Перелом ладьевидной кости является одним из самых трудных повреждений, так как она отвечает за координацию движения запястной части. Особенности ее функционирования и локализации обуславливают трудности, возникающие в процессе реабилитации. Подробнее о строении, расположении, видах травм и их лечении далее в статье.
Анатомические особенности кости
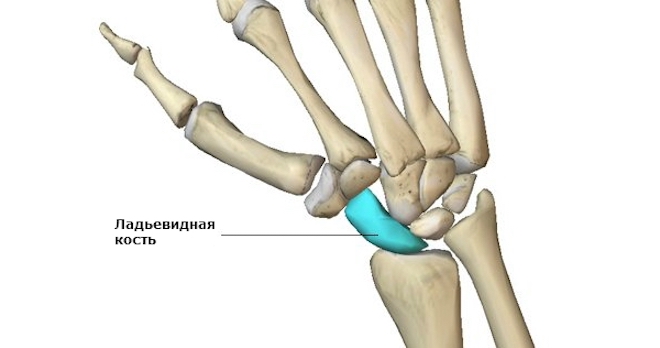
Запястье руки состоит из 8 костей, соединенных друг с другом связками. Такое сложное строение делает кисть подвижной и дарит ей возможность совершать сложные, тонкие движения. Ладьевидная кость располагается между диафизом локтевой и лучевой. Находится со стороны большого пальца. Почему ее травмы так опасны:
- Расположение обуславливает слабое кровоснабжение. Это значит, что в случае перелома, кода возникает сильная отечность, кровь почти перестает поступать. Отсутствие снабжения кровью грозит развитием множества осложнений: длительная реабилитация, медленное заживление и даже некроз окружающих мягких и костных тканей.
- Переломы имеют внутрисуставный характер. Подобная разновидность костных повреждений является самой опасной, грозящей множеством последствий. Среди них есть нарушение подвижности и координации кисти руки, постоянная болезненность, высокий риск развития воспалительных процессов.
Интересный факт! Данную кость можно легко прощупать. Она находится в промежутке между сухожилием, ведущим к большому пальцу и отводящей мышцей. В этом промежутке есть небольшая впадина, где она находится.
Причины
Причиной перелома является падение на вытянутую руку с упором на ладонь. Природа защитила хрупкие кости кисти окружающими структурами и фасциями (защитными оболочками). Но в момент падения на вытянутую руку, упор смещается в сторону большого пальца. Связки и мышечные структуры приходят в состояние сильного напряжения, оставляя кость незащищенной. Механическое воздействие собственного веса при падении достаточно для того, чтобы сломать ее. Еще одна возможная причина такой травмы – это удар об твердую поверхность без падения. Отсюда можно выделять несколько групп риска для получения такого типа повреждений:
- Спортсмены (боксеры, легкоатлеты, велосипедисты, хоккеисты и т.д.). Любая активная деятельность связана с риском травмы. Активные движения как в верхнем, так и нижнем поясе, могут стать причиной травмы.
- Пожилые люди. Снижение функциональных характеристик костной ткани, нарушение крупной моторики тела приводят к значительному повышению рисков.

Виды переломов
Есть несколько оснований для классификации. Чтобы разработать стратегию лечения, необходимо проанализировать характер повреждения, наличие осложнений и сопутствующих травм, определить пораженную область. Итак, по характеру выделяют:
- Стабильные. Имеют ровную, поперечную линию излома.
- Нестабильные. Линия излома имеет форм зигзага или проходит вдоль кости, поражая все ее локальные отделы, или проходит по диагонали и т.д. К нестабильным также относят травмы с образованием осколков кости и их смещением.
По локализации повреждения выделяют:
- Перелом средней трети.
- Проксимальной трети.
- Бугорка.
В зависимости от типа повреждения выделяют:
- Подвывихи. Их сложно диагностировать ввиду отсутствия четкой клинической картины. Характеризуется увеличенным расстоянием между ладьевидной и полулунной костью.
- Переломы. Полные повреждения разной этиологии. Различаются по локализации и характеру.
- Старые переломы. Диагностируются с помощью рентгенологического снимка. Их характерными особенностями являются патологические варианты сращения (например, ложный сустав), измененное положение относительно других костей, неровный край и т.д.
Перелом ладьевидной кости без смещения
Отсутствие смещения отломков в большинстве случаев гарантирует благополучное восстановление целостности и полноценного функционирования кисти руки. Лечащий врач редко назначает оперативные меры для лечения таких случаев. В терапию входит ношение фиксирующей повязки (лангетка, гипс, ортез). Характеристики данной травмы:
- Имеет закрытый тип.
- Имеет совокупные повреждения близлежащих тканей и костей.
- Восстановление проходит в непродолжительном временном промежутке.
- Не создает серьезных осложнений.
Перелом ладьевидной кости со смещением
Смещение является фактором, значительно осложняющим построение стратегии терапии. Слабое кровоснабжение данной кости создает сложные условия для сращения и регенерации тканей. Поэтому медики в таких случаях склоняются к применению оперативных мер по сопоставлению фрагментов и их фиксации. При закрытых переломах предпринимаются попытки по вправлению. Если не получается, то проводится репозиция костной ткани. Каким образом осуществляется лечение:
- Фрагменты совмещают и фиксируют при помощи спиц, винтов. После операции пациенту фиксируют запястье с помощью гипсовой повязки или пластикового ортеза сроком на 2,5 – 3 месяца.
- Есть еще один варианта по восстановлению целостности. Это взятие донорского участка кости и его совмещение.

Краевой перелом
Данный тип повреждения отличается от перелома со смещением тем, что фрагменты кости отрываются от основной части кости. Оперативным путем медики совершат попытки по их совмещению, но если это становится невозможным, то приходится их удалить. В случае, если осколки остались в тканях, то они причиняют больному сильную боль и ограничивают моторные функции кисти.
Оказание доврачебной помощи
Как понять, что случился перелом костей запястья? Так как сложно диагностировать наличие таких повреждений, необходимо внимательно отнестись к любым симптомам. Существуют следующие признаки перелома ладьевидной кости:
- Простреливающая боль в области основания большого пальца. Особенно проявляется при попытке совершить движение ил взять в руку предмет.
- Снижение моторных возможностей запястья и кисти руки. Повреждение кости влечет ограничение амплитуды движений или вовсе невозможности совершить их. Нарушается координация, так что одним приемом, чтобы проверить себя на эту травму, является взятие карандаша с плоской поверхности с помощью большого и указательного пальца. Если возникают трудности с выполнением этой операции, это указывает на перелом.
- Со временем в области травмы возникает отечность, которая нарастает. Нередко, при переломах возникают гематомы, но она плохо снабжается кровью, поэтому признаком повреждения является опухание запястья. Однако повреждение ладьевидной кости запястья редко бывает изолированным. Чаще всего он сопровождается травмами полулунной и других костей кисти, лучевой и вплоть до плечевого сустава. Поэтому возможны кровоизлияния в области основания лучевой кости, плече и т.д.
- Наличие внешней деформации. Если травма закрытая, возможно под кожей будет ощущаться при пальпации и визуальном осмотре неровность в этой области. Стоит отметить, что наличие деформации не обязательно и ее отсутствие не значит, что перелома нет.
Если большинство из этих симптомов совпало, то следует последовать действиям согласно следующему алгоритму:
- В случае сильной боли, дать анестезирующие средства из подручной аптечки.
- Если имеет место открытая травма, рекомендуется обработать ее антисептиками (йод, зеленка, перекись водорода, хлоргексидина биглюконат, спирт, крепкий алкоголь). Если обработка проходит с помощью йода или зеленки, нет необходимости заливать их в полость раны. Необходимо обработать лишь ее края. После обработки рекомендуется наложить асептическую повязку (ткань, пропитанная лекарственными и дезинфицирующими средствами). В случае неимения таких средств, подойдет чистая ткань.
- Обездвижить запястье. Это поможет избежать негативных последствий и ускорить восстановление. Помимо прочего, иммобилизация снижает болезненные ощущения.
Но перед выполнением действий из этого алгоритма, необходимо вызвать неотложную медицинскую помощь.
Лечение перелома ладьевидной кости
В зависимости от типа, характера, локализации и сложности, врачи выбирают разные методики терапии. В некоторых случаях требуется особый подход к выбору лечения. Об этом далее в статье.
Застарелый несросшийся перелом ладьевидной кости
Причинами данной патологии выступают:
- Несвоевременное обращение к врачу.
- Неправильное совмещение отломков при лечении.
- Физиологические особенности.
Какие методы призваны исправить этот дефект:
- Применение костной трансплантации.
- Применение методов физиотерапии и упражнений ЛФК для восстановления кровоснабжения участка.
- Операции по репозиции кости.
Ложный сустав после перелома ладьевидной кости
Несросшийся перелом может перерасти в ложный сустав. Такая патология негативно сказывается на функциональности запястья и требует незамедлительного лечения. Как устраняется этот дефект:
- Проводится операция по удалению участков разросшейся фиброзной ткани.
- После ее удаления необходимо совместить участки кости с помощью спиц и наложить фиксирующую повязку.
Хирургическое лечение перелома ладьевидной кости
Оперативные меры, применяемые при переломах ладьевидной кости кисти таковы:
- Совмещение и фиксация отломков с помощью спиц.
- Имплантация донорского участка кости.
- Удаление отломков.
- Устранение последствий травмы: сшивание поврежденных сосудов, восстановление нервов и мышц.
Сроки лечения перелома ладьевидной кости
Сроки лечения перелома ладьевидной кости находятся в пределах 3 – 3,5 месяца. Эти сроки учитываются при не осложненных переломах и отсутствии оперативного вмешательства. После операции срок увеличивается в среднем на 2-3 недели.
Осложнения
Из – за специфику анатомического строения, перелом нередко сопровождается серьезными осложнениями. Среди них выделяют:
- Ложный сустав.
- Полная или частичная обездвиженность запястья.
- Некроз тканей и последующая ампутация.
- Воспалительный процесс.
Реабилитация
В реабилитацию на первых этапах лечения относят ношение фиксирующей повязки. Считается, что ортезы выполняют реабилитирующую функцию лучше, нежели гипсовые повязки. Какие функции выполняет ортез:
- Снимает болевой синдром.
- Помогает сохранить обездвиженность поврежденного участка.
- Улучшает кровообращение.

Изготовление ортеза осуществляется индивидуально для каждого пациента, по отдельности на правую или левую руку. Конструкция позволяет коже дышать и снижает вероятность возникновения раздражения и высыпаний на коже.
После длительного ношения фиксирующей повязки, возникает необходимость в восстановлении двигательной функции руки. Для этого подключают методы физиотерапии и лечебной физкультуры. Основная часть упражнений, выполняемых с целью восстановления моторики ладони, направлена на движение пальцами. Особенно важно являются вращательные и сгибающие движения большого пальца. Остальные пальцы руки также тренируются. Спустя несколько недель после ношения гипса, разрешается подключить к занятиям ручной эспандер. Он помогает оказывать постепенную нагрузку на все мышечные группы запястья, улучшать кровообращение. Помимо ЛФК, лечащий врач назначает методы физиотерапии. К их функциям относятся улучшение кровоснабжения поврежденного участка, поддержание мышечного тонуса и профилактика атрофии. Также физиотерапия направлена на борьбу с отечностью.
Какие методы она включает:
- Электрофорез.
- Магнитотерапия.
- Лечение грязями. Лечебная грязь имеет особый состав, позволяющий извлекать из тканей лишнюю жидкость. Так осуществляется действие против отеков.
- Массаж. Сохраняет мышцы в тонусе без оказания нагрузки.

Последствия
Даже правильное лечение и соблюдение рекомендаций врача могут не оберечь пациента от возникновения последствий. Сюда относят:
- Артроз. Заболевания суставов, связанные с нарушением их структуры и функциональности.
- Некроз тканей. Из – за анатомических особенностей существует риск отмирания тканей кости. Без внимания пациента и врача некроз может стать причиной сепсиса крови.
- Патологические варианты сращения.
- Изменение внешнего вида конечности, потеря чувствительности и нарушение моторики.
Источник