Соединения костей и переломы


Через 10 месяцев врач может удалить крепежные элементы с прооперированного участка. К этому времени костная ткань полностью восстанавливается, а суставы функционируют достаточно хорошо. Спустя еще две недели пациент может выполнять привычные физические нагрузки и жить обычной жизнью.
Суть остеосинтеза: что это за процедура
При остеосинтезе костные обломки фиксируются специальной металлоконструкцией. Это необходимо для того, чтобы поврежденная кость срослась быстро, правильно и надежно.
Самое главное для успешного заживления перелома — сохранить кровоснабжение обломков кости. При травме кровоток уже нарушен, а любая хирургическая операция только усугубляет положение. Остеосинтез позволяет сохранить кровоток, обеспечивает хорошую фиксацию, и при этом не является травматичной процедурой. В некоторых случаях его можно проводить, не делая дополнительных разрезов вдоль линии перелома.
При операции используют два метода фиксации:
- Шинирование. При наложении шины именно на нее ложится основная силовая нагрузка, а обломки кости уже не могут сохранять подвижность. В качестве шины используют импланты — пластины или штифты, а также аппараты внеочаговой фиксации. Когда это необходимо, врач устанавливает фиксатор, который допускает скольжение обломков кости вдоль импланта (интрамедулярный штифт) или зафиксирует их в определенном положении. При производстве имплантов используют нержавеющую сталь, титановые сплавы, аутокость и гомокость, а также полимерные рассасывающиеся материалы. При осевой нагрузке жесткость металлических имплантов такая же, как у костной ткани, но при сгибании и скручивании имплант может деформироваться.
- Компрессия. Компрессионные пластины стягиваются при помощи специальных шурупов перпендикулярно поверхности излома. При этом методе используют аппараты внеочаговой фиксации и стягивающие петли. Так костные осколки фиксируются в состояние плотного контакта, но без излишнего натяжения.
Область применения остеосинтеза
Метод остеосинтеза хорошо зарекомендовал себя при травмах следующих участков тела:
- зоны надплечья, плечевого сустава, плеча и предплечья;
- локтевого сустава;
- тазовых костей;
- ключицы;
- тазобедренного сустава;
- голени и голеностопа;
- бедра;
- кисти;
- стопы.
Показания к остеосинтезу

Неосложненные переломы не требуют проведения остеосинтеза, ведь костная ткань хорошо восстанавливается и при консервативном клиническом лечении под наблюдением специалиста.
Показания к проведению операции могут быть абсолютными — в том случае, когда остеосинтез необходим, чтобы сохранить здоровье и качество жизни пациента, и относительными.
Абсолютными показаниями являются переломы:
- локтевого отростка, с травмой сустава и суставной сумки;
- надколенника;
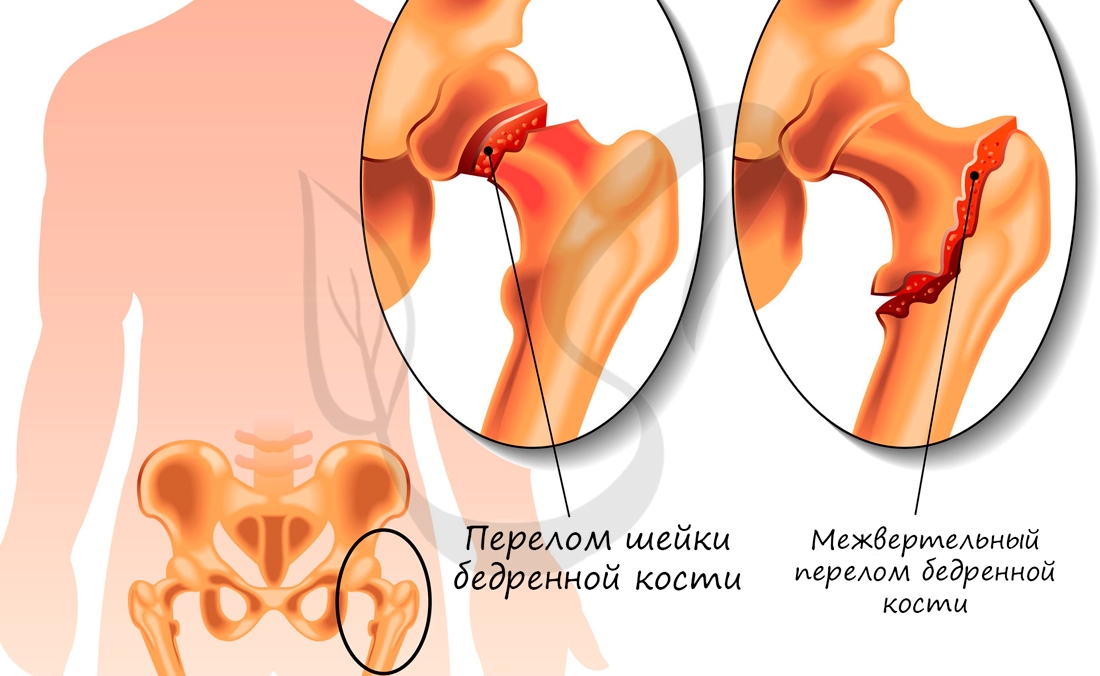
- шейки бедра со смещением осколков;
- пяточного сустава;
- голеностопа;
- стопы;
- берцовой и большеберцовой кости;
- ключицы.
Остеосинтез будет показан при травмах, которые невозможно вылечить консервативными методами и если врачам сложно устранить смещение костных осколков. Абсолютными показаниями являются переломы, при которых травмированы сосудистые связки, есть угроза повреждения тканей, нервных окончаний или сосудов.
Врач может использовать остеосинтез, если при консервативном лечении произошло неправильное срастание перелома или образовался ложный сустав.
Относительные показания для остеосинтеза:
- желание пациента сократить сроки выздоровления. Чаще всего это необходимо профессиональным спортсменам или военнослужащим;
- незначительное количество костных обломков;
- сильный болевой синдром при неправильном срастании перелома;
- ущемление нервов в ходе срастания перелома;
- переломы, заживление которых происходит долго и тяжело.
Противопоказания к проведению остеосинтеза:
- состояние шока;
- политравма (большое число повреждений);
- воспалительные заболевания травмированного участка тела;
- остеомиелит;
- заболевания костей – туберкулез, онкологическое поражение (также вторичные метастазы кости);
- флегмоны и абсцессы в месте предстоящей операции;
- тяжелое поражение нервной системы, органов дыхания, хронические заболевания других органов и систем;
- артрит суставов в области операции;
- онкологические заболевания крови;
- возраст пациента старше 70–75 лет.
Виды остеосинтеза
В зависимости от времени, прошедшего с момента травмы до операции, остеосинтез делится на 2 типа:
- Первичный. В этом случае «собрать» кость при помощи имплантов удается в первые 12 часов после получения травмы.
- Отсроченный. Если операция проводится спустя 12 часов после травмы.
Если был проведен отсроченный остеосинтез, это не означает, что помощь «запоздала» или что время упущено. Какой вид операции будет предпочтительнее именно для каждого случая, решает врач.
По видам доступа к травмированной кости операция может быть:
- Малоинвазивной — когда крепежные элементы можно ввести через небольшие разрезы. Так пациент легче перенесет операцию, а реабилитационный период сократится.
- Открытой. В этом случае на месте перелома делают операционный разрез.
По месту, куда накладывается крепеж, остеосинтез бывает:
- Наружный.
- Дистракционно-компрессионный. В этом случае на место перелома врач устанавливает аппарат с наружной фиксацией.
Ультразвуковой. В этом случае при остеосинтезе используют аппараты УЗ. Это гарантирует быструю фиксацию костей благодаря заполнению поврежденных каналов кости биополимерным конгломератом.

При погружном методе остеосинтеза применяются следующие техники проведения операции:
- интрамедуллярная, когда крепежная спица или шифт устанавливается в спинномозговой канал;
- накостная, когда пластины крепятся к кости снаружи;
- чрескостная, когда крепеж охватывает кость в месте перелома;
- пересадка костной ткани, когда в качестве фиксатора используется кость пациента.
Устаревший метод остеосинтеза — операция по Веберу, когда обломки кости врач фиксирует металлическими спицами и проволокой.
Какая именно операция будет проведена пациенту, решает врач. Решающее значение будут иметь данные томографии или рентгеновского снимка места травмы.
Челюстно-лицевой остеосинтез
В челюстно-лицевой хирургии при помощи остеометаллосинтеза можно устранить:
- врожденные дефекты лица или челюсти;
- последствия травм, переломов костей черепа;
- деформации костей.
Также можно изменить форму челюсти. Для этого должны быть изготовлены специальные ортодонтические конструкции. Затем врач установит их на проблемные зоны по методике краевого прилегания.
Остеосинтез при помощи ультразвука
При ультразвуковом остеосинтезе костные участки склеивают между собой при помощи ультразвука. Метод основан на явлении адгезии – межмолекулярном взаимодействии в поверхностном слое тканей. За счет адгезии происходит сцепление разнородных поверхностей тел.
При этом между обломками кости хирург размещает специальную мономерную смесь. Электрический генератор создает электромагнитные колебания, которые специальный прибор преобразует в ультразвук и направляет в зону перелома.
Мономерная костная смесь меняет свою структуру и создает конгломерат, крепко сваривающий обломки кости. При этом образуется прочный шов, сравнимый с тем, что остается при работе сварочного аппарата.
Таким образом поры и каналы слома кости заполняет биополимерный конгломерат. И между поврежденными элементами возникают надежные механические связи.
Однако ультразвуковой остеосинтез может провоцировать развитие атрофических процессов в тканях, соприкасающихся с полимером. Поэтому метод не может быть рекомендован пациентам с тяжелыми травмами и слабым иммунитетом.
Реабилитационный период

Для того, чтобы пациент максимально быстро восстановил качество жизни, реабилитационные мероприятия важно начинать на 2–3 день после того, как проведен остеосинтез. Какими они будут и как долго продлятся, определяет врач. При этом он учитывает:
- насколько сложен перелом;
- насколько сложна проведенная операция и какие конструкции были использованы;
- где находится повреждение;
- возраст, психологическое и физическое состояние пациента;
- насколько быстро идет процесс восстановления здоровья.
Программа реабилитации включает в себя физиотерапию, лечебную физкультуру, занятия в бассейне, психологическую адаптацию, возвращение трудовых навыков, массаж, полноценное питание. Пациент гораздо быстрее вернется к привычному образу жизни, если откажется от вредных привычек, даст себе возможность отдохнуть и больше времени начнет проводить на свежем воздухе.
Время реабилитации можно разделить на несколько этапов:
- Ранний. Он продолжается 2–3 недели после остеосинтеза. Далее возможна выписка пациента из стационара.
- Ближайший послеоперационный. Его проводят в последующие 2–3 месяца после операции.
- Поздний послеоперационный. Временные рамки этого этапа — 3–6 месяца с момента остеосинтеза;
- Период восстановления функций. Наступает после шестого месяца с момента операции.
После остеосинтеза пациент от 2 до 5 дней должен находиться в состоянии покоя. Организм привыкает к своему новому состоянию, место операции отекает. Справиться с неприятными ощущениями помогают обезболивающие препараты и врачебный уход. Вакуумный дренаж с места операции удаляют спустя 2 дня, швы снимают на 8–14 день, в зависимости от того, на каком участке проведена операция.
Уже с 3 дня необходимо начинать двигать прооперированной конечностью. Сначала это может быть статическое напряжение, потом — лечебная гимнастика. Это позволит улучшить ток лимфы и крови. Риск возникновения осложнений при этом уменьшается.
Сначала врач сам помогает пациенту согнуть и разогнуть конечность, выполнить вращение. Затем день ото дня нагрузку необходимо увеличивать, а в случае операции на суставах ноги ее нужно выполнять на тренажерах.
Излишняя нагрузка может привести к образованию костных мозолей. Поэтому осваивать дополнительные движения без разрешения врача запрещено.
При реабилитации пациента хорошо зарекомендовали себя:
- Лечебный массаж. Может проводиться только после дуплексного сканирования вен и исключения подозрения на тромбоз.
- Физиотерапия: КВЧ-терапия, ультразвук, электрофорез, УФ-облучение, индуктотермия, диатермия, грязелечение, парафиновые аппликации, магнитотерапия, электромиостимуляция. Лечебные процедуры могут быть назначены с третьего дня после операции.
- Занятия в бассейне. Приступать к их выполнению следует не раньше, чем спустя месяц после остеосинтеза, продолжительность занятия не должна превышать 30 минут. Важно, чтобы пациент погружался в воду до такого уровня, чтобы прооперированный участок не испытывал дискомфорта.
Социально-бытовая реабилитация. Пациенту необходимо заново учиться выполнять привычные бытовые задачи — при помощи специальных приспособлений и с учетом ограничений, постоянных или временных. Иногда приходится осваивать новую профессию, если это необходимо для сохранения здоровья и чтобы исключить возможность получения аналогичной травмы. Выработка новых привычек и освоение навыков дают хорошие результаты — после операции человек может жить полноценно и качественно.
Источник
Опорно-двигательный аппарат
Мы открываем новую главу анатомии, посвященную опорно-двигательному аппарату. Именно он обеспечивает опору для организма, поддерживает
части тела в необходимом положении, служит защитой внутренним органам и обеспечивает локомоторную функцию – движение.
Кости – основа опорно-двигательного аппарата, который мы начинаем изучать.
Наука о костях – остеология (от лат. os – кость.)
Помимо того, что вы узнали о строении костей в разделе “соединительные ткани”, существует еще ряд важнейших моментов,
на которые я обращу внимание в данной статье.
Скелет и суставы – пассивная часть опорно-двигательного аппарата, мышцы – активная часть. Сокращаясь, мышцы меняют положения костей – возникают различные движения.
Строение кости
Кость состоит из органических и неорганических веществ. Органические вещества представлены оссеином (от лат. os – кость),
неорганические вещества – фосфатом кальция. Эластичность костей обусловлена оссеином, а твердость – солями кальция. В норме
это соотношение представляет баланс.
У детей кости более эластичны и упруги, чем у взрослых: в них преобладают органические вещества. Кости пожилых людей
содержат больше солей кальция, поэтому хрупкие и подвержены переломам.
Компактное вещество кости формируют костные пластины, плотно прилегающие друг к другу и образующие остеоны (структурные единицы компактного вещества костной ткани). Компактное вещество придает кости прочность.
Губчатое вещество также содержит костные пластинки, однако они не образуют остеоны, в связи с чем губчатое вещество менее прочное, чем компактное вещество. В губчатом веществе между костными перекладинами (костными балками) расположен красный костный мозг.

В красном костном мозге проходят начальные стадии развития форменные элементы крови: здесь появляются эритроциты,
лейкоциты, тромбоциты.
Желтый костный мозг (жировая ткань) выполняет питательную функцию: здесь накапливаются питательные вещества – жиры. В случае кровопотери желтый костный мозг способен выполнять резервную функцию и превращаться в красный костный мозг.
Локализуется желтый костный мозг в костномозговых полостях трубчатых костей (в диафизах).
Итак, подведем итоги. Губчатое вещество – место расположения красного костного мозга – центрального органа кроветворения. В полостях трубчатых костей располагается желтый костный мозг, выполняющий питательную функцию и способный выполнять кроветворную функцию при больших кровопотерях.

Структурная единица компактного вещества кости – остеон, или Гаверсова система. В канале остеона (Гаверсовом канале)
проходят кровеносные сосуды, нервы. Располагаются остеоны по направлению действия силы, что определяет механическую прочность кости.
Основные клетки костной ткани, изученные нами в разделе “соединительные ткани”: остеобласты, остеоциты и остеокласты. Остеоциты имеют отростчатую форму и располагаются вокруг Гаверсова канала.

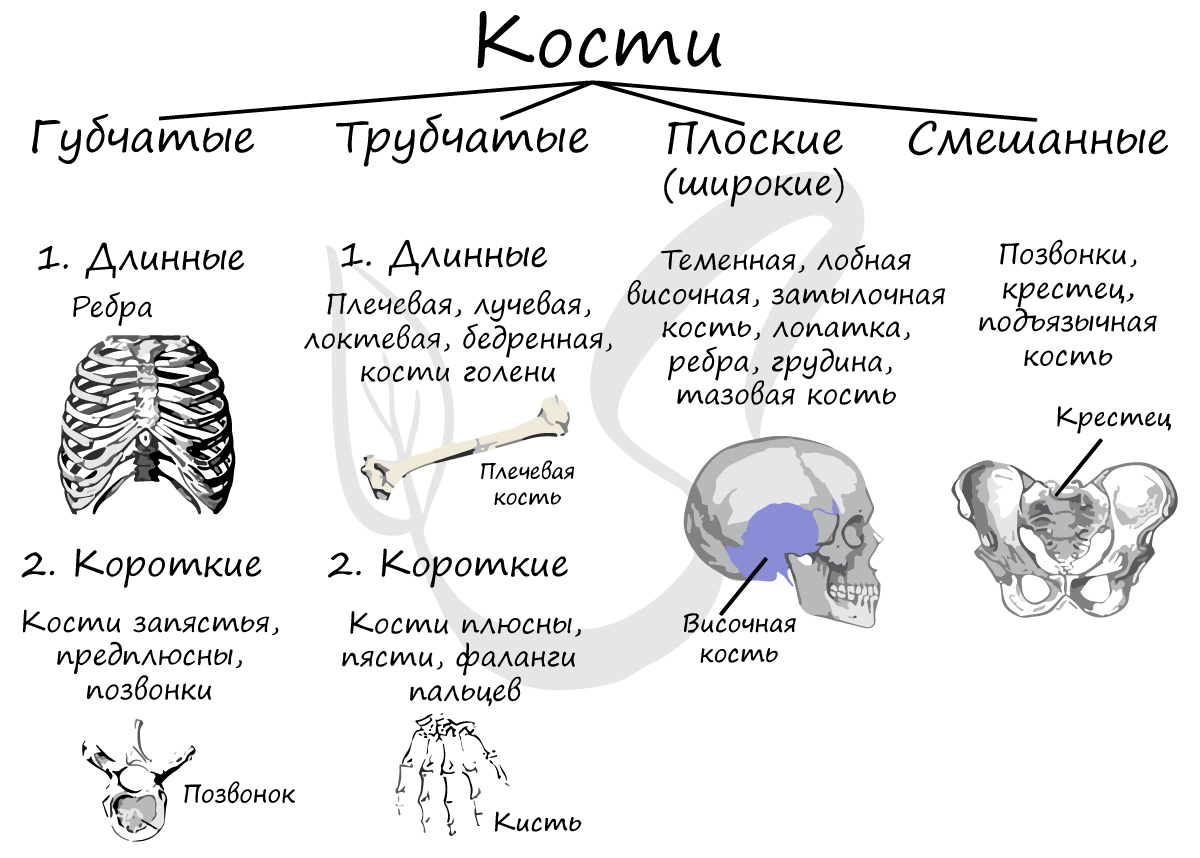
Классификация костей
Кости подразделяются на:
- Трубчатые
- Губчатые
- Смешанные
- Плоские (широкие)
Кости цилиндрической формы, чаще всего их длина больше ширины. В полости трубчатых костей находится желтый костный мозг. К длинным трубчатым относятся бедренная, малоберцовая и большеберцовая
кости, плечевая, лучевая и локтевая кости. К коротким – плюсневые и пястные кости, фаланги пальцев. Трубчатые
кости выполняют функции подобно рычагам при движении.
Губчатые кости покрыты снаружи слоем компактного вещества, состоят из губчатого вещества, в котором находится красный костный мозг. Губчатые кости: грудина (плоская губчатая кость), ребра, кости запястья и предплюсны. Ключица – губчатая кость по строению, однако по форме – трубчатая кость.
Для этих костей характерна сложная форма, в ходе развития они обычно образуются из нескольких частей. К ним относят позвонки (позвонок – смешанная губчатая кость), крестец, подъязычную кость.
Сходны по строению с губчатыми костями. Плоскими костями являются: теменная, лобная, височная и затылочная (кости черепа), лопатка, грудина,
тазовая кость.
Строение трубчатой кости
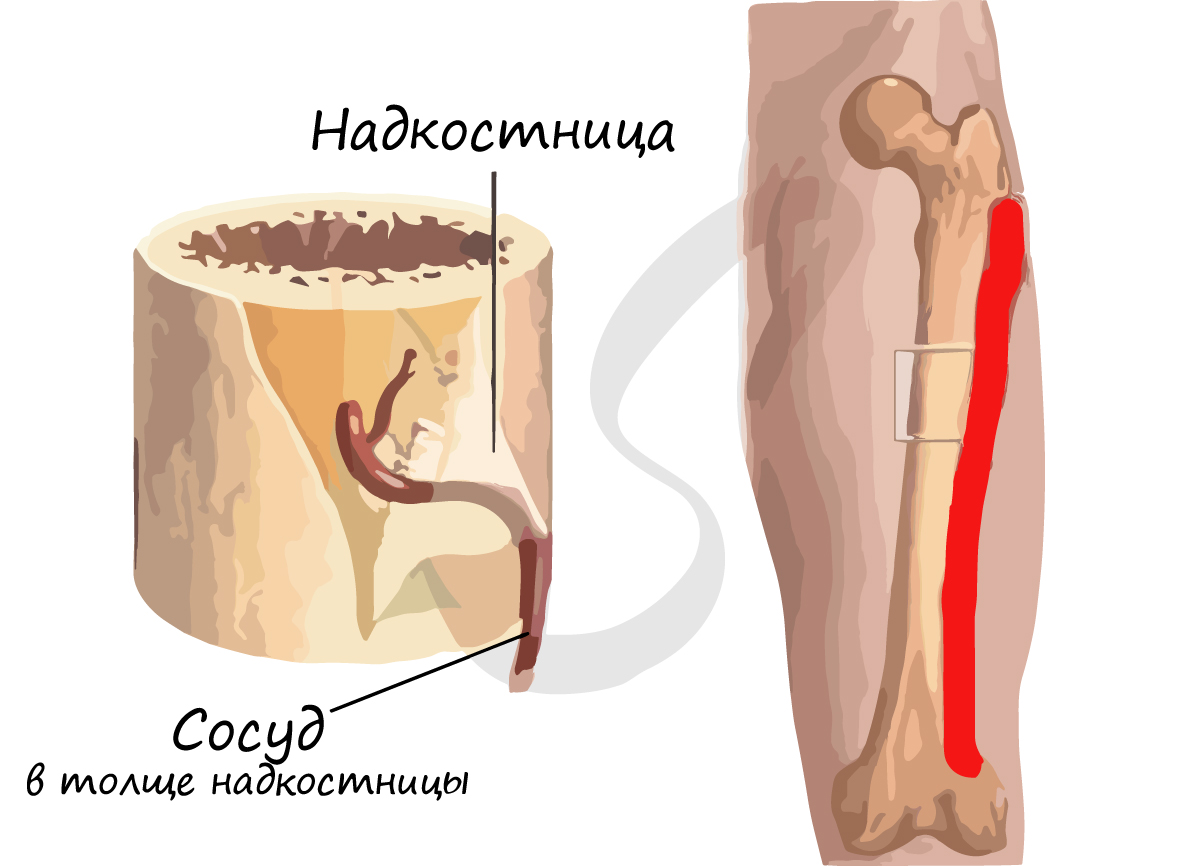
На примере трубчатой кости мы с вами разберем части, на которые подразделяется кость. Поверхность кости покрыта
надкостницей – соединительнотканной оболочкой, в толще которой лежат кровеносные сосуды и нервы, дающие ветви внутрь.
Запомните, что рост кости в толщину происходит именно благодаря надкостнице: ее внутренний слой клеток делится,
при этом толщина кости увеличивается. Таким образом, надкостница выполняет ряд важных функций:
- Защитную – наружный слой плотный, защищает кость от повреждения
- Питательную (трофическую) – в толще надкостницы к кости проходят сосуды
- Нерворегуляторную – в толще надкостницы проходят нервы
- Костеобразовательную – рост кости в толщину
Помимо надкостницы, трубчатая кость состоит из центрального отдела – диафиза, концевого отдела – эпифиза, и располагающегося
между ними метафиза. В диафизах преобладает компактное вещество кости, в эпифизах – губчатое.
Эти термины легко объяснить и запомнить с помощью рисунка, так что сделайте схему, и вы быстро их выучите.
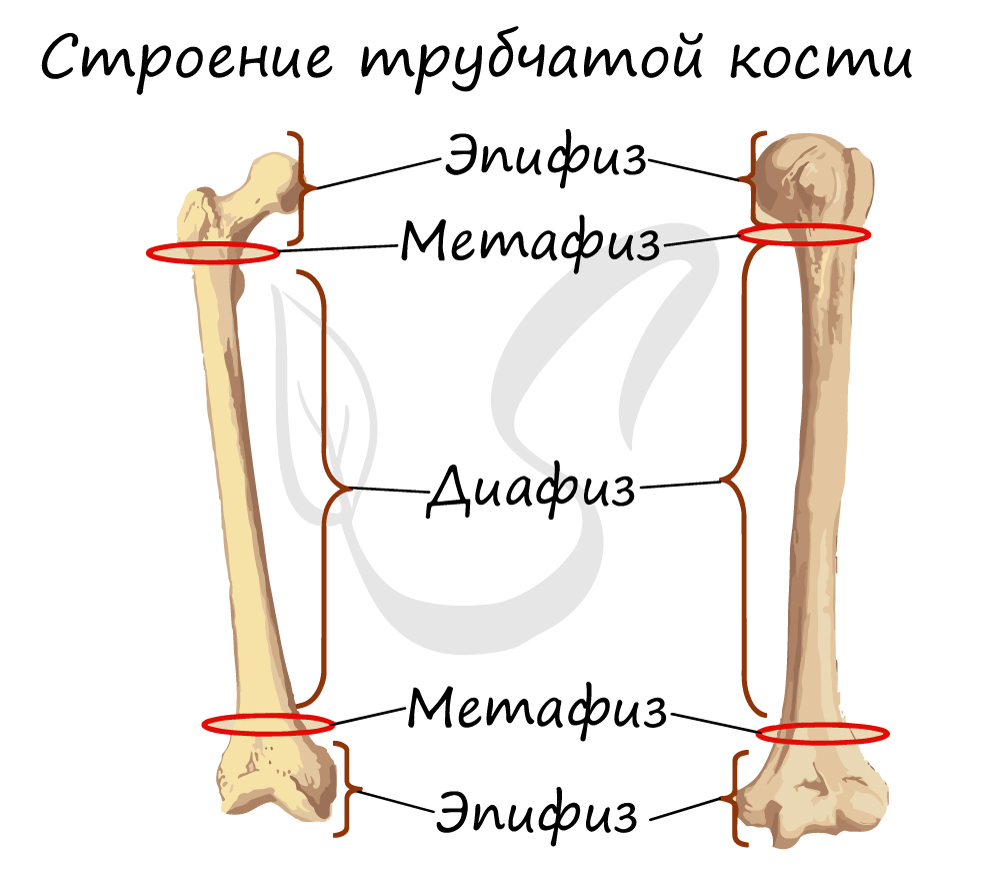
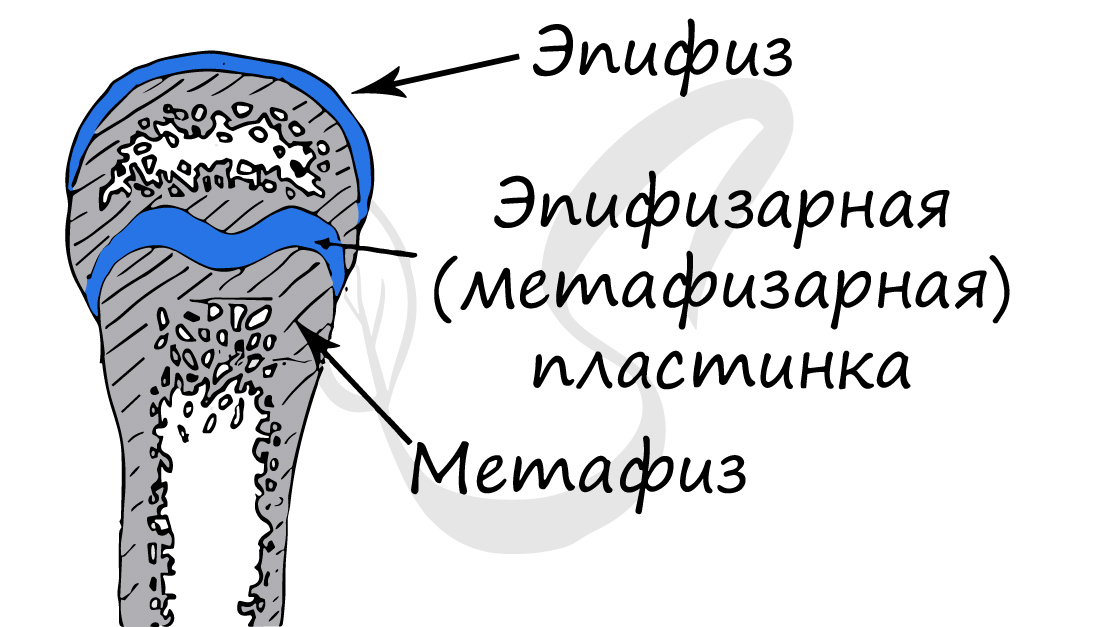
Обратите свое особое внимание на метафиз, прилегающий к эпифизарной пластинке. Именно за счет этой пластинки, располагающейся
между метафизом и эпифизом, происходит рост кости в длину. Эпифизарная пластинка хорошо кровоснабжается.
Соединения костей
Кости могут быть соединены друг с другом неподвижно: кости таза, черепа. К полуподвижным можно отнести: соединения
позвонков, костей предплюсны, запястья, ребер.

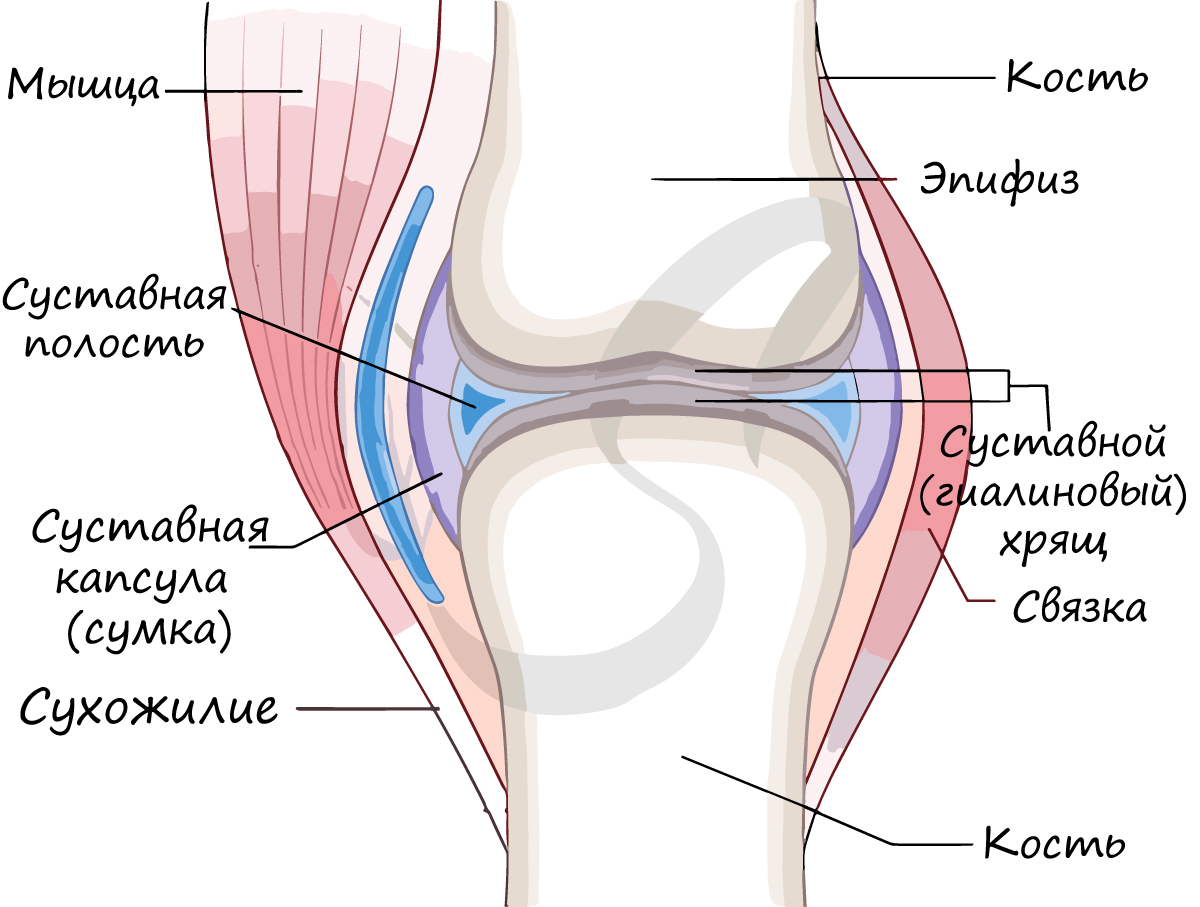
Сустав – подвижное соединение двух костей. Наука о суставах – артрология (греч. aithron – сустав, logos – учение.)
В месте образования сустава кости отделены друг от друга суставной щелью. Поверхности костей в суставе (называемые – суставные) покрыты
гиалиновым хрящом, который снижает трение между костями, выполняет амортизирующую функцию.
Суставную полость окружает суставная сумка (капсула), изнутри покрытая синовиальной оболочкой. Внутри суставная сумка заполнена
синовиальной жидкостью, которая смазывает суставные поверхности костей и уменьшает их трение друг о друга. Снаружи сустав
фиксируют связки.
В норме кости могут смещаться относительно друг друга в суставе, однако при травме, слишком резком и сильном движении
это смещение может быть слишком сильным: в результате нарушается соприкосновение суставных поверхностей. В таком случае говорят о возникновении вывиха.
Вывих – смещение суставных концов костей, которое сопровождается повреждением связочно-капсульного аппарата сустава.

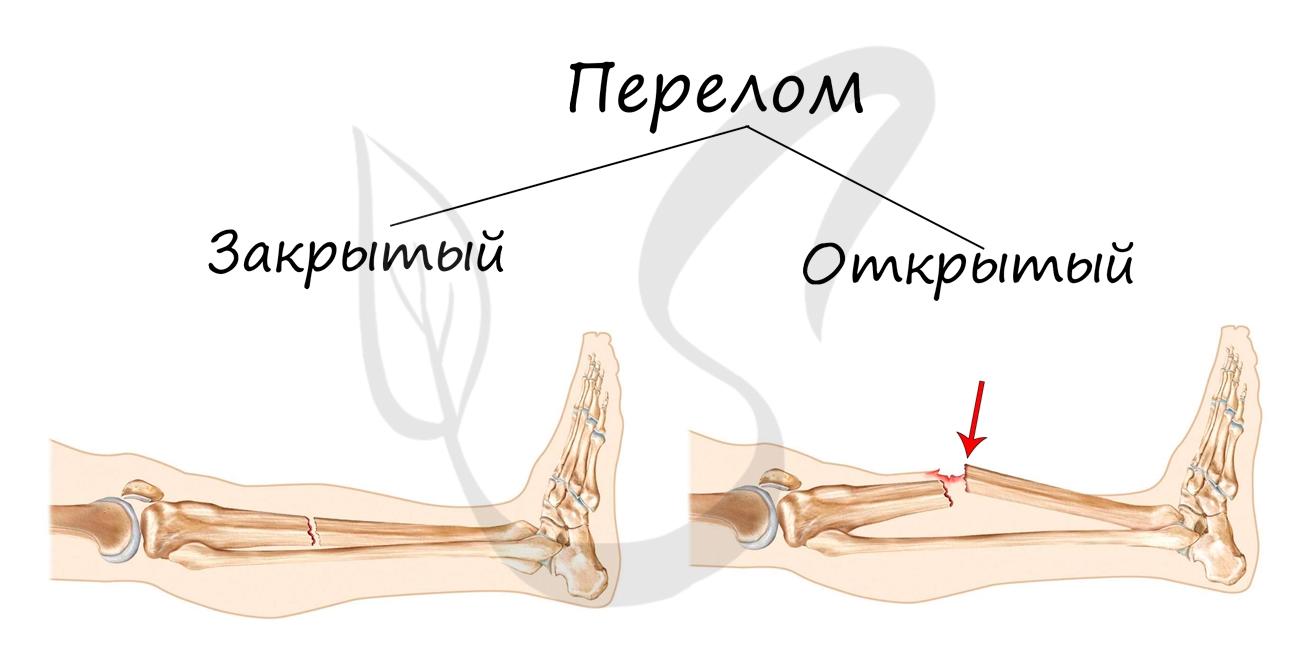
Переломы костей
Перелом кости – частичное или полное нарушение целостности кости, возникающее в результате нагрузки
превышающей прочность травмированного участка.
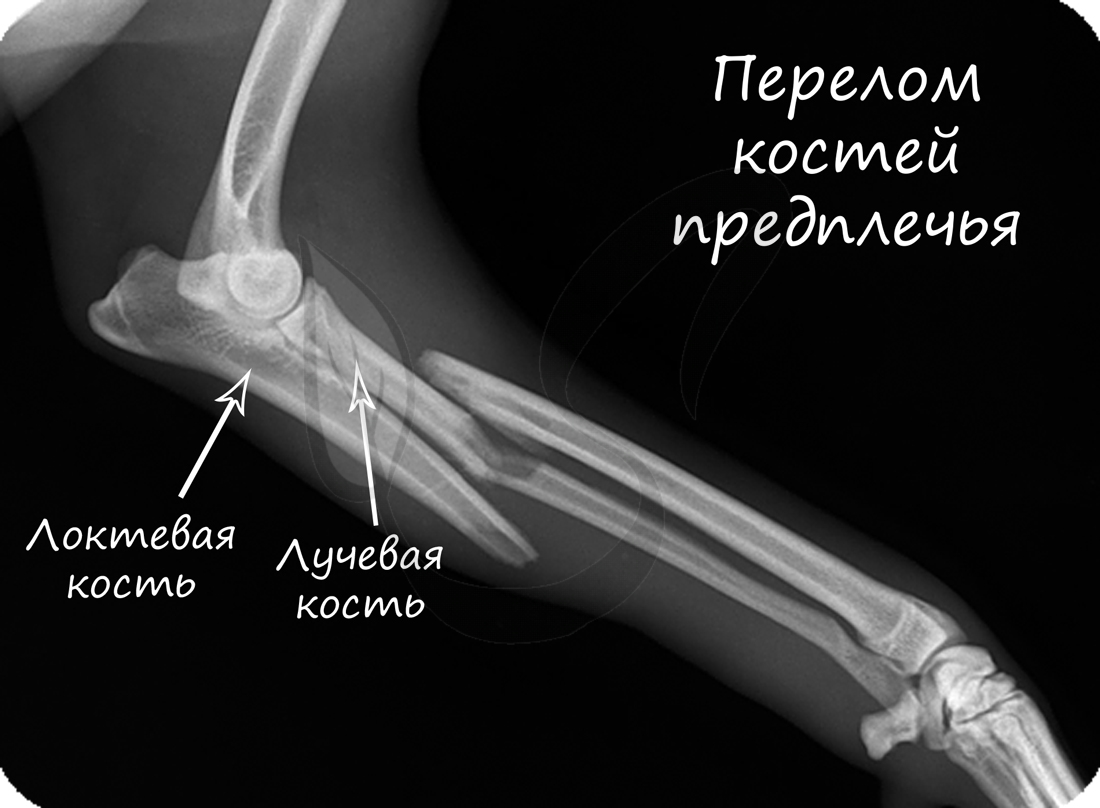
Переломы подразделяются на:
- Открытые – над переломом локализуется рана, проникающая или непроникающая до костных отломков
- Закрытые – перелом без повреждения кожных покровов над ним
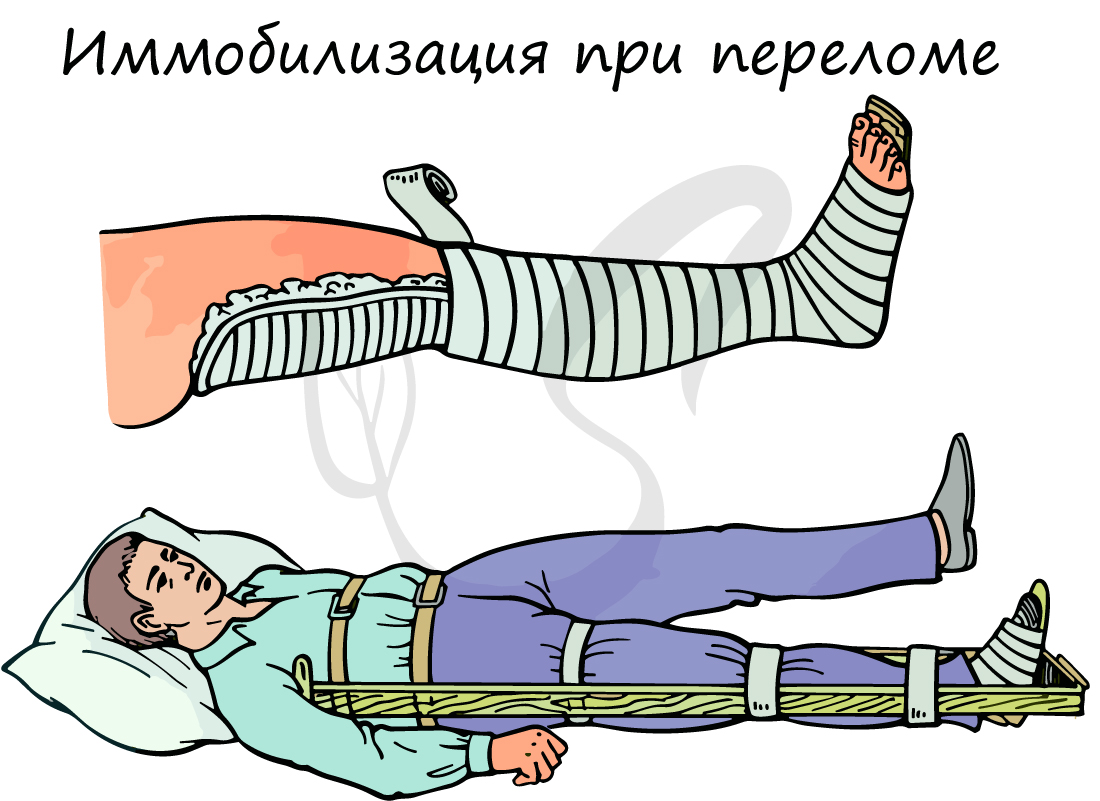
Техника оказания медицинской помощи при переломах:
- Вызвать скорую медицинскую помощь
- При наличии кровотечения – его немедленно нужно остановить, наложив жгут
- В случае повреждения кожных покровов – наложить асептическую повязку, используя бинт или чистую ткань
- Дать пострадавшему обезболивающее, убедившись в отсутствии у него аллергии
- Иммобилизовать (обездвижить) поврежденную конечность специальными шинами, зафиксировать суставы выше и ниже места перелома. Для иммобилизации можно использовать подручные
средства (палки, доски, прутья и т.п.)
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение
(в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов
без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования,
обратитесь, пожалуйста, к Беллевичу Юрию.
Источник
