Ушиб глаза помутнение зрения

 Травма глаза может привести к непоправимым последствиям: мутность, ухудшение зрения, дискомфорт, кровоизлияние, отслойка сетчатки и даже слепота.
Травма глаза может привести к непоправимым последствиям: мутность, ухудшение зрения, дискомфорт, кровоизлияние, отслойка сетчатки и даже слепота.
При ударе органа зрения нельзя заниматься самолечением и искать причину без специалиста.
Подходящее место для обращения – офтальмологическая клиника, травмпункт в данном случае не подходит.
Если произошел удар, важно в кратчайшие сроки посетить офтальмолога для установления произошедших изменений, их причины, проведения полной диагностики и назначения комплексного лечения.
Что происходит с глазом после удара
Травма глаза может произойти в результате бытового случая, удара кулаком, попадании мячика или снежка, падения. Изменения в органе зрения и их степень зависят от причины, силы и места удара (хрусталик, глазное яблоко или другая часть), скорости движущегося объекта.
При ударе в глаз пациента беспокоят дискомфорт, болевой синдром различной силы, светобоязнь и покраснение, затуманивание и ухудшение зрения.
При травме происходит кровоизлияние. Оно может быть локализовано в различных частях органа зрения (гемофтальм, гифема).
Структуры глаза на время смещаются назад, фиброзная капсула интенсивно увеличивается в ширину. Это приводит к уплощению роговицы и ее прогибу внутрь, повышению внутриглазного давления. Может наблюдаться отек.
Если повысилось внутриглазное давление, это приводит к расширению зрачка и его надрыву. Возможно отслоение радужки глаза и сетчатки.
При попадании в область хрусталика происходит его смещение и подвывих. Это провоцирует разрыв хрусталика, развитие катаракты.
При чрезмерно сильных ударах может быть перелом зрительного канала или стен орбиты.
Причины ухудшения видимости
Все, что происходит с органом зрения после удара, может привести к затуманиванию и ухудшению видимости:
- временный спазм аккомодации;
- повреждение части глаза;
- гемофтальм – кровоизлияние в стекловидное тело;
- кровоизлияние в переднюю часть органа зрения (гифема);
- отслойка сетчатки;
- разрушение глазного яблока или разрыв;
- отек сетчатки;
- перелом зрительного канала;
- катаракта;
- повышенное внутриглазное давление и как следствие отслоение радужки.
Диагностика
Определение причин ухудшения зрения и возможных осложнений включает следующие мероприятия:
- визуальный осмотр;
- исследование внутриглазного дна;
- изучение состояния глазного яблока, составляющих органа зрения на предмет целостности и поражения.
При необходимости проводится рентген, МРТ, КТ, ультразвуковое исследование.

Данные диагностические процедуры позволяют выявить состояние тканей за глазным яблоком, характеристики кровоизлияния, степень повреждения и возможное смещение глазных структур, изучить состояние зрительного нерва и орбиты, исключить наличие инородного тела в глазу.
Лечение
Для назначения лечения необходимо обратиться к офтальмологу.
Общие принципы терапии:
- Для предупреждения развития столбняка, инфекции передающейся через травмированный эпителий, вкалывается специальная сыворотка и даются медикаменты.
- В поврежденный глаз для предотвращения инфицирования закапывают Левомицетин, Тобрекс, Сульфацил натрия, Нормакс или другие антибактериальные, противомикробные препараты.
- При кровоизлиянии назначают внутримышечно или внутрь в виде таблеток Дицинон, Этамзилат, Глюконат кальция. Для укрепления стенок сосудов дополнительно рекомендованы витамины Аскорутин.
- Для снятия воспаления и боли применяются таблетки, порошки или уколы при чрезмерном болевом синдроме: Найз, Нимесил, Мовалис или Мелоксикам, Нурофен, Анальгин, Диклофенак или Вольтарен.
- Травма глаза сопровождается угнетенным психологическим состоянием, поэтому дополнительно рекомендованы успокаивающие средства: Персен, Пустырник, Валериана, Афобазол и другие.
- Если при диагностике выявлены серьезные повреждения структурных единиц глаза, их разрыв, необходимо оперативное хирургическое вмешательство.
При тяжелом состоянии необходима госпитализация.
Профилактика
Для профилактики развития осложнений после удара в глаз необходимо придерживаться следующих рекомендаций. Они составляют первую помощь при травме:
- Для снижения припухлости и спада гематомы рекомендуется спать полусидя.
- После удара в течение двух суток к глазу прикладывать каждый час холод, обернутый хлопковой тканью. По истечению этого срока холод заменить теплом, делать массаж тканей около гематомы.
- Независимо от степени удара, его проявлений обратиться к офтальмологу для выяснения последствий и возможных осложнений.
При отсутствии изменений глазного яблока симптомы после удара в глаз проходят в течение 2-3 недель. Если они не проходят или усиливаются по истечению данного срока, необходимо обратиться к офтальмологу.
Полезное видео
Первая помощь при ударе в глаз и облегчение последствий травмы.
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом – напишите комментарий ниже.
Что еще почитать
Источник

Описание
Травмы
глаз в структуре патологии органа зрения составляют более 10 %. Травмы включают в
себя проникающие и непроникающие ранения, тупые повреждения, термические и
химические ожоги и отморожения. Большинство повреждений глаз (до 90 %)
носит характер микротравм и тупых травм. Проникающие ранения составляют не
более 2 %, а ожоги — около 8 % всех случаев.
Значительный
вклад в разработку мер профилактики, организации помощи, определения степени
тяжести и способов лечения повреждений глаз в нашей стране внесли Р. А. Гундорова,
Н. А. Пучковская, В. В. Волков, Е. И. Ковалевский, Г. А. Петропавловская, А. В.
Хватова и др. В связи с этим существенно улучшились исходы этой тяжелой
патологии.
Определение
вида и тяжести повреждения глаз предполагает обязательное выяснение свойств
повреждающего предмета (размеры, состав, температура, концентрация и др.), а
также времени и обстоятельств травмы.
В
зависимости от свойств травмирующего агента повреждения подразделяют на
физические, химические, лучевые и комбинированные. Степень (тяжесть) процесса
определяется глубиной и площадью повреждения. Следует различать повреждения
глаз промышленные, сельскохозяйственные, бытовые (чаще у детей), боевые и
смешанные.
Постановка
диагноза и осуществление эффективного лечения
возможны только после проведения тщательного офтальмологического, а также
оториноларингологического, неврологического (частые случаи сотрясения мозга) и
рентгенологического обследования с учетом анамнеза.
Тупые
травмы глазного яблока могут быть нанесены самыми разнообразными предметами.
Контузии
целесообразно делить на 3 степени
тяжести:
- I
— легкая, - II
— средняя, - III
— тяжелая.
В
основу определения степени тяжести положены морфофункциональные изменения глаза
и их обратимость (табл. 20).
На
долю тупых травм (исключая микротравмы) I степени приходится до 50 %,
II — 45 %, III — 5 % случаев.

Отдельным
нарушениям глаз свойственны определенные признаки.
является
наиболее частым (приблизительно 60 % случаев) признаком тупой травмы
глаза. При эрозии затрагивается преимущественно эпидермис кожи или эпителий
роговицы. В связи с этим всегда возможны инфицирование и воспаление. В зависимости
от размеров и локализации эрозии роговицы резко снижается зрение и возникает
боль в глазу, так как повреждаются чувствительные нервные окончания.
Эрозия
характеризуется некоторой тусклостью (шероховатостью) роговицы, потерей ее зеркальности.
При инсталляции красящего раствора (1 % раствор флюоресцеина натрия, 1— 2
% растворы колларгола, 1 % раствор метиленового синего и
др.) с последующим промыванием конъюнктивального мешка изотоническим раствором
хлорида натрия или какими-либо антисептиками на роговице в месте эрозии остается
ярко-зеленое или синее пятио.
эпителизируются
в течение первых суток после травмы, на их месте не остается помутнений, зрение
полностью восстанавливается. Более глубокие эрозии эпителизируются в течение
нескольких дней — недели, после них чаще остаются помутнения. В случае присоединения
инфекции спустя 2—3 дня после травмы
в области поврежденной части роговицы появляются инфильтрация, отек и нередко
гнойное отделяемое, возникает посттравматический кератит, возможна язва
роговицы. Течение этого процесса может быть тяжелым и длительным, в него
вовлекается иногда сосудистая оболочка и развивается кератоирит. В исходе
кератита, язвы возникают помутнения роговицы и стойкое снижение зрения.
Первая помощь и
дальнейшее лечение эрозии срочные и заключаются в
частых (через каждые 5—10 мин в
течение дня) инсталляциях 15—30 % раствора димексида, 5 %раствора новокаина для снятия болевого синдрома, растворов антисептиков, антибиотиков
(натриевая соль оксациллина или метициллина, левомицетин и др.), сульфаниламидных
препаратов (сульфацил-натрия, сульфапири-дазин), комплекса витаминов, хинина (1 %),
дибазола (0,1—1,0 %), амидопирина (2 %); закладывании витаминизированных
антибактериальных мазей. Через 2—3дня добавляют инсталляции 1—2 % раствора гидрохлорида
этилморфина, 2—3 % раствора йодида калия, лидазы (лекозим, коллализин) и
других рассасывающих средств.
одни
из частых нарушений, которые возникают вследствие тупой травмы примерно в 80 %случаев. Кровоизлияния обычно появляются в передней камере глаза (60 %случаев). В первые часы после травмы кровь в передней камере находится во
взвешенном состоянии. Выраженное кровоизлияние видно при обычном осмотре.
Спустя
несколько часов после травмы кровь, как правило, оседает на дно передней камеры
и представляет собой гомогенную красную жидкость с ровным горизонтальным
уровнем — гифему (рис. 118). В случае диффузного размещения крови в передней
камере или когда уровень гифемы закрывает область зрачка, зрение резко
снижается.
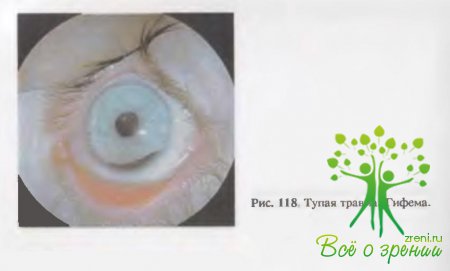
У
детей гифемы быстро рассасываются (гифема диаметром 2—3 мм исчезает в течение 2—3дней), чего не происходит у взрослых и особенно у пожилых людей. Причиной
гифемы чаще всего бывает разрыв тканей в области радужно-роговичного угла или
зрачкового края радужки. Нередко наблюдаются повторные кровоизлияния в переднюю
камеру глаза (чаще у детей) в тех случаях, когда врач при первичном осмотре
инсталлирует средства, расширяющие зрачок, особенно 1 % раствор атропина
сульфата. Об этом необходимо помнить и при оказании первой помощи никогда не
пользоваться атропином.
называется
гемофтальмом (рис. 119). Гемофтальм возникает при разрывах в области ресничного
тела и собственно сосудистой оболочки. В таких случаях за хрусталиком видно гомогенное
бурое или красное диффузное или ограниченное подвижное образование. В
проходящем свете видны темные пятна. Если гемофтальм тотальный, то рефлекса с
глазного дна нет. При частичном гемофтальме в свободных от крови зонах
определяется рефлекс и могут быть видны детали глазного дна.
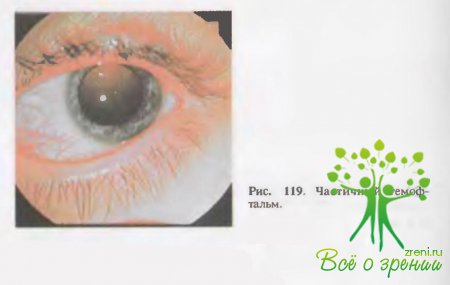
Тотальный
гемофтальм приводит к почти полной слепоте, а частичный — к значительному
снижению зрения и наличию темных подвижных пятен перед глазами.
Характерная
особенность гемофтальма у детей, особенно дошкольного возраста, заключается в
том, что под влиянием энергичного лечения он подвергается частичному, а иногда
и полному рассасыванию. Нерассосавшаяся кровь (остаточный гемофтальм) организуется
и вследствие Рубцовых пролиферативных изменений в стекловидном теле может привести
к отслойке сетчатки, субатрофии и атрофии глазного яблока.
Гемофтальм — очень тяжелое проявление травмы глаза и поэтому является чаще признаком
контузии III степени тяжести. Он требует немедленных и активных лечебных
мероприятий.
Кровоизлияния
в сетчатку бывают сравнительно частым следствием тупых травм глаза. Возможна как центральная (макулярная, парамакулярная и околодисковая), так и периферическая
их локализация. По глубине залегания они делятся на преретинальные, ретинальные
и субретинальные. Косвенным признаком ретинальных геморрагий является ухудшение
зрительных функций (остроты и поля зрения) вплоть до светоощущения.
Исходы
кровоизлияний у детей более благоприятны, чем у взрослых, так как кровоизлияния
у детей сравнительно быстро рассасываются и не вызывают необратимых дистрофических
и атрофических внутренних процессов.
Первая врачебная помощь
и лечение при любых по величине и локализации
кровоизлияний в структуры глаза должны быть немедленными и комплексными. Сразу
после травмы показаны покой, наложение асептической повязки, холод на область
глаза (на 2—3 ч) внутримышечные
инъекции викасола (витамина К) в дозах, соответствующих возрасту, прием 10%раствора хлорида кальция и аскорутина внутрь.
С
первых дней осуществляют меры, направленные на рассасывание излившейся крови:
инъекции глюкозы (внутривенно), лидазы, протеолитиче- ских ферментов (внутримышечно),
фибринолизина, лекозима, папаина (субконъюнктивально и введение с помощью
электрофореза), гидрохлорида этилморфина, инсталляции йодида калия и других
средств. Внутрь дают витамины группы В, аскорбиновую кислоту, рутин.
нередкий
признак травмы. Ее можно определить как при боковом освещении, так и в
проходящем свете. Катаракта может появляться как непосредственно после травмы,
так и спустя несколько дней, а иногда и через более длительный отрезок времени
после кажущегося клинического выздоровления и выписки пациента из стационара.
Примерно у 1/5 больных наблюдается
прогрессирование катаракты (это в основном характерно для детей старшего
возраста и взрослых). Помутнение хрусталика всегда ведет к более или менее выраженному
снижению зрительных функций.
Первая помощь и
последующее лечение помутнений хрусталика состоят в
назначении калия йодида, витафакола, витайодурола, лекозима, цистеина, тканевых
препаратов и др. Рассасывание помутнений хрусталика проявляется в повышении
остроты зрения, однако оно происходит довольно редко.
сравнительно
часто встречается при контузиях и его можно установить по углублению и
неравномерности передней камеры, выраженному дрожанию радужки (иридодонез), неправильной
форме зрачка, выявлению края хрусталика в проходящем свете и при
биомикроскопии, изменению клинической рефракции, понижению остроты зрения, а
также монокулярному двоению (при выключении здорового глаза). Для диагностики
подвывиха большей частью достаточно обнаружения одного—двух характерных
признаков.
В
детской практике случаи подвывиха хрусталика при контузиях встречаются примерно
в 3 раза реже, чем у взрослых (соответственно
в 6и 18
% случаев), что зависит от большей эластичности у детей ресничного
пояска. Часто наблюдаемые у детей в первые дни после тупой травмы иридодонез и
другие симптомы бывают следствием не столько истинного подвывиха (разрыв
ресничного пояска), сколько дислокации (смещения) хрусталика из-за растяжения
цилио-хрусталиковых связок. Подтверждением тому служит нередкое исчезновение
всех симптомов подвывиха через различные сроки.
Лечение истинного стабильного подвывиха хрусталика показано в тех случаях, когда он
сопровождается резким, не поддающимся очковой коррекции снижением остроты
зрения или стойким повышением внутриглазного давления. Операция заключается в
экстракции подвывихнутого хрусталика.
обнаруживается
по углублению передней камеры, иридодонезу, иридодиализу (рис. 120), видимому
перемещению хрусталика в стекловидном теле, нахождению его в передней камере,
грыже стекловидного тела, цилиарной болезненностью, перикорнеальной или застойной
инъекции, появлению высокой дальнозоркости (если не было близорукости) со снижением
остроты зрения вдаль и вблизи, отсутствием аккомодации.
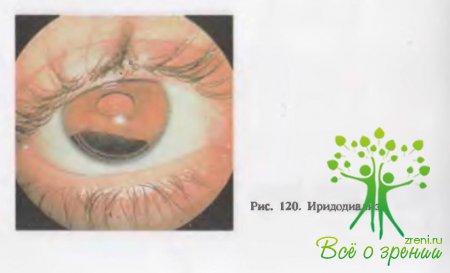
Вывих
хрусталика у детей бывает почти в 10раз реже, чем у взрослых и особенно у пожилых (приблизительно в 2,5 %случаев). Он чреват ранним или поздним возникновением вторичной гипертензии и
глаукомы, а также иридоциклитов с гипертензионным синдромом либо с гипотонией.
Необходимы постоянный контроль за величиной внутриглазного давления и
соответствующие активные меры. Подвывих и вывих хрусталика нередко
сопровождается его помутнением вследствие нарушения питания.
Первая
врачебная помощь зависит от состояния офтальмотонуса.
Лечение проводят по показаниям; оперативное лечение заключается в интракапсулярном
удалении хрусталика.
бывает
субконъюнктивальным или открытым, проявляется гипотонией глаза, наличием раны и
предлежанием к ней или выпячиванием темной ткани (сосудистая оболочка). Кроме
того, может быть глубокой передняя камера. Разрыв склеры с выпадением и повреждением внутренних
структур глаза сопровождается резким снижением зрительных функций и требует
немедленного хирургического вмешательства.
Разрывы
сосудистой оболочки вследствие контузии глаза имеют различную форму, величину и
локализацию. В зависимости от этого могут снижаться острота зрения и появляться
скотомы в поле зрения. Разрывы сосудистой оболочки в течение первой недели
после травмы могут быть невидимыми, так как они почти всегда сопровождаются
обширными субретинальными кровоизлияниями, которые прикрывают место повреждения.
При
офтальмоскопии отмечаются щелеподобные, лентовидные, дугообразные полосы белого
цвета, обычно концентрично расположенные вокруг зрительного нерва, с четкими
краями и скоплением на этих краях глыбок пигмента. Сетчатка соответственно области
разрыва бывает несколько отечна и слегка проминирует. Сосуды сетчатки пересекают
область разрыва, не прерываясь.
Лечение направлено на рассасывание гематом ипотека окружающих тканей с помощью ранее
перечисленных лекарственных препаратов.
являются
постоянным спутником тупых травм глаза, они бывают при проникающих и непроникающих
повреждениях глаза. Офтальмологическому исследованию доступны самые
незначительные их проявления. Контузии сетчатки характеризуются помутнениями,
появлением серовато- и молочно-белых участков. Сосуды сетчатки в этих местах
приобретают малоотчетливые контуры и как бы теряются в измененной ткани. Если
помутнения сосредоточены в области желтого пятна сетчатки (бывает часто), то
они имеют вид сероватой радиарной исчерченности; обычно при этом не
определяются рефлексы в области желтого пятна и центральной ямки сетчатки.
Наблюдается
выраженное перераспределение пигмента. Контузии сетчатки сопровождаются
центральными и парацентральными, относительными или абсолютными скотомами,
сужением границ поля зрения на белый и другие цвета, понижением темновой адаптации,
а иногда и резким снижением остроты зрения. Помутнения, возникающие непосредственно
после травмы и в ближайшие дни после нее (так называемые берлиновские
помутнения), исчезают или же оставляют после себя нежное разрежение пигмента.
возникают
в более поздние сроки после тяжелых компрессионных травм головы и грудной
клетки, занимают обширные площади и, как правило, долго не исчезают. В
зависимости от их локализации возникают различные более или менее выраженные
расстройства зрения.
Одним
из наиболее тяжелых последствий сотрясений сетчатки является поражение желтого
пятна (макулы). Вначале пятно и его центральная ямка на
фоне окружающего отека кажутся более красными, чем в норме на здоровом глазу,
исчезает четкий локальный рефлекс. Затем начинается образование
белесовато-желтоватых точечных очагов, перемежающихся с темными глыбками
пигмента — дистрофия. Постепенно эти очаги увеличиваются, что сопровождается
резким падением остроты зрения. В некоторых случаях дистрофия может быть
кистовидной. Кисты могут сливаться, лопаться и рубцеваться, что способствует
еще большему снижению остроты зрения, а иногда возможности появления отслойки
сетчатки.
Лечение контузий сетчатки состоит в основном в назначении анестетиков (5 %раствор лидокаина, новокаин), нейротрофических средств: витаминов Е, группы В,
ретинола, аскорбиновой кислоты и др., а также цистеина, дибазола, гипогидратационной
терапии (40 % раствор глюкозы внутривенно, 25 % раствор магния
сульфата внутримышечно).
возникают
у детей в среднем в 2%, а у взрослых в 10% случаев всех тупых травм органа
зрения. Они могут проявиться сразу после травмы или в более поздние сроки.
Первые возникают вследствие сильного удара, а вторые — как результат пролиферирующего
ретинита, в основном вследствие кровоизлияний и рубцевания в местах, соответствующих
разрывам склеры. Отслойка сетчатки характеризуется определенными симптомами. Место
разрыва сетчатки красного цвета и имеет разнообразные отчетливые контуры.
Границы
отслойки и локализации поддаются объективному определению с помощью специальных
офтальмоскопических методик. Особенно опасны разрывы в области пятна и ямки,
сетчатки, так как при этом резко и почти необратимо снижается острота зрения.
при
тупой травме глаз встречаются в среднем в 0,2% случаев и сопровождаются
мгновенной полной слепотой. Если зрительный нерв разрывается до места прохождения
в нем сосудов (центральная артерия и вена сетчатки), то на глазном дне в первое
время нет выраженных изменений. Если разрыв произошел в области решетчатой
пластинки на расстоянии 1—2 см кзади
от нее, то на глазном дне появляются массивные кровоизлияния, особенно в
области диска зрительного нерва. Вследствие разрыва возникает атрофия зрительного
нерва в области диска, при отрыве — замещение области диска соединительной
тканью. И те и другие изменения необратимы.
Необходимо
отметить, что для определения тяжести (степени) контузии не обязательно наличие
всех или большей части перечисленных симптомов. Нередко передний отдел глаза и
его вспомогательный аппарат не повреждены, но имеются вывих хрусталика, или
гемофтальм, либо их может не быть, а при проверке зрения обнаруживается только
светоощущение или полная слепота.
Такие
грозные симптомы возможны лишь при разрывах макулы в центральных зонах и
зрительного нерва. Поэтому ни один случай тупой травмы глаза и области головы
не должен оставаться без тщательного офтальмологического обследования. У пострадавшего
после ушиба или падения человека каждый медицинский работник обязан в первую
очередь проверить остроту зрения.
Не
только дети, но и взрослые не всегда могут заметить и установить точную дату
снижения или исчезновения предметного зрения в глазу. Дети редко указывают на
понижение остроты зрения в каком-либо одном глазу, в ряде случаев они просто
безразличны к этому и их больше беспокоит боль или двоение. Следует всегда
помнить, что при кажущихся легких тупых травмах могут возникнуть заметные
сдвиги в гемодинамике и функциях органа зрения.
При
травмах средней тяжести и тяжелых эти нарушения бывают значительны и длительны,
а подчас и необратимы, что резко отражается на состоянии остроты и поля зрения,
а также других функциях глаза.
включают
повреждения век, слезных органов, конъюнктивы, глазодвигательных мышц и
глазницы. Они так же, как и травмы глазного яблока, сопровождаются эрозиями,
кровоизлияниями, надрывами, разрывами, отрывами и т. д.
Все
тупые травмы мягких тканей, окружающих глазное яблоко в переднем его отделе,
хорошо видны. Легко устанавливается изменение функций каждого вспомогательного
органа (опущение верхнего века, закрытие глазной щели, травматический лагофтальм,
слезотечение, ограничение подвижности глазного яблока и т. д.).
Изменения
вспомогательного аппарата глаза, расположенного в заднем его отделе (в орбите),
проявляются экзофтальмом вследствие кровоизлияния и отека в ретробульбарном
пространстве, а также энофтальмом в результате повреждения и репозиции стенок
глазницы. Вне зависимости от состояния защитного (вспомогательного) аппарата
глаза после тупой травмы всегда показана рентгенография области глазницы во
фронтальной и сагиттальной проекциях для исключения или подтверждения
повреждения костей или внедрения инородного тела. При этом необходимо иметь в
виду, что анамнестические данные со слов детей об обстоятельствах и видах
(причинах) повреждений всегда сомнительны.
Первая врачебная помощь
и дальнейшее лечение тупых травм окологлазных тканей
направлены на остановку кровотечения (холод, викасол, кальция хлорид),
укрепление стенок сосудов (аскорутин), рассасывание гематом и ликвидацию отека
тканей. Иногда необходимы хирургические вмешательства. При нарушении
целостности тканей во избежание вторичной инфекции показаны антибиотики и
сульфаниламидные препараты (парентерально и местно). Кроме того, не следует
забывать, что при тупой травме глаза с повреждением наружных тканей (эрозия и
др.) необходимо ввести столбнячный анатоксин (0,5 мл). Невакцинированным ранее детям, а также вакцинированным и
ревакцинированным более 2 лет назад
— дополнительно противостолбнячную сыворотку (3000 АЕ по Безредке).
Источник
