Ушиб головного мозга признаки на компьютерной томографии

Ежегодно в России от занятий спортом около полумиллиона людей получают черепно-мозговую травму и сотрясение головного мозга. По результатам обследования на КТ и МРТ при сотрясении головного мозга врачи травматологи и неврологи могут ответить пациенту на вопрос, насколько опасным оказалась для него эта травма, и каковы её последствия.
Диагностика головного мозга при сотрясении
Какой метод диагностики – КТ или МРТ выбрать врачу при сотрясении головного мозга сильно зависит от того, как была получена травма, и как мозг человека в каждом индивидуальном случае отреагировал на удар. В большинстве случаев сразу после сотрясения или при потере сознания пациентом невролог скорее всего назначит компьютерную томографию головного мозга. Её можно сделать пациенту быстро, и она сразу даст ответ на критические для доктора вопросы:
- есть ли перелом пластин черепа
- есть ли угроза кровоизлияния и гематомы мозга.
А вот чтобы оценить состояние вещества и сосудистого русла головного мозга, а также проследить динамику после сотрясения головного мозга, МРТ головного мозга будет наиболее подходящим видом диагностики.
БЕСПЛАТНАЯ
КОНСУЛЬТАЦИЯ О ДИАГНОСТИКЕ
Если сомневаетесь, запишитесь на бесплатную консультацию.
Или проконсультируйтесь по телефону
+7 (812) 209-00-79
Перезвоните мне
Что такое сотрясение головного мозга
Человеческий мозг состоит из мягкой жировой ткани, по консистенции похожей на желе. Расположен он внутри защитных мембран и черепа. Все это должно обеспечить головному мозгу безопасное существование. Но даже малейшее внезапное столкновение или удар в голову может смесить мозг внутри черепной коробки. В отличие от желе, ткани головного мозга неоднородны. Мозг состоит из сложной нервной системы с более чем 90 миллионами нейронов, использующих длинные аксоны для передачи сигналов внутри организма и контроля тела. Такая структура весьма сложная и хрупкая, так что любое негативное воздействие на неё может повлиять на нейтронную сеть.
Нейроны от смещения головного мозга из-за удара могут растягиваться и рваться. Это нарушает их способность к сообщению сигналов. Кроме этого, поврежденные аксоны начинают распадаться, при этом выделяя вещества, которые могут навредить и другим нейронам. Это то, что происходит в веществе головного мозга при сотрясении. Поэтому даже легкое и, казалось бы, безобидное на первый взгляд сотрясение головного мозга, может иметь весьма негативные долгосрочные последствия для деятельности центральной нервной системы человека.
Симптомы сотрясения головного мозга
- потемнение в глазах;
- головная боль;
- нечеткое или расплывчатое зрение;
- проблемы с равновесием;
- изменении настроения и поведения;
- проблемы с памятью, мышлением и сном.
Иногда сотрясение головного мозга может протекать вообще бессимптомно. Мозг каждого человека уникален, поэтому и реакция каждого пациента на сотрясение головного мозга может быть совершенно разной. В этом и заключается основная трудность в диагностике сотрясения головного мозга. И только с помощью аппаратных форм диагностики врачи могут оценить степень повреждения структур головного мозга после травмы и назначить релевантную терапию.
Показывает ли МРТ и КТ сотрясение головного мозга
Как правило, при подозрении на сотрясение головного мозга используют как МРТ, так и КТ. Эти два принципиально разных вида томографии в сумме смогут показать полную картину того, что случилось с головным мозгом человека при травме, и каких последствий следует ожидать. КТ при сотрясении головного мозга поможет оценить состояние всех костных структур черепной коробки и ответить на вопрос, есть ли черепные трещины и переломы в результате удара. Также компьютерная томография четко покажет угрозу возникновения кровоизлияния, если сосуды головы были повреждены при сотрясении. МРТ после сотрясения головного мозга даст исчерпывающую информацию о состоянии вещества головного мозга и сосудистого русла. Она также будет использоваться доктором как ежегодная контрольная форма обследования, чтобы наблюдать за состоянием головного мозга после травмы.
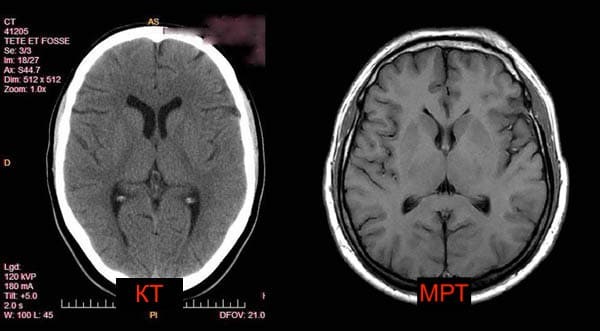
Следует помнить, что в отдельных случаях симптомы сотрясения головного мозга могут развиваться довольно медленно, и дегенеративные изменения в мозгу случаются через несколько месяцев или лет после момента удара. Иногда сотрясение головного мозга может возникнуть, когда не было прямого сильного воздействия на голову. Такие травмы обладают едва заметными симптомами, но могут приводить к гораздо более серьезным последствиям. Особенно, если это происходит неоднократно. Как пример можно взять футболистов, которым часто приходится принимать мяч головой. При помощи диффузионной МРТ во время исследования 2013 года ученые оценивали, какое влияние игра оказала на мозг футболистов.
В ходе МРТ обследования головы медики смотрели, как слабые, но неоднократные удары меча по голове могут изменить структуру мозга. В результате было обнаружено, что спортсмены, которые взаимодействовали с мячом головой более 1800 раз за год, повредили целостность структур своих аксонов. От этого у игроков заметно ухудшились результаты тестов на память и концентрацию. Этот эксперимент наглядно показал, как даже при отсутствии формальной травмы любые воздействия на мозг человека оставляют свой негативный след. Поэтому, если Вы занимаетесь активными видами спорта, где задействованы спина и голова, в обязательном порядке раз в год в качестве профилактики развития болезней головного мозга нужно проходить комплексное обследование головы на МРТ и КТ.
Неприятные последствия сотрясения головного мозга
После сотрясения некоторые люди могут испытывать посткоммоционный синдром (ПКС). Это грозит человеку постоянными головными болями, проблемами с концентрацией и поведенческими изменениями, которые могут проявляться в течение нескольких месяцев или лет после черепно-мозговой травмы. Медицинская статистика показывает, что имея сотрясение головного мозга, раннее возращение к сильным нагрузкам или занятию активными видами спорта увеличивает риски появления ПКС. Поэтому так важно терпеливо соблюдать предписанный неврологом постельный режим в течение 7-10 дней после сотрясения.
Также из-за черепно-мозговой травмы у человека может развиться энцефалопатия (невоспалительное заболевание мозга). Больные этим недугом страдают от резкой смены настроения, проблем с мышлением и памятью, что в свою очередь может привести к деменции и слабоумию. Считается, что виной тому тау-белок (MAPT). В частности, он нужен для поддержания крошечных трубочек внутри аксонов. Врачи утверждают, что удары в голову способны повредить эти микротрубочки, что вызывает скопление тау-белков и нарушение коммуникационных функций нейронов. Чтобы избежать возможных отрицательных последствий после черепно-мозговой травмы, больному, даже если травма прошла на первый взгляд бессимптомно, обязательно нужно обратиться к неврологу и сделать КТ и МРТ после сотрясения головного мозга.
Где сделать МРТ или КТ головы при сотрясении головного мозга – адреса клиник
Список первоисточников
- Святская Е.Ф. Роль компьютерной томографии в оценке последствий черепно-мозговой травмы // Современные диагностические технологии в медицине. Материалы республиканской конференции. Минск, 2000.
- Слободин К.Э. Диагностические возможности компьютерной томографии при изменении ликворосодержащих структур головного мозга: Автореф. дисс. . канд. мед. наук / СПб., 1996.
- Черепно-мозговая травма. Клиническое руководство / Под ред. А.Н. Коновалова, Л.Б. Лихтермана, A.A. Потапова. М.: Антидор, ИД Энциклопедия» Интернешнл, 2001.
- Алексеенко Ю.В., Протас Р.Н., Лукомский И.В, Патогенез, клиника и диагностика легкой черепно-мозговой травмы. Обзор // Здравоохр. Беларуси. -1995.-№7.-С. 31-34.
- Петрова М.Ю. МРТ-диагностика последствий черепно-мозговой травмы / М.Ю. Петрова, П.Д Хазов // Материалы 4-го Рос. науч. форума «Радиология 2003». М, 2003. – С. 229-230.
- Антиоксиданты при ЧМТ // Нейротравматология: Справочник / Под ред. акад. РАМН А.Н.Коновалова, проф. Л.БЛихтермана, проф. А.А.Потапова. -М.: Вазар-Ферро, 1994. С. 16.
- Волошин П.В., Привалова Н.Н., Хомская Е.Д., Черненков В.Д. Острый период сотрясения головного мозга: Динамика клинических и нейропсихологических симптомов // Жури, неврологии и психиатрии им. С.С.Корсакова. -1993.-№ 1.-С. 43-48.
- Дралюк Н.С. Сотрясение головного мозга // Актуальные вопросы черепно-мозговой травмы и другой ургентной патологии при повреждениях и заболеваниях нервной системы: Сб. науч. тр. / Редкол.: Н.С.Дралюк (отв. ред.) и др. Красноярск, 1990. – С. 15-19.
- Теленгатор А.Я., Готлиб В.А. Комплексная диагностика у больных с последствиями сотрясения головного мозга // Журн. невропатологии и психиатрии им. С.С.Корсакова. 1992. – № 3. – С. 40-42.
- Marion DW, Grimes JB, Hinds Ii SR, Lewis J, Baugh L, Stockinger ZT. MRI in Management of Mild TBI/Concussion in the Deployed Setting. Mil Med. 2018;183(suppl_2):65-66.
- Næss-Schmidt ET, Blicher JU, Tietze A, et al. Diffusion MRI findings in patients with extensive and minimal post-concussion symptoms after mTBI and healthy controls: a cross sectional study. Brain Inj. 2018;32(1):91-98.
- Nencka AS, Meier TB, Wang Y, et al. Stability of MRI metrics in the advanced re core of the NCAA-DoD concussion assessment, re and education (CARE) consortium. Brain Imaging Behav. 2018;12(4):1121-1140
Автор: Цепкало Олег Викторович
Специализация: Врач-невролог, мануальный терапевт
Где ведет приём: Медицинский центр МЕДЦЕНТР”ЭКО
Полезная информация

Покажет ли КТ опухоль головного мозга
Одним из самых новейших и высокоинформативных методов распознавания опухолей головного мозга является компьютерная томография. Ее работа основана на возможности тканей человеческого организма взаимодействовать с рентгеновскими лучами и предоставляет возможность очень быстро и безболезненно выполнить послойное сканирование нужного участка.
читать далее +

Что покажет МРТ головы
МРТ головы помогает выявить неврологические и нейрохирургические патологии, диагностика которых часто вызывает сложности даже у опытных врачей. А ведь от скорости и точности поставленного диагноза может зависеть не только здоровье, но и жизнь человека. Здесь на помощь специалистам приходит магнито-резонансная томография, будучи одной из наиболее быстрых и точных диагностических процедур. Это исследование
читать далее +

Что покажет МРТ головного мозга
МРТ головного мозга – это хорошо апробированный и надежный метод диагностики, который основывается на свойствах магнитного поля и отличается повышенной информативностью и точностью. Суть метода заключается в том, что под воздействием радиомагнитных импульсов в органах человека возникают ответные волновые сигналы, которые с помощью компьютера томографа преобразовываются в изображения в нескольких
читать далее +
Источник
Компьютерная томография (КТ) в настоящее время является ведущим в диагностике черепно-мозговой травмы. Возможность прижизненной визуализации мягких тканей, костей, мозговой паренхимы, ликворных пространств, инородных тел и других составляющих черепно-мозговой травмы при КТ открыла новые пути развития нейротравматологии. Широкое распространение получила КТ и в детской нейротравматологии
Ушибы мягких тканейхарактеризуются увеличением объема, сочетанием с участками повышенной плотности в результате пропитывания их кровью. Подапоневротические гематомыотличаются зонами повышенной плотности в ранние сроки после травмы, которые располагаются над костными структурами.
Переломы костей черепавизуализируются при КТ в костном режиме. Линейные переломы представлены в виде полосок просветления, а вдавленные переломы в виде смещения фрагментов кости в полость черепа (Рис.7.22).
Ушибы головного мозгав зависимости от тяжести (выраженности) деструктивных изменений мозговой ткани обычно разделяют на 3 типа. Частота их выявления увеличивается с увеличением срока после травмы. По данным Егуняна М.А., в первые сутки после травмы КТ признаки ушиба мозга обнаруживаются у 23% обследованных детей, кроме того у 18% обнаруживаются признаки отека мозга с сужением субарахноидальных пространств и желудочков мозга. На 2 – 3 сутки ушибы мозга выявляются уже у 33,3% пострадавших, при наличии признаков отека мозга еще у 11,1%. На 4 – 7 сутки эти цифры поднимаются до 66,6% и 33,4%.
Ушибы мозга легкой степени тяжести (ушибы I типа)представлены небольшими зонами пониженной плотности мозгового вещества (18 – 25 ед.Н) или участками изоденсивными мозгу с наличием небольшого объемного эффекта позволяющие говорить об ушибе мозга. Эти ушибы достаточно быстро (2-6 дней) подвергаются обратному развитию и обычно занимают кортикальную зону конвекситальных отделов полушарий мозга, часто сочетаясь с переломами костей и подапоневротическими гематомами.
Ушибы мозга средней степени тяжести (ушибы IIтипа)характеризуются наличием контузионных очагов повышенной плотности (до 60 ед.Н) или зонами пониженной плотности с некомпактными вкраплениями участков повышенной плотности (Рис.7.2, 7.24). Степень сопутствующего отека мозга и объемного эффекта большая. Эти очаги ушиба также достаточно быстро (в течение 10 – 14 дней) подвергаются обратному развитию, что говорит об отсутствии значительной деструкции мозгового вещества, но атрофические изменения в мозге обнаруживаются почти постоянно.
Ушибы мозга тяжелой степени тяжести (ушибы III типа)представлены зонами неравномерно повышенной плотности (65 – 75 ед. Н), которые чередуются с участками пониженной плотности (Рис. 7.25).
Данный вид ушиба мозга соответствует патологоанатомическому определению «очаг размозжения мозга». Они сопровождаются выраженным перифокальным отеком, нередко имеющего тенденцию к генерализации на 3 – 4 сутки. Исчезновение геморрагического компонента очагов ушиба 3 вида происходит на 2 – 3 недели, хотя явления отека сохраняются на более длительный срок.
Корниенко В.Н. с соавт. предложили разделять 4 вида очагов ушиба мозга, при этом выделив ушибы IV вида – внутримозговые гематомы или очами ушибов с превалированием геморрагического компонента над мозговым детритом (Рис. 7.26).
Очень интересны сопоставления типов ушибов мозга и летальности, проведенные LankschW. С соавт. Установлено, что летальность при ушибах I типа не превышает 7% наблюдений, при ушибах II типа она составляет 41% и при ушибах III типа достигают 70% наблюдений.
Диффузные аксональные повреждения мозгана КТ характеризуются общим увеличением объема мозга, как результат диффузного отека или набухания мозга с мелкоточечными очагами геморрагии в мозолистом теле, стволовых или перивентрикулярных структурах.
Субарахноидальные кровоизлияниянаиболее частый вид травматических внутричерепных кровоизлияний, особенно при тяжелой черепно-мозговой травме. КТ признаком субарахноидального кровоизлияния является повышение плотности конвекситальных субарахноидальных пространств, боковых щелей мозга, базальных цистерн (Рис.7.27). Учитывая быстроту резорбции крови из ликворных пространств, КТ диагностика субарахноидальных кровоизлияний наивысшая в первые часы после травмы. В течение первых двух суток частота обнаружения КТ признаков геморрагии снижается на половину.
Эпидуральные гематомыпредставлены обычно зонами повышенной плотности двояковыпуклой формы, прилежащей к костям свода черепа (Рис. 7.28). Зоны распространения эпидуральных гематом обычно ограничены черепными швами.
Степень повышения плотности изображения гематомы соответствует количеству свернувшейся крови, но при наличии несвернувшейся крови и при резорбции гематомы более 14 дней возможно ее изоденсивное с мозгом изображение. В этих случаях только косвенные признаки (смещение твердой мозговой оболочки, смещение мозга) или внутривенное введение контрастного вещества позволяют правильно установить диагноз.
Субдуральные гематомыхарактеризуются серповидной зоной повышенной плотности, захватывающей значительные участки над полушариями мозга (Рис.7.29), сочетаясь с его сдавлением и смещением срединных структур. В результате резорбции крови субдуральные гематомы в течении нескольких недель становятся изоденсивными, что затрудняет их диагностику особенно при двухсторонней локализации. Эта локализация очень часто наблюдается у детей грудного возраста. Именно у них нередко возникает необходимость в дифференциальной диагностике между хроническими субдуральными гематомами и хроническими гидромами в результате атрофических изменений в мозге (Рис.7.30, 7.31). Односторонние хронические субдуральные гематомы в зависимости от сроков существования и степени резорбции крови представлены гипер- , гипо- или изоденсивными экстрацеребральными зонами с выраженным смещением мозга (Рис. 7.32).
Особую группу составляют больные с хроническими оссифицирующимися субдуральными гематомами при огромных размерах которых степень смещения мозговых структур и желудочков мозга может быть самой различной от незначительной (Рис.7.33) до резко выраженной (Рис. 7.34).
Внутримозговые гематомычаще встречаются у детей школьного возраста и на КТ представляют собой очаги гомогенно повышенной плотности округлой, овальной или неправильной формы (65 – 75 ед. Н). Очень быстро вокруг гематомы формируется зона отека, достигающая максимума на 2 – 3 сутки и имеющего тенденцию к генерализации (Рис. 7.35). Резорбция крови и снижение плотности очага кровоизлияния обычно происходит к концу месяца.
Внутрижелудочковые гематомыу детей как изолированная форма внутричерепной посттравматической геморрагии встречается крайне редко. Они наблюдаются при очень тяжелой травме как один из компонентов множественных гематом. Внутрижелудочковые кровоизлияния только в том случае может считаться гематомой, если кровь по объему превысила размеры желудочка и произошла тампонада его кровью. На КТ внутрижелудочковые гематомы представлены высокоинтенсивным сигналом, формирующим слепок расширенного желудочка мозга. Чаще обнаруживаются внутримозговые гематомы с прорывом крови в желудочки мозга разной степени выраженности (Рис. 7.36).
Как уже указывалось, практически только у детей встречаются поднадкостнично-эпидуральные гематомы. Их компьютерная диагностика не представляет больших сложностей, а обнаруживаемые изменения весьма характерны для экстра-интракраниальных объемных поражений, разделенных костной структурой. Гематомы могут располагаться одна над другой, принимая вид шара, мяча, или в виде гантелей со смешением основных масс гематом в сторону (Рис.7.37). При специальных исследованиях удается обнаружить и зону линейного перелома кости.
Значительно расширились возможности КТ с внедрением в практику спиральных рентгеновских компьютеров. Если раньше для получения объемного изображения (трехмерная КТ реконструкция) требовалось много времени и больной получал большую лучевую нагрузку, современные аппараты позволяют провести исследование за несколько минут. Особенно важна трехмерная КТ реконструкция при сложных переломах и дефектах черепа, во многом определяя хирургическую тактику (Рис.7.38).
Рис.7.22. КТ (костный режим) ребенка П., 7 лет. Вдавленный многооскольчатый перелом правой лобной кости.
Рис. 7.23. КТ ребенка З., 3 года.
Ушиб лобной области средней степени тяжести без выраженной дислокации и отека мозга.
Рис.7.24. КТ ребенка Н., 12 лет.
Ушиб лобных долей средней степени тяжести (через неделю после травмы). Выраженный отек лобных долей, начинающаяся атрофия левой лобной доли.
Рис.7.25. КТ ребенка А., 7 лет.
Ушиб левой лобной доли тяжелой степени тяжести. Умеренно выражен дислокационный синдром и отек мозга.
Рис. 7.26. КТ ребенка Р., 5 лет.
Ушиб тяжелой степени тяжести лобных долей, больше справа, с преобладанием геморрагического компонента.
Рис.7.27. КТ ребенка Б., 2 года.
Ушиб мозга средней степени тяжести, субарахноидальная геморрагия с распространением крови в межполушарную щель и субарахноидальные пространства правой лобно-теменной области.
Рис.7.28 КТ ребенка Ф., 6 лет.
Эпидуральная гематома левой височной области без значительного дислокационного синдрома.
Рис.7.29. КТ ребенка Т., 3 года.
Острая субдуральная гематома над правым полушарием, выраженное сдавление мозга.
Рис.7.30. КТ ребенка С., 4 года. Двусторонние хронические субдуральные гематомы.
Рис.7.31. КТ ребенка С., 1 год.
Массивные хронические субдуральные гидромы, гипоксическая атрофия мозга.
Рис.7.32. КТ ребенка Б., 9 месяцев.
Хроническая субдуральная гематома левой лобно-теменно-височной области, выраженный дислокационный синдром.
Рис.7.33. КТ ребенка Е., 8 лет.
Оссифицированная хроническая субдуральная гематома правой лобно-теменной области, состояние через 3 года после ликворошунтирующей операции и год после легкой черепно-мозговой травмы. Дислокационный синдром слабо выражен.
Рис.7.34. КТ ребенка М.., 5 лет.
Оссифицирующаяся хроническая субдуральная гематома левой лобно-теменно-височной области, состояние через год после ликворошунтирующей операции. Дислокационный синдром резко выражен.
Рис. 7.35. КТ ребенка Р., 4 года.
Внутримозговая гематома правой височно-подкорковой области со слабо выраженным
дислокационным синдромом.
Рис. 7.36. КТ ребенка Т., 9 лет.
Внутримозговая гематома правой височной области с прорывом крови в тело и задний рог правого бокового желудочка. Умеренно выражен перифокальный отек.
Рис. 7.37. КТ ребенка О., 2 года.
Поднадкостнично-эпидуральная гематома слева. Эпидуральная гематома затылочно-теменная область, поднадкостничная гематома – теменно-височная область. Умеренно выражен дислокационный синдром. При костной реконструкции видна область линейного перелома затылочной кости слева
с переходом на теменную кость.
Рис.7.38. КТ (А) и трехмерная реконструкция (Б) ребенка З., 2 года.
Растущий перелом затылочной и височной костей справа с формированием арахноидальной
экстра-интракраниальной кисты.
Б
Источник
