Ушиб селезенки история болезни
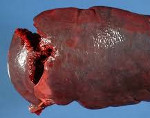
Тупая травма живота с разрывом селезенки как объект судебно-медицинской экспертизы встречается достаточно редко. Так, за 2015 год в филиале № 4 ФГКУ «111 Главный государственный центр судебно-медицинских и криминалистических экспертиз» МО РФ травма селезенки составила менее 3 % от общего количества проведенных экспертиз.
Установление механизма травмы селезенки, его оценка с позиции достоверности предполагаемых следственными органами событий представляют определенные трудности для практикующих судебно-медицинских экспертов. Особую сложность представляют случаи, когда во время оперативного вмешательства применяются органосохраняющие методы лечения. Судебномедицинский эксперт не имеет возможности провести макрои микроскопическое исследование травмированной селезенки, поэтому единственным объектом изучения является история болезни, в которой должны быть достаточно полно описаны ее повреждения и их локализация.
Как показывает многолетний опыт работы с медицинскими документами, оперирующие хирурги и судебно-медицинские эксперты используют в своей работе различную специальную медицинскую литературу, в которой представлена анатомия (топографическая анатомия) селезенки. Судебно-медицинские эксперты в повседневной деятельности используют официальную медицинскую литературу, в частности – Атлас анатомии человека под редакцией профессора Р.Д. Синельникова, который допущен Отделом медицинских учебных заведений и кадров Министерства здравоохранения СССР в качестве учебного пособия для студентов медицинских институтов.
Согласно указанному Атласу на селезенке различают две поверхности – диафрагмальную и висцеральную, два края – верхний и нижний и два конца – передний и задний (рисунок).
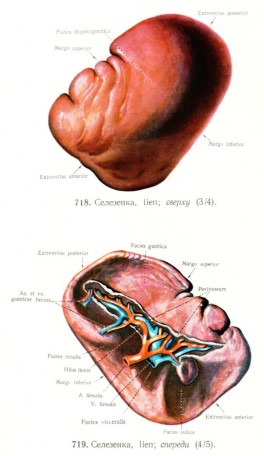
Рис. Строение селезенки
В медицинской литературе, которую используют врачи-хирурги, например: «Основы оперативной хирургии» под редакцией члена-корреспондента РАМН профессора С.А. Симбирцева (СПб.: Гиппократ, 2002. – 632 с. (с. 290); «Экстренные специальные оперативные вмешательства» под редакцией профессора Б. Нидерле (Прага: Авиценум, 1984. – 241 с.); «Прикладная лапароскопическая анатомия: брюшная полость и малый таз», перевод с английского под редакцией д.м.н., профессора А.Н. Лызикова, д.м.н., профессора О.Д. Мядельца (М.: Медицинская литература, 1999. – 384 с.), имеют место такие анатомические понятия, как «нижний и верхний полюса селезенки». При этом сведений о верхнем и нижнем крае селезенки (согласно описанию селезенки в Атласе анатомии Р.Д. Синельникова) в этой литературе мы не нашли.
Данные части селезенки, названные «нижний и верхний полюса» в указанной медицинской литературе для хирургов, в Атласе Р.Д. Синельникова обозначены как «передний и задний концы». То есть описание анатомических частей селезенки в разных медицинских источниках отличается, что создает определенные трудности для правильного понимания локализации имевшихся патологических изменений (повреждений) селезенки при изучении медицинских документов (историй болезни), так как хирурги описывают повреждения селезенки, применяя анатомические названия ее частей, указанные в используемых ими учебных пособиях по хирургии.
В случаях проведения экспертиз по медицинским документам, на основании данных о локализации повреждений, имеющихся в истории болезни, весьма сложно будет установить точную топографию повреждений селезенки, а также высказаться о месте и направлении травмирующего воздействия. Данный вывод полностью подтверждает приведенный ниже случай из практики.
В нашем филиале в 2015 году проведена судебно-медицинская экспертиза по медицинским документам в отношении рядового Б., получившего закрытую тупую травму живота с разрывом паренхимы и капсулы селезенки, сопровождавшуюся кровотечением в брюшную полость. Учитывая небольшой объем повреждения в виде разрыва капсулы и паренхимы селезенки длиной 1,5 см, шириной 0,3 см и глубиной до 0,5 см, локализацию повреждения в области «верхнего полюса» селезенки по «вентральной» поверхности, хирургами было принято решение о проведении органосохраняющей операции – ушивание раны селезенки с тампонадой сальником, санация, дренирование брюшной полости. Используя данные специальной медицинской литературы по хирургии, мы предположили, что под понятием «верхний полюс» селезенки имеется в виду ее задний конец, а вентральную поверхность следует понимать как висцеральную. Для уточнения локализации повреждения было принято решение уточнить у оперировавшего хирурга, где было повреждение, с указанием на схеме селезенки.
В беседе оперирующий хирург пояснил, что имел место разрыв паренхимы и капсулы селезенки, локализовавшийся (с позиции нормальной анатомии) в области верхнего края селезенки по ее висцеральной поверхности, примерно на одинаковом расстоянии как от ее переднего, так и от заднего конца. То есть в истории болезни локализация разрыва капсулы и паренхимы селезенки была указана неверно.
Из специальной медицинской литературы (Савченко С.В., 1992; Соседко Ю.И., 2001; Карандашев А.А., Русакова Т.И., 2004; Ершова Н.В., 2005) известно, что правильно определить механизм образования повреждения селезенки (место приложения травмирующей силы, направления действия травмирующего воздействия) без знания локализации ее повреждения, вида повреждения, формы разрыва достоверно не представляется возможным.
После определения точной локализации повреждения, формы и направления разрыва нами был сделан правильный вывод о месте приложения и направлении действия травмирующего воздействия, повлекшего за собой разрыв паренхимы и капсулы селезенки у рядового Б., что впоследствии было подтверждено данными уголовного дела.
С учетом изложенной информации считаем, что:
- при экспертизе травмированной селезенки во всех случаях необходимо ходатайствовать перед следствием о предоставлении удаленной селезенки для лабораторного исследования;
- при невозможности исследовать удаленную селезенку ходатайствовать перед следствием о допросе оперировавшего хирурга с участием судебномедицинского эксперта;
- по окончании допроса необходимо составить схемы, на которых указать форму, направление разрыва (разрывов), точную локализацию повреждения (повреждений) относительно анатомических образований селезенки.
Список литературы
- Синельников, Р.Д. Атлас анатомии человека. – М. : Медицина, 1966. – Т. 2. – С. 454.
- Соседко, Ю.И. Диагностика основных видов травматического воздействия при травме органов живота тупыми предметами : моногр. / Ю.И. Соседко. – Ижевск : Экспертиза, 2001. – С. 119–125.
- Ершова, Н.В. Судебно-медицинская диагностика подкапсульных повреждений селезенки при травме тупыми предметами : дис. канд. мед. наук / Ершова Наталья Викторовна. – М., 2005.
- Савченко, С.В. Судебно-медицинская оценка механизма повреждений селезенки при травме тупыми предметами : автореф. дис. … канд. мед. наук / Савченко Сергей Владимирович. – М., 1992.
- Карандашев, А.А. Возможности судебно-медицинской экспертизы по выявлению условий возникновения повреждений селезенки и давности их образования / А.А. Карандашев, Т.И. Русакова. – М. : Медпрактика, 2004.
- Основы оперативной хирургии / под ред. С.А. Симбирцева. – СПб.: Гиппократ, 2002. – С. 290.
- Прикладная лапароскопическая анатомия: брюшная полость и малый таз / пер. с англ. под ред. А.Н. Лызикова, О.Д. Мядельца. – М.: Мед. лит., 1999. – 384 с.
- Экстренные специальные оперативные вмешательства / под ред. Б. Нидерле. – Прага : Авиценум, 1984. – 241 с.
Источник

Разрыв селезенки – это нарушение целостности селезенки в результате травматического воздействия. Возникает при ударе в нижнюю часть левой половины грудной клетки или в область левого подреберья. Часто сочетается с повреждением других органов брюшной полости. Проявляется болями в левом подреберье и симптомами кровопотери, обычно наблюдаются признаки раздражения брюшины. Диагноз выставляется на основании клинических проявлений, данных лапароскопии и других исследований. Лечение оперативное – ушивание селезенки или удаление органа.
Общие сведения
Разрыв селезенки – достаточно распространенное повреждение. Из-за высокой вероятности обильного кровотечения представляет непосредственную опасность для жизни, требует проведения немедленного оперативного вмешательства. Чаще встречается у лиц трудоспособного возраста, что обусловлено их более высокой физической активностью и более высоким риском попадания в экстремальные ситуации.
Разрывы селезенки могут быть изолированными, встречаться в составе сочетанной и множественной травмы (политравмы). Часто наблюдаются одновременные повреждения печени, брыжейки и толстой кишки. Возможно сочетание с переломами ребер, повреждением грудной клетки, переломом позвоночника, ЧМТ, переломом таза, переломами костей конечностей и другими повреждениями. Лечение данной патологии осуществляют травматологи и абдоминальные хирурги.

Разрыв селезенки
Причины
Разрыв селезенки встречается при различных высокоэнергетических травмах: падениях с высоты, промышленных, природных, железнодорожных или автодорожных катастрофах. К числу предрасполагающих факторов, повышающих вероятность повреждения селезенки, относятся недостаточно прочная тонкая капсула, полнокровие органа и его малая подвижность. С другой стороны, эти факторы нивелируются тем, что селезенка достаточно надежно защищена от внешних воздействий ребрами. Вероятность разрыва селезенки в результате травмы увеличивается при патологических процессах, сопровождающихся спленомегалией и повышением рыхлости паренхимы. Кроме того, прочность селезенки в некоторой степени зависит от степени ее кровенаполнения, положения органа в момент травмы, фазы дыхания, наполнения кишечника и желудка.
Патанатомия
Селезенка – паренхиматозный орган, расположенный в верхней левой части брюшной полости, кзади от желудка, на уровне IX-XI ребер. Покрыта капсулой. Имеет форму удлиненной и уплощенной полусферы, которая выпуклой стороной обращена к диафрагме, а вогнутой – к органам брюшной полости. Селезенка не относится к числу жизненно важных органов. Является основным источником лимфоцитов, продуцирует антитела, участвует в разрушении старых тромбоцитов и эритроцитов, выполняет функцию депо крови.
Классификация
В абдоминальной хирургии выделяют следующие виды разрывов селезенки:
- Контузия – наблюдается разрыв участка паренхимы при сохранении целостности капсулы органа.
- Разрыв капсулы без значительного повреждения паренхимы.
- Одномоментный разрыв селезенки – одномоментное повреждение капсулы и паренхимы.
- Двухмоментный разрыв селезенки – разрыв паренхимы, за которым через некоторое время следует разрыв капсулы.
- Разрыв капсулы и паренхимы с самостоятельной тампонадой (мнимый двухмоментный разрыв) – разрыв паренхимы быстро «закрывается» сгустком крови и кровотечение прекращается еще до появления выраженной клинической симптоматики. В последующем сгусток вымывается током крови, кровотечение возобновляется.
- Мнимый трехмоментный разрыв – двухмоментный разрыв, за которым через некоторое время следует самостоятельная тампонада, а позже – свободное позднее кровотечение.
Чаще всего наблюдаются одномоментные разрывы селезенки с немедленным возникновением кровотечения в брюшную полость. Двухмоментные разрывы составляют около 13% от общего количества закрытых повреждений селезенки, временной период между моментом травмы и началом кровотечения в брюшную полость колеблется от нескольких часов до 1-2,5 недель. Причиной разрыва капсулы при уже имеющейся центральной или подкапсульной гематоме становится физическое напряжение, чихание, кашель, ходьба, акт дефекации, поворот в постели и другие обстоятельства, вызывающие повышение давления в селезенке.
Большинство разрывов селезенки небольшие, сопровождаются стертой симптоматикой и диагностируются лишь через несколько часов, когда состояние больного ухудшается из-за продолжающейся кровопотери и скопления достаточного количества крови в брюшной полости. Профузное кровотечение с резким нарастанием клинических симптомов чаще наблюдается при двухмоментных повреждениях селезенки.

Возможно, здесь скрыты шокирующие фото медицинских операций
Разрыв селезенки
Симптомы разрыва селезенки
Клиника повреждений селезенки отличается большим разнообразием. Выраженность и наличие тех или иных проявлений зависят от степени разрыва, наличия или отсутствия сопутствующих повреждений, а также времени с момента травмы. Сразу после травматического воздействия может наблюдаться либо нерезкое ухудшение состояния, либо картина острой кровопотери без перитонеальных признаков, свидетельствующих о повреждении паренхиматозного органа. Основными жалобами в первые часы являются боли в районе левого подреберья и верхних отделах живота. Примерно у половины пациентов боли иррадиируют в левую лопатку и левое плечо.
Большинство больных принимают вынужденную позу: на левом боку с поджатыми ногами либо на спине. Брюшная стенка не участвует в акте дыхания. Степень напряжения брюшной стенки и выраженность болевого синдрома при пальпации живота может значительно варьировать как у разных больных, так и у одного и того же пациента в разные периоды после травмы. В отдельных случаях (при коллапсе или шоке) напряжение мышц живота может отсутствовать. Притупление звука в отлогих отделах живота при перкуссии наблюдается только при значительном кровотечении. Через некоторое время после травмы развивается парез кишечника, проявляющийся отсутствием дефекации, задержкой газов и вздутием живота.
Наряду с местными симптомами, наблюдается картина нарастающей острой кровопотери: бледность, липкий холодный пот, снижение АД, учащение пульса, рвота и тошнота, головокружение, прогрессирующая слабость, одышка и шум в ушах. В дальнейшем возможно двигательное возбуждение, сменяющееся потерей сознания, а также учащение пульса свыше 120 уд/мин и снижение АД ниже 70 мм рт. ст. При этом точно установить причину кровотечения на основании одних лишь клинических признаков удается не всегда, поскольку большинство перечисленных выше симптомов (за исключением болей в левом подреберье) непатогномоничны и появляются при любых острых катастрофах в животе.
Диагностика
Анализы крови на начальных этапах обследования малоинформативны, поскольку из-за механизмов компенсации кровопотери состав периферической крови может оставаться в пределах нормы в течение нескольких часов. Диагноз выставляется на основании клинических признаков, данных рентгенографии грудной клетки и рентгенографии живота. На рентгеновских снимках слева под диафрагмой определяется гомогенная тень. Дополнительными признаками разрыва являются ограничение подвижности и высокое стояние левого купола диафрагмы, расширение желудка, смещение левой части ободочной кишки и желудка вправо и книзу. При скудной клинической симптоматике, подкапсульных и центральных гематомах селезенки данные рентгенографии часто неспецифичны. Может потребоваться ангиография, однако этот метод не всегда применим из-за больших временных затрат, отсутствия необходимого оборудования или специалистов.
В настоящее время в связи с широким распространением эндоскопических методов все большее значение в диагностике разрывов селезенки приобретает лапароскопия. Эта методика позволяет не только быстро подтвердить наличие кровотечения в брюшную полость, но и точно установить его источник. При отсутствии эндоскопического оборудования альтернативой лапароскопии может стать лапароцентез – метод, при котором переднюю брюшную стенку прокалывают троакаром (полым инструментом), затем вводят через троакар катетер и выполняют аспирацию содержимого брюшной полости. Данная методика дает возможность подтвердить наличие кровотечения в брюшную полость, но не позволяет установить его источник.
Лечение разрыва селезенки
Кровотечения при подобных повреждениях крайне редко останавливаются самостоятельно, поэтому такая травма является показанием для экстренного хирургического вмешательства. Операция должна быть проведена в как можно более ранние сроки, поскольку нарастающая кровопотеря ухудшает прогноз. При возможности перед началом вмешательства добиваются стабилизации гемодинамики, осуществляя переливание крови и кровезаменителей. Если гемодинамические показатели не удается стабилизировать, операцию проводят даже при тяжелом состоянии пациента, параллельно продолжая осуществлять активные реанимационные мероприятия.
Классическим общепризнанным в травматологии и абдоминальной хирургии способом остановки кровотечения при любых разрывах селезенки считается полное удаление органа. Однако в последние годы, наряду с полным удалением, при отрывах фрагментов и неглубоких одиночных повреждениях некоторые хирурги в качестве варианта рассматривают органосохраняющую операцию – ушивание ран селезенки. Безусловными показаниями к полному удалению органа являются обширные разрывы и размозжения, разрывы в области ворот, обширные рваные и сквозные раны, невозможность надежного ушивания раны и прорезывание швов. В послеоперационном периоде после ушивания или удаления селезенки продолжают внутривенные инфузии крови и кровезаменителей, проводят коррекцию нарушений деятельности различных органов и систем, назначают обезболивающие и антибиотики.
Источник
Одним из основных вопросов, устанавливаемых следственными органами и судами при назначении судебно-медицинской экспертизы в случаях травмирования граждан, является вопрос, касающийся механизма образования повреждений органов и тканей. Экспертное решение указанного вопроса важно для предварительного расследования или судебного разбирательства, так как позволяет не только устанавливать обстоятельства происшествия, но и конкретизировать причастность одного или нескольких лиц к нанесению повреждений пострадавшему. В этой связи установление механизма образования повреждений является одной из основных целей производства судебно-медицинских экспертиз, в том числе при травме селезенки.
Повреждения этого органа нередко встречаются в практике судебно-медицинских экспертов как при исследовании трупов, так и при судебно-медицинской экспертизе живых лиц. В основе установления механизма травмы селезенки лежит совокупная оценка клинических, макроскопических, гистологических данных и сведений из материалов дела, что дает возможность судебно-медицинскому эксперту в определенной мере ретроспективно восстановить обстоятельства возникновения травмы селезенки и позволяет подтвердить или опровергнуть следственную версию.
Согласно определению, механизм образования повреждений (механизм травмы) – это процесс взаимодействия повреждающего фактора и повреждаемой части тела или организма в целом [2]. При травме это предполагает установление травмирующего предмета, его свойств, места приложения, направления и вида травмирующего воздействия, а также их количества.
В настоящее время в научной литературе широко освещены вопросы механизма образования травмы селезенки. Основываясь на законы деформации упругих тел, установление механизма повреждений органа не вызывает затруднений у судебно-медицинских экспертов [1]. Однако вопрос определения количества травмирующих воздействий при макроскопическом исследовании органа в настоящее время остается открытым и в научной литературе в достаточной мере не освещен. В нашей практике мы столкнулись со случаями неоднократного травмирования селезенки, когда по морфологии одного разрыва устанавливалось конкретное количество травмирующих воздействий.
Случай из практики
С постановлением о производстве судебно-медицинской экспертизы была представлена история болезни и макропрепарат удаленной при оперативном вмешательстве селезенки.
Согласно обстоятельствам, указанным в постановлении, гр. М. около 3 часов 6 января нанес гр. С. не менее двух ударов кулаками обеих рук по туловищу.
По данным истории болезни, гр. С. поступил на стационарное лечение 6 января в 15.30 с жалобами на боли в левой половине живота. При осмотре состояние тяжелое. Перистальтика отсутствует. Болезненность при пальпации в левой половине живота. Положительный симптом Щеткина. Каких-либо наружных повреждений не обнаружено. Диагноз: тупая травма живота. Разрыв селезенки. В 16.30 6 января произведена операция верхнесрединная лапаротомия, спленэктомия, санация и дренирование брюшной полости. После вскрытия брюшной полости в операционную рану выведена селезенка, которая была удалена в 16.40. При ревизии в брюшной полости около 1500 мл крови в виде свертков. Реинфузия не проводилась. Послеоперационный диагноз: закрытая травма живота с разрывом селезенки, внутрибрюшное кровотечение, кровопотеря около 2000 мл. Послеоперационный период протекал без осложнений. Заживление раны первичным натяжением. Выписан в удовлетворительном состоянии.
При макроскопическом исследовании удаленной у гр. С. селезенки: макропрепарат размерами 12 × 8 × 4 см. При исследовании макропрепарата установлено: на диафрагмальной поверхности органа каких-либо повреждений не выявлено; на висцеральной поверхности в области прикрепления к заднему концу диафрагмально-селезеночной связки неправильно-овальной формы тонкое подкапсульное кровоизлияние с отсутствием небольшого фрагмента ткани, в области ворот от переднего до заднего конца от нижней половины до нижнего края капсула органа отсутствует; под остатками капсулы по нижнему краю свертки крови; на висцеральной поверхности ниже ворот, поперечно длиннику селезенки, разрыв ткани неправильной линейной формы, длиной 3,5 см, шириной до 1 см, с неровными кровоподтечными краями; на поперечных разрезах в глубине пульпы от основного разрыва веерообразно отходят 4 разрыва, повторяющие направление основного, занимающие 2/3 пульпы; разрывы заполнены свертками крови; в области прикрепления к переднему концу селезеночноободочной связки неправильно-овальной формы тонкое подкапсульное кровоизлияние. На разрезах в областях выявленных повреждений небольшие кровоизлияния в пульпу.
Для гистологического исследования с целью установления давности повреждений селезенки изъяты кусочки ткани: из области разрывов, подкапсульных кровоизлияний в местах прикрепления связок. Приготовлены 48 гистологических микропрепаратов на 24 предметных стеклах, окраска гематоксилином и эозином, по Перльсу и по Ван-Гизону, заливка в парафин.
По данным гистологического исследования, в селезенке определяются разрывы капсулы и паренхимы, выполненные свертками крови, состоящими из неизмененных и гемолизированных эритроцитов, клеток белой крови, в том числе и множественных гранулоцитов, и нежных зернисто-нитчатых масс фибрина. В отдельных полях зрения, по краям разрывов определяются скопления гранулоцитов, среди которых есть и распадающиеся клетки в умеренном количестве. Эти гранулоциты местами формируют структуры типа демаркационного вала. В двух препаратах подкапсульная гематома аналогичной морфологической характеристики. Обнаружены также мелкие паренхиматозные разрывы и надрывы пульпы с кровоизлияниями, имеющими вид описанных выше и более свежий вид. При окраске по Перльсу сидерофаги не обнаружены. Гистологический диагноз: разрывы капсулы и паренхимы селезенки с кровоизлияниями в зонах разрывов. Мелкие разрывы и надрывы пульпы с кровоизлияниями. Подкапсульная гематома.
Выявленный при макроскопическом исследовании комплекс морфологических особенностей повреждений селезенки с учетом клинических проявлений травмы селезенки, отмеченных в истории болезни, позволил сделать вывод о том, что травма органа носила одноэтапный характер.
Морфологические особенности повреждений селезенки и их локализация на органе свидетельствуют о том, что в брюшной полости имело место смещение органа от левой боковой стенки к центру. Об этом свидетельствуют признаки деформаций сдвига капсулы по отношению к пульпе (кровоизлияния) на висцеральной поверхности обоих концов в местах прикрепления связок. Дальнейшее смещение центральной части селезенки привело к деформациям растяжения на висцеральной поверхности с образованием разрыва капсулы и ткани ниже ее ворот. Наличие 4 разрывов, отходящих от основного, с веерообразным расхождением в глубине пульпы свидетельствует, как минимум, о 4 травматических воздействиях. Появление данных разрывов связано с присоединением к ударной нагрузке сдвиговых деформаций из-за потери прочности органа как конструкции в целом при первичном его повреждении. Однотипная гистологическая картина установленных при микроскопическом исследовании повреждений свидетельствует о том, что все повреждения возникли в короткий промежуток времени.
При проекции селезенки на наружные покровы вертикально стоящего человека ее повреждения могли образоваться от ударных воздействий тупого твердого предмета (предметов) с ограниченной травмирующей поверхностью или при ударах о таковой (таковые) в область левой боковой поверхности грудной клетки от задней до передней подмышечной линии на уровне 9–11-го ребер в направлении слева направо.
Наличие в брюшной полости потерпевшего гемолизированной крови свидетельствует о давности травмы свыше 12 часов до момента оперативного удаления органа. Гистологическая картина свидетельствует о давности возникновения повреждения органа не менее чем за 10 часов до момента оперативного его удаления 6 января в 16.40. Наличие более поздних, «свежих» кровоизлияний, вероятнее всего, связано с техникой оперативного удаления поврежденного органа.
В результате проведенного макроскопического исследования удаленной селезенки, с учетом результатов гистологического исследования, версия следователя была уточнена. Целенаправленная работа следственного органа с обвиняемым лицом привела к тому, что им были даны признательные показания в нанесении 4 ударов потерпевшему.
Таким образом, тщательное изучение макропрепарата с целью выявления морфологических особенностей повреждений селезенки, а также целенаправленное гистологическое исследование, позволяют детализировать механизмы их возникновения и устанавливать кратность травматических воздействий.
Список литературы
- Карандашев, А.А. Возможности судебно-медицинской экспертизы по выявлению условий возникновения повреждений селезенки и давности образования / А.А. Карандашев, Т.И. Русакова. – М. : Медпрактика-М, 2004. – 49 с. – Текст : непосредственный.
- Попов, В.Л. Черепно-мозговая травма : судеб.-мед. аспекты / В.Л. Попов. – Л. : Медицина, 1988. – 240 с. – Текст : непосредственный.
Источник
