Внутрисуставные переломы проксимального конца большеберцовой кости
Лечение переломов проксимального конца большеберцовой кости может быть консервативным и хирургическим. Каждый из этих методов имеет свои преимущества и недостатки.
Решение об оперативном лечении должно приниматься совместно пациентом, членами его семьи и лечащим врачом. Предпочтительный метод лечения выбирается исходя из типа перелома и индивидуальных запросов пациента.
Составляя план лечения, доктор учитывает несколько вопросов, в т.ч. ваши ожидания, образ жизни и состояние вашего здоровья.
У физически активных пациентов хирургическое восстановление сустава обычно является оптимальным методом лечения, позволяющим максимально полно восстановить стабильность и подвижность сустава и минимизировать риск развития посттравматического остеоартрита.
У других пациентов, однако, преимущества хирургического лечения могут быть не так очевидны. Некоторые сопутствующие заболевания или исходные проблемы с нижней конечностью могут свести на нет возможные преимущества операции. В таких случаях операция лишь увеличивает возможные риски для пациента (риски анестезии или инфекции, например).
Экстренная помощь
Открытые переломы. При повреждении кожных покровов в области перелома возможна контаминация перелома бактериальной флорой и развитие инфекции. В таких случаях показано максимально раннее хирургическое лечение, направленное в т.ч. на очищение загрязненных мягких тканей и снижение риска инфекции.
Наружная фиксация. При значительном повреждении мягких тканей (кожи и мышц) в области перелома или если состояние вашего здоровья внушает опасения относительного того, как вы перенесете обширную операцию, доктор может временно наложить вам наружный фиксатор. При этой операции в кости выше и ниже уровня перелома вводятся металлические спицы или стержни, которые фиксируются к аппарату наружной фиксации. Последний представляет собой рамку, удерживающую кости в правильном положении до тех пор, пока вы не будете готовы к операции.

В ранние сроки после травмы и без того поврежденные кожа и мягкие ткани в области перелома могут подвергнуться еще более значительному повреждению в результате операции. В таких случаях с целью временной стабилизации перелома и создания условий для заживления мягких тканей может быть наложен наружный фиксатор.
Компартмент-синдром. В небольшом числе случаев отек мягких тканей голени может быть выраженным настолько, что начинает угрожать кровоснабжению мышц и нервов голени и стопы. Это состояние называется компартмент-синдромом, и оно требуют немедленного хирургического лечения. Во время операции, называемой фасциотомией, выполняются вертикальные разрезы стенок мышечных футляров голени. Эти разрезы оставляются открытыми и закрываются только через несколько дней или недель после операции, когда отек купируется. В некоторых случаях для закрытия таких разрезов необходима кожная пластика.
Консервативное лечение
Консервативное лечение включает иммобилизацию гипсом или брейсом, а также ограничение движений и нагрузки на ногу. В процессе такого лечения доктор периодически будет назначать вам контрольную рентгенографию для оценки сращения костей. Движения в коленном суставе и нагрузка на ногу будут зависеть от типа перелома и особенностей выбранного метода лечения.
Хирургическое лечение
Существует несколько методов, позволяющих хирургу добиться восстановления правильного положения костных фрагментов и удержания их в этом положении до наступления сращения.
Внутренняя фиксация. Во время этой операции костные фрагменты сначала возвращаются в свое нормальное положение. В этом положении они удерживаются специальными фиксаторами – интрамедуллярными стержнями или пластинами и винтами.
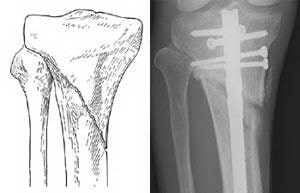
(Слева) Перелом проксимального конца большеберцовой кости. (Справа) Такой же тип перелома, фиксированный интрамедуллярным стержнем.
При переломах проксимальной четверти большеберцовой кости, если линия перелома не проникает в сустав, возможная фиксация как стержнем, так и пластиной. Стержень вводится в костномозговой канал в центре кости, а пластина фиксируется винтами к наружной поверхности кости.
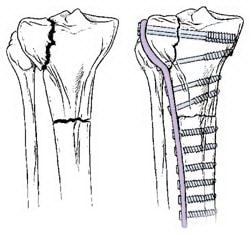
Переломы, проникающие в сустав, обычно требуют стабилизации пластиной. Пластина фиксируется к наружной поверхности кости.
Пластины и винты обычно используются при переломах, проникающих в сустав. Если перелом сопровождается вдавлением суставной поверхности, для восстановления нормальной анатомии и функции сустава необходимо восстановить эту суставную поверхность. После этого обычно образуется дефект кости в области перелома. Такие дефекты заполняются костным материалом, взятым у самого пациента или из костного банка. Также возможно использование синтетических или естественных продуктов, стимулирующих регенерацию кости.
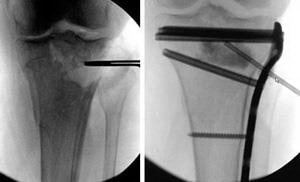
При вдавленных переломах для восстановления сустава необходимо вернуть вдавленный фрагмент не место. Это уменьшает риск развития остеоартрита и нестабильности. После этого в области перелома обычно образуется дефект (слева), который заполняется костью, синтетическими или естественными материалами (справа).
Наружные фиксаторы. В некоторых случаях мягкие ткани в области перелома могут быть повреждены настолько, что использование внутренних методов фиксации не представляется возможным. В таких случаях описанный выше наружный фиксатор может использоваться в качестве окончательного метода лечения и снимается только после сращения перелома.
Источник
Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
Переломы проксимального отдела большеберцовой кости включают переломы, располагающиеся выше бугристости большеберцовой кости. Их следует разделить на внесуставные и внутрисуставные. К внутрисуставным переломам относятся повреждения мыщелков, в то время как к внесуставным – переломы межмыщелкового возвышения, бугорков и подмыщелковые переломы. Эпифизарные переломы большеберцовой кости считают внутрисуставными. Переломы проксимального отдела малоберцовой кости особого значения не имеют, поскольку малоберцовая кость не несет весовой нагрузки.
Внутренний и наружный мыщелки большеберцовой кости формируют площадку, передающую вес тела от мыщелков бедра к диафизу большеберцовой кости. Переломы мыщелков, как правило, связаны с некоторой степенью раздавливания кости вследствие осевой передачи веса тела. Кроме того, раздавливание мыщелка приводит к вальгусной или варусной деформации коленного сустава. Как показано на рисункежмыщелковое возвышение составляют бугорки, к которым прикреплены крестообразные связки и мениски.
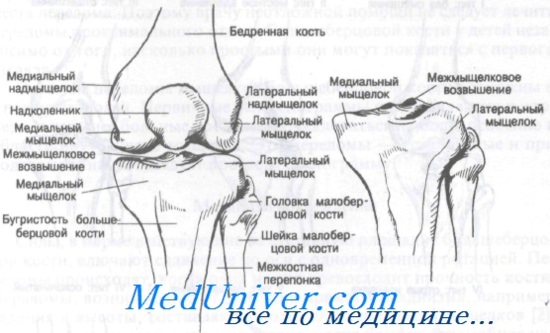 Основы анатомии коленного сустава
Основы анатомии коленного сустава
На основании анатомических признаков переломы проксимального отдела большеберцовой кости можно разделить на пять категорий:
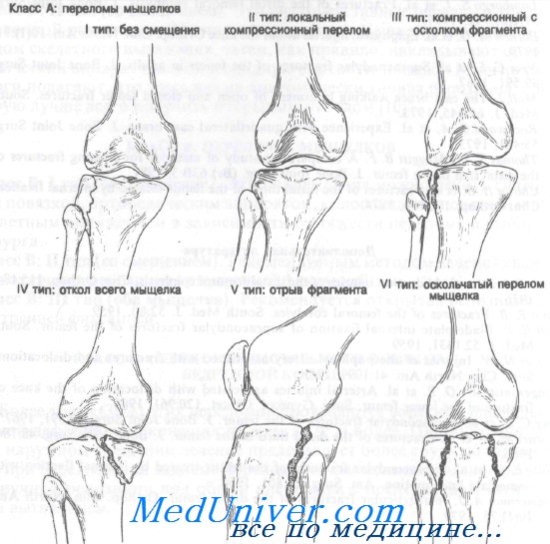
Класс А: переломы мыщелков
Класс Б: переломы бугорков
Класс В: переломы бугристости большеберцовой кости
Класс Г: подмыщелковые переломы
Класс Д: переломы эпифизеолизов, переломы проксимального отдела малоберцовой кости
Класс А: переломы мыщелков большеберцовой кости
Переломы мыщелков большеберцовой кости встречаются нередко. Они были классифицированы Hohl на основании анатомических данных и принципов лечения. Рассматривая переломы мыщелков большеберцовой кости, следует указать, что под отломом мыщелка имеют в виду смещение вниз его более чем на 4 мм. Серьезная деформация коленного сустава может возникнуть после, казалось бы, незначительных переломов проксимального отдела большеберцовой кости у детей. Причина ее остается неясной. Она появляется у детей до 4-летнего возраста и проявляется вальгусной деформацией коленного сустава через 6-15 мес после травмы.
Создается впечатление, что развитие этой деформации происходит в первую очередь из-за искривления диафиза большеберцовой кости ниже места перелома. Поэтому врачу неотложной помощи не следует лечить переломы проксимального отдела большеберцовой кости у детей независимо от того, насколько простыми они могут показаться с первого взгляда.
Скрытые переломы мыщелков большеберцовой кости возможны и у пожилых людей. Первичные рентгенограммы представляются в норме; тем не менее больные продолжают жаловаться на боли, особенно в области внутреннего мыщелка. Эти переломы – усталостные и при подозрении на них следует провести сканограмму.
Силы, в норме действующие на суставную площадку большеберцовой кости, влючают сдавление по оси с одновременной ротацией. Переломы происходят, когда одна из сил превосходит прочность кости. Переломы, возникающие от действия прямого механизма, например падения с высоты, составляют около 20% переломов мыщелков. Дорожно-транспортные происшествия, когда бампер автомобиля наносит удар по проксимальному отделу большеберцовой кости, являются причиной приблизительно 50% этих переломов. Остальные переломы вызываются комбинацией сдавления по оси и одновременного ротационного напряжения.
Переломы наружной площадки большеберцовой кости обычно происходят при насильственном отведении ноги. Переломы медиальной площадки, как правило, результат сильного приведения дистального отдела голени. Если в момент повреждения колено разогнуто, чаще возникает передний перелом. Большинство поздних мыщелковых переломов происходит при травме, когда коленный сустав в момент удара был согнут.
Как правило, больной жалуется на боль и припухлость, при этом его колено слегка согнуто. При осмотре часто можно обнаружить ссадину, указывающую на место удара, а также выпот и уменьшение объема движений из-за болей. Вальгусная или варусная деформация обычно указывает на отлом мыщелка. После выполнения простых рентгенограмм для диагностики скрытых повреждений связок или менисков могут потребоваться рентгенограммы под нагрузкой.
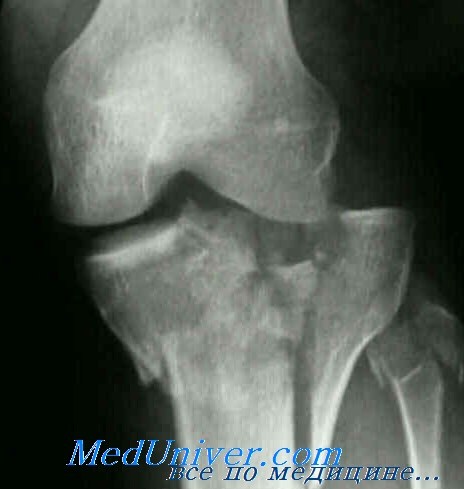
Для выявления этих переломов обычно достаточно снимков в боковой и косой проекциях. Кроме того, для оценки степени вдавления очень информативным может оказаться снимок суставной площадки. Анатомически суставная площадка имеет скос назад и вниз. На рутинных рентгенограммах этот скос не будет заметен, что замаскирует некоторые вдавленные переломы. Проекция суставной площадки компенсирует этот скос и позволит точнее выявить вдавленные переломы суставной площадки. При определении протяженности перелома всегда оказываются полезными рентгенограммы в косых проекциях.
Все рентгенограммы коленного сустава необходимо тщательно просмотреть на наличие отрывных фрагментов головки малоберцовой кости, мыщелков бедра и межмыщелкового возвышения, указывающих на повреждение связочного аппарата. Расширение суставной щели в сочетании с переломом противоположного мыщелка предполагает повреждение связок. Для выявления скрытых компрессионных переломов могут понадобиться томограммы.
 Проекция суставной площадки большеберцовой кости
Проекция суставной площадки большеберцовой кости
Переломы мыщелков большеберцовой кости часто сочетаются с рядом серьезных повреждений коленного сустава.
1. Эти переломы часто сопровождаются повреждениями связок и менисков как по отдельности, так в сочетании. При переломе наружного мыщелка следует заподозрить повреждение коллатеральной связки, передней крестообразной связки и наружного мениска.
2. После этих переломов могут наблюдаться либо острые, либо проявляющиеся позже повреждения сосудов.
Лечение переломов мыщелков большеберцовой кости
Четыре наиболее распространенных способа лечения перелома в зоне коленного сустава включают наложение давящей повязки, закрытую репозицию с наложением гипсовой повязки, скелетное вытяжение и открытую репозицию с внутренней фиксацией. Независимо от способа целями лечения являются:
1) восстановление нормальной суставной поверхности;
2) раннее начало движения в коленном суставе для профилактики контрактуры; 3) воздержание от нагрузки на сустав до полного заживления.
Выбор метода лечения зависит от типа перелома, опыта и мастерства хирурга-ортопеда, возраста больного и его дисциплинированности. Настоятельно рекомендуется срочная консультация хирурга-ортопеда.
Класс А: I тип (без смещения). У соблюдающего режим амбулаторного больного без сопутствующих повреждений связок перелом мыщелка без смещения можно лечить аспирацией гемартроза с последующим наложением давящей повязки. К конечности прикладывают пузырь со льдом и придают ей приподнятое положение не менее чем на 48 ч. Если через 48 ч рентгенограммы остаются без изменений, можно начинать движения в коленном суставе и упражнения для четырехглавой мышцы бедра. До полного выздоровления ногу не следует полностью нагружать. Можно использовать частичную нагрузку с ходьбой на костылях или гипсовый тутор.
Пребывание в гипсовой повязке более 4-8 нед с момента повреждения дисциплинированному больному не рекомендуется из-за высокой частоты развития контрактур коленного сустава. Если больной амбулаторный и не имеет повреждений связок, но в то же время недисциплинирован, рекомендуется иммобилизация гипсовой повязкой. Активные изометрические упражнения для тренировки четырехглавой мышцы бедра следует начинать рано, а гипсовую повязку оставлять до полного заживления. Госпитализированных больных без повреждений связок обычно лечат методом скелетного вытяжения в сочетании с ранними двигательными упражнениями.
Класс А: II тип (локальная компрессия). Неотложное лечение этих переломов зависит от следующих моментов: 1) отрывной перелом мыщелка со смещением его вниз более чем на 8 мм требует оперативной коррекции (поднятия фрагмента): 2) локализация вдавления в переднем или среднем отделах опаснее, чем в заднем; 3) наличия сопутствующих повреждений связок.
При диагностике этих переломов необходимы снимок с выведением проекции суставной площадки и проведение нагрузочных проб для выяснения целостности связок коленного сустава. Если связки повреждены, показано оперативное восстановление. Консервативное лечение перелома без смещения и повреждений связок включает: 1) аспирацию крови при гемартрозе; 2) наложение давящей повязки или задней лонгеты сроком от нескольких дней до 3 нед с полной разгрузкой конечности; 3) раннюю консультацию ортопеда.
Если больной госпитализирован, рекомендуется скелетное вытяжение по Buck с активными двигательными упражнениями.
Класс А: III тип (компрессионный, с отрывом мыщелка). Неотложная помощь при этих переломах включает лед, иммобилизацию задней лонгетой и точную рентгенологическую диагностику со срочным направлением к специалисту. Лечение варьируется от гипсовой иммобилизации с разгрузкой конечности до оперативной репозиции или скелетного вытяжения.
Класс А: IV тип (полный отрыв мыщелка). Неотложное лечение этих переломов включает лед, иммобилизацию и точную рентгенологическую диагностику со срочным направлением к ортопеду. Отщепление 8 мм и более считают значительным смещением, которое лучше лечить методом открытой или закрытой репозиции.
Класс А: V тип (откол). Эти переломы обычно захватывают внутренний мыщелок и могут быть передними или задними. Рекомендуемый метод лечения – открытая репозиция с внутренней фиксацией.
Класс А: VI тип (оскольчатый). Неотложная помощь при этих переломах включает лед, приподнятое положение конечности, иммобилизацию задней лонгетой, аспирацию крови при гемартрозе (при строгом соблюдении правил асептики) и госпитализацию для скелетного вытяжения.
Осложнения переломов мыщелков большеберцовой кости
Переломы мыщелков большеберцовой кости могут сопровождаться развитием нескольких серьезных осложнений.
1. После длительной иммобилизации возможна полная потеря движений в коленном суставе.
2. Несмотря на оптимальное лечение, может развиться дегенеративный артроз.
3. Даже при первично несмещенных переломах в первые несколько недель может развиться угловая деформация коленного сустава.
4. Эти повреждения могут осложниться нестабильностью коленного сустава или рецидивирующим подвывихом из-за разрыва связочного аппарата.
5. Леченные хирургическим методом открытые переломы могут осложниться инфекцией.
6. Туннельный синдром приводит к повреждению сосудисто-нервного пучка и может осложнить лечение этого вида переломов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение”
Оглавление темы “Переломы тазового кольца, бедра”:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Множественные переломы и вывих таза со смещением. Диагностика и лечение
- Перелом вертлужной впадины. Диагностика и лечение
- Перелом головки бедренной кости. Диагностика и лечение
- Перелом шейки бедра. Классификация, диагностика и лечение
Источник
Переломы мыщелков болыпеберцовой кости, по данным Харьковского института ортопедии и травматологии, составляет 8,9% от всех переломов костей голени. По частоте на первом месте стоят переломы наружного мыщелка, затем обоих мыщелков. Реже встречаются оскольчатые переломы внутреннего мыщелка болыпеберцовой кости.
G. Hirsch и L. Sullivan в эксперименте выявили тенденцию возникновения компрессионных переломов проксимального конца большеберцовой кости при положении сгибания. Откалывание мыщелка, по мнению авторов, происходит чаще в разогнутом положении конечности. Подобную закономерность в клинике наблюдал S. Foltin. Это правило может иметь исключения при воздействии значительных разрушающих усилий.
При выборе метода лечения и оценке результатов при переломах проксимального эпиметафиза болыпеберцовой кости учитывают характер перелома, возраст пострадавшего, общее состояние, а также степень остеопороза.
Т. Moore выделяет 5 типов переломов данной локализации:
- I тип (встречается наиболее часто) – перелом внутреннего мыщелка болыпеберцовой кости (линия перелома на прямой проекции проходит в сагиттальной плоскости вертикально, начинаясь у медиального края межмыщелкового возвышения). Большой фрагмент внутреннего мыщелка болыпеберцовой кости нестабилен, смещается дистально и нуждается в фиксации;
- II тип – в отломок включено межмыщелковое возвышение, при этом наблюдаются клинические проявления нестабильности коленного сустава, характерные для повреждения крестообразных связок;
- III тип – отрывной перелом по краю одного из мыщелков;
- IV тип – вдавленный (компрессионный) перелом “плато” большеберцовой кости (перелом часто раздробленный);
- V т и п (редкий и чрезвычайно неустойчивый) – четырехфрагментарный перелом мыщелков, оба мыщелка разобщены между собой и отделены от крупного дистального фрагмента.
Остеосинтез при переломах межмыщелкового возвышения
Показания – наличие смещения большого костного фрагмента. Обезболивание общее и внутрикостное.
Осуществляют широкий доступ к коленному суставу по передневнутреннему краю надколенника. Широко рассекают капсулу и синовиальную оболочку. Сустав промывают большим количеством 0,25% раствора новокаина и тщательно осматривают. Репонируют оторванное межмыщелковое возвышение вместе со связкой. Около бугристости болыпеберцовой кости сверлят два параллельных канала с таким расчетом, чтобы их проксимальные отделы выходили в зону перелома межмыщекового возвышения.
Толстую лавсановую нить или проволоку проводят у места прикрепления крестообразной связки и далее оба конца нити – через каналы кости, т. е. Побразно. Узел связывают у бугристости большеберцовой кости. Конечность должна быть согнута под углом 165- 170°, при этом происходит максимальное натяжение передней крестообразной связки. Сустав промывают раствором новокаина. Кетгутом восстанавливают синовиальную оболочку, а затем капсулу сустава. Рану послойно ушивают. Накладывают глубокую гипсовую лонгетную повязку на 3-4 нед. По показаниям осуществляют пункцию коленного сустава. С помощью массажа и лечебной физкультуры постепенно восстанавливают мышечный тонус и движения в суставе.
Лечение переломов мыщелков болыпеберцовой кости должно преследовать следующие цели:
- раннее и анатомически точное вправление отломков;
- надежная фиксация мыщелков до их полной консолидации;
- сохранение физиологической функции сустава;
- поздняя осевая нагрузка оперированной конечности.
При этом типе переломов применяют консервативные и оперативные методы лечения. Н. Tscherne и соавт. отмечают, что консервативное лечение следует проводить при стабильных типах переломов. При нестабильных типах показан остеосинтез винтами, пластинками, нередко в сочетании с костной аутопластикой.
R. Salter и соавт., а также J. Wad dell и соавт. оценили результаты лечения 95 больных с переломами проксимального эпифиза большеберцовой кости. Они пришли к выводу, что адекватная репозиция и ранние движения в коленном суставе определяют конечный исход лечения.
Переломы подразделяют на 5 типов:
- I – раскалывание эпифиза без смещения фрагмента;
- II – раскалывание эпифиза с дистальным смещением фрагмента;
- III – центральная компрессия суставной поверхности болыпеберцовой кости;
- IV – оскольчатый перелом обоих мыщелков;
- V – перелом медиального мыщелка с его компрессией.
Отдаленные результаты оценивали в сроки от 1 года до 15 лет после травмы. Средний возраст пострадавших 52 года. К удовлетворительным результатам относили сгибание в коленном суставе более 90°, варусную или вальгусную деформацию не более 5°, отсутствие симптомов и рентгенологических признаков остеоартрита, отсутствие хромоты. Худшие, чем указанные, результаты считали неудовлетворительными. Закрытая репозиция выполнена у 26 больных, открытая – у 69. При переломах I типа хороший результат достигался путем закрытой репозиции с последующей иммобилизацией гипсовой повязкой или открытой репозицией и внутренней фиксацией. В ряде случаев применено скелетное вытяжение.
При переломах II типа требовались открытая репозиция, костная пластика и внутренняя фиксация. Скелетное вытяжение с последующим наложением гипсовой повязки дало в ряде случаев удовлетворительные результаты.
При переломах III типа необходима закрытая репозиция отломков с последующей костной пластикой с целью замещения дефекта под приподнятым эпифизом. Скелетное вытяжение при этом типе перелома не влияет на репозицию и поэтому не показано в качестве альтернативного метода.
В случае перелома одного мыщелка эффективным является остеосинтез цанговыми фиксаторами.
При переломах IV типа скелетное вытяжение не достигает цели, так как с его помощью невозможно контролировать варусное или вальгусное отклонение. Поэтому авторы применяли открытую репозицию и внутреннюю фиксацию, а также костную пластику.
Больным с переломами I типа производили внутреннюю фиксацию смещенного мыщелка и дополнительно – костную пластику. При открытой репозиции и костной пластике движения в коленном суставе можно начинать через 8 нед после операции.
М. Shatzker и соавт. указали на связь степени остеопороза проксимального эпиметафиза большеберцовой кости с типом возникающего внутрисуставного перелома.
Е. Foltin обнаружил в литературе мало сведений о роли остеопороза в возникновении разных вариантов перелома мыщелков большеберцовой кости. Он проанализировал данные рентгенографии 353 больных с переломами мыщелков большеберцовой кости, лечившихся в клинике с 1970 по 1979 г. Е. Foltin использовал при оценке степени остеопороза критерии, разработанные J. Dupare и P. Fikat.
Только у одного больного был выраженный остеопороз, II степень процесса – у 64, III – у 87, IV – у 107 и V степень (норма) – у 100 больных. Степень остеопороза нарастала с увеличением возраста больных.
Для анализа степени минерализации кости, в частности проксимального эпифиза болыпеберцовой кости, наиболее информативной является двойная фотонная абсорбциометрия. Метод позволяет выявить больных с критическим уровнем ослабления прочности мыщелков болыпеберцовой кости.
Н. Bohr и О. Schaadt использовали этот метод для оценки минерального компонента в большеберцовой кости у 41 практически здоровой женщины 24-85 лет и у 22 мужчин 17-69 лет. Сканирование осуществляли на уровне бугристости большеберцовой кости. Было установлено, что содержание минерального компонента и плотность кости уменьшаются на 8-10% каждые 10 лет.
Е. Foltin сообщил, что в связи с характером остеопороза компрессионные переломы в наружном мыщелке большеберцовой кости встречаются вдвое чаще, чем во внутреннем. Если не было остеопороза, то переломов не было. В то же время при остеопорозе II степени переломы с компрессией всего мыщелка составляли 17%. Увеличивался также удельный вес переломов с локальной компрессией мыщелков большеберцовой кости. С нарастанием степени остеопороза начинает повреждаться преимущественно латеральный мыщелок, подвергаясь при этом компрессии. В группе больных без явлений остеопороза компрессионные типы перелома составляли 27%, а при наличии остеопороза – 78%. Выявлена также связь между степенью остеопороза и возрастом.
G. Santos и соавт. представили анализ результатов лечения переломов мыщелков большеберцовой кости у 100 больных, причем 69 из них проведено консервативное лечение, 31 – оперативное. Необходимость в оперативном вмешательстве возрастала по мере увеличения тяжести перелома. При консервативном лечении хорошие результаты получены у 66% больных, плохие – у 34%, после операции – соответственно у 74% и 26% больных. Авторы полагают, что адекватно выполненное оперативное вмешательство даже при более сложном типе перелома позволяет добиться лучших результатов, чем при консервативном лечении. Это объясняется тем, что оперативные методы обеспечивают более точную репозицию отломков, их фиксацию с помощью винтов, болтов и других конструкций.
В. П. Охотский и В. И. Потапов обобщил опыт оперативного лечения 64 больных с внутрисуставными переломами в области коленного сустава (возраст больных колебался от 19 до 72 лет, составляя в среднем 55 лет). Переломы мыщелков большеберцовой кости были у 46 больных. Открытая репозиция и остеосинтез выполнены у 45 из них. Хорошие результаты получены у 4 2 , ” неудовлетворительные – у 4 больных. Функция коленного сустава восстановилась в более короткие сроки у больных, которым был наложен аппарат наружной фиксации с шарнирным устройством.
R. Locht и соавт. разработали метод поздней костнохрящевой аллопластики с целью восстановления суставной поверхности мыщелков большеберцовой кости при их травматическом разрушении. Результаты операции оценены у 17 больных. Костнохрящевой аллотрансплантат фиксировали после тщательной адаптации винтами для губчатой кости. У 6 больных отдаленные результаты оказались весьма посредственными.
F. Alpecht и соавт. изучили в эксперименте методики заполнения костнохрящевых дефектов аутохрящевыми клетками в смеси с коллагеновой губкой и фибрином. Регенерация хрящевой поверхности отмечена к 16й неделе после нанесения дефекта.
J. Dupare и R. Cavagne оперировали 205 больных с переломами “плато” большеберцовой кости. Результаты изучены у ПО больных со средним сроком отдаленных наблюдений 3 года (средний возраст оперированных 49 лет). Перелом наружного мыщелка был у 64 больных, внутреннего мыщелка – у 5, перелом обоих мыщелков и межмыщелкового возвышения – у 17, перелом обоих мыщелков – у 20 больных. В 80% случаев перелом носил отрывной характер со смещением. Сопутствующее повреждение связочного аппарата отмечено в 12,7% случаев, повреждение менисков – в 15,5%. Авторы являются сторонниками активного хирургического лечения больных с такими переломами, за исключением случаев перелома без смещения и противопоказаний по общесоматическому статусу. При операции они производили анатомически точную репозицию отломков с реконструкцией суставной поверхности и заполнением дефекта большеберцовой кости кортикоспонгиозным аутотрансплантатом. Операции выполняли в ургентном порядке. Успех операции зависел от щадящей техники вмешательства, а также от стабильной фиксации отломков, позволяющей рано начинать активные и пассивные движения в коленном суставе. Отличный результат достигнут в 54,5% случаев, хороший – в 24,5%, удовлетворительный – в 12%, плохой отмечен в 9% случаев.
S. Gansewitz и М. Hohl лечили 160 больных с переломами проксимального конца большеберцовой кости. Отдаленные сроки наблюдений в среднем составили 1 , 8 года.
Выделено три группы больных:
- I – с закрытыми переломами без смещения, леченные консервативно;
- II – переломы со смещением, леченные консервативно;
- III – леченные оперативно.
При переломах без смещения применяли гипсовую повязку с шарниром, а также скелетное вытяжение (43 больных). Авторы подчеркивают необходимость сокращения послеоперационных сроков иммобилизации до 6 нед за счет обеспечения более надежной фиксации.
F. Behreus и R. Searls применили чрескостный остеосинтез у больных с переломами большеберцовой кости, причем закрытых переломов было 15, открытых – 54. Шесть больных поступили в клинику с процессом замедленной консолидации. В 44 случаях авторам пришлось произвести дополнительную костную пластику. У 9 больных возникло осложнение – инфекционный процесс вдоль раневых каналов и вокруг стержней.
G. Evans и соавт., R. Clifford и соавт. отмечают, что при переломах костей голени известные за рубежом конструкции для чрескостного остеосинтеза не находят широкого применения в связи с большим числом осложнений (несращения, деформации, инфекция вокруг стержневых каналов). Высокая частота несращений объясняется нестабильностью конструкций и резорбцией кости вокруг стержней. С целью повышения надежности фиксации костных отломков авторы предлагают новую схему размещения стержней, позволяющую противостоять торсионным и угловым нагрузкам. Угол между стержнями, вводимыми в болыпеберцовую кость, составляет около 60°. Этого вполне достаточно для стабилизации костных фрагментов. Диаметр стержней 5 мм. Обычно в каждый из фрагментов вводят 3 стержня. Удельный вес инфекции составил 2,8%. Авторы считают, что любые виды нестабильных переломов большеберцовой кости подлежат чрескостному остеосинтезу, причем оперативные вмешательства должны выполняться как можно раньше.
При оценке отдаленных результатов может быть полезной схема, разработанная P. Rasmussen. Оценивают 5 тестов в интервале от 0 до 6 баллов: болевой синдром, способность ходить, стабильность сустава, объем движений в коленном суставе и способность разгибать голень в коленном суставе. Максимальное число баллов 30. Каждый тест оценивается следующим образом. Боль : отсутствие боли – 6 баллов; периодические боли при смене погоды – 5 баллов; усиление болей при определенном положении сустава – 4 балла; нарастание постоянных болей во второй половине дня, т. е. после нагрузки, – 2 балла; наличие болей в покое (ночью) – 0 баллов. Способность ходить: нормальная ходьба, соответствующая возрасту, – 6 баллов; может ходить по улицам не менее 1ч – 4 балла; короткие прогулки в течение 15 мин – 2 балла; может передвигаться только в квартире – 1 балл; передвигается только в коляске – 0 баллов. Стабильность сустава: нормальная стабильность сустава в положении экстензии и при флексии 20° – 6 баллов; нарушение стабильности при сгибании коленного сустава на 20° – 5 баллов; нестабильность при экстензии на 10° – 2 балла; нестабильность при меньшем угле – 0 баллов. Объем движений в коленном суставе: не менее 140° – 6 баллов; не менее 120° – 5 баллов; не менее 90° – 4 балла; не менее 60° – 2 балла; не менее 30° – 1 балл; 0° – 0 баллов. Разгибание голени в коленном суставе: в полном объеме – 6 баллов; ограничение разгибания на 10° – 4 балла; более 10° – 2 балла.
Степень развивающегося посттравматического артроза может быть оценена по схеме D.Resnick и G. Niwoyama. Нулевая степень – нет изменений дегенеративного характера; I степень – минимальное сужение суставной щели, умеренный склероз, нет заметных изменений; II степень – умеренное сужение суставного пространства, имеется формирование остеофитов, нет костного коллапса, умеренный субхонд рал ьный склероз, наличие внутрисуставных остеохондральных тел, умеренное нарушение контуров суставных концов; III степень – выраженное сужение суставной щели вплоть до облитерации, коллабирование костной ткани, выраженный субхонд рал ьный склероз, наличие остеохондральных тел в суставе, выраженная деформация или искривление, а также выраженные изменения контуров суставного конца.
Используя данные критерии при оценке отдаленных результатов лечения переломов “плато” большеберцовой кости, P. Duwelius и J. Counolly установили, что консервативное лечение в 89% случаев позволяет получить отличные или хорошие результаты.
Опыт отечественных авторов подтверждает, что при нестабильных четырехфрагментных типах переломов проксимального конца большеберцовой кости благоприятные результаты достигаются при стабилизации отломков методом чрескостного остеосинтеза с сохранением движений в коленном суставе.
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник
