Возможное осложнение смещения хрусталика при ушибе глазного яблока
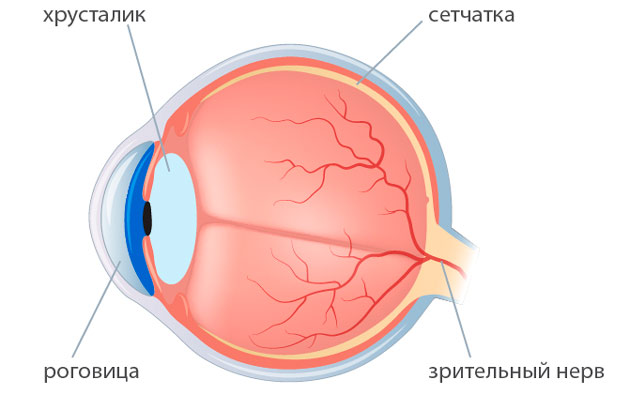
Операция по замене хрусталика, помутневшего при катаракте, является единственным возможным способом лечения заболевания. Такие оперативные вмешательства проводятся часто и во многих клиниках. Тем не менее осложнения после замены хрусталика глаза возможны. Какими они бывают и можно ли их избежать?
Почему возникают негативные последствия после замены хрусталика?
Если операция по замене хрусталика при катаракте выполнена опытным офтальмохирургом, то она не влечет за собой особых проблем. Для профессионалов, которые провели не одно оперативное вмешательство, удаление хрусталика и размещение на его месте импланта — интраокулярной линзы — простая и быстрая операция. Процесс выздоровления проходит спокойно у большинства пациентов. Вероятность осложнений возникает нечасто. Но все же их нельзя исключать, хоть они и являются достаточно редкими явлениями.
Любой из видов осложнений имеет конкретные причины происхождения. После проведения оперативного вмешательства часто возникает отек глаза. С такой неприятностью сталкиваются многие пациенты в послеоперационный период. Обычно она связана с ослабленным состоянием роговицы. Еще одна причина — особенность реакции организма на ультразвук. Он применяется в тех случаях, когда пациент слишком поздно обратился за медицинской помощью. Если катаракта была запущена, то офтальмохирургам требуется использовать более мощные ультразвуковые волны. Часто это оказывает повышенное воздействие на глазное яблоко.

Возможной причиной возникновения осложнений после замены хрусталика при катаракте может стать и врачебная ошибка. Такие ситуации не так часто встречаются в медицинской практике, но исключать их нельзя. Проблемы могут возникнуть из-за технических или тактических ошибок врача, который проводил операцию. Обычно врачебные ошибки совершаются случайно. Потому и предугадать их риск сложно. Проведение операции при катаракте — единственный возможный метод лечения и офтальмохирурги имеют достаточный опыт в ее выполнении. Но это не отменяет вероятности осложнений, возникших по вине врача.
Какие бывают интраоперационные осложнения при замене хрусталика?
Замена хрусталика при катаракте считается хорошо отлаженной процедурой. Но даже при проведении этой высокотехнологичной операции возможны осложнения. Одним из них является разрыв стенки капсулы, внутри которой прежде располагался помутневший хрусталик глаза, и выпадение его раздробленных частиц в область стекловидного тела. Это осложнение часто влечет за собой развитие глаукомы и поражение сетчатки. Исправить ситуацию может помочь проведение повторной операции. Обычно окулисты наблюдают за пациентом в течение 2-3 недель. После этого хирургическим способом происходит удаление засоренного стекловидного тела.
Смещение интраокулярной линзы в сторону сетчатки — еще один вид осложнений, возможных после замены хрусталика при катаракте. Происходит это из-за неправильного расположения импланта. Это и провоцирует отек макулы — самого центра сетчатой оболочки глаза, в которой фокусируются световые лучи. В этом случае единственным возможным способом устранения этой проблемы является проведение повторной операции и замена «неправильного» хрусталика новым.
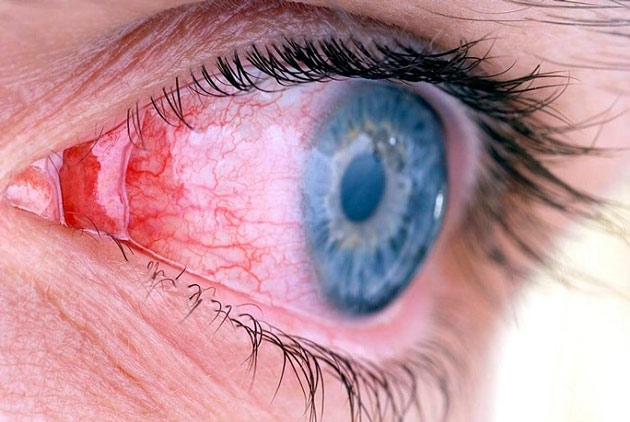
Особым видом осложнения является супрахориоидальное кровоизлияние. Это скопление геморрагического содержимого в пространстве между склерой — белковой оболочкой глаза и сосудистой. В большинстве случаев кровоизлияние при катаракте возникает у пациентов преклонного возраста или сопутствующих заболеваниях: глаукоме или гипертонии. Опасность такого осложнения в том, что оно может привести к стремительному снижению зрения и потере глаза.
Воспалительные процессы как осложнения после замены хрусталика
Применять их следует на протяжении 2-3 недель. Регулярность использования подбирается индивидуально.
Если иммунитет пациента был ослаблен еще до постановки диагноза «катаракта», то обычные признаки воспаления могут сопровождаться симптомами увеита или иридоциклита. При увеите воспаляются различные части сосудистой оболочки глаза:
- радужка;
- цилиарное тело;
- хориоидеа.
Проявляется это заболевание покраснением, болезненными ощущениями в области зрительных органов, светочувствительностью, затуманенностью зрения, повышенной слезливостью. В некоторых случаях перед глазами могут возникать мушки, плавающие пятна. Основа лечения увеита заключается в применение мидриатиков, стероидных, иммуносупрессивных препаратов.
Другим офтальмологическим заболеванием, которое может стать последствием воспалительного процесса является иридоциклит. Эта патология затрагивает собой радужную оболочку глаза и цилиарное тело. Болезнь «дает о себе знать» отеком, покраснением, болевыми ощущениями. В особо сложных случаях и при запущенной катаракте радужка может изменять окраску, зрачок — сужаться и деформироваться.
Консервативное лечение иридоциклита включает в себя следующие виды терапии:
- антибактериальную;
- противовоспалительную;
- противовирусную.
Виды осложнений, которые можно лечить консервативно
Гифема — негативное последствие, которое может возникать после операции по удалению катаракты. Это кровоизлияние в переднюю камеру глазного яблока, заполненную внутриглазной жидкостью. То есть, возникает скопление крови между хрусталиком и радужкой. Гифема возникает из-за того, что при проведении операции офтальмохирург нечаянно повредил сосуды цилиарного тела или радужной оболочки глаза. Такое состояние не представляет серьезной опасности для пациента, хотя может сохраняться несколько месяцев. Гифема не вызывает болевых ощущений и не нарушает зрение. Лечится она с помощью дополнительных промываний. Врачи чаще всего назначают гормональные капли, например, «Дексаметазон», и мидриатики, например, «Атропин».
Неудачно проведенная операция по удалению катаракты может стать причиной повышения внутриглазного давления. Такое состояние часто называют «послеоперационной глаукомой».

К причинам, которые вызывают повышение внутриглазного давление, относятся:
- воспалительные процессы или кровоизлияния внутри глаза;
- недостаточно хорошо смытые гелеобразные суспензии, применяемые при операции;
- смещение искусственного хрусталика ближе к радужке и его давление на зрачок;
- попадание влаги в прооперированный глаз в течение недели после операции;
- воздействие слишком яркого освещения на радужную оболочку глаза.
Пациенты с послеоперационной глаукомой отмечают возникновение болевых ощущений в глазах, повышенное слезотечение, затуманенную видимость. Давление нормализуется после использования специальных капель, например: «Тимолол», «Бринзопт», «Пилокарпин». Если лечение при помощи капель не помогает, то окулист назначает проведение пункции с промыванием засоренных протоков глазного яблока.
Послеоперационный астигматизм — еще одно возможное осложнение, которое может возникнуть после удаления катаракты. При замене хрусталика изменяется форма роговицы. Из-за этого нарушается рефракция глаза и зрение становится нечетким. Корректируется послеоперационный астигматизм контактными линзами, которые имеют торический дизайн, цилиндрическими или сфероцилиндрическими очками.
Очень важно различать симптомы астигматизма, который может развиться спустя несколько месяцев после установки импланта, и диплопию, которая является побочным эффектом хирургического вмешательства. При диплопии нарушаются функции мышц глаза, из-за чего изображение раздваивается. Это состояние проходит через несколько дней и не требует лечения.
Какие осложнения после замены хрусталика требуют проведения операции?
После удаления катаракты возможно возникновение серьезных осложнений. Они требуют проведения повторного оперативного вмешательства. При неправильной фиксации интраокулярной линзы, которая размещается внутри капсульного мешка вместо помутневшего хрусталика, ИОЛ может самостоятельно смещаться назад, вперед или в сторону. В таких ситуациях пациент жалуется на двоящееся изображение отдаленных предметов, быструю усталость зрительных органов. Этот вид осложнения считается довольно тяжелым. Его опасность в том, что при отсутствии принятых мер у пациента может развиться глаукома или отслоиться сетчатка. Консервативное лечение в этом случае будет бесполезно. Исправить ситуацию сможет только повторное проведение операции. Во время нее офтальмохирург скорректирует положение искусственного хрусталика.
Одним из возникающих после удаления катаракты осложнений является регматогенная отслойка сетчатки. Это довольно серьезная патология, которая требует хирургического вмешательства. Регматогенная отслойка происходит из-за того, что слой сетчатки при отделении от стенки глазного яблока, утрачивает доступ к питательным веществам и начинает отмирать. Опасно это состояние тем, что оно может привести к полной потере зрения. Выявить его можно по жалобам пациента на возникновение пелены перед глазами. Лечение осуществляется с помощью проведения:
- лазерной коагуляции — лечебной процедуры, при помощи которой офтальмохирурги устраняют дистрофические и дегенеративные изменения сетчатки;
- витрэктомии — хирургической операции, применяющейся при кровоизлияниях в стекловидное тело, отслоении сетчатки, травмах зрительного анализатора;
- экстрасклерального пломбирования — метода лечения патологий сетчатки путем сдавливания ее специальной пломбой, зафиксированной с наружной стороны склеры.
Редким, но весьма опасным осложнением после удаления катаракты глаза, является эндофтальмит. Это тяжелый воспалительный процесс, при котором происходит скопление гноя в стекловидном теле. Он возникает из-за попадания внутрь глаза инфекции во время операции, при инфицировании слезных протоков. Эндофтальмит часто развивается у людей с ослабленным иммунитетом и у тех, кто перенес другие офтальмологические патологии, например: блефарит, конъюнктивит и т. д. Симптомы заболевания:
- резкая боль в глазах;
- отечность в области век;
- существенное снижение зрения;
- покраснение склеры.

При эндофтальмите необходима экстренная госпитализация в офтальмологическое отделение. Если необходимые меры по лечению заболевания не будут своевременно приняты, это может привести к потере глаза или развитию менингита.
Могут ли осложнения возникнуть спустя несколько месяцев?
Некоторые виды осложнений могут «дать о себе знать» через несколько месяцев после операции. Основным из них является развитие вторичной катаракты. Обычно это состояние возникает спустя от 6 месяцев до года. В таком случае помутнение образуется не на хрусталике. Страдает капсула, внутри которой располагается интраокулярная линза. Пациенты отмечают симптомы, присущие катаракте. Осложнение характеризуется:
- размытостью очертаний изображения;
- ослабленной цветопередачей предметов;
- возникновением «мушек» перед глазами.
Лечение вторичной катаракты осуществляется двумя методами. Первый — хирургическая капсулотомия. Эта операция позволяет удалить засоренную пленку капсульного мешка. Второй способ — очистка задней стенки капсулы при помощи лазера.
Другой вид осложнения, который может возникнуть после замены хрусталика, помутневшего при катаракте, это кистоидный макулярный отек. Воспалительный процесс развивается в центральной части сетчатки. Его причиной является разрыв капсулы хрусталика или инфекций в стекловидном теле. При кистоидном макулярном отеке происходит поражение желтого тела — самой важной части сетчатки, в которой фокусируются лучи света.
Опасность этого состояния еще и в том, что ранняя диагностика затруднена. Симптомы выражены нечетко. Поставить точный диагноз возможно только при проведении оптической томографии глаза и ангиографии сетчатки. В лечении заболевания важную роль играет прием противовоспалительных препаратов.
Как избежать осложнений после замены хрусталика?

Для того, чтобы избежать осложнений после удаления катаракты, следует соблюдать рекомендации окулиста. Это позволит ускорить процесс реабилитации и избежать осложнений.
- Не следует резко наклонять голову.
- Спать лучше на том боку, где находится здоровый глаз.
- Следить за тем, чтобы во время гигиенических процедур в прооперированный глаз не попадала вода.
- Избегать зрительных нагрузок. Меньше читать, смотреть телевизор, работать за компьютером.
- Принимать витамины, употреблять больше фруктов и овощей.
- Отказаться от вредных привычек, особенно от курения.
- Не поднимать тяжести, вес которых более 10 кг.
- Отказаться от управления автомобилем.
При соблюдении рекомендаций, данных врачом после замены хрусталика, осложнений удастся избежать.
Источник
Обследование при травме хрусталика глаза. ПринципыПовреждения хрусталика наблюдаются в 7—50% случаев при тяжелых травмах глаза. Пациенты с травматическими повреждениями хрусталика могут обращаться к офтальмологу как сразу после травмы, так и через продолжительное время после нее. Жалобы включают снижение или колебания остроты зрения, монокулярную диплопию, затуманивание зрения или боль. Анамнез очень важен при травматических повреждениях хрусталика. Врач должен установить время и механизм травмы, а также время появления и особенности симптомов. В частности, механизм травмы позволяет уточнить направление диагностического поиска, вероятность проникающего повреждения глазного яблока и наличие внутриглазного инородного тела. Нередки случаи, когда пациенты с травматической катарактой обращаются к офтальмологу через продолжительное время после травмы или вообще отрицают наличие травмы в анамнезе. Офтальмологический анамнез, включающий перенесенные хирургические вмешательства, также является важной частью обследования. Тщательный осмотр глаза является обязательным при любой травме глаза. Повреждения хрусталика часто сочетаются с другими значительными повреждениями глаза. Скрининговое обследование на щелевой лампе выполняется в первую очередь, до инсталляций каких бы то ни было капель или измерения внутриглазного давления, для исключения проникающего ранения глазного яблока. После того, как оно закончено, приступают к детальному обследованию. Осмотр хрусталика является одной из обязательных ступеней обследования травмированного глаза. В первую очередь определяют расположение хрусталика. В норме хрусталик удерживается на своем месте цинновыми связками. Частичный отрыв цинновых связок приводит к подвывиху хрусталика. Подвывих хрусталика означает, что он находится на своем месте, удерживается оставшимися цинновыми связками, но нецентрирован относительно зрачка.
Эластичность сохранившихся цинновых связок позволяет хрусталику смещаться в противоположном направлении от того места, где связки повреждены. В такой ситуации при расширенном зрачке хорошо визуализируется изогнутый край экватора хрусталика. Полный отрыв цинновых связок приводит к дислокации (вывиху) хрусталика. Вывихнутый хрусталик наиболее часто располагается в витреальной полости, но иногда может выпадать в переднюю камеру глаза. Подвывих хрусталика может протекать бессимптомно, если он минимально децентрирован относительно оптической оси. Полный вывих хрусталика приводит к немедленному снижению зрения, поскольку глаз становится функционально афакичным. Контузионные травмы глаза также могут вызывать диффузное повреждение цинновых связок, которое приводит к нестабильности хрусталика и факодонезу. Факодонез может варьировать от минимального дрожания хрусталика до очевидных, значительных движений иридо-хрусталиковой диафрагмы. Для диагностики факодонеза пациента просят посмотреть в сторону от световой щели, а затем быстро вернуть взор к свету. Легкое смещение щелевой лампы вперед может иногда дать те же результаты. Любые движения хрусталика, свидетельствующие о слабости цинновых связок, должны быть отмечены в медицинских документах при первичном осмотре. Другие симптомы, указывающие на слабость цинновых связок, могут часто сочетаться со всеми тремя из этих состояний и включают иридодонез, асимметрию глубины передней камеры (на стороне поражения камера, как правило, глубже), децентрацию зрачка или наличие стекловидного тела по краю зрачка или в передней камере. Если имеется роговичное или поверхностное склеральное ранение, врач должен тщательно обследовать радужку на предмет обнаружения дефектов, а также переднюю капсулу хрусталика для исключения внутриглазного инородного тела. При наличии раны в переднем сегменте глаза и повреждении капсулы хрусталика у пациента следует подозревать проникающее ранение с внедрением внутриглазного инородного тела до того времени, пока не будет доказано противоположное. Если при эхоскопии инородное тело не обнаружено, но клинические признаки свидетельствуют о его наличии, показано выполнение компьютерной томографии (КТ). Кроме того, КТ позволит установить природу инородного тела (металлическое или неметаллическое). Не следует назначать МРТ при подозрении на инородное тело, так как если оно металлическое, исследование может спровоцировать его миграцию. Травма хрусталика может вызвать выраженное в различной степени помутнение хрусталика, что будет рассмотрено далее. Хрусталик следует осматривать в прямом и отраженном свете для обнаружения и локализации помутнений. Травматические катаракты наиболее часто возникают в передней и задней субкапсулярных областях. Хотя при первичном осмотре катаракта может отсутствовать, она может быстро развиться в течение нескольких часов или дней после травмы в зависимости от протяженности повреждения и сохранности капсулы хрусталика. При наличии обстоятельств, затрудняющих обследование хрусталика, таких как гифема, болезни роговицы или ранение переднего отрезка глаза, приходится применять другие способы диагностики. Возможно использование ультразвукового сканирования в В-режиме, ультразвуковой биомикроскопии, КТ и МРТ. КТ и МРТ могут дать важные сведения о хрусталике и орбите, однако редко назначаются только для определения положения хрусталика. Ультразвуковое исследование более эффективно и может быть быстро выполнено при первичном осмотре. В тех случаях, когда структуры переднего отрезка просматриваются хорошо и хрусталик не обнаруживается на своем месте, следует предположить полный вывих хрусталика в витреальную полость или в рану при разрыве склеры. – Также рекомендуем “Подвывих и вывих хрусталика. Диагностика, лечение” Оглавление темы “Травмы глаз”:
|
Источник

