История болезни перелом отростка локтевой кости
Ðåçóëüòàòû àíàìíåçà çàáîëåâàíèÿ è æèçíè. Ïðîâåäåíèå îáùåãî îáñëåäîâàíèÿ áîëüíîãî. Ñîñòîÿíèå îñíîâíûõ ñèñòåì îðãàíèçìà: ëèìôàòè÷åñêîé, ìûøå÷íîé, ñåðäå÷íî-ñîñóäèñòîé. Îïèñàíèå ëîêàëüíîãî ñòàòóñà íà ìîìåíò îñìîòðà. Àíàëèç ïðåäîïåðàöèîííîãî ýïèêðèçà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru
Ðàçìåùåíî íà https://www.allbest.ru
1. Ïàñïîðòíàÿ ÷àñòü
1. Ôàìèëèÿ, èìÿ, îò÷åñòâî: Ïðîêîïåö Âàëåðèé Àíàòîëüåâè÷.
2. Äàòà ðîæäåíèÿ: 12.11.1955 (58 ëåò).
3. Íàöèîíàëüíîñòü: ðóññêèé.
4. Îáðàçîâàíèå: âûñøåå.
5. Ñåìåéíîå ïîëîæåíèå: æåíàò.
6. Ìåñòî ðàáîòû: Íåçàâèñèìàÿ êîëëåãèÿ àäâîêàòîâ Ïðèìîðñêîãî êðàÿ.
7. Ìåñòî æèòåëüñòâà: ã. Âëàäèâîñòîê.
8. Äàòà ïîñòóïëåíèÿ â êëèíèêó: 21.04.14. 12:00
9. Äàòà êóðàöèè: 24.04.14
2. Æàëîáû áîëüíîãî
Íà ìîìåíò ïîñòóïëåíèÿ:
Îñíîâíûå: èíòåíñèâíàÿ áîëü â îáëàñòè ëîêòåâîãî ñóñòàâà, ÷óâñòâî ïîêàëûâàíèÿ â îáëàñòè òðàâìû, îòå÷íîñòü ëîêòåâîãî ñóñòàâà, îãðàíè÷åíèå äâèæåíèé â ïðåäïëå÷üå, âûíóæäåííîå ïîëîæåíèå êîíå÷íîñòè.
Äîïîëíèòåëüíûå: íå ïðåäúÿâëÿåò.
Íà ìîìåíò êóðàöèè:
Îñíîâíûå: íå ïðåäúÿâëÿåò.
Äîïîëíèòåëüíûå: íå ïðåäúÿâëÿåò.
3. Àíàìíåç çàáîëåâàíèÿ (anamnesis morbi)
Ñî ñëîâ áîëüíîãî, òðàâìà áûëà ïîëó÷åíà 20.04.2014 ãîäà ïðè ïàäåíèè íà ëåâûé ëîêòåâîé ñóñòàâ (ìåõàíèçì òðàâìû – ïðÿìîé). Áîëüíîé óñëûøàë õðóñò è ïî÷óâñòâîâàë îñòðóþ áîëü â îáëàñòè ëîêòåâîãî ñóñòàâà. Áîëüíîé íå ìîã ïîøåâåëèòü ëåâîé âåðõíåé êîíå÷íîñòüþ â ëîêòåâîì ñóñòàâå (îùóùàë ñèëüíóþ áîëü).
Áîëüíîé îáðàòèëñÿ â òðàâìàòîëîãè÷åñêèé ïóíêò ¹1, ãäå áîëüíîìó áûëî ïðîâåäåíî ðåíòãåíîëîãè÷åñêîå èññëåäîâàíèå ëåâîãî ëîêòåâîãî ñóñòàâà â 2-õ ïðîåêöèÿõ (ïåðåäíå-çàäíåé è áîêîâîé), áûë ïîñòàâëåí äèàãíîç: «Çàêðûòûé îñêîëü÷àòûé ïåðåëîì ëîêòåâîãî îòðîñòêà ñëåâà ñ âûâèõîì ãîëîâêè ëó÷åâîé êîñòè». Âåðõíÿÿ êîíå÷íîñòü áûëà èììîáèëèçîâàíà îò âåðõíåé òðåòè ïëå÷à äî ãîëîâîê ïÿñòíûõ êîñòåé â ïîëîæåíèè ñãèáàíèÿ â ëîêòåâîì ñóñòàâå ïîä óãëîì 95-1000. Áîëüíîìó áûëî âûäàíî íàïðàâëåíèå íà ãîñïèòàëèçàöèþ â òðàâìàòîëîãè÷åñêîå îòäåëåíèå ÃÀÓÇ ÂÊÁ ¹ 2.
21.04.2014 ãîäà áîëüíîé îáðàòèëñÿ â òðàâìàòîëîãè÷åñêîå îòäåëåíèå ÃÀÓÇ ÂÊÁ ¹ 2.  ñòàöèîíàðå áîëüíîìó áûë ñäåëàí ðåíòãåí ñíèìîê â äâóõ ïðîåêöèÿõ íà êîòîðûõ áûë âûÿâëåí «Çàêðûòûé îñêîëü÷àòûé ïåðåëîì ëîêòåâîãî îòðîñòêà ñî ñìåùåíèåì ñëåâà ñ âûâèõîì ãîëîâêè ëó÷åâîé êîñòè». Áûëî íàçíà÷åíî îïåðàòèâíîå ëå÷åíèå: «Îòêðûòàÿ ðåïîçèÿ. Îñòåîñèíòåç ëîêòåâîãî îòðîñòêà 2 ñïèöàìè è ïåòëåé (ïî Âåáåðó).» Îïåðàöèÿ áûëà ïðîâåäåíà 5.05.14, äî îïåðàöèè êîíå÷íîñòü áûëà èììîáèëèçîâàíà øèíîé.
Öåëüþ ãîñïèòàëèçàöèè ÿâëÿåòñÿ èçáåæàíèå îñëîæíåíèé îñòåîñèíòåçà (íàãíîåíèå ðàíû, êðîâîïîòåðÿ, æèðîâàÿ ýìáîëèÿ è äð.)
4. Àíàìíåç æèçíè (anamnesis vitae)
Ïðîêîïåö Âàëåðèé Àíàòîëüåâè÷ ðîäèëñÿ 12.11.1955 ã. Îáðàçîâàíèå âûñøåå.
Æèëèùíî-áûòîâûå óñëîâèÿ óäîâëåòâîðèòåëüíûå. Æèâåò ñ æåíîé è ñûíîì. Ïèòàíèå íîðìàëüíîå.
Ïåðåíåñåííûå çàáîëåâàíèÿ è îïåðàöèè: ÎÐÂÈ íå ÷àùå 1 ðàçà â ãîä. ÂÈ×-èíôåêöèè, òóáåðêóëåç, èíôåêöèîííûå ãåïàòèòû è âåíåðè÷åñêèå çàáîëåâàíèÿ îòðèöàåò.
Ýïèäåìèîëîãè÷åñêèé àíàìíåç: êîíòàêòû ñ èíôåêöèîííûìè áîëüíûìè â òå÷åíèå ïîñëåäíèõ äâóõ ìåñÿöåâ îòðèöàåò. Óêóñàì ãðûçóíîâ è äðóãèõ æèâîòíûõ íå ïîäâåðãàëñÿ.
Âðåäíûå ïðèâû÷êè: íå êóðèò. Ïðè¸ì àëêîãîëüíûõ íàïèòêîâ, íàðêîòè÷åñêèõ è ïñèõîòðîïíûõ ïðåïàðàòîâ îòðèöàåò.
Íàñëåäñòâåííîñòü: íå îòÿãîùåíà.
Àëëåðãîëîãè÷åñêèé è ãåìîòðàíñôóçèîííûé àíàìíåç: íå îòÿãîùåí.
5. Îáùåå îáñëåäîâàíèå áîëüíîãî (status praesens objectivus)
Îáùåå ñîñòîÿíèå: Áîëüíîé ñðåäíåé ñòåïåíè òÿæåñòè çà ñ÷åò áîëåâîãî ñèíäðîìà. Ñîçíàíèå ÿñíîå. Ïîëîæåíèå âûíóæäåííîå, ïîâåäåíèå àäåêâàòíîå. Êîíñòèòóöèîíàëüíûé òèï – íîðìîñòåíè÷åñêèé. Ìàññà òåëà – 70 êã, ðîñò – 175 ñì.
6. Îñìîòð ïàöèåíòà ïî ñèñòåìàì
Êîæíûå ïîêðîâû: Êîæíûå ïîêðîâû è âèäèìûå ñëèçèñòûå íîðìàëüíîé îêðàñêè. Ãèïåðïèãìåíòàöèè è äåïèãìåíòàöèè íå îáíàðóæåíî. Ðåëüåô ñîõðàí¸í. Òóðãîð êîæè íå èçìåíåí, ýëàñòè÷íîñòü â íîðìå. Âëàæíîñòü êîæè óìåðåííàÿ. Àêðîöèàíîç îòñóòñòâóåò. Îâîëîñåíèå ïî ìóæñêîìó òèïó.
Ïîäêîæíî-æèðîâàÿ êëåò÷àòêà: ðàçâèòà ðàâíîìåðíî. Ïðè îñìîòðå îáùèå îòåêè íå âûÿâëåíû.
Ëèìôàòè÷åñêàÿ ñèñòåìà: ïðè îñìîòðå ëèìôàòè÷åñêèå óçëû âèçóàëüíî íå âûÿâëÿþòñÿ. Ïåðåäíåøåéíûå, çàäíåøåéíûå, ïîä÷åëþñòíûå, ïîäáîðîäî÷íûå, ïîäìûøå÷íûå è ïàõîâûå ëèìôîóçëû íå ïàëüïèðóþòñÿ.
Ìûøå÷íàÿ ñèñòåìà: ðàçâèòèå ìûøö è èõ òîíóñ ñîîòâåòñòâóåò âîçðàñòó. Ìûøöû áåçáîëåçíåííû ïðè ïàëüïàöèè è äâèæåíèè. Äðîæàíèå è òðåìîð îòäåëüíûõ ìûøö è ìåëêèõ ìûøå÷íûõ ãðóïï êîíå÷íîñòåé è òóëîâèùà íå îáíàðóæåíû. Ïàðåçîâ è ïàðàëè÷åé íåò.
Êîñòíî-ñóñòàâíàÿ ñèñòåìà: ïðè èññëåäîâàíèè êîñòåé ÷åðåïà, òàçà, êîíå÷íîñòåé (çà èñêëþ÷åíèåì ïîðàæåííîãî îòäåëà) è ãðóäíîé êëåòêè óòîëùåíèé, èñêðèâëåíèé è äðóãèõ íàðóøåíèé íå âûÿâëåíî. Ïðè ïàëüïàöèè áåçáîëåçíåííû. Õðóñò è êðåïèòàöèÿ ïðè äâèæåíèè â ñóñòàâàõ íå îòìå÷àþòñÿ. Ñóñòàâû áåçáîëåçíåííû.
Ñèñòåìà îðãàíîâ äûõàíèÿ: äûõàíèå ÷åðåç íîñ ñâîáîäíîå, òèï äûõàíèÿ ñìåøàííûé ñ ïðåîáëàäàíèåì ãðóäíîãî, ðèòì äûõàíèÿ ïðàâèëüíûé, ãëóáèíà ñðåäíÿÿ. ×Ä-18 â ìèí. Ãðàíèöû ë¸ãêèõ ïî âñåì òîïîãðàôè÷åñêèì ëèíèÿì, à òàêæå ýêñêóðñèÿ íèæíåãî êðàÿ ñîîòâåòñòâóþò íîðìå. Îñíîâíûå äûõàòåëüíûå øóìû â íîðìå, ïîáî÷íûõ øóìîâ íåò. Îäûøêà â ïîêîå íå âûÿâëåíà.
Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà: âåðõóøå÷íûé òîë÷îê îïðåäåëÿåòñÿ â V ìåæðåáåðüå ïî ñðåäíå-êëþ÷è÷íîé ëèíèè, óìåðåííîé ñèëû, ñðåäíåé âûñîòû. Ãðàíèöû îòíîñèòåëüíîé è àáñîëþòíîé òóïîñòè ñåðäöà ñîîòâåòñòâóþò âîçðàñòíîé íîðìå. ÀÄ = 130/80 ìì.ðò.ñò. ×ÑÑ = 80 óäàðîâ â ìèíóòó. Ïðè àóñêóëüòàöèè: ðèòì ïðàâèëüíûé, òîíû ÿñíûå, íå èçìåíåíû. Øóìû è ïàòîëîãè÷åñêèå ðèòìû íå âûñëóøèâàþòñÿ. Ðàñùåïëåíèå è ðàçäâîåíèå òîíîâ íå îáíàðóæåíî. Øóì òðåíèÿ ïåðèêàðäà îòñóòñòâóåò.
Îðãàíû ïèùåâàðåíèÿ è áðþøíîé ïîëîñòè: ñëèçèñòûå îáîëî÷êè ïîëîñòè ðòà è çåâà, ìèíäàëèíû íîðìàëüíîãî öâåòà, ÷èñòûå. ßçûê ðîçîâàòîãî îòòåíêà. Ïðè îñìîòðå îáëàñòè æèâîòà: æèâîò ïðàâèëüíîé ôîðìû, íå âçäóò. Ïðè ïîâåðõíîñòíîé è ãëóáîêîé ïàëüïàöèè îáëàñòåé ïåðåäíåé áðþøíîé ñòåíêè áîëåçíåííîñòè, ãðóáûõ äåôåêòîâ, ãðûæåâûõ âûïÿ÷èâàíèé, íîâîîáðàçîâàíèé íå âûÿâëåíî. Ñèìïòîìû ðàçäðàæåíèÿ áðþøèíû îòðèöàòåëüíûå. Ïå÷åíü è ñåëåç¸íêà íå ïàëüïèðóþòñÿ, îáëàñòè ïàëüïàöèè áåçáîëåçíåííà. Ïðè ïåðêóññèè: âåðõíÿÿ ãðàíèöà ïå÷åíè îïðåäåëÿåòñÿ â VI ìåæðåáåðüå, íèæíÿÿ – ïîä ð¸áåðíîé äóãîé ñïðàâà. Ïîäæåëóäî÷íàÿ æåëåçà íå ïàëüïèðóåòñÿ. Ïðè îñìîòðå îáëàñòè ïðîåêöèè æåë÷íîãî ïóçûðÿ íà ïðàâîå ïîäðåáåðüå â ôàçó âäîõà âûïÿ÷èâàíèÿ è äðóãèõ èçìåíåíèé íå âûÿâëåíî.
Îðãàíû ìî÷åâûäåëåíèÿ: ìî÷åèñïóñêàíèå áåçáîëåçíåííîå, ñâîáîäíîå, äî 3-õ ðàç â ñóòêè. Ïåðêóòîðíî ìî÷åâîé ïóçûðü íå âûñòóïàåò íàä ëîííûì ñî÷ëåíåíèåì. Ñóòî÷íûé äèóðåç ñîñòàâëÿåò 1,5 ë.
Íåðâíàÿ ñèñòåìà: ñîçíàíèå ÿñíîå, èíòåëëåêò íîðìàëüíûé, ïàìÿòü õîðîøàÿ, íî÷íîé ñîí íå íàðóøåí, íàðóøåíèå ðå÷è íå îòìå÷åíî, â ïðîñòðàíñòâå è âðåìåíè îðèåíòèðóåòñÿ.
Ýíäîêðèííàÿ ñèñòåìà: ùèòîâèäíàÿ æåëåçà íå ïàëüïèðóåòñÿ. Ñèìïòîìîâ ãèïåðòèðåîçà íåò. Èçìåíåíèÿ ëèöà è êîíå÷íîñòåé, ãèãàíòèçìà, îæèðåíèÿ èëè èñòîùåíèÿ íå íàáëþäàåòñÿ.
Òàáë. 1. Äàííûå èçìåðåíèÿ äëèíû êîíå÷íîñòåé â ñì.
Âåðõíèå êîíå÷íîñòè | Íèæíèå êîíå÷íîñòè | ||||
Ñëåâà | Ïîêàçàòåëè | Ñïðàâà | Ñëåâà | Ïîêàçàòåëè | Ñïðàâà |
53 | àáñîëþòíàÿ äëèíà | 54 | 77 | àáñîëþòíàÿ äëèíà | 77 |
49 | îòíîñèòåëüíàÿ äëèíà | 50 | 84 | îòíîñèòåëüíàÿ äëèíà | 84 |
30 | äëèíà ïëå÷à | 31 | 46 | äëèíà áåäðà | 46 |
23 | äëèíà ïðåäïëå÷üÿ | 23 | 31 | äëèíà ãîëåíè | 31 |
30 | ìàêñ. îêð. ïëå÷à | 30 | 50 | ìàêñ. îêð. áåäðà | 50 |
22 | ìàêñ. îêð. ïðåäïëå÷üÿ | 22 | 37 | ìàêñ. îêð. ãîëåíè | 37 |
7. Îïèñàíèå ëîêàëüíîãî ñòàòóñà íà ìîìåíò îñìîòðà (status localis)
1) Ïîëîæåíèå áîëüíîãî: áîëüíîé íàõîäèòñÿ â ïîñòåëüíîì ðåæèìå. Ïîëîæåíèå âûíóæäåííîå.
2)  îáëàñòè ëåâîãî ëîêòåâîãî ñóñòàâà íàëîæåíà ãèïñîâàÿ ëîíãåòà (îò âåðõíåé òðåòè ïëå÷à äî ãîëîâîê ïÿñòíûõ êîñòåé â ïîëîæåíèè ñãèáàíèÿ â ëîêòåâîì ñóñòàâå ïîä óãëîì 95-1000) è ôèêñèðóþùàÿ áèíòîâàÿ ïîâÿçêà, ÷òî äåëàåò íåäîñòóïíûì îñìîòð è èññëåäîâàíèå äâèæåíèé â óêàçàííîé îáëàñòè, ïàëüïàöèÿ ëîêòåâîãî ñãèáà ÷åðåç ïîâÿçêó áîëåçíåíà.
Âèäèìûå êîæíûå ïîêðîâû åñòåñòâåííîé îêðàñêè, ÷óâñòâèòåëüíîñòü ïàëüöåâ ëåâîé ðóêè ñîõðàíåíà.
Ïàëüöû ïîäâèæíûå, òåïëûå, àíãèîíåâðîòè÷åñêèõ ðàññòðîéñòâ íå âûÿâëåíî.
8. Ïëàí îáñëåäîâàíèÿ
1. êëèíè÷åñêèé àíàëèç êðîâè.
2. îáùèé àíàëèç ìî÷è.
3. îïðåäåëåíèå ãðóïïû êðîâè è ðåçóñ-ôàêòîðà.
4. ÝÄÑ.
5. êàë íà ÿéöà ãåëüìèíòîâ.
6. ôëþîðîãðàôèÿ ãðóäíîé êëåòêè.
7. îáçîðíàÿ ðåíòãåíîãðàôèÿ ïðåäïëå÷üÿ â ïðÿìîé è áîêîâîé ïðîåêöèÿõ.
8. ÝÊÃ.
9. Ðåçóëüòàòû îáñëåäîâàíèÿ
1. Êëèíè÷åñêèé àíàëèç êðîâè (îò 21.04.14 ã):
– Ýðèòðîöèòû – 4,2õ1012/ë.
– ÑÎÝ – 14 ìì/÷.
– ÖÏ – 0,99.
– Hb – 132 ã/ë.
– Ht – 38 %.
– Ëåéêîöèòû – 7,0õ109 ë.
– Òðîìáîöèòû – 290õ109 ë.
– Áàçîôèëû – 0 %.
– Ýîçèíîôèëû – 1 %.
– Þíûå – 0 %.
– Ïàëî÷êîÿäåðíûå – 4 %.
– Ñåãìåíòîÿäåðíûå – 51 %.
– Ëèìôîöèòû – 35 %.
– Ìîíîöèòû – 9 %.
2. Îáùèé àíàëèç ìî÷è (21.04.2014):
– Óäåëüíûé âåñ – 1030.
– Öâåò – ñîëîìåííî-æåëòûé, ïðîçðà÷íàÿ.
– Áåëîê – 0,033 ã/ë.
– Ñàõàð – îòñóòñòâóåò.
– Êåòîíîâûå òåëà íå îáíàðóæåíû.
– Ìàêðîñêîïèÿ îñàäêà:
ýïèòåëèé ïëîñêèé – 1-3 â ïîëå çðåíèÿ
ëåéêîöèòû – 1-2 â ïîëå çðåíèÿ
ýðèòðîöèòû – íåò
öèëèíäðû – íåò
2. Ãðóïïà êðîâè – ÀÂ (4).
Ðåçóñ-ôàêòîð – Rh «-».
3. ÝÄÑ – ðåçóëüòàò îòðèöàòåëüíûé.
4. Êàë íà ÿéöà ãåëüìèíòîâ – ÿéöà ãåëüìèíòîâ íå îáíàðóæåíû.
5. Ôëþîðîãðàôèÿ ãðóäíîé êëåòêè:
Ïàòîëîãè÷åñêèõ èçìåíåíèé â îðãàíàõ ãðóäíîé êëåòêè íå îáíàðóæåíî.
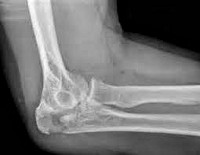
6. Îáçîðíàÿ ðåíòãåíîãðàôèÿ êîñòåé ëåâîãî ëîêòåâîãî ñóñòàâà â ïðÿìîé è áîêîâîé ïðîåêöèÿõ:
Îñêîëü÷àòûé ïåðåëîì ëîêòåâîãî îòðîñòêà ñî ñìåùåíèåì ñ âûâèõîì ãîëîâêè ëó÷åâîé êîñòè.
7. ÝÊÃ: ðèòì ñèíóñîâûé, ïðàâèëüíûé. ×ÑÑ – 78 â ìèí. Îòêëîíåíèå ÝÎÑ âëåâî.
10. Äèôôåðåíöèàëüíûé äèàãíîç
Äèôôåðåíöèàëüíûé äèàãíîç ñëåäóåò ïðîâîäèòü ñ:
1. Ïåðåëîì ãîëîâêè è øåéêè ëó÷åâîé êîñòè.
2. Ïåðåëîì âåíå÷íîãî îòðîñòêà ëîêòåâîé êîñòè.
Îêîí÷àòåëüíûé äèàãíîç ñòàâèòüñÿ òîëüêî ïîñëå ïðîâåäåíèÿ ðåíòãåíîëîãè÷åñêîãî èññëåäîâàíèÿ.
11. Îêîí÷àòåëüíûé äèàãíîç
Êëèíè÷åñêèé äèàãíîç:
Îñíîâíîé: Çàêðûòûé îñêîëü÷àòûé ïåðåëîì ëîêòåâîãî îòðîñòêà ñî ñìåùåíèåì ñëåâà ñ âûâèõîì ãîëîâêè ëó÷åâîé êîñòè.
Ñîïóòñòâóþùèé: íå âûÿâëåíî.
Îñëîæíåíèÿ: íå âûÿâëåíî.
Âûñòàâëÿåòñÿ íà îñíîâàíèè:
– æàëîá (èíòåíñèâíàÿ áîëü â îáëàñòè ëîêòåâîãî ñóñòàâà, ÷óâñòâî ïîêàëûâàíèÿ â îáëàñòè òðàâìû, îòå÷íîñòü ëîêòåâîãî ñóñòàâà, îãðàíè÷åíèå äâèæåíèé â ïðåäïëå÷üå, âûíóæäåííîå ïîëîæåíèå êîíå÷íîñòè);
– àíàìíåçà (òðàâìà áûëà ïîëó÷åíà 20.05.2014 ãîäà ïðè ïàäåíèè íà ëåâûé ëîêòåâîé ñóñòàâ (ìåõàíèçì òðàâìû – ïðÿìîé). Áîëüíîé óñëûøàë õðóñò è ïî÷óâñòâîâàë îñòðóþ áîëü â îáëàñòè ëîêòåâîãî ñóñòàâà. Áîëüíîé íå ìîã ïîøåâåëèòü ëåâîé âåðõíåé êîíå÷íîñòüþ â ëîêòåâîì ñóñòàâå (îùóùàë ñèëüíóþ áîëü);
– äàííûõ îáúåêòèâíîãî èññëåäîâàíèÿ (îáùåå ñîñòîÿíèå ñðåäíåé ñòåïåíè òÿæåñòè çà ñ÷åò áîëåâîãî ñèíäðîìà, áîëüíîé íàõîäèòñÿ â âûíóæäåííîì ïîëîæåíèè; â îáëàñòè ëåâîãî ëîêòåâîãî ñóñòàâà íàëîæåíà ãèïñîâàÿ ëîíãåòà (îò âåðõíåé òðåòè ïëå÷à äî ãîëîâîê ïÿñòíûõ êîñòåé â ïîëîæåíèè ñãèáàíèÿ â ëîêòåâîì ñóñòàâå ïîä óãëîì 95-1000) è ôèêñèðóþùàÿ áèíòîâàÿ ïîâÿçêà, ïàëüïàöèÿ ëîêòåâîãî ñãèáà ÷åðåç ïîâÿçêó áîëåçíåíà);
– äàííûõ ðåíòãåíîëîãè÷åñêîãî èññëåäîâàíèÿ (îñêîëü÷àòûé ïåðåëîì ëîêòåâîãî îòðîñòêà ñ âûâèõîì ãîëîâêè ëó÷åâîé êîñòè.)
12. Ïðåäîïåðàöèîííûé ýïèêðèç
5.05.14 ã.
Áîëüíîé Ïðîêîïåö Âàëåðèé Àíàòîëüåâè÷, 58 ëåò, íàõîäèòñÿ âî II òðàâìàòîëîãè÷åñêîì îòäåëåíèè ÃÀÓÇ ÂÊÁ ¹2 ñ 21.04.2014 ãîäà ñ äèàãíîçîì: «Çàêðûòûé îñêîëü÷àòûé ïåðåëîì ëîêòåâîãî îòðîñòêà ñî ñìåùåíèåì ñëåâà ñ âûâèõîì ãîëîâêè ëó÷åâîé êîñòè».
 îòäåëåíèè áûëî ïðîâåäåíî ëå÷åíèå:
– Sol. Ketanoli 50mg – 2ml – ïî 2 ìë â/ì 2 ðàçà â äåíü.
Ïëàíèðóþòñÿ îïåðàöèÿ:
– Îòêðûòàÿ ðåïîçèÿ. Îñòåîñèíòåç ëîêòåâîãî îòðîñòêà 2 ñïèöàìè è ïåòëåé (ïî Âåáåðó).
Ïîêàçàíèå ê îïåðàòèâíîìó ëå÷åíèþ:
– Íàëè÷èå ïåðåëîìà ñî ñìåùåíèåì.
Öåëü îïåðàöèè:
– Âîññòàíîâëåíèå àíàòîìèè è ôèçèîëîãèè êîíå÷íîñòè.
Ïðîòèâîïîêàçàíèé íåò.
Ïîëîæåíèå: íà ñïèíå.
Àíåñòåçèÿ: ïðîâîäíèêîâàÿ.
Ïðåäïîëàãàåìàÿ êðîâîïîòåðÿ: <100 ìë.
Ïðåäïîëàãàåìàÿ ïðîäîëæèòåëüíîñòü îïåðàöèè: 2 ÷àñà.
13. Ëå÷åíèå
1. Ðåæèì ïîñòåëüíûé.
2. Äèåòà: ñòîë ¹15.
3. Êîíñåðâàòèâíîå ëå÷åíèå:
Àíàëüãåòè÷åñêîå ñðåäñòâî.
Rp.: Sol. Ketanoli 50mg – 2ml.
D.t.d ¹10 in amp.
S. ïî 2 ìë â/ì 2 ðàçà â äåíü
4. Îïåðàòèâíîå ëå÷åíèå:
Îòêðûòàÿ ðåïîçèÿ. Îñòåîñèíòåç ëîêòåâîãî îòðîñòêà 2 ñïèöàìè è ïåòëåé (ïî Âåáåðó).
Òåõíèêà âûïîëíåíèÿ îïåðàöèè:
Ïîñëå 2-õ êðàòíîé îáðàáîòêè îïåðàöèîííîãî ïîëÿ ðàñòâîðàìè àíòèñåïòèêîâ, çàäíèì ðàçðåçîì êîæè (äëèíà ðàçðåçà 10 ñì, ñåðåäèíà åãî ñîîòâåòñòâóåò ëîêòåâîìó ñãèáó) â îáëàñòè ëåâîãî ëîêòåâîãî ñóñòàâà âûäåëåíî ìåñòî ïåðåëîìà, ïðîèçâåäåíî ðåïîíèðîâàíèå îòëîìêîâ è ôèêñèðîâàíèå 2-ìÿ ñïèöàìè, êîòîðûå ïðîâåäåíû ïàðàëëåëüíî äî ïåðåäíåãî êîðêîâîãî ñëîÿ ïðîêñèìàëüíîãî êîíöà ëîêòåâîé êîñòè. Îòñòóï 1,5 ñì äèñòàëüíåå îò ëèíèè ïåðåëîìà è áëèæå ê ïåðåäíåé ïîâåðõíîñòè ëîêòåâîé êîñòè – ìåñòî ôîðìèðîâàíèÿ ïîïåðå÷íîãî êàíàëà. Èç äâóõ êóñêîâ ïðîâîëîêè äèàìåòðîì 0,8 ìì, ïðîâåäåííûõ ÷åðåç êîñòíûé êàíàë è â òîëùå ñóõîæèëèÿ òðåõãëàâîé ìûøöû, â âèäå öèôðû 8 ñ ïîìîùüþ ïëîñêîãóáöåâ íàòÿíóòà ïðîâîëîêà è ñîçäàíî 2 ïåòëè. Îñêîëêè äîïîëíèòåëüíî ôèêñèðîâàíû òîíêèìè âèíòàìè.
Ï/î ðàíà çàøèòà ïîñëîéíî, íàãëóõî, êîíòðîëü ãåìîñòàçà ïîëîñêîé ðåçèíû. Àñåïòè÷åñêàÿ ïîâÿçêà.
Ñòàáèëüíàÿ ôèêñàöèÿ îòëîìêîâ ëîêòåâîãî îòðîñòêà ïîçâîëÿåò îòêàçàòüñÿ îò èììîáèëèçàöèè.
14. Ýòàïíûé ýïèêðèç
6.05.2014 ã.
Áîëüíîé Ïðîêîïåö Âàëåðèé Àíàòîëüåâè÷, 58 ëåò, íàõîäèòñÿ âî II òðàâìàòîëîãè÷åñêîì îòäåëåíèè ÃÀÓÇ ÂÊÁ ¹2 ñ 21.04.2014 ãîäà ñ äèàãíîçîì: Îñíîâíîé: «Çàêðûòûé îñêîëü÷àòûé ïåðåëîì ëîêòåâîãî îòðîñòêà ñî ñìåùåíèåì ñëåâà ñ âûâèõîì ãîëîâêè ëó÷åâîé êîñòè».
Îñëîæíåíèå îñíîâíîãî äèàãíîçà: íå âûÿâëåíî.
Ñîïóòñòâóþùèé äèàãíîç: íå âûÿâëåí.
Áûëè ïðîâåäåíû èññëåäîâàíèÿ:
1. êëèíè÷åñêèé àíàëèç êðîâè,
2. îáùèé àíàëèç ìî÷è,
3. îïðåäåëåíèå ãðóïïû êðîâè è ðåçóñ-ôàêòîðà,
4. ÝÄÑ,
5. êàë íà ÿéöà ãåëüìèíòîâ,
6. ôëþîðîãðàôèÿ ãðóäíîé êëåòêè,
7. îáçîðíàÿ ðåíòãåíîãðàôèÿ ïðåäïëå÷üÿ â ïðÿìîé è áîêîâîé ïðîåêöèÿõ,
8. ÝÊÃ.
Ïðîâîäèëîñü ëå÷åíèå: Sol. Ketanoli 50mg – 2ml – ïî 2 ìë â/ì 2 ðàçà â äåíü.
Ïðîâîäèëîñü îïåðàòèâíîå ëå÷åíèå: Îòêðûòàÿ ðåïîçèÿ. Îñòåîñèíòåç ëîêòåâîãî îòðîñòêà 2 ñïèöàìè è ïåòëåé (ïî Âåáåðó).
Ðåêîìåíäàöèè:
– Äàëüíåéøåå ñòàöèîíàðíîå ëå÷åíèå.
– Êîíòðîëüíîå ðåíòãåíîáñëåäîâàíèå 10.05.14 ã.
– ïðîãíîç äëÿ æèçíè, çäîðîâüÿ è òðóäà áëàãîïðèÿòíûé.
– ëå÷åáíàÿ ãèìíàñòèêà.
15. Äíåâíèêè êóðàöèè
àíàìíåç ëèìôàòè÷åñêèé ýïèêðèç
24.04.14
Îáúåêòèâíî:
Ñîñòîÿíèå ñðåäíåé ñòåïåíè òÿæåñòè çà ñ÷åò áîëåâîãî ñèíäðîìà. Òîíû ñåðäöà ïðèãëóøåíû, ðèòìè÷íûå. PS – 73 óä/ìèí. ÀÄ-120/70 ìì ðò.ñò.  ëåãêèõ âåçèêóëÿðíîå, ïðîâîäèòñÿ ïî âñåì ëåãî÷íûì ïîëÿì. ×Ä=18 óä/ìèí. Æèâîò ìÿãêèé, áåçáîëåçíåííûé. Ñòóë, äèóðåç â íîðìå. Îòåêîâ íåò.
Status localis:  îáëàñòè ëåâîãî ëîêòåâîãî ñóñòàâà íàëîæåíà ãèïñîâàÿ ëîíãåòà (îò âåðõíåé òðåòè ïëå÷à äî ãîëîâîê ïÿñòíûõ êîñòåé â ïîëîæåíèè ñãèáàíèÿ â ëîêòåâîì ñóñòàâå ïîä óãëîì 95-1000) è ôèêñèðóþùàÿ áèíòîâàÿ ïîâÿçêà, ÷òî äåëàåò íåäîñòóïíûì îñìîòð è èññëåäîâàíèå äâèæåíèé â óêàçàííîé îáëàñòè, ïàëüïàöèÿ ëîêòåâîãî ñãèáà ÷åðåç ïîâÿçêó áîëåçíåíà. Âèäèìûå êîæíûå ïîêðîâû åñòåñòâåííîé îêðàñêè, ÷óâñòâèòåëüíîñòü ïàëüöåâ ëåâîé ðóêè ñîõðàíåíà, ïàëüöû ïîäâèæíûå, òåïëûå, àíãèîíåâðîòè÷åñêèõ ðàññòðîéñòâ íå âûÿâëåíî.
06.05.2014.
Îáúåêòèâíî:
Ñîñòîÿíèå ñðåäíåé ñòåïåíè òÿæåñòè, îáóñëîâëåíî îïåðàòèâíûì âìåøàòåëüñòâîì. Òîíû ñåðäöà ïðèãëóøåíû, ðèòìè÷íûå. PS – 70 óä/ìèí. ÀÄ-130/80 ìì ðò.ñò.  ëåãêèõ âåçèêóëÿðíîå, ïðîâîäèòñÿ ïî âñåì ëåãî÷íûì ïîëÿì. ×Ä=18 óä/ìèí. Æèâîò ìÿãêèé, áåçáîëåçíåííûé. Ñòóë, äèóðåç â íîðìå. Îòåêîâ íåò.
Status localis: Ïðè îñìîòðå ëåâîé âåðõíåé êîíå÷íîñòè îïðåäåëÿåòñÿ íåçíà÷èòåëüíûé îòåê ìÿãêèõ òêàíåé. Êîæíûå ïîêðîâû åñòåñòâåííîé îêðàñêè íà îáåèõ âåðõíèõ êîíå÷íîñòÿõ. Áîëüíîé ëåæèò, ëåâàÿ âåõíÿÿ êîíå÷íîñòü â ïîëîæåíèè ñãèáàíèÿ â ëîêòåâîì ñóñòàâå, ÷óâñòâèòåëüíîñòü ïàëüöåâ ëåâîé ðóêè ñîõðàíåíà, ïàëüöû ïîäâèæíûå òåïëûå, àíãèîíåâðîòè÷åñêèõ ðàññòðîéñòâ íå âûÿâëåíî.
Íà çàäíåé ïîâåðõíîñòè ëåâîãî ëîêòåâîãî ñóñòàâà íàõîäèòñÿ ïîñëåîïåðàöèîííàÿ ðàíà ðàçìåðîì 10 ñì, øâû ñîñòîÿòåëüíû. Ïîêðàñíåíèÿ, îòåêà, ãèïåðåìèè, óñèëåíèå áîëè, ïîÿâëåíèå íåïðèÿòíîãî çàïàõà íå îáíàðóæåíî.
Îòäåëÿåìîå èç ïîñëåîïåðàöèîííîé ðàíû ñêóäíîå, ñåðîçíîå.
8.05.2014.
Îáúåêòèâíî:
Ñîñòîÿíèå áëèæå ê óäîâëåòâîðèòåëüíîìó. Òîíû ñåðäöà ïðèãëóøåíû, ðèòìè÷íûå. PS – 75 óä/ìèí. ÀÄ-110/70 ìì ðò.ñò.  ëåãêèõ âåçèêóëÿðíîå, ïðîâîäèòñÿ ïî âñåì ëåãî÷íûì ïîëÿì. ×Ä=17 óä/ìèí. Æèâîò ìÿãêèé, áåçáîëåçíåííûé. Ñòóë, äèóðåç â íîðìå. Îòåêîâ íåò.
Status localis: Ïðè îñìîòðå ëåâîé âåðõíåé êîíå÷íîñòè îïðåäåëÿåòñÿ íåçíà÷èòåëüíûé îòåê ìÿãêèõ òêàíåé ïî ñðàâíåíèþ ñ ïðàâîé âåðõíåé êîíå÷íîñòüþ. Êîæíûå ïîêðîâû åñòåñòâåííîé îêðàñêè íà îáåèõ âåðõíèõ êîíå÷íîñòÿõ. Áîëüíîé ëåæèò, ëåâàÿ âåðõíÿÿ êîíå÷íîñòü â ïîëîæåíèè ñãèáàíèÿ â ëîêòåâîì ñóñòàâå, ÷óâñòâèòåëüíîñòü ïàëüöåâ ëåâîé ðóêè ñîõðàíåíà, ïàëüöû ïîäâèæíûå òåïëûå, àíãèîíåâðîòè÷åñêèõ ðàññòðîéñòâ íå âûÿâëåíî.
Íà çàäíåé ïîâåðõíîñòè ëåâîãî ëîêòåâîãî ñóñòàâà íàõîäèòñÿ ïîñëåîïåðàöèîííàÿ ðàíà ðàçìåðîì 10 ñì, øâû ñîñòîÿòåëüíû. Ïîêðàñíåíèÿ, îòåêà, ãèïåðåìèè, óñèëåíèå áîëè, ïîÿâëåíèÿ íåïðèÿòíîãî çàïàõà íå îáíàðóæåíî.
Îòäåëÿåìîãî èç ïîñëåîïåðàöèîííîé ðàíû íåò.
Ðàçìåùåíî íà Allbest.ru
…
Источник
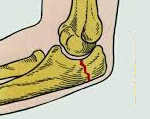
Перелом локтевого отростка – это нарушение целостности локтевого отростка в результате травматического воздействия. Проявляется отеком, болезненностью, кровоизлиянием и ограничением движений. Патология диагностируется с учетом жалоб, данных внешнего осмотра и результатов рентгенологического исследования. В сомнительных случаях назначается КТ. Лечение переломов без смещения консервативное. При переломах со смещением требуется операция – чрескостный шов, фиксация отломка при помощи металлоконструкции или резекция локтевого отростка.
Общие сведения
Перелом локтевого отростка – достаточно распространенное повреждение. Такие травмы составляют около 1% от общего числа переломов костей конечностей и 6-30% от общего числа внутрисуставных переломов локтевого сустава. Чаще выявляются у людей молодого и среднего возраста. У детей в возрасте до 10 лет наблюдаются очень редко. В большинстве случаев сопровождаются смещением отломков и образованием диастаза между локтевой костью и «оторвавшимся» фрагментом локтевого отростка.
Обычно являются изолированным повреждением либо сочетаются с вывихом локтевого сустава и/или другими переломами костей предплечья. Реже наблюдаются сочетания с переломами костей конечностей, ЧМТ, переломами таза, переломами позвоночника, повреждением грудной клетки, повреждением почки, разрывом мочевого пузыря, тупой травмой живота и т. д. Лечение переломов локтевого отростка осуществляют врачи-травматологи.

Перелом локтевого отростка
Причины
Перелом локтевого отростка обычно развивается в результате бытовой травмы – падения на согнутый локоть. При сочетании с другими повреждениями структур локтевого сустава причиной может становиться прямой удар, автодорожная катастрофа, падение с высоты и пр.
Классификация
В зависимости уровня в травматологии и ортопедии выделяют переломы верхушки, основания и середины локтевого отростка, в зависимости от характера повреждения – простые, косые, поперечные и оскольчатые повреждения. В некоторых случаях могут возникать переломы с элементами компрессии, в этом случае сминается участок губчатой кости, из которой состоит локтевой отросток. Возможны закрытые и открытые повреждения со смещением либо без смещения фрагментов. Большинство переломов – внутрисуставные. Выделяют:
- Тип 1 или повреждения без смещения: тип 1А (неоскольчатый), тип 1В (оскольчатый).
- Тип 2 или стабильные повреждения со смещением: тип 2А (неоскольчатый), тип 2В (оскольчатый). Смещение фрагмента составляет более 2-3 мм, при этом сохраняется стабильность костей предплечья относительно плеча. Коллатеральные связки не повреждены.
- Тип 3 или нестабильные повреждения со смещением: тип 3А (неоскольчатый) и тип 3В (оскольчатый). Относятся к категории подвывихов или переломовывихов.
Более чем в 90% случаев повреждение локтевого отростка является следствием прямой травмы – падения на заднюю поверхность согнутого локтевого сустава или прямого удара в область локтевого отростка. Реже возникает при непрямой травме – падении на руку при напряженной трехглавой мышце. В последнем случае образуются косые или поперечные повреждения с различной степенью смещения.
Симптомы перелома
Больной жалуется на резкую боль в области локтевого отростка и придерживает полусогнутую больную руку здоровой, чтобы избежать случайных болезненных движений. При частичных разрывах сухожилия трицепса и повреждениях со смещением невозможно активное разгибание предплечья. Локтевой сустав отечен (преимущественно по задней поверхности), нередко выявляются кровоизлияния. Пальпация резко болезненна, в ряде случаев удается нащупать щель между костными фрагментами.
Диагностика
Для уточнения диагноза назначают рентгенографию локтевого сустава. Лучше всего такие переломы видны на боковых снимках при сгибании предплечья под углом 90 градусов. На рентгенограммах обычно четко определяется характер и количество отломков, а также величина диастаза между ними. Дополнительные исследования, как правило, не требуются. В отдельных случаях для детализации плотных структур больных направляют на КТ локтевого сустава. Переломы локтевого отростка могут сопровождаться повреждением локтевого нерва, поэтому при наличии неврологической симптоматики необходима консультация невролога.
Лечение перелома локтевого отростка
При повреждениях без смещения и со смещением, не превышающем 2-3 мм, возможно консервативное лечение – иммобилизация гипсовой лонгетой. Руку сгибают под углом 50-90 градусов, предплечье выводят в нейтральное положение. В первые дни назначают анальгетики, блокады. После спадания отека (через 5-6 дней) выполняют контрольную рентгенографию, при отсутствии вторичного смещения гипс циркулируют и сохраняют в течение 3 недель. Затем используют поддерживающую повязку и назначают ЛФК, постепенно наращивая нагрузку. Полная консолидация, как правило, наступает в течение 6-7 недель.
Отношение к физиотерапии при таких повреждениях у травматологов неоднозначное. Одни специалисты считают, что физиопроцедуры могут провоцировать образование оссификатов, другие полагают, что оссификация обусловлена не физиолечением, а первичной травмой. С учетом этого, физиотерапию назначают осторожно и не всегда. Возможно применение тепловых процедур (теплых ванн, парафина, озокерита), массаж мышц предплечья и плеча. На этапе реабилитации иногда используют механотерапию.
Повреждение локтевого отростка со смещением является показанием к операции. Хирургическое вмешательство осуществляется в условиях травмотделения. В зависимости от локализации и характера перелома может применяться обычный чрескожный шов лавсановой петлей или проволокой, восьмиобразный чрескожный шов, остеосинтез спонгиозным винтом, остеосинтез спицами в сочетании с восьмиобразной петлей, остеосинтез винтом в сочетании восьмиобразной петлей, остеосинтез пластиной и винтами или резекция проксимального отломка.
Последний способ используется при повреждениях у пожилых пациентов, а также при многооскольчатых и несросшихся переломах. Его преимуществом является устранение возможности несрастания фрагментов, недостатками – наличие небольшого косметического дефекта (отсутствие локтевого выступа под кожей) и некоторое снижение эффективности локтевого сустава. При наличии одного отломка обычно используют различные варианты петлевого чрезкожного шва, при оскольчатых повреждениях – пластины с винтами. Если приходится удалять мелкие отломки, остеосинтез сочетают с пластикой костным аутотрансплантатом.
После операции возможны два варианта. При остеосинтезе с использованием металлоконструкции гипс не накладывают, в течение 2-3 недель используют поддерживающую косыночную повязку, ЛФК начинают в зависимости от рекомендаций лечащего врача (зависит от выбранной оперативной методики). При резекции локтевого отростка на 3 недели накладывают заднюю лонгету. ЛФК начинают на 7-10 день, снимая повязку во время упражнений.
Прогноз и профилактика
Прогноз обычно благоприятный. В процессе реабилитации стоит учитывать, что локтевой сустав – один из самых «капризных». Даже после непродолжительной иммобилизации в нем могут возникать ограничения движений. Он достаточно тяжело разрабатывается, срок полного восстановления может занимать несколько месяцев. Гарантией полной реабилитации является упорство и регулярные занятия лечебной физкультурой в точном соответствии с рекомендациями врача и инструктора ЛФК. Первичная профилактика заключается в предупреждении травм.
Источник
