Переломы проксимального отдела бедра
Переломы проксимального отдела бедра
Код по МКБ-10
- S72.0. Перелом шейки бедра.
- S72.1. Чрезвертельный перелом.
- S72.2. Подвертельный перелом.
Классификация
Различают медиальные (внутрисуставные) и латеральные (внесуставные) переломы. К первым относят переломы головки и шейки бедренной кости, ко вторым – межвертельные, чрезвертельные и изолированные переломы большого и малого вертелов.
Медиальные переломы бедра
Эпидемиология
Переломы головки бедра встречают редко. Нарушения целости его шейки составляют 25% всех переломов бедра.
Классификация
В зависимости от прохождения линии излома выделяют подголовочные (субкапитальные), чресшеечные (трансцервикальные) и переломы основания шейки (базальные).
По положению конечности в момент травмы переломы шейки бедра делят на абдукционные и аддукционные.
Причины
Абдукционные переломы возникают при падении на отведённую в тазобедренном суставе ногу. При этом шеечно-диафизарный угол, составляющий в норме 125-127°, увеличивается, поэтому такие переломы ещё называют вальгусными.
При падении на приведённую ногу происходит уменьшение шеечно-диафизарного угла (аддукционные, или варусные, переломы). Варусные переломы встречают в 4-5 раз чаще.
Симптомы
Медиальные переломы шейки бедра чаще возникают у пожилых людей при падении на приведённую или отведённую ногу. После травмы появляются боли в тазобедренном суставе и теряется опороспособность конечности.
Диагностика
Анамнез
В анамнезе – характерная травма.
Осмотр и физикальное обследование
Повреждённая конечность ротирована кнаружи, умеренно укорочена. Область тазобедренного сустава не изменена. При пальпации отмечают усиление пульсации бедренных сосудов под пупартовой связкой (симптом С . С . Гирголава) и болезненность. Положительные симптомы осевой нагрузки и «прилипшей пятки»: больные не могут поднять разогнутую в коленном суставе ногу. Конечность укорочена за счёт функциональной длины.
Лабораторные и инструментальные исследования
По рентгенограмме определяют место излома и величину шеечно-диафизарного угла.
Лечение
Больных с переломами шейки бедренной кости лечат оперативно, за исключением вколоченных вальгусных переломов и травм на фоне общих противопоказаний к хирургическому вмешательству.
Консервативное лечение
Консервативное лечение у молодых людей заключается в наложении большой тазобедренной гипсовой повязки по Уитмену с отведением конечности на 30° и ротацией внутрь сроком на 3 мес. Затем разрешают ходьбу на костылях без нагрузки на повреждённую конечность. Нагрузка разрешена не ранее чем через 6 мес с момента травмы. Трудоспособность восстанавливается через 7-8 мес.
У людей старшего возраста большая тазобедренная повязка даёт различные осложнения, поэтому целесообразнее наложить скелетное вытяжение за мыщелки бедра на 8-10 нед с грузом массой 3-6 кг. Конечность отводят на 20-30° и умеренно ротируют кнутри. Назначают раннюю лечебную гимнастику. С 710-го дня больным разрешают приподниматься на локти, постепенно обучая их сидеть в постели, а через 2 мес – вставать на костыли без нагрузки на конечность. Дальнейшая тактика такая же, как и после снятия гипса.
Хирургическое лечение
Костная мозоль, как уже было сказано ранее, развивается из эндоста, периоста, интермедиарно, параоссально из прилежащих мышц и первичного кровяного сгустка, а для полноценной репаративной регенерации необходимо хорошее кровоснабжение. При переломе шейки бедра центральный отломок практически полностью лишается питания, поскольку кровоснабжение идёт из метафиза от места прикрепления капсулы. Артерия круглой связки бедра облитерируется в возрасте 5-6 лет. Надкостницей шейка бедра не покрыта, от ближайших м ы ш ц отгорожена капсулой сустава, а первичный кровяной сгусток размывается синовиальной жидкостью, таким образом, источником регенерации остаётся лишь эндост. Всё это и становится основной причиной посттравматического асептического некроза головки и шейки бедра у 25% пострадавших и более.
Таким образом, чтобы наступила консолидация перелома шейки бедра в столь невыгодных условиях, необходимы хорошее сопоставление и жёсткая фиксация отломков, чего можно добиться лишь хирургическим путём.
В хирургическом лечении различают два вида остеосинтеза шейки бедра: открытый и закрытый.
При открытом способе производят артротомию тазобедренного сустава, обнажают и репонируют отломки. Затем из подвертельной области пробивают штифт, которым под контролем зрения и скрепляют отломки. Рану ушивают. Открытый, или внутрисуставной, способ применяют редко, так как после него зачастую развивается выраженный коксартроз. Метод травматичен.
Широкое распространение получил закрытый, или внесуставной, способ остеосинтеза шейки бедра. Больного укладывают на ортопедический стол. Под местным или общим обезболиванием производят репозицию отломков путём отведения конечности на 15-25°, тракции по оси и внутренней ротации на 30-40° по сравнению с нормальным положением стопы. Достигнутую репозицию подтверждают рентгенограммой.
Рассекают мягкие ткани в подвертельной области до кости, из этой точки пробивают штифт, который должен скрепить отломки, не отклонившись от оси шейки бедра. Это нелёгкая задача, поскольку хирург не видит отломков. Чтобы не промахнуться, прибегают к помощи различных направителей. Многие хирурги не пользуются направителями, а поступают следующим образом. Параллельно пупартовой связке на кожу живота больного пришивают металлическую планку с отверстиями. Из подвертельной области проводят две спицы, ориентируясь на предполагаемую проекцию шейки бедра. Проводят рентгенологический контроль. Если спицы стоят хорошо, по ним пробивают трёхлопастный гвоздь. Если нет, то положение гвоздя корригируют, ориентируясь на спицы и пластинку с отверстиями. После скрепления отломков устраняют тягу по оси конечности, сколачивают отломки специальным инструментом (импактором), а к трёхлопастному гвоздю привинчивают диафизарную накладку, которую шурупами крепят к бедренной кости. Рану ушивают. Накладывают заднюю гипсовую лонгету от угла лопатки до концов пальцев на 7-10 дней. С первого дня после операции приступают к дыхательной гимнастике. После устранения иммобилизации конечности придают деротационное положение. Больному разрешают подниматься на локтях, а затем садиться на постели. Через 4 нед пострадавший может ходить на костылях без нагрузки на оперированную конечность. Нагрузку разрешают не ранее чем через 6 мес после операции. Трудоспособность восстанавливается через 8-12 мес.
Оптимально упрощает технику закрытого остеосинтеза шейки бедра телерентгенологический контроль. Он помогает значительно сократить время вмешательства, что крайне необходимо при операциях у пациентов старшего возраста, отягощенных сопутствующими заболеваниями. После репозиции производят разрез до кости в области подвертельной ямки длинной в 2-3 см. Отломки скрепляют двумя-тремя длинными спонгиозными винтами. Накладывают швы на кожу.
Более надёжный и прочный вид остеосинтеза шеечных и вертельных переломов – фиксация динамическим шеечным винтом DHS, о чём будет сказано в разделе «Латеральные переломы».
Если пациент отказывается от операции или сопутствующие заболевания считают противопоказанием к хирургическому вмешательству, лечение должно быть направлено на активизацию больного. Отказ от операции не означает отказа от лечения. Его начинают с профилактики тромбоэмболических осложнений (бинтование конечностей, антикоагулянты). Больной должен сидеть в постели, начиная со 2-го дня после травмы, на 3-й день – сидеть, свесив ноги с кровати. Пациенту следует максимально рано научиться стоять и передвигаться на костылях с подвешенной на собственной шее конечностью с помощью матерчатой лямки.
В настоящее время в лечении медиальных подголовчатых переломов у пожилых людей с высокой степенью перспективы развития асептического некроза всё большее признание находит эндопротезирование сустава. Оно может быть однополюсным (с заменой только головки бедренной кости) или двухполюсным (с заменой головки и вертлужной впадины). С этой целью применяют протезы Сиваша, Шершера, Мура и др. Преимущество отдают тотальному эндопротезированию.
Латеральные переломы бедра
Эпидемиология
Латеральные переломы составляют 20% всех переломов бедра.
Межвертельные и чрезвертельные переломы бедра
Клиническая картина и диагностика. Боль в области травмы, нарушение функций конечности. При осмотре выявляют припухлость в зоне большого вертела, пальпация его болезненна. Положительный симптом осевой нагрузки. На рентгенограмме выявляют перелом, линия которого проходит внесуставно – латеральнее прикрепления капсулы сустава.
Легение. Большая площадь излома, а соответственно – и площадь соприкосновения отломков, а также хорошее кровоснабжение позволяют с успехом лечить вертельные переломы консервативно.
Накладывают скелетное вытяжение за надмыщелки бедра, масса груза 4-6 кг. Конечность укладывают на функциональную шину и отводят на 20-30°. Длительность вытяжения 6 нед, затем ногу фиксируют гипсовой тазобедренной повязкой ещё на 4-6 нед. Общий срок иммобилизации – не менее 12 нед. Трудиться разрешают через 4-5 мес.
У пожилых людей лечение скелетным вытяжением может быть продолжено до 8 нед. Затем в течение 4 нед применяют манжетное вытяжение с грузом массой 1-2 кг или же придают деротационное положение конечности с помощью деротационного сапожка. Исключить вращение конечности можно с помощью мешков с песком или деротационного сапожка, манжеты А.П. Чернова.
Хирургическое лечение вертельных переломов выполняют с целью активизации пострадавшего, сокращения времени пребывания в постели, быстрейшего обучения ходьбе на костылях и самообслуживания.
Операция заключается в проведении в шейку бедренной кости двухлопастного или трёхлопастного гвоздя, которым скрепляют отломки, а для придания жёсткости конструкции применяют большую диафизарную накладку. Вместо гвоздей можно использовать Г-образную пластину. Сроки лечения и восстановления трудоспособности такие же, как и при консервативном лечении.
У ослабленных больных операцию упрощают, заменив трёхлопастный гвоздь тремя длинными спонгиозными винтами.
Один из оптимальных фиксаторов при вертельных переломах – динамический винт DHS. Некоторые этапы техники его наложения представлены на рис. 8-6.
После вмешательства внешняя иммобилизация не нужна. Больной ходит на костылях с дозированной нагрузкой на конечность, начиная с 3-4-й недели.
При одновременных переломах шейки бедра и вертелов применяют гамма-гвоздь с блокирующими винтами ( G N – gamma nail). Гамма-гвоздь отличается прочностью конструкции и стоит качественно выше гвоздя DHS. Он хорош ещё тем, что в случае наличия ещё и подвертельного перелома бедренной кости можно использовать его удлинённый вариант (LGN). Основное же достоинство гвоздя в том, что пациенту разрешают дозированную нагрузку на костылях уже на 6-й день после операции.
Изолированные переломы вертелов
Перелом большого вертела чаще возникает в результате прямого механизма травмы и характеризуется локальной болью, отёком, ограничением функций конечности. Пальпаторно можно выявить крепитацию и подвижный костный фрагмент. Затем производят рентгенографию.
В место перелома вводят 20 мл 1% раствора прокаина. Конечность укладывают на функциональную шину с отведением в 20° и умеренной наружной ротацией.
Перелом малого вертела – результат резкого сокращения подвздошно-пояс-ничной мышцы. При этом находят припухлость и болезненность по внутренней поверхности бедра, нарушение сгибания бедра – «симптом прилипшей пятки». Достоверность диагноза подтверждает рентгенограмма.
После обезболивания места перелома конечность укладывают на шину в положении сгибания в коленном и тазобедренном суставах до угла 90° и умеренной внутренней ротации. И в том, и другом случае накладывают дисциплинарное манжетное вытяжение с грузом массой до 2 кг.
Сроки иммобилизации при изолированных переломах вертелов – 3-4 нед.
Восстановление трудоспособности происходит через 4-5 нед.
Диафизарные переломы бедренной кости
Код по МКБ-10
S72.3. Перелом тела [диафиза] бедренной кости.
Эпидемиология
Составляют около 40% всех переломов бедренной кости.
Причины
Возникают от прямого и непрямого механизма травмы.
Симптомы и диагностика
Диагностика типичного диафизарного перелома характеризуется всеми присущими ему признаками. Особенность травмы – частое развитие шока и кровотечение в мягкие ткани, достигающее потери 0,5-1,5 л.
В зависимости от уровня повреждения различают переломы верхней, средней и нижней третей, причём смещение отломков, а соответственно и тактика при нарушении целостности каждого из сегментов будет различной.
- При переломах в верхней трети под действием тяги мышц центральный отломок смещается кпереди, кнаружи и ротирован кнаружи. Периферический отломок приведён и подтянут кверху.
- При переломе в средней трети центральный отломок несколько отклонён кпереди и кнаружи, периферический – смещён кверху и слегка приведён. Деформация конечности происходит из-за преимущественного смещения по длине и умеренного углообразного искривления.
- Перелом в нижней трети бедра характеризуется смещением центрального отломка кпереди и кнутри за счёт тяги сгибателей и мощных приводящих мышц. Короткий периферический отломок в результате сокращения икроножных мышц отклоняется кзади. Возможно повреждение нервно-сосудистого пучка костным фрагментом.
[8], [9], [10], [11], [12], [13], [14], [15], [16]
Источник
Выступление на 1ом Конгрессе травматологов-ортопедов столицы. Москва, 16-17 февраля 2012г.
Волна А.А.
Материал предоставлен Медицинским центром КЛИНИКА+31.
Предисловие.
Переломом проксимального отдела бедра у лиц пожилого и старческого возраста называют полное нарушение целостности кости внутри или вне капсулы сустава, возникшее вследствие действия травмирующего агента малой энергии и приводящее, как правило, к утрате возможности ведения прежнего образа жизни. Чаще всего механизмом травмы является падение с высоты собственного роста. Значительно реже – прямой удар в область проксимального отдела бедра.
Диагностика перелома проксимального отдела бедренной кости, как правило, не вызывает особых трудностей, и основывается как на данных анамнеза, так и на характерной клинической картине и результатах рентгенологического исследования. Клиническая картина данных повреждений достаточно типична: пациент после падения с высоты собственного роста жалуется на боль в вертельной области или в паху и отмечает отсутствие опороспособности нижней конечности. Конечность может быть укорочена, ротирована, активные движения в тазобедренном суставе невозможны.
Все пациенты с подозрением на перелом проксимального отдела бедра незамедлительно должны быть доставлены в профильное лечебное учреждение. Окончательный диагноз ставится после выполнения стандартных рентгенограмм в переднезадней и аксиальной (не всегда) проекциях (иногда имеется необходимость в выполнении рентгенограмм в дополнительных проекциях или компьютерной томографии).
В клинике после установки диагноза проводится обезболивание, обследование и определяется тактика дальнейшего лечения. Так выглядит общепринятая схема лечения таких больных в условиях стандартного лечебного учреждения в нашей стране в настоящее время. Однако, эта «схема» очень часто не выполняется.
Значительное количество пациентов отправляется домой из приёмного отделения со словами: «Вы пожилой человек, у Вас перелом шейки бедра… Операция невозможна». Ещё больше пациентов просто не доставляются в стационар. Ведь до сих пор многие специалисты считают, что лечение переломов проксимального бедра у пожилых больных должно проходить дома и хирургическое вмешательство здесь противопоказано. Однако общемировая практика лечения таких пациентов доказывает, что это не так.
Ни для кого не секрет, что переломы проксимального конца бедренной кости встречаются часто. В 1990 году ВОЗ подсчитала, что в тот год в мире произошёл 1 миллион 700 тысяч переломов проксимального отдела бедра у лиц пожилого и старческого возраста [15]. В настоящее же время наблюдается и прогнозируется колоссальный рост числа таких травм [1, 2, 11]. К 2050 году количество данных переломов может составить 6 миллионов 260 тысяч ежегодно [10]. К тому же, по данным авторов из США, перелом проксимального бедра является наиболее частым повреждением среди пациентов старше 65 лет. Это составляет 38% случаев от всех переломов у пациентов данной возрастной группы [3]. Интересно, что используя базу данных PubMed, авторы из Индии и Великобритании проанализировали частоту переломов проксимального бедра по всему миру: большая частота встречалась в развитых странах, меньшая – в развивающихся; большая на севере, меньшая – ближе к экватору. Самые большие цифры встречались в Северной Европе и США, меньшие – в Латинской Америке и Африке.
Исследователи связывают эту закономерность с демографическими, этническими и экологическими факторами [6]. Авторы из Норвегии также говорят о большей частоте подобных переломов в северных странах, чем на юге и отмечают резкое увеличение количества таких повреждений в зимние месяцы [7]. К сожалению, в России не ведётся адекватная статистика, которая могла бы показать реальное положение дел. Причин тому много, но, наверно, главная – надуманное клеймо неизлечимости перелома у пожилого человека, якобы ведущего к быстрой смерти вне зависимости от «биологического» возраста пациента.
На огромную социальную значимость адекватного лечения пациентов с переломами проксимального бедра указывают практически все авторы [1, 2, 4, 5]. Например, по данным исследователей из Португалии, при консервативном лечении в течение одного года после травмы умирают от 30 до 50% больных, 40% становятся инвалидами и лишь 10% могут полностью восстановиться и вернуться к прежнему уровню жизни. Эти же авторы считают, что лишь хирургическое лечение в ранние сроки способствуют достижению хороших результатов [4].
Как известно, данные травмы встречаются чаще у женщин, что обусловлено лавинообразной гормональной перестройкой в постменопаузальном периоде. С возрастом соотношение женщина/мужчина уменьшается с 9/2 в возрасте 60-69 лет до 3/2 в 70-79 и 1/1 в 80 и старше.
Интересен и тот факт, что у женщин абсолютное число переломов постоянно растёт с возрастом, а у мужчин, достигая максимума в 80-84 года, затем уменьшается [5].
Оценивая экономическую сторону вопроса, следует отметить постоянно возрастающие расходы бюджета на лечение данных пациентов. Например, по данным обзора Health Insurance Review Agency, в Корее только с 2001 по 2004 год прямые медицинские затраты увеличились с $ 62 707 697 в 2001 году до $ 65 200 035 в 2004 году (на $2 492 338), соответственно национальные медицинские расходы для этой группы пациентов увеличились на 4,5% [9]. На основании исследования, проведённого в Германии, было выявлено, что, на лечение 108 341 перелома проксимального отдела бедра в 2002 году было потрачено 2 миллиарда 736 миллионов Евро, а непрямые потери составили как минимум 262 миллионов Евро [8]. В Бельгии в 1996 году прямые затраты на лечение тех же переломов, включая стационарную и амбулаторную помощь, составили $126 159 323 в год на 10 млн. жителей [12]. Многие авторы отмечают также, что чем раньше пациент был прооперирован от момента получения травмы, тем быстрее проходила реабилитация и уменьшались сроки пребывания больного в стационаре, а, следовательно, сокращались и расходы на лечение [13, 14].
Таким образом, хирургическое лечение переломов проксимального отдела бедренной кости у лиц пожилого и старческого возраста в максимально короткие сроки является «золотым стандартом» в странах с развитой экономикой и здравоохранением. Это не только сокращает сроки реабилитации пациента, но и существенно снижает суммарные затраты на лечение. В соответствии с вышеизложенными задачами и разработана данная инструкция, предназначенная для унификации и стандартизации подходов к лечению пациентов пожилого и старческого возраста с переломами проксимального бедра в нашей стране.
1. Определение.
Переломом проксимального отдела бедра у лиц пожилого и старческого возраста называют полное нарушение целостности кости внутри или вне капсулы сустава, возникшее вследствие действия травмирующего агента малой энергии и приводящее, как правило, к утрате возможности ведения прежнего образа жизни. Данные переломы случаются, в основном, на фоне остеопороза при падении с высоты собственного роста. Они приводят к вынужденной гиподинамии, быстрой декомпенсации уже имеющихся соматических заболеваний и очень высокой вероятности развития летального исхода.
Переломы проксимального бедра у лиц молодого и среднего возраста на фоне травмы высокой энергии здесь не рассматриваются.
2. Классификация:
Согласно АО/ОТА классификации переломы проксимального бедра относятся к сегменту 31 и делятся на 3 типа – А, В, С. При этом к типу А относятся внекапсульные (латеральные) переломы вертельной зоны: А1 А2 А3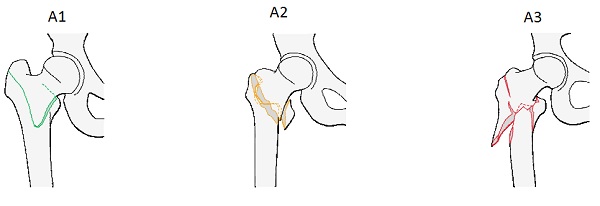
Переломом 31А1
называется простой (не оскольчатый) чрезвертельный перелом. Отличительной особенностью данных переломов является высокий уровень стабильности, достигаемый после репозиции и связанный с отсутствием повреждения как латеральной, так и медиальной (малый вертел) опор.
Переломом 31А2 называется оскольчатый чрезвертельный перелом. Отличительной особенностью данных переломов является меньший уровень стабильности, достигаемый после репозиции и связанный с повреждением медиальной опоры (переломом малого вертела).
Переломом 31А3 называется межвертельный перелом, как простой, так и оскольчатый.
Отличительной особенностью данных переломов является низкий уровень стабильности, достигаемый после репозиции и связанный с повреждением как медиальной, так и латеральной опор.
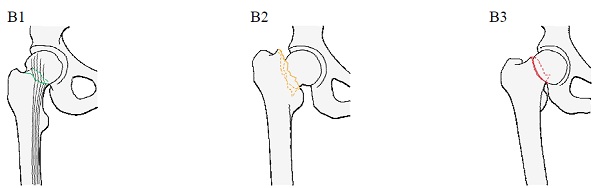
К типу В относятся внутрикапсульные переломы шейки бедренной кости: В1 В2 В3
Переломом В1
называется внутрикапсульный субкапитальный перелом шейки бедра с небольшим смещением. Отличительной особенностью данных переломов является то, что они носят вколоченный или сцепившийся характер.
Переломом В2 называется внутрикапсульный трансцервикальный перелом шейки бедра. При этом перелом, относящийся к данной группе и с линией, проходящей через основание шейки, называют базисцервикальным.
Переломом В3 называется внутрикапсульный субкапитальный невколоченный перелом шейки бедра со смещением. Отличительной особенностью данных переломов, как и следует из названия этой группы, является то, что все они носят невколоченный характер.
Внутрисуставные перелома головки (Пипкина) типа С относятся к высокоэнергетической травме пациентов молодого и среднего возраста и в данной инструкции не рассматриваются.
3. Догоспитальный этап.
Подозрение на перелом проксимального отдела бедра – прямое показание для госпитализации больного в стационар бригадой скорой медицинской помощи. Исключение составляют лишь пациенты в терминальной стадии соматических заболеваний и с выраженными психическими расстройствами, потерявшие ещё до факта наступления травмы способность к передвижению, в том числе и при помощи кресла-каталки.
В случае отказа пациента от госпитализации он сам и его родственники должны быть предупреждены о возможных последствиях с соответствующей записью в медицинской документации. Транспортировка пациента бригадой скорой помощи осуществляется в положении лёжа на носилках с иммобилизацией транспортной шиной или положением (лёгкое сгибание и отведение с фиксацией валиками). Для обезболивания вводятся ненаркотические анальгетики.
4. Диагностика.
Диагностика собственно перелома проксимального бедра и его детализация согласно классификации в условиях стационара, как правило, трудностей не вызывает и основывается на данных анамнеза, осмотра и стандартной рентгенографии. Однако, необходимо помнить, что большая часть переломов В1 носит вколоченный характер и линия перелома на стандартных рентгенограммах при таких повреждениях может отчётливо не прослеживаться и пациент при этом сохраняет способность к самостоятельной ходьбе. Если, несмотря на проведённый объём обследования у пациентов, жалующихся на появившуюся после травмы боль в области тазобедренного сустава, диагноз остаётся неясным, должна быть выполнена экстренная компьютерная томография тазобедренного сустава с целью исключения вколоченного перелома шейки.
В приёмном отделении, после осмотра травматологом и диагностики перелома проксимального отдела бедра, в течение одного часа со времени поступления, пациенту должны быть проведены следующие исследования: ЭКГ, рентгенография грудной клетки, клинический анализ крови, общий анализ мочи, группа крови и резус-фактор, а так же глюкоза и билирубин крови, электролиты, время свёртываемости и длительность кровотечения. Все пациенты пожилого и старческого возраста с диагностированным переломом проксимального отдела бедра в приёмном отделении осматриваются терапевтом. Терапевт, при необходимости, может пригласить для экстренной консультации специалистов узкого профиля, как правило – эндокринолога (в случае декомпенсации сахарного диабета), кардиолога или (и) невролога – для исключения острого инфаркта миокарда или нарушения мозгового кровообращения при наличии соответствующих клинико-лабораторных данных. Дополнительные диагностические мероприятия и процедуры, не входящие в указанный перечень и направленные на выявление хронических заболеваний, в том числе онкологических, если они не привели к развитию осложнений, перечисленных в пунктах
Источник
