Вывих костей предплечья и перелом головки лучевой кости

Переломом именно головки лучевой кости локтевого сустава является травма, нарушающая целостность верхней части лучевой кости, расположенной в локте. Данная травма может появиться у каждого человека. Но обычно она появляется у людей в возрасте от 20 до 60 лет. И чаще всего это представительницы женского пола. О том, почему появляются такие травмы, как их избежать и от них избавиться – расскажем далее.

Механизм перелома и причины возникновения
Если человек задается вопросом о том, как появляется перелом, то вначале следует разобраться со строением данной кости. Лучевая кость соединяет плечевую кость и проксимальный отдел локтевого сустава. Локтевой сустав заставляет двигаться предплечье. Лучевая головка покрыта хрящом. Именно благодаря ему сочленения перемещаются в двух плоскостях. И если человек получил серьезную травму, у него развился артрит, то подвижность в данном отделе снижается. А еще не стоит забывать о том, что головка – это стабилизатор. Травмируется данная область при падении человека на прямые руки. Более сложную травму человек получает в том случае, если он падает на согнутую верхнюю конечность, развернутое предплечье. Именно при таких травмах на лучеплечевое соединение приходится самая большая нагрузка.
Помимо этого, во время такого падения лучевое сочленение соприкасается с костными структурами.
Помните: если человек упал на прямые руки, то очень редко у него появляется перелом в данной области. Также пациент может получить и травму патологического характера.
К примеру, она появляется из-за:
- развития у человека остеопороза;
- воспаления костных тканей;
- появления новообразований костей.
У некоторых пациентов головка локтевой кости травмируется даже при небольшом давлении на локоть. Обычно такие травмы появляются у людей, которые неправильно питаются, едят мало продуктов, богатых кальцием. Таким образом, становится понятно, что травма лучевой кости возникает у человека из-за:
- падения на вытянутую руку;
- ДТП;
- насильственного воздействия на локоть;
- развития рака костей;
- нехватки кальция;
- оказания сильного давления на кость;
- получения человеком травмы на производстве;
- занятий экстремальными видами спорта;
- развития остеопороза;
- плохой погоды.

Классификация травмы
Типов переломы головки лучевой кости бывает много. Это:
- Закрытый перелом головки лучевой кости левого предплечья, при котором костные обломки отходят далеко друг от друга и располагаются под поверхностью кожи. Закрытый перелом головки лучевой кости левого предплечья — это не опасное повреждение, т.к. открытых ран у пациента нет, поэтому инфекция в организм проникнуть не может. Но закрытый, т.е. именно закрытый перелом головки лучевой кости без смещения требует особого внимания со стороны докторов.
- Открытый перелом кости. Костные обломки отходят далеко друг от друга, нарушают поверхность кожи. Здесь у человека образуется открытая рана, в которую легко могут проникнуть бактерии, что приведет к появлению воспаления и иным опасным последствиям. Это достаточно сложная травма, т.к. при ее лечении врач должен не только сопоставить костные фрагменты, но и избавиться от симптомов и самого воспаления.
Помимо этого, перелом бывает:
- Краевым лучевым переломом. Здесь костные обломки не отходят друг от друга, поэтому такой перелом считается самым легким. Лечится такая травма легко, пациент восстанавливается быстро.
- Краевым переломом со сдвигом костных обломков. Обычно кости ломаются прямо по краю головки. При этом костные обломки отходят друг от друга, поэтому лечится данная травма довольно долго.
- Многоскольчатым переломом. Здесь повреждения формируются по всей головке. При этом в месте повреждения появляется несколько костных обломков. Чтобы избавиться от такой травмы, врачу лишь требуется только правильно сопоставить костные обломки.
- Перелом с вывихом. Здесь повреждается головка кости, возникает вывих предплечья.
- Травма Эссекс-Лопрести. Это очень сложная травма. Здесь у пациента образуется перелом с множеством костных обломков, а также повреждается лучелоктевой сустав. При этом у пациента возникает вывих лучевой головки, чрезмерно сильно отклоняется запястье.

Симптомы
Перелом головки лучевой кости не заметить просто невозможно. У пациента обязательно появятся некоторые типичные признаки. Первоначально у него может появиться сильная боль, локализованная в верхней части руки, отдающая в пальцы и кисть. Помимо этого, у него:
- Полностью или частично пропадает возможность шевелить поврежденной верхней конечностью.
- Появляется патологическая подвижность в поврежденной части руки. К примеру, у него локоть может сильно отойти в бок. А это ненормально для сочленения.
- В поврежденном месте образуется сильная гематома, в суставной полости скапливается большое количество крови, возникает сильный отек. Помните: развитие у пациента гемартроза очень опасно.
- Сильно повреждается нерв, возникают неврологические симптомы. У больного немеет конечность, возникает неприятное покалывание в ней.
- Открывается сильное кровотечение, характерное для перелома открытого типа.
Помните: при таких травмах пострадавшего беспокоят более ярко выраженные симптомы. При этом у него возникают разрывы в сосудах, связках, мышцах, нервных волокнах. Не стоит забывать о том, что появление симптомов связано с типом травмы. К примеру, если человек повредил локтевой отросток, то обычно у него боль появляется сзади локтя, отдает в плечевой сустав. Если же он получил перелом шейки лучевой кости, то неприятные ощущения у него появляются спереди сустава, отдают в его заднюю часть.
Помните: при появлении любого из вышеописанных симптомов больному следует незамедлительно обратиться к врачу. Только врач сможет поставить точный диагноз, назначить грамотное лечение.
Диагностика
Восстанавливает конечность и занимается восстановлением пациента с переломом головки лучевой кости локтевого сустава только врач. Он должен осмотреть пострадавшего, спросить у него про полученную травму, осмотреть поврежденную конечность, определить место возникновения болевых ощущений. Дополнительно пациенту придется сделать:
- Рентген. Он помогает выявить все патологии, локализованные в опорно-двигательном аппарате. Чтобы лучше рассмотреть зону повреждения, рентген делают в 3-х проекциях.
- УЗД. Данное исследование помогает выявить внутрисуставную травму.
- КТ, МРТ. Их используют для пациентов со сложными травмами. Второй раз данное исследование проводится после операции.

Оказание первой помощи
Пострадавшего обязательно требуется показать врачу. Но перед этим родственники должны помочь ему. Помните: транспортировать или двигать его нельзя. До приезда медика пострадавшему должен быть обеспечен покой. Если его мучают сильные боли, то ему можно дать обезболивающее средство. Помните: вправлять костные обломки нельзя. Это лучше доверить опытному специалисту. В противном случае родственники могут неправильно вправить кости пострадавшему, спровоцировать проникновение в рану инфекции. А это может привести к ухудшению здоровья пациента.
Дома родственники могут лишь наложить на руку пострадавшему повязку. При сильном кровотечении больному на поврежденную конечность накладывают жгут. Причем если у пострадавшего идет равномерно темная кровь, то жгут требуется наложить под рану. А если у пострадавшего возникло пульсирующее кровотечение с яркой кровью, то жгут накладывают над раной. Важно, чтобы родственники запомнили время наложения пострадавшему жгута.
Помните: через 1 час его требуется ослабить. Иначе он сильно перетянет руку, она перестанет работать.
Также после нанесения жгута поврежденную конечность необходимо обездвижить. Для этого можно воспользоваться специальной повязкой или шиной. Но желательно, чтобы шину все-таки накладывали врачи. Помните: неправильно наложенная шина может привести к появлению осложнений.
Лечение
В целом, лечение и восстановление пострадавшего с переломом головки лучевой кости локтя зависит от типа и сложности повреждения. Лечить перелом левой головки лучевой кости можно несколькими способами. Используется:
- консервативное лечение;
- хирургическая операция.
Помните: если у человека несложная травма, то ему назначают консервативные методы лечения. При сложной травме больному проводят хирургическую операцию.
Консервативное лечение
Данный вид лечения:
- восстанавливает возможность пациента совершать вращательные движения поврежденной конечностью;
- восстанавливает работу локтевого, плечевого сочленения;
- снижает риск появления у пострадавшего артроза.
Первоначально врач должен сопоставить костные обломки, наложить на поврежденную конечность специальную повязку. Причем конечность нужно согнуть под 100 градусов, а ладонь развернуть под 45 градусов. Данное положение придать руке очень важно. В противном случае у больного появятся осложнения. Разработать конечность будет трудно.
Если пациент задается вопросом о том, сколько требуется носить гипс после перелома головки лучевой кости локтевого сустава, то носить его нужно 20 дней. После этого на руку накладывается шарнирный ортез. Далее человеку с переломом локтевого сустава требуется восстанавливать активность в поврежденной конечности.
Операция
Как уже было сказано выше, пострадавшему с переломом головки проводится операция. А еще ее проводят пациентам:
- со сложным переломом шейки лучевой кости локтевого сустава;
- использовавшим консервативные методы лечения, которые не дали эффекта;
- с сегментарным повреждением;
- с переломом головки лучевой кости и со смещением костных отломков.
Обычно, врач делает надрез между мышцами предплечья. Благодаря этому медик может легко сопоставить костные обломки, установить специальную конструкцию из металла. Дополнительно во время операции врач проводит процедуру:
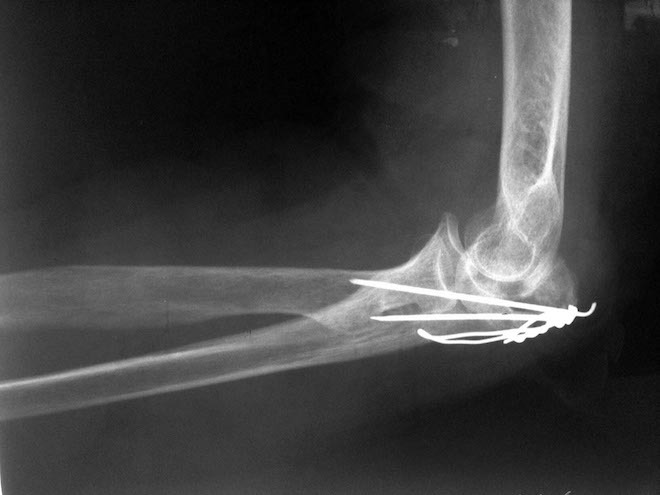
- Остеосинтеза. Во время такой процедуры медик сопоставляет костные обломки, внедряет фиксирующую конструкцию.
- Резекции. Здесь врач полностью или частично удаляет костные обломки, соединяет оставшиеся части кости.
- Эндопротезирования. Данную процедуру проводят пациентам с серьезным переломом головки лучевой кости, т.е. ее проводят в том случае, если костные обломки врач пациенту сопоставить не может. Причем во время операции сломанная головка заменяется эндопротезом.
- Установки спиц Кришнера. Данные приспособления используют для пациентов с очень маленькими костями.
Обычно, операции пострадавшему проводят в том случае, если консервативные методы лечения не помогли. При этом во время операции врач должен сделать все для того, что двигательная функция сочленения в дальнейшем была восстановлена.
Оздоровительный массаж
Для лучшего срастания костей, пострадавшему рекомендуют походить на массаж к опытному специалисту. Массаж положительно влияет на процесс срастания костей, но делать его можно только после полного их срастания. Во время процедуры специалист может массировать спину, зону над или под пораженной областью. Такие процедуры улучшают двигательную активность, избавляют от симптомов.
Методы физиотерапии
Не последнюю роль в период восстановления пациента имеют и физиотерапевтические процедуры. Больному могут назначить:
- УВЧ терапию.
- Воздействие на проблемную зону электромагнитным полем.
- Облучение определенной зоны ультрафиолетовыми лучами.
- Прохождение процедур с электрофорезом.

Реабилитация после перелома головки лучевой кости
После операции пострадавшему с переломом головки лучевой кости с отломками и без смещения отломков обязательно требуется реабилитация. В прочем она требуется и пациентам с переломом колена и иной другой серьезной травмой. Реабилитация включает в себя:
- массаж;
- лечебную физкультуру;
- физиотерапевтические процедуры;
- специальную диету.

Причем заниматься восстановлением можно по-разному. И этот период также зависит от типа травмы, выбранного лечения. К примеру, если пострадавшему проводили консервативную терапию, то приступать к реабилитации он сможет через 5 дней после спадания отеков. Первоначально человеку можно выполнять пассивные упражнения, помогающие разработать пальцы.
Через 1 неделю можно перейти к активным упражнениям. Можно разрабатывать левое или правое предплечье. Он может несколько раз поднять и опустить верхние конечности. Помните: если во время выполнения упражнений у пострадавшего появились сильные боли, то ему стоит отказаться от них. Позже пострадавший может выполнить несколько комплексов для пальцев, используя эспандер, пластилин. К примеру, человек может рисовать, перебирать по столу предметы. Комплекс отлично развивается мелкую моторику. Вначале комплекс выполняется со специалистом.
Помните: подбирает упражнения врач.
Осложнения
Очень важно, чтобы пострадавший выполнял во время реабилитации все рекомендации врача. Но если он этого не делает, то у него могут появиться опасные осложнения, тяжелые синдромы. К примеру, у человека могут:
- неправильно срастись кости;
- два костных обломка срастись между собой;
- проникнуть инфекционные бактерии в рану;
- повредиться сосуды и нервы;
- возникнуть проблемы с подвижностью в конечности. Это происходит из-за того, что верхняя конечность была длительное время обездвижена;
- развиться такие заболевания как остеохондроз, артрит;
- появиться неприятные ощущения в локте.
Подытожим: перелом головки лучевой кости локтевого сустава – это тяжелая травма, о появлении которой человек может и не знать, но в будущем она приведет к опасным последствиям. Поэтому пациенту рекомендуется соблюдать технику безопасности и внимательно следить за своими руками.
Источник
Различают следующие виды переломов предплечья:
1. Переломы диафиза костей предплечья со смещением и без смещения отломков, которые в свою очередь подразделяются на:
• Переломы обеих костей в верхней, средней и нижней трети диафиза;
• Изолированные переломы лучевой кости;
• Изолированные переломы локтевой кости;
2. Переломо-вывихи костей предплечья:
• Повреждения Монтеджи (изолированный перелом верхней трети локтевой кости и вывих головки луча):
• Повреждения Галеацци (перелом лучевой кости в нижней трети и вывих головки локтевой кости).
3. Переломы дистальной части лучевой кости:
• Переломы луча в типичном месте типа Колеса;
• Переломы луча в типичном месте типа Смита
Переломы костей диафиза предплечья. Чаще всего переломы костей диафиза предплечья возникают при воздействии прямой травмирующей силы. При этом обычно возникает поперечный перелом обеих костей на одном уровне. При воздействии непрямой травмы (падение на разогнутую руку) возникают переломы обеих костей с косой плоскостью излома, уровни переломов, как правило, находятся в разных отделах диафиза. При таком механизме травмы чаще бывают изолированные переломы одной из костей предплечья, но возможно в сочетание с подвывихом одной из суставных поверхностей в выше- или нижерасположенном суставе. У детей нередки неполные поднадкостничные переломы по типу «зеленой ветки».
Смещение фрагментов при переломе костей диафиза предплечья зависит от направления травмирующей силы, состояния мышечной системы в момент травмы, самого травмирующего агента и мышц, прикрепляющихся к отломкам. При переломах обеих костей могут возникать самые разнообразные виды смещения, однако при диагностике необходимо особое внимание уделить ротационному смещению, от которого, прежде всего, зависит способ вправления и фиксации поврежденного сегмента.
Повреждение Монтеджи. Это повреждение предплечья относится к переломовывихам: перелом локтевой кости в верхней трети и вывих головки лучевой кости.
В зависимости от механизма травмы и вида смещения различают сгибательный и разгибательный типы повреждений. Разгибательный тип возникает значительно чаще, чем сгибательный. Он характеризуется вывихом головки луча кпереди, с нередким разрывом кольцевидной связки лучевой кости и смещение отломков локтевой кости под углом открытым кзади.
Повреждение Галеацци. Это довольно редкое повреждение относится к переломовывихам предплечья и характеризуется переломом лучевой кости в средней трети или нижней трети с вывихом головки локтевой кости к тылу или в ладонную сторону (в зависимости от механизма травмы).
Переломы лучевой кости в типичном месте встречаются значительно чаще, чем все остальные локализации переломов костей предплечья. Зона перелома локализуется в месте перехода нижней трети диафиза луча с более прочным кортикальным слоем в эпиметафиз, в основном состоящий из губчатой кости и тонким кортикальным слоем. Возникают они во всех возрастных группах, но наиболее часто – у женщин пожилого возраста.
Вывихи предплечья. Классификация, диагностика, вправление, сроки иммобилизации.
Задние вывихи предплечья возникают при падении на вытянутую руку с чрезмерным ее разгибанием в локтевом суставе, могут сочетаться с боковым смещением предплечья.
Признаки. Деформация сустава за счет резкого выстояния локтевого отростка кзади, фиксация предплечья в положении сгибания до 130—140°, ступенеобразное западение мягких тканей над локтевым отростком, деформация треугольника Гютера, пальпация блока плечевой кости в области локтевого сгиба болезненна. Пассивные и активные движения в локтевом суставе невозможны. Диагноз уточняют по рентгенограммам. При повреждении сосудов и нервов определяются признаки острой ишемии и (или) нарушение чувстви-тельности кожи предплечья и кисти.
Лечение. При оказании помощи на месте травмы не следует пытаться вправлять вывих. Конечность иммобилизуют транспортной шиной или косынкой, больного немедленно направляют в травматологический пункт или стационар. Вправление целесообразно проводить под общим обезболиванием или проводниковой анестезией. Можно применять и местное обезболивание, если с момента травмы прошло не более суток и у пострадавшего слабо развиты мышцы.
Техника вправления. Больной лежит на столе, плечо отведено, конечность согнута в локтевом суставе до 90°, производят вытяжение по оси плеча с одновременным давлением на локтевой отросток кпереди. После вправления вывиха осторожно проверяют подвижность при пассивных движениях. Конечность иммобилизуют гипсовой лонгетой по задней суставе под углом 90°. Предплечье находится в среднем между пронацией и супинацией положении. Производят контрольную рентгенографию.
Срок иммобилизации — 2—3 нед, реабилитации — 4—6 нед.
Трудоспособность восстанавливается через 1—2 мес.
Массаж, тепловые процедуры применять не следует, так как в околосуставных тканях легко образуются обызвествления, резко ограничивающие функцию сустава.
Передние вывихи предплечья возникают при падении на локоть с чрезмерным сгибанием предплечья.
Признаки. Конечность в локтевом суставе разогнута, сзади под кожей выступает дистальный конец плеча, ось предплечья смещена по отношению к плечу. Активные движения в суставе невозможны. При пальпации определяется западение на месте локтевого отростка, а выше прощупывается суставная поверхность плеча. В области локтевого сгиба определяются локтевой отросток и головка лучевой кости. При пассивном сгибании предплечья определяется симптом пружинистости.
Лечение. Первую помощь оказывают так же, как и при вывихе кзади. Устранение вывиха производят путем вытяжения по оси разогнутого предплечья с одновременным давлением на верхнюю часть его вниз и кзади и последующего сгибания в локтевом суставе.
Характер иммобилизации и его сроки те же, что и при вывихе кзади.
Боковые вывихи предплечья встречаются редко, возникают при падении на разогнутую и отведенную руку. При этом предплечье отклоняется в латеральную или медиальную сторону, что ведет к задиемедиальному или заднелате-ральному вывиху.
Признаки. К клинической картине, характерной для заднего вывиха предплечья, добавляется еще расширение локтевого сустава. Ось предплечья отклонена латерально или медиально. При этом хорошо прощупывается медиальный или латеральный надмыщелок плечевой кости.
Лечение. Сначала боковой вывих переводят в задний, который вправляют обычным способом. Иммобилизация — гипсовая лонгета. Попытка одновременного вправления комбинированного вывиха может не удаться, так как венечный отросток частично или полностью «заскакивает» за плечевую мышцу. Контрольные рентгенограммы необходимо делать сразу после вправления и иммобилизации конечности и через 1 нед (опасность рецидива!).
Вывих головки лучевой кости возникает чаще у детей в результате насильственной пронации предплечья с резкой тракцией локтевого сустава, находящегося в положении разгибания. При этом разрывается кольцевидная связка и головка смещается кпереди. Вывиху головки луча способствует и сокращение двуглавой мышцы плеча, которая прикрепляется к бугристости лучевой кости.
Признаки. Предплечье пронировано, рука согнута в локтевом суставе, латеральная область локтевого сгиба сглажена. При пальпации определяется костный выступ (головка лучевой кости) на передней поверхности локтевого сгиба. Пассивная супинация предплечья болезненна и ограниченна. Активные и пассивные сгибания предплечья невозможны из-за упора смещенной головки в плечевую кость.
Диагноз уточняют по рентгенограмме.
Лечение. Первая помощь заключается в фиксации конечности косынкой. Вправление вывиха головки лучевой кости производят под местным, проводниковым или общим обезболиванием. Помощник фиксирует руку за нижнюю треть плеча, осуществляя противовытяжение. Травматолог постепенно произ-водит вытяжение по оси предплечья, супинирует и разгибает его, затем надавливает на головку лучевой кости I пальцем и одновременно сгибает предплечье. В этот момент происходит вправление вывихнутой головки. Конечность фиксируют гипсовой лонгетой, накладываемой по задней поверхности, на 3 нед.
Реабилитация — 2—3 нед.
Трудоспособность (у взрослых) восстанавливается через 1—2 мес.
24.Переломы локтевого отростка. Классификация , диагностика, лечение. Показания к операции. Переломы головки и шейки плечевой кости. Диагностика, лечение.
Переломы локтевого отростка П р и ч и н ы: непосредственный удар о твердый предмет, резкое сокращение трехглавой мышцы плеча.
Признаки. Отек и деформация локтевого сустава, гемартроз, невозможно активное разгибание в локтевом суставе, пальпация локтевого отростка резко болезненна, определяется западение между отломками. При переломе без смещения и повреждения разгибательного аппарата частичное разгибание предплечья возможно.
Диагноз уточняют после рентгенографии.
Лечение. Первая помощь заключается в иммобилизации конечности транспортной шиной и даче анальгетиков. При переломах без смещения отломков на 4—5 нед накладывают гипсовую лонгету по задней поверхности конечности от иястно-фаланговых суставов до верхней трети плеча. Конечность при этом согнута в локтевом суставе до 100—120°, предплечье находится в среднем положении между пронацией и супинацией, кисть — в положении легкого разгибания. Через 3 нед лонгету делают съемной.
Реабилитация — 3—5 нед.
Трудоспособность восстанавливается через 11/2—2 мес.
Оперативное лечение показано при переломах локтевого отростка со смещением. Фиксацию отломков производят при помощи длинного шурупа, стержня, болта-стяжки, спиц и серкляжей (рис. 59, б). Иммобилизация гипсовой лонгетой длится до 5—8 нед, реабилитация — 4—6 нед, трудоспособность вос-станавливается через 2—21/2 мес.
Лечение аппаратом наружной фиксации (рис. 59, в) в 2 раза сокращает сроки реабилитации.
Переломы головки и шейки лучевой костипроисходят при падении на выпрямленную руку.
Признаки: болезненная пальпация латерального края локтевого сгиба, нарушение вращательных движений предплечья, крепитация отломков. Диагноз уточняют рентгенологически.
Лечение. Иммобилизация конечности транспортной шиной или косынкой. При переломах без смещения после обезболивания накладывают гипсовую онгету от пястно-фаланговых суставов до верхней трети плеча в положении сгибания конечности в локтевом суставе до 90—100°, Срок иммобилизации — 2—3 нед.
Трудоспособность восстанавливается через 1—мес.
При переломах со смещением отломков производят репозицию (под наркозом) путем давления на головку в направлении, обратном смещению. При этом конечность сгибают в локтевом суставе до 90° и предплечье супинируют.
Иммобилизация гипсовой лонгетой — 4—5 нед.
Реабилитация — 2—4 нед.
Трудоспособность восстанавливается через V/2—2 мес.
Необходимо обязательно сделать контрольную рентгенограмму через неделю после репозиции. Оперативное лечение показано при неудавшейся репозиции, при оскольчатых и краевых переломах головки лучевой кости. Фиксируют отломки 1—2 спицами. При краевых и оскольчатых переломах показана резекция головки.
Сроки реабилитации и восстановления трудоспособности те же.
1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 | 29 | 30 | 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 | 39 | 40 | 41 | 42 | 43 | 44 | 45 | 46 | 47 | 48 | 49 | 50 | 51 | 52 | 53 | 54 | 55 | 56 | 57 | 58 | 59 | 60 | 61 | 62 | 63 | 64 | 65 | 66 | 67 | 68 | 69 | 70 | 71 | 72 | 73 | 74 | 75 | 76 | 77 | 78 | 79 | 80 | 81 | 82 | 83 | 84 | 85 | 86 | 87 | 88 | 89 | 90 | 91 | 92 | 93 | 94 | 95 | 96 | 97 | 98 | 99 | 100 | 101 | 102 | 103 | 104 | 105 | 106 | 107 | 108 | 109 | 110 | 111 | 112 | 113 | 114 | 115 |
Источник
